что такое тромбофлебит и как его лечить
Тромбофлебит
Что такое тромбофлебит
Тромбофлебитом называется воспаление венозной стенки с образованием в просвете вены тромба. Чаще всего тромбофлебит возникает в венах нижних конечностей, но в отдельных случаях может локализоваться в венах: верхних конечностей, грудной клетки, шеи.
Тромбофлебитом специалисты обычно называют воспаление и тромбоз поверхностных подкожных вен. В случае тромбоза глубоких вен чаще применяют другой термин — «флеботромбоз».
В случае воспаления сосудистой стенки, при отсутствие тромба в просвете вены, применяется термин «флебит».
Причины тромбофлебита
Основные причины появления тромбоза вен:
Симптомы тромбофлебита
В случае тромбофлебита поверхностных вен пациент может отмечать постепенное нарастание интенсивности описанных выше изменений в течение нескольких дней.
При наличии этих симптомов необходимо обязательно проконсультироваться со специалистом.
Однако при тромбозе глубоких вен (флеботромбозе) основным симптомом чаще всего является отек пораженной конечности, хотя следует помнить, что многие пациенты при этой форме заболевания, могут в течение длительного времени не иметь никаких симптомов.
Если отек и болевой синдром носят выраженный характер, а такжке сопровождаются высокой лихорадкой или одышкой с приступами кашля или болями в груди, необходимо осуществить вызов бригады скорой медицинской помощи.
Эти симптомы могут означать развитие тромбоза глубоких вен, что значимо увеличивает вероятность отрыва тромба и его миграцию в сосуды легких.
Факторы риска развития тромбофлебита
Чем больше факторов риска имеется у пациента, тем выше риск развития тромбофлебита.
Если у вас есть один и более факторов из выше перечисленного списка, проконсультируйтесь у специалиста о методах профилактики венозного тромбоза.
Чем опасен тромбофлебит
Распространение поверхностного тромбофлебита на систему глубоких вен сопровождается риском развития жизнеугрожающих осложнений, наиболее опасным является отрыв и миграция фрагментов тромба в сосуды легких (эмболия лёгочной артерии).
Поражение магистральных вен конечностей тромботическим процессом (закупорка крупных вен) приводит к развитию посттромбофлебитического синдрома (ПТФС) и хронической венозной недостаточности (ХВН).
Подтверждение диагноза «тромбофлебит»
Во время проведения осмотра, специалист индивидуально подбирает необходимый минимум исследований для каждого конкретного случая. Для подтверждения или исключения тромбофлебита нижних конечностей, ваш доктор может выбрать один из ниже перечисленных методов диагностики:
После установления диагноза вам могут потребоваться дополнительная диагностика для выявления причин появления тромбофлебита, а также проведение контрольных исследований для уточнения характера динамики патологического процесса.
Методы лечения тромбофлебита
Лечение тромбофлебита поверхностных вен
В этом случае специалист может рекомендовать лечение в амбулаторных условиях. В список рекомендаций могут входить препараты:
При тромбофлебите поверхностных вен пациент редко нуждается в госпитализации и, при правильном лечении, а также тщательном соблюдении врачебных рекомендаций обычно быстро наступает облегчение.
При прогрессировании поверхностного тромбофлебита (роста границы тромба) может потребоваться хирургическая профилактика тромбоэмболии (отрыва и миграции тромботических масс в сосуды легких) и распространения тромбоза на систему глубоких вен. Оперативное вмешательство в таком случае выполняется по срочным показаниям и чаще всего заключается в перевязке тромбированной поверхностной вены (большой или малой подкожной вены) в месте её впадения в систему глубоких вен и, при такой возможности, удалении варикозных (тромбированных и нетромбированных) вен.
Лечение тромбоза глубоких вен
1. Лекарственная терапия
Инъекции разжижающих кровь препаратов — антикоагулянтов (гепарин или его современные аналоги: клексан, фраксипарин, фрагмин). После терапии гепарином может быть назначен длительный прием таблетированной формы другого разжижающего кровь препарата — варфарина. Лечение антикоагулянтами проводится с целью предотвращения роста тромба и профилактики рецидива венозного тромбоза.
Если доктор назначил вам варфарин, строго следуйте рекомендациям по приему препарата и контролю за свертыванием крови.
Варфарин — сильное лекарственное средство, которое может вызвать ряд опасных побочных эффектов в случае несоблюдения врачебных рекомендаций.
2. Компрессионная терапия
Применение эластичных бинтов и подобора индивидуально компрессионного трикотажа — один из основных инструментов лечебного воздействия, а также профилактики при тромбозе глубоких вен. Проконсультируйтесь у специалиста о возможных, в вашем случае, методах компрессионной терапии.
3. Имплантация кава-фильтра
В некоторых случаях, особенно при наличии противопоказаний к разжижающим кровь препаратам или их неэффективности, приспособление кава-фильтр может быть установлено в главной вене тела пациента (нижней полой) для предотвращения миграции оторвавшихся фрагментов тромбов из вен нижних конечностей в сосуды легких. Кава-фильтр действует как ловушка для оторвавшихся тромбов. Фильтр может быть установлен на определенный период времени или постоянно. Эта процедура чаще всего выполняется под местной анестезией и не требует длительного пребывания пациента в стационаре.
4. Хирургическое лечение
Тромбэктомия, венозная ангиопластика и венозное шунтирование.
В некоторых случаях может потребоваться выполнение хирургического вмешательства направленного на удаление тромботических масс крупных венозных стволов (тромбэктомия) в области нижних конечностей, таза или живота. Для лечения длительно существующей закупорки иногда выполняется шунтирование или малотравматичное вмешательство (стентирование) пораженного сегмента магистральной вены.
Объем и характер оперативного вмешательства при тромбозе глубоких вен определяется сосудистым хирургом индивидуально.
5. Тромболизис
Растворение тромботических масс с помощью особых препаратов —тромболитиков (урокиназа, актилизе и пр.). Эта процедура может быть выполнена только на ранних стадиях заболевания и имеет ряд особых противопоказаний.
Рецидив тромбофлебита
Повторное возникновение тромбоза глубоких или поверхностных вен говорит о том, что причина его появления не устранена, либо проводимые профилактические меры недостаточны для коррекции имеющихся изменений. Обязательно проконсультируйтесь со специалистом для определения дальнейшей лечебной тактики лечения тромбофлебита.
Диета при тромбофлебите
Большое количество свежих овощей, фруктов, клетчатки, орехов, злаков, цельнозерновых сортов хлеба. Из продуктов растительного происхождения благотворным действием при венозных заболеваниях также обладают:
Пищевые добавки и витамины:
Рекомендации по изменению образа жизни пациентов с тромбофлебитом
Запишитесь на прием
Сосудистый центр им. Т.Топпера оказывает квалифицированную помощь по всем видам заболеваний сосудов.
Для того, чтобы попасть на прием к сосудистому хирургу или пройти обследование просто позвоните по телефону +7 (812) 962-92-91 и согласуйте удобное для вас время.
Как подготовиться к операции
Вам предстоит оперативное лечение в нашем Центре. Подготовка к хирургическому вмешательству заключается в выполнении комплекса предоперационного обследования. По указанным ниже ссылкам Вы можете ознакомиться с перечнем необходимых исследований.
Тромбоз: причины, симптомы, диагностика, лечение
Тромбоз – полная или частичная закупорка просвета сосуда пристеночным или подвижным тромбом. Тромб – это плотный сгусток крови, появляющийся вследствие изменения ее текучести. В норме тромбообразование – защитный механизм. Повреждение сосудистой стенки влечет замедление кровотока, накапливание тромбоцитов вокруг повреждения. Тромб буквально «штопает» стенку сосуда.
Классические причины тромбообразования описываются триадой Вихрова: повреждение сосудистой стенки, замедление кровотока и изменение свойств крови [3]. Некоторые тромбы (их называют эмболами) способны передвигаться до более узких участков сосуда, которые и закупоривает полностью или частично. Ежегодно около 25 млн человек погибают от тромбозов, еще больше сталкиваются с нарушениями трофики, вызванными тромбами [3].
Типы сосудистых тромбозов
Наиболее распространены тромбозы нижних конечностей, однако наибольшую опасность представляют собой тромбоэмболия легочной артерии – ТЭЛА – и синдром диссеминированной внутрисосудистой свертываемости – ДВС-синдром.
Тромбоз артерий развивается при закупорке ее просвета тромбом или эмболом. Клинические признаки определяются местом, где произошла такая закупорка, органом или тканью, плохо снабжающемуся кровью или не снабжающемуся ею вовсе. Если закупорка с нарушением проходимости сосуда происходит медленно, открываются «запасные», коллатеральные, сосуды, что смягчает клинические симптомы артериального тромбоза [3]. Тромбозы артерий чаще возникают у мужчин среднего и пожилого возрастов [7].
Тромбоз вен различается в зависимости от локализации поражения на тромбоз глубоких или поверхностных вен и тромбоэмболию легочной артерии. Среди всех сердечно-сосудистых патологий венозные тромбозы по частоте встречаемости занимают третье место, уступая лишь ИБС и атеросклерозам. Третье место в структуре причин смертности занимает ТЭЛА. Начиная с 40 лет, риск развития венозных тромбозов увеличивается вдвое каждые 10 лет [5].
Описывают два варианта поражения вен нижних конечностей: флеботромбоз (первичный тромбоз, тромб непрочно фиксирован) и тромбофлебит (вторичный тромбоз на фоне воспаления стенки сосуда, тромб фиксирован прочно) [6]. Тромбофлебиты чаще ассоциируются с тромбозом вен поверхностных [2]. Чем более крупная вена пострадала от тромбоза, тем ярче его клинические проявления. Окружающие ткани сдавливаются застоем крови, так как к месту окклюзии кровь пребывает, а по направлению к сердцу не движется. Венозные тромбы склонны отрываться и разноситься с током крови (тромбоэмболы). При их попадании в жизненно важные органы развиваются жизнеугрожающие состояния [3].
Причины тромбоза
Факторы риска образования тромбозов
Клиника тромбоза
Симптомы тромбоза могут быть общими независимо от локализации или специфичными. Общие симптомы включают боль при движении и в покое, ограничение подвижности и снижение функционирования пострадавшего органа или ткани.
Диагностика тромбоза
Первичная диагностика основана на подробном анамнезе и антропометрии (окружность голени или бедра). Используются шкалы Уэллса для диагностики острого тромбоза и диагностики ТЭЛА [8,9].
Инструментальная диагностика включает компрессионное или дуплексное сканирование вен, допплерографию с компрессией вен, импедансную плетизмографию, пульмоноангиографию, рентгеноконтрастную или МРТ-флебографию [6,9], КТ и МРТ-ангиографию [7,9].
Для диагностики артериальных тромбозов применяют физические тесты (тест 6-минутной ходьбы, тредмил тест), определение пульсации поверхностно расположенных артерий (артерии тыла стопы), дуплексное сканирование артерий конечностей, ангиографию (рентгеновский снимок сосуда, заполненного рентгенконтрастным веществом) и измерение транскутанного напряжения кислорода [7].
Анализы при тромбозе
Значительную роль в своевременной диагностике тромбозов играют лабораторные показатели. Так, методические рекомендации по ведению пациентов с новой коронавирусной инфекцией предусматривают стратификацию риска коагулопатии у пациентов с СOVID-19 на основе простых лабораторных тестов: D-димер, протромбиновое время, количество тромбоцитов, уровень фибриногена [1,9].
Клинический анализ крови позволяет выявить воспаление. Он же определяет уровень тромбоцитов, то есть самого субстрата тромбоза.
Дополнительно об уровне воспаления в крови и риске тромбоза свидетельствует повышенный уровень С-реактивного белка.
Биохимический анализ в первую очередь демонстрирует уровень глюкозы крови. По ней можно судить о наличии диабета, одного из серьезнейших факторов риска тромбозов.
Также биохимический анализ способен определить уровень протеина С, что также характеризует выраженность риска тромбоза.
Повышенный уровень гомоцистеина в крови также является доказанным на сегодняшний день риском тромбозов, приводящим к невынашиванию беременности и сердечно-сосудистым событиям (инфарктам и инсультам).
D-димер – лабораторный маркер фибринообразования [8]. Он же говорит о наличии воспаления, как и С-реактивный протеин. Уровень D-димера является контрольным показателем COVID-19 и его осложнений, в том числе связанных с тромбозами.
Можно сдать анализы по комплексной программе «Тромбоз», включающей определение уровней Антитромбин-III, D-димера и генетических факторов кардиологических заболеваний и уровень тромбоцитов. Эта программа позволяет определить факт свершившегося тромбоза где-то в организме, а также определить генетическую предрасположенность к нему. Такую программу, как и прочие анализы, предлагает сеть клиник СИТИЛАБ.
Дополнительное определение уровня гомоцистеина, С-реактивного белка поможет определить биохимический риск тромбоза.
Лечение и профилактика тромбозов
Лечение тромбоза включает антикоагулянтную и антиагрегантную, тромболитическую терапию, установку кава-фильтра нижней полой вены, хирургическое удаление тромба [5]. Необходимо иметь в виду осложнения антикоагулянтной терапии: большое кровотечение, гепарин-индуцируемую тромбоцитопению и варфарин-индуцируемый некроз кожи [5]. Для снижения риска продолжения тромбообразования применяют НПВС [2]. С целью вторичной профилактики назначают небольшие дозы гепарина.
Также назначают немедикаментозные методы лечения – эластичное бинтование, компрессионный трикотаж, локальную гипотермию и ЛФК [2, 4].
Профилактика тромбоза включает ряд мероприятий, применяемых в ситуациях повышенного риска тромбообразования.
Тромбофлебит глубоких вен нижних конечностей
Венозные тромбозы представляют собой группу заболеваний, сопровождающихся образованием тромбов, что приводит к различным осложнениям. В случае с тромбофлебитом, поражающим сосуды нижних конечностей происходит не только закупорка, но и развивается воспаление. Преимущественно данное заболевание поражает вены нижних конечностей, и часто является следствием варикозной болезни.
Что такое тромбофлебит
Тромбофлебит представляет собой воспалительный процесс внутренней поверхности вены из-за отложений на ней тромботических масс. Они могут частично или полностью перекрыть кровоток. Стоит отметить, что такой диагноз будет поставлен, если поражению подверглись поверхностные вены нижних конечностей. Если же патология обнаружена в глубоких венах, то диагнозом будет флеботромбоз.
Тромбофлебит: от острого к хроническому
Тромбофлебит, локализованный в нижних конечностях, бывает:
Также это заболевание классифицируют по силе течения: оно может быть острым или хроническим. При развитии острого тромбофлебита глубоких вен возникает небольшая отечность и сильная боль по длине пораженной вены. Патология может развиться в голени, бедре, стопе или затронуть всю вену. Ухудшение состояния сопровождается повышением температуры до 39-40С, лихорадкой. Различают острый тромбофлебит гнойного, негнойного типа, с абсцессами или некрозом мягких тканей.
В случае острого флеботромбоза боль возникает внезапно, усиливаясь во время движения. Дальше может появиться распирание или тяжесть в левой, правой ноге, повыситься температура тела и пораженного участка. Пульсация периферических артерий не нарушается, ослабевает или отсутствует. Спустя 3-4 дня на поверхности икр проявляется сетка расширенных сосудов.
При остром тромбозе глубоких вен нижних конечностей врачи могут наблюдать стертую клиническую картину в том случае, если в патологическом процессе участвуют вены в икрах. Распознать это заболевание можно по несущественной отечности лодыжки или боли в икрах.
Хроническое течение заболевания длится от 3-4 месяцев до нескольких лет. Выраженность воспалительных явлений и болевого синдрома невысокая в таком случае. Общая клиника выражается болью в левой, правой ноге преимущественно после активной физической нагрузки, после длительной ходьбы, стояния, подъема больших грузов. В покое болевые ощущения отступают.
Также выделяют тромбофлебит во время беременности — в начале II триместра. Клинические проявления патологического процесса сводятся к образованию сосудистых звездочек. По мере увеличения венозных каналов развиваются болезненные ощущения. Вечернее время — период появления отеков, периодических судорог.
Постинъекционный тромбофлебит является результатом нарушения методики выполнения процедуры, которую проводят, чтобы лечить варикоз.
Почему возникает заболевание
Часто патологический процесс запускается при наличии нескольких факторов, которые получили название «Триада Вирхова»:
Этиология тромбофлебита также часто подразумевает:
Перечисленные патологические изменения в организме, которые становятся причиной тромбофлебита сосудов, возникают не на пустом месте. Этиология флебитов может быть связана с:
Также риск развития флебитов повышается при наличии в медицинской карте данных об инфаркте, инсульте, больших кровопотерях и осложнениях послеродового периода. В группу риска входят люди, ведущие сидячий образ жизни, страдающие артериальной гипертензией или со сниженным иммунитетом.
Патогенез заболевания
Тромбофлебиты и флеботромбозы развиваются по простой схеме. Сначала происходит резкое снижение кровотока, затем поврежденный эндотелий сосудов провоцирует выделение интерлейкинов (они отвечают за агрегацию тромбоцитов), параллельно повышая свою адгезивность. В результате образуются тромбы — патологические сгустки крови, закрепляющиеся на стенках вен, артерий и даже в полости сердца.
В зависимости от вида тромбов выделяют тромбоз:
Тромбообразующий процесс способен прогрессировать и приводить к увеличению вен до внушительных размеров. Расположение тромба происходит по длине кровотока. В первые несколько дней сгусток слабо зафиксирован на поверхности сосуда. На 5-6 день он надежнее прикрепляется к внутренней стенке, из-за чего она начинает воспаляться.
В течение 6 месяцев у 70 % больных отмечается улучшение проходимости венозного русла. В остальных случаях происходит поражение сосудов, питающих стенку вены. Этот процесс сопровождается грубыми фибринозными изменениями стенок и нарушением работы венозных клапанов. Вследствие патологического процесса происходит значительное повышение давления в венах голени, общая клиника сопровождается развитием хронической венозной недостаточности.
Симптомы
Для того, чтобы не пропустить заболевание, которое может обернуться серьезными проблемами и даже летальным исходом, следует обратиться к опытному специалисту уже при первых признаках. Только так можно своевременно и точно поставить диагноз, назначить эффективное лечение. Как минимум, это поможет избежать многих проблем, а может и вернуть прежнее качество жизни. Самодиагностика, как и самолечение в таких случаях чревато осложнениями.
Первые признаки тромбофлебита
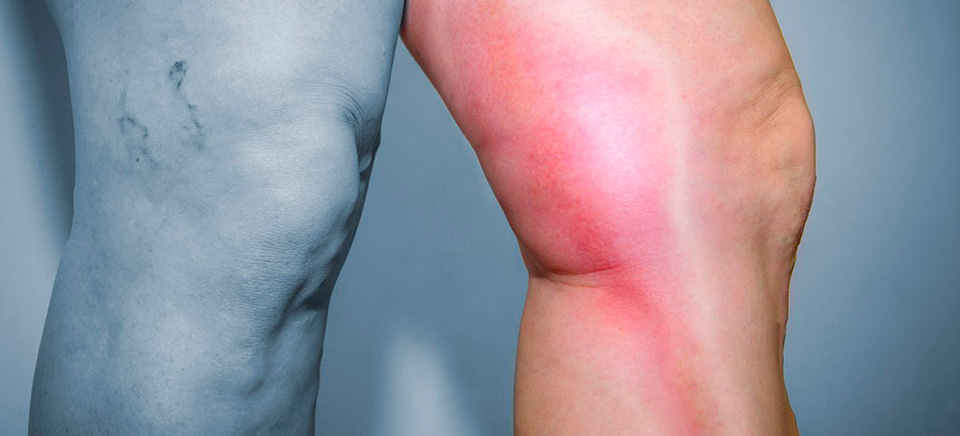
Заболевание развивается постепенно и первые признаки часто бывают незаметными. В ногах чувствуется дискомфорт при положении стоя или ходьбе, быстро устают. Кожа приобретает розовый оттенок и теплеет — пятнами, в области пораженных вен. При ухудшении состояния вен эти признаки становятся явно выражены и доставляют массу проблем.
Признаки острого тромбофлебита
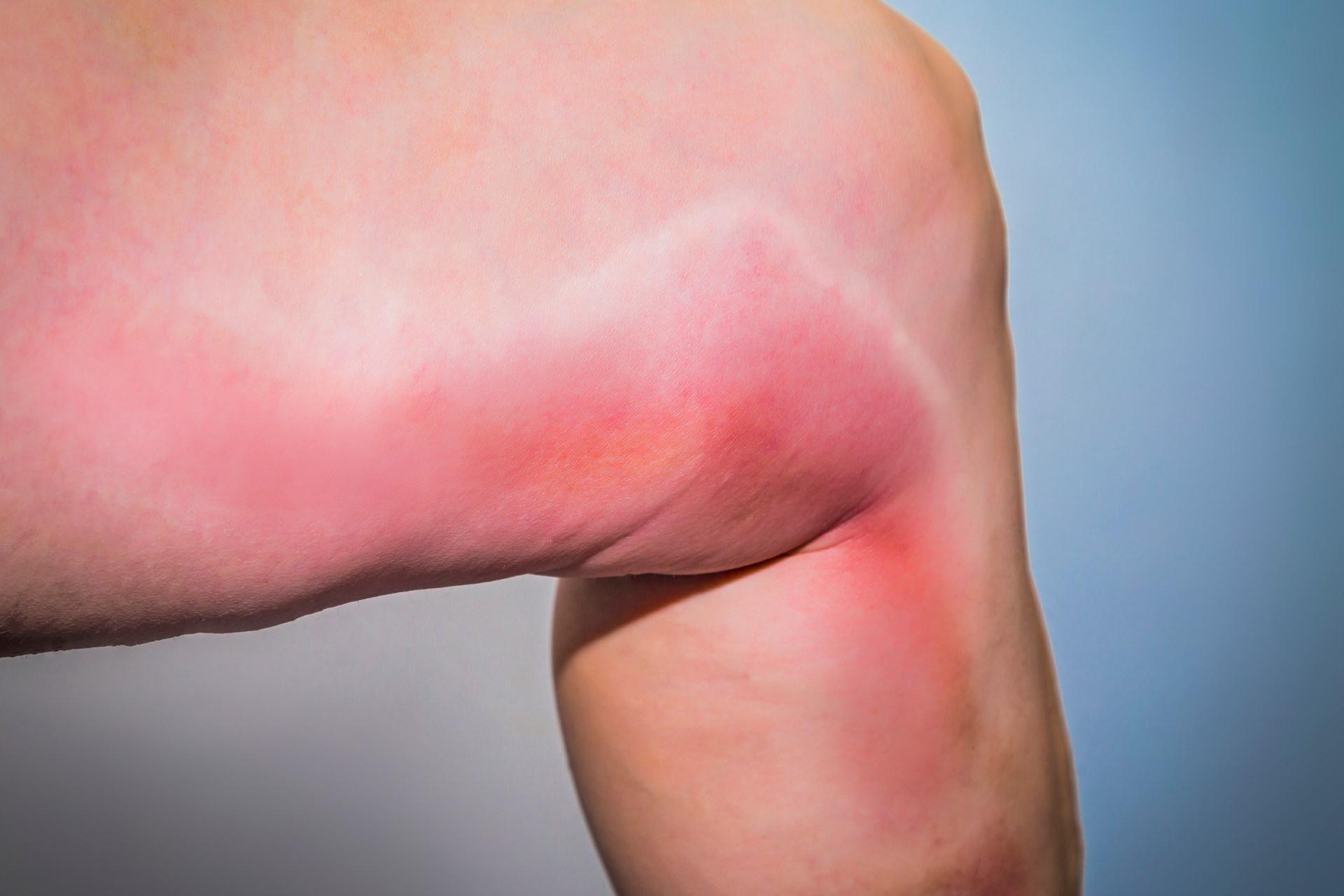
Острый тромбофлебит проявляется болезненными ощущениями в ноге, где поражены вены. Боль чувствуется на коже по ходу воспаленного участка вены. Этот участок прощупывается,как болезненный тяж, возможно с узлами. Вокруг него наблюдается отек кожи с покраснением. Припухлость становится заметнее днем при нагрузках, а за ночь спадает.
Наблюдается гипертермия — воспаленный участок кожи становится ощутимо теплее. Температура тела может доходить до 37,5-38°С, а в случае присоединения инфекции — до 39°С. Возможен озноб. Через некоторое время температура тела спадает до нормы или остается лишь немного повышенной. Однако бывает, что тромбофлебиты развиваются и без температуры.
Общее состояние отмечается упадком сил, быстрым утомлением даже при незначительной двигательной активности. При ходьбе боль в ноге усиливается.
Как диагностируют тромбофлебит
Определить и назначить адекватное лечение венозных тромбозов нижних конечностей способен врач-флеболог. В особо тяжелых случаях требуется консультация сосудистого хирурга. Для диагностирования данного заболевания, помимо визуального осмотра и внесения данных в медицинскую карту пациента, могут пользоваться:
Применение лабораторных исследований носит дополнительный характер. Они не способны дать полного представления о границах распространения флебита и тромбоза.
Большое значение отводится дифференциальной диагностике, которая позволяет исключить другие заболевания и патологические состояния, имеющие схожую клинику с тромбофлебитом:
Лечение заболевания
При лечении тромбоза нижних конечностей учитывают симптомы, стадии заболевания и тяжести его течения. Выбирая консервативную терапию, врачи ставят перед собой цель:
Медикаментозное лечение
Заключается в назначении антикоагулянтов, ангиопротекторов, нестероидных противовоспалительных, определенных ферментных препаратов. И антибиотиков в случае острого гнойного тромбофлебита.
Также применяются специальные мази: Гепариновая, Эссавен-гель, крем Кетонал5%, Лиотон-гель и некоторые другие. Мази типа Левомеколь, Левосин и прочие, предназначенные для лечения поверхностных повреждений кожи и язв, только ухудшают проблему.
Оперативное вмешательство назначают, когда подозревают возможное развитие ТЭЛА после проведения дифференциальной диагностики. Также хирургическим методом избавляются от тромбов, скопившихся при остром тромбофлебите в русле большой подкожной вены. Основное показание к оперативному лечению — признаки движения части сгустка, замеченные во время УЗИ.
Народные средства
Одновременно с медикаментозным лечением, народные способы могут дать хороший результат. Однако слепо верить и бездумно пробовать на себе все подряд не стоит. Контролировать схему лечения, допустимость и эффективность народных средств должен врач.
Лечение пиявками
При остром течении тромбофлебита нижних конечностей практикуют терапию пиявками. Их рассредотачивают по направлению пораженной вены,максимум — до 10шт. за 1 раз. Причем не на саму вену, а на расстоянии минимум 1см от нее, шахматно. в шахматном порядке в коли пиявки ставят в количестве до 10 шт по ходу болезненной вены в шахматном порядке на расстоянии не менее 1 см от вены. За курс может быть поставлено до 60 пиявок.
Применение пиявок подходит не всем и не всегда. Также возможны незначительные реакции — покраснения, отек кожи, зуд. Это аллергия на укусы, но несерьезная и достаточно быстро пройдет самостоятельно. Редко бывает гиперпигментация. А вот при индивидуальной непереносимости возможен отек Квинке.
Профилактика тромбофлебита
Профилактика тромбофлебита нижних конечностей помогает предупредить рецидивы. Поэтому пациентам после острого тромбофлебита рекомендуется четко выполнять предписания врача.
[feedback text1=»Остались вопросы по тромбофлебиту глубоких вен?» text2=»Бесплатная консультация специалистов AngioClinic»]
Автор
Врач генетик. Окончила Челябинскую Государственную медицинскую академию. Прошла интернатуру в Северо-Западном Государственном медицинском университете имени И.И. Мечникова.
Добавить комментарий Отменить ответ
Блог МЦ Аист
Мединиский центр «Аист» представляет вам статьи, в которых вы можете найти необходимую вам информацию о историях болезней или информацию о способах лечения, а так же свежие новости в медицинской среде
Тромбофлебит нижних конечностей
Тромбофлебит – воспалительное заболевание вен, которое сопровождается образованием тромбов и закупоркой кровеносных сосудов. У 90% пациентов патология локализуется в нижних конечностях и у большинства развивается на фоне варикозного расширения вен. Средний возраст больных с воспалительным заболеванием – 40–46 лет.
Основные причины
К воспалению венозных стенок и образованию сгустков крови приводят:
К основным причинам, приводящим с воспалению вен и повышению вязкости крови, причисляют:
Тромбофлебиты также могут развиваться на фоне инфаркта или инсульта, большой кровопотери и в послеродовой период. В зоне повышенного риска находятся люди с сидячей работой, нарушенным фосфолипидным обменом, артериальной гипертензией и сниженным иммунитетом.
Виды заболевания
В зависимости от локализации тромбофлебит нижних конечностей делят на два основных вида:
Заболевание в зависимости от течения делится на острое, подострое и хроническое. Острый тромбофлебит сопровождается повышением температуры, но спустя несколько дней или недель она нормализуется. Длительность этой формы – от 10 дней до 3 месяцев. Острый тромбофлебит делится на подвиды: негнойный и гнойный, который сопровождается формированием абсцессов и некрозом мягких тканей.
Хронический тип патологии длится от нескольких месяцев до нескольких лет. Он протекает с менее выраженным воспалением и болевым синдромом. Хронический поверхностный тромбофлебит также может быть мигрирующим. Его чаще диагностируют у мужчин. У пациентов с этим видом заболевания тромб перемещается по вене, вызывая закупорку, нарушение кровотока, воспаление и другие характерные симптомы. Мигрирующая патология склонна к рецидивам и требует тщательного наблюдения.
Главные признаки
Симптомы тромбофлебита зависят от его формы. К признакам острого заболевания относят:
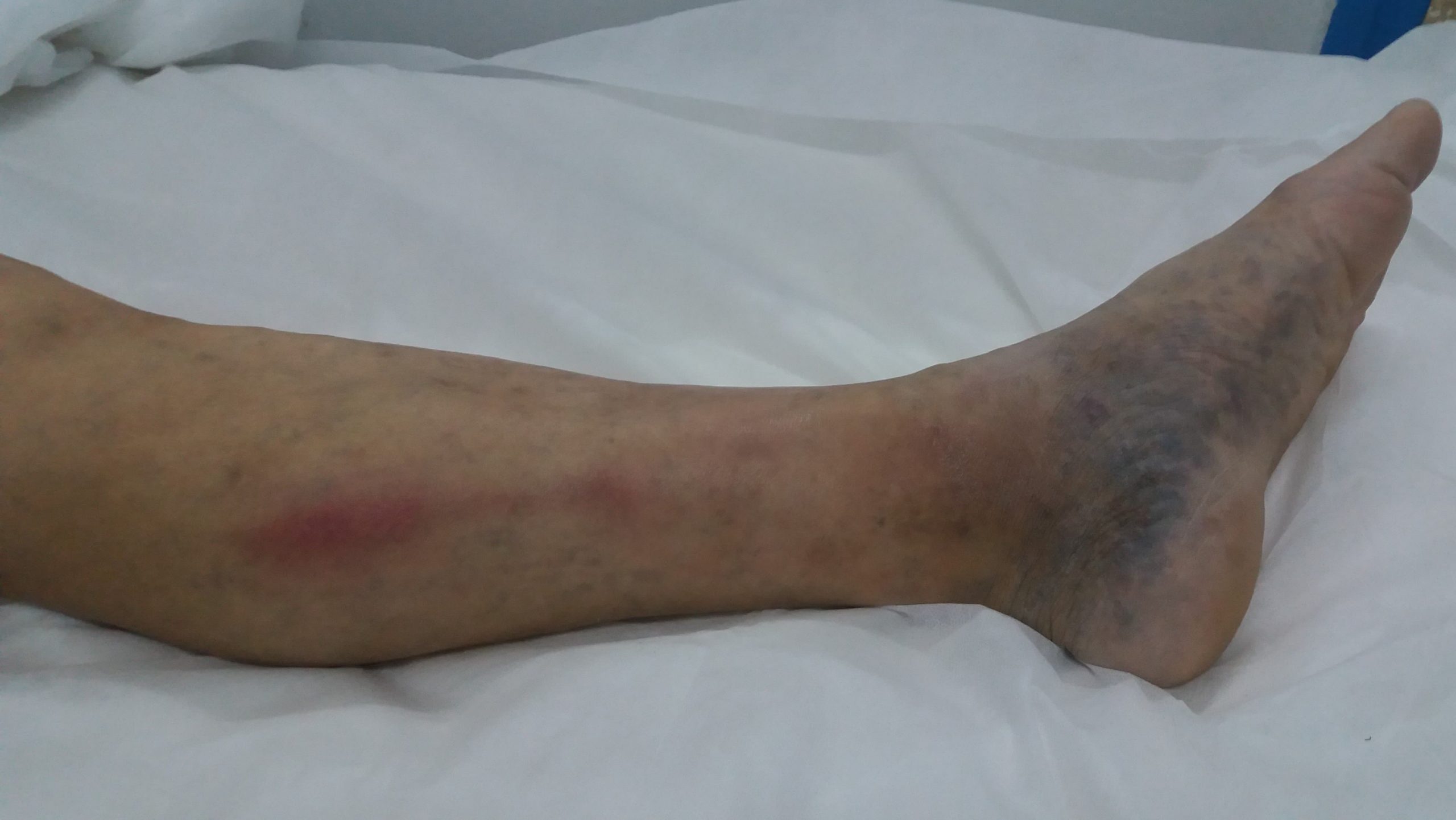
При переходе острой стадии заболевания в подострую болевой синдром уменьшается, пациент жалуется на тянущие умеренные ощущения и небольшой отек конечности. Инфильтраты пальпируются при нажатии на воспаленный участок, но практически не вызывают дискомфорта. Кожа над сгустками приобретает синий оттенок.
У пациентов с хроническим тромбофлебитом симптомы патологии часто появляются после длительной ходьбы или других физических нагрузок на нижние конечности. К характерным признакам относят:
У некоторых пациентов также обнаруживают небольшие узлы. Запущенная форма сопровождается трофическими изменениями на коже – формированием язв.
У примерно 30% больных с глубоким тромбозом воспалительный процесс протекает без ярко выраженных симптомов. Пациенты ощущают легкую тянущую боль, напряженность в икроножных мышцах и отмечают небольшой отек.
К самым распространенным последствиям запущенного тромбофлебита относят инфаркт миокарда, инсульт и легочную эмболию, поэтому при наличии варикозного расширения вен и появлении подозрительных симптомов стоит пройти комплексную диагностику.
Методы диагностики
Самым точным методом диагностики тромбофлебита нижних конечностей считается дуплексное сканирование и допплерография. Ультразвуковое исследование определяет тип и степень заболевания, его распространение и состояние венозных клапанов.
К методам дополнительной диагностики относят:
Высокой информативностью обладает ультразвуковое ангиосканирование с картированием кровотока. Если УЗИ пациенту противопоказано или недоступно, применяют рентгеноконтрастные методы. Больным с глубоким тромбофлебитом и подозрением на легочную эмболию рекомендовано УЗИ сердца, а также дополнительная консультация пульмонолога и кардиолога.
Лечение
Воспаление кровеносных сосудов требует комплексного подхода: консервативного и хирургического. Терапия направлена на профилактику осложнений, подавление воспалительного процесса и разжижение крови.
Состояние покоя
На раннем этапе заболевания пациентам назначают постельный режим. Ногу рекомендуют поднимать над уровнем тела для профилактики тромбоэмболических осложнений. Длительность постельного режима варьируется от 4 до 12 суток.
Антикоагулянты
Второй этап консервативной терапии – прием препаратов, разжижающих кровь. К распространенным медикаментам относят «Гепарин», «Фраксипарин», «Дабигатран», «Вафарин» и «Кумадин». Препараты вводят внутримышечно или внутривенно, возможен пероральный прием.
Антикоагулянты дополняют «Тренталом» – средством для улучшения микроциркуляции крови на основе метилксантина.
Препараты для растворения тромбов
Уже имеющиеся тромбы растворяют «Урокиназой», «Альтеплазой», «Стрептокиназой». Пациенту на время устанавливают в нижнюю полую вену кава-фильтр, который задерживает кровяные сгустки и препятствует их проникновению во внутренние органы.
Компрессионное белье
Кровообращение нормализуют компрессионные чулки, колготки или носки. Вид белья подбирает врач в зависимости от локализации и сложности заболевания. В некоторых случаях компрессионное белье заменяют плотными эластичными бинтами.
Сбалансированное питание
Пациентам с повышенной вязкостью крови рекомендуют исключить бобовые продукты, бананы, жирную рыбу и мясо, а также черную смородину. Количество диетического мяса и рыбы сокращают до 1–2 маленьких кусков в неделю.
В рацион вводят пищу с разжижающими свойствами: имбирь, томатный и лимонный сок, яблочный уксус, льняное и оливковое масло, дыню, зеленый лук, чеснок, корицу.
Физиотерапия
Воспаление и болевой синдром хорошо убирает ионофорез. Аппаратную методику сочетают с калия йодидом, димексидом и гепарином. Ток обеспечивает более глубокое проникновение препаратов и усиливает их эффективность.
Ударно-волновая терапия
УВТ рекомендуют применять при варикозном расширении вен для профилактики тромбофлебита. Ультразвуковые волны тонизируют кровеносные сосуды, повышают их эластичность и уменьшают варикозные узлы, нормализуют микроциркуляцию крови. УВ-методика дает хороший результат, но в период обострения тромбофлебита она противопоказана.
Хирургическое вмешательство
Консервативные способы замедляют развитие тромбофлебита и снижают вероятность рецидивов, но их лучше сочетать с хирургическими методами лечения. Пациенту предлагают несколько вариантов:
Метод лечения подбирает хирург после тщательной диагностики и сбора анамнеза. Люди, у которых был тромбофлебит, постоянно находятся в зоне риска и не защищены от рецидивов, поэтому они должны ежегодно посещать врача, соблюдать диету и пить много жидкости с высоким содержанием минералов для разжижения крови и профилактики тромбозов.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет