что такое тромбофилия у детей
Тромбофилия у детей: какие тесты и когда необходимо проводить?
Тромбофилия – наследственное или приобретенное состояние, характеризующееся чрезмерной склонностью к тромбообразованию в кровеносных сосудах с началом в раннем возрасте [1]. В классическом понимании тромбофилия не является болезнью и может проявляться тромбозом или длительное время протекать бессимптомно. Тромбообразование, по существу, – нормальный процесс, который препятствует чрезмерному истечению крови в местах повреждения сосуда. Однако когда тромботический процесс является избыточным, тогда он становится патологическим [2]. Несмотря на то что тромботические состояния значительно чаще встречаются у лиц старшего возраста, наличие тромбофилии может иметь место в детском возрасте, начиная с периода новорожденности.
К настоящему времени выявлено около 20 разных форм тромбофилии, которые могут вносить определенный вклад в развитие тромбоза. Венозный тромбоэмболизм (ВТЭ) объединяет два связанных заболевания – тромбоз глубоких вен и тромбоэмболию легочной артерии. Он является многофакторной патологией, в развитии которой участвуют как наследственные, так и приобретенные факторы, в том числе тромбофилия. ВТЭ все чаще встречается у детей. Так, частота тромбоза у детей в первые 6 месяцев жизни составляет 5 на 100 000 новорожденных [3]. В 1990‑х годах региструемая заболеваемость ВТЭ у детей колебалась от 0,07 до 0,14 на 10 000 в год (у взрослых 10-15 на 10 000) и составляла 5,3 на 10 000 госпитализаций 4. За последние десятилетия заболеваемость ВТЭ у детей значительно увеличилась [7, 8], это увеличение наблюдается во всех возрастных категориях. ВТЭ приводит к развитию посттромботического синдрома у 12,4% пациентов и частым рецидивам тромбоза – у 8,1% [9].
История
ВТЭ впервые был описан Briggs еще в 1905 г. Изучение этой патологии продолжили (хотя и без понимания патофизиологии самого процесса) F. Jordan и A. Nandorff в 1956 г. [10]. В 1965 г. О. Egeberg [11] описал случай из своей клинической практики. Он наблюдал семью из Норвегии с наследственным дефицитом антитромбина III (АТ-III) и рекуррентным тромбозом. 45-летняя женщина и ее 12-летний сын из этой семьи были одновременно госпитализированы с тромбозом нижних конечностей. В этом случае впервые выявили связь между сниженной концентрацией природного антикоагулянта и наследственным тромбозом.
Почти 20 лет спустя была обнаружена связь между дефицитом протеинов С и S и семейным тромбозом [12, 13]. Первое описание ребенка с гомозиготным протеином С осуществили Н. Вranson и соавт. в 1983 г. [14]. В 1990-х годах обнаружение резистентности к протеину С положило начало исследованию мутации фактора V (фактор Лейдена). Данная мутация представляет собой однократную замену глутаминовой аминокислоты на аспарагиновую в положении 506. Это первый изученный тромбофильный дефект, который вызывал усиление коагуляции или, правильнее сказать, снижение антикоагулянтной активности [15, 16]. Точечная мутация в нетранслируемой области 3с гена F2 протромбина, или мутация F2 G20210A, связанная с повышенными уровнями циркулирующего протромбина, обнаружена в 1996 г. [17]. Идентификация этого и других наследственных дефектов привела к значительному увеличению количества определяемых случаев тромбофилии за последние годы [18]. В дальнейшем было открыто множество генетических мутаций, обусловливающих дисфункцию факторов гемостаза, антикоагуляции и фибринолиза и объясняющих склонность индивидуумов к тому или иному виду тромбофилии в аспекте риска развития тромбоза. Роль многих из них продолжает изучаться, так как их истинное значение в тромбообразовании до конца не ясно.
Патогенез тромбоза у детей
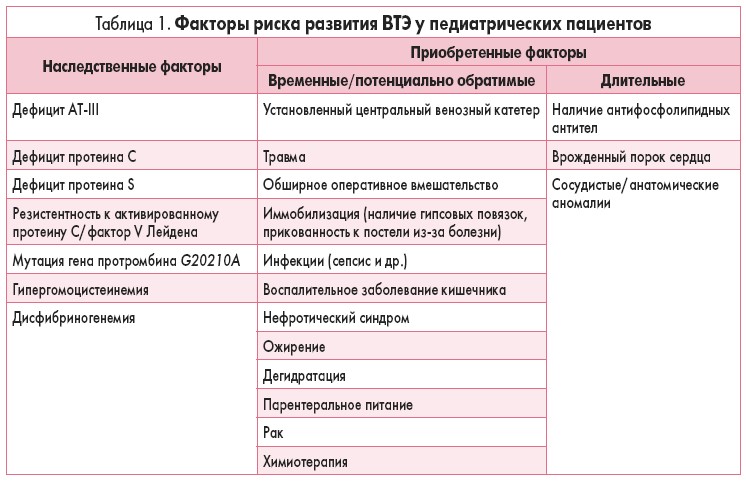
Патогенез тромбоза почти всегда комплексный. Эпизоды тромбоза у детей возникают вследствие сочетанного воздействия наследственных и приобретенных факторов (табл. 1).
Основными предрасполагающими и провоцирующими протромботическими факторами у детей являются:
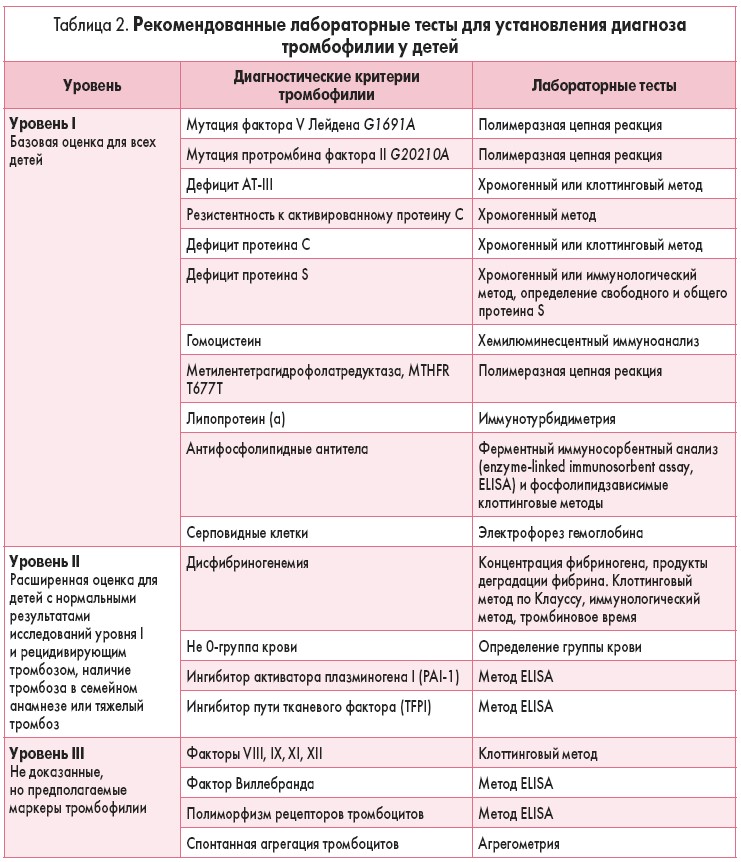
Для диагностики тромбофилии у детей используют:
Лабораторные тесты для диагностики тромбофилии у детей
Рекомендованные лабораторные тесты для установления диагноза тромбофилии у детей представлены в таблице 2.
Наследственные и приобретенные факторы участвуют в развитии клинической картины тромбоза. Риск развития тромбоза может повышаться у лиц, которые имеют один или несколько наследственных факторов тромбофилии, однако у них на протяжении жизни может не возникнуть ни одного эпизода тромбоза. Наличие длинных бессимптомных периодов между эпизодами тромбообразования и при рекуррентном тромбозе является очень важным с точки зрения доказательства того факта, что присутствие только наследственных факторов недостаточно для развития этого процесса, так как при этом играют определенную роль также приобретенные факторы 22. Было показано, что у детей приобретенные факторы чаще по сравнению с наследственными вызывают тромбоз. Как правило, приобретенные факторы включают использование катетера, злокачественные заболевания, инфекцию, заболевания сердца, нефротический синдром [25]. Наследственные факторы важны только у подростков, а также у детей, у которых ВТЭ развился при отсутствии триггерных факторов (частота 60%) [26].
Наследственные факторы тромбофилии у детей
Наследственный дефицит естественных антикоагулянтов, таких как АТ-III, протеины С и S, является доказанным фактором риска как первичного, так и повторных эпизодов венозного тромбоза у детей.
К наследственным факторам тромбофилии у детей также относятся: полиморфизм тромбоцитарных факторов, дисфибриногенемии, гиперлипопротеинемия (а), митохондриальная патология.
Выполнение тестов при наследственной тромбофилии у детей с тромбозом
При исследованиях с целью подтверждения наследственной тромбофилии наиболее распространенными тестами являются определение содержания АТ-III, протеинов С и S, фактора V Лейдена и мутации фактора II протромбина. Дефицит АТ-III, протеинов С и S или положительные результаты всех этих тестов характеризуются как тромбофилия высокого риска, а носительство фактора V Лейдена или мутации фактора II протромбина –как тромбофилия низкого риска. Было показано, что дети с дефицитом AT-III и мутацией протромбина имеют повышенный риск ВТЭ (соответственно в 8,73 и 2,63 раза).
Рекомендации. Проведение исследования с целью подтверждения наследственной тромбофилии выполняется в том случае, если тромбоз обнаружен, повторяется и встречается в абнормальных областях у педиатриических пациентов, а таже у лиц с тромбозом в семейном анамнезе.
Тем не менее, выполнение тестов по поводу наследственной тромбофилии является спорным в некоторых клинических ситуациях. Учитывая большое влияние приобретенных факторов на развитие тромбоза у детей, решение о тестировании с целью подтверждения наследственной тромбофилии должно быть принято на основании оценки клинического состояния пациента.
Приобретенные факторы тромбофилии у детей
1. Катетеризация сосудов. По данным обзора литературы за 1948-2012 гг., выполненного C. Park и соавт. [31], риск возникновения тромбоза в неонатальный период составляет 9,2%. При неонатальном тромбозе приобретенные факторы выявляют значительно чаще по сравнению с наследственными [32, 33]. У новорожденных тромбоз, связанный с установкой катетера, является редким, но представляет собой серьезную проблему. Хотя в более ранних исследованиях подчеркивалось, что 89% случаев неонатального тромбоза связаны с установкой катетера, однако в современных исследованиях показано, что связь этого фактора обнаружена у 54% пациентов с венозным тромбозом и 27% – с артериальным тромбозом [34]. Причина снижения частоты тромбоза, связанного с установкой катетера у новорожденных, объясняется введением гепарина в профилактических дозах и использованием более подходящих катетеров (риск тем выше, чем дольше катетер находится в вене) [35]. Этиология тромбоза при катетеризации может заключаться в повреждении эндотелия, присутствии инородного тела, нарушении ламинарного кровотока, воспалении и инфузии гипертонических растворов. Тромбоз у новорожденных, возникающий в связи с катетеризацией пупочной и периферических вен, составляет 80% всех случаев тромбоза. Чаще всего тромбы образуются в венах печени, правого предсердия и нижней полой вене. При лечении могут эффективно использоваться низкомолекулярные гепарины вместе с тромболитическими препаратами. Хотя введение гепарина в профилактических дозах не препятствует развитию тромбоза, тем не менее его действие продлевает время использования катетера и уменьшает возможность окклюзии [36].
Рекомендации. Не рекомендуется проведение исследования с целью подтверждения наследственной тромбофилии у новорожденных с тромбозом, который связан с катетеризацией.
2. Онкологические заболевания. Некоторые типы онкологических заболеваний у детей (например, лейкоз) связаны с более высокими показателями ВТЭ по сравнению с другими видами рака. Локализация опухоли также играет определенную роль при риске развития ВТЭ. Так, при интраторакальной локализации [37] и метастастатической болезни [38] отмечается более высокий риск возникновения ВТЭ. Возраст пациента (подростковый, молодой) является очень важным фактором риска развития ВТЭ. В целом, возраст старше 10 лет связан со значительным увеличением риска возникновения тромбоза по сравнению с таковым у детей младшего возраста [39]. Множество факторов способствуют повышению риска развития ВТЭ у подростков с раком, включая протромботические изменения системы гемостаза (снижение активности АТ-III, плазминогена, повышение активности фактора VIII, фактора Виллебранда, PAI‑1). Необходимо отметить, что некоторые подростки начинают принимать гормональные контрацептивы. В обзоре Кокрановской базы данных указано, что применение всех форм комбинированных оральных контрацептивов (эстроген + прогестерон) был связан с повышенным риском ВТЭ [40]. Ожирение является фактором, способствующим повышению риска развития ВТЭ у больных раком молочной железы [41]. Ожирение часто выступает в роли фактора риска развития ВТЭ у девушек-подростков, которые используют гормональные контрацептивы [42]. Использование некоторых химиотерапевтических агентов, таких как L-аспарагиназа и кортикостероиды, связано с увеличением тромботического риска [43]. До 2000-х годов было рекомендовано выполнять тестирование с целью подтверждения наследственной тромбофилии у пациентов с лейкозом. Однако в дальнейших исследованиях было выявлено, что тромбоз развивался в первый месяц у больных лейкозом с установленными катетерами, а наследственные факторы не были обнаружены [44].
Рекомендации. Нет необходимости выполнять исследования с целью подтверждения наследственной тромбофилии у детей с лейкозом или малигнизацией за исключением тех случаев, когда у ребенка имеются соответствующие симптомы или тромбоз в семейном анамнезе.
3. Нефротический синдром. Частота тромбоза (артериальный и венозный тромбоз различной локализации) при нефротическом синдроме составляет до 28%. У 9-36% детей с нефротическим синдромом может развиться вторичный тромбоз из-за дефицита АТ-III и протеина S. Однако гипоальбуминемия (83%) и инфекции (31%) являются более распространенными причинами развития нефротического синдрома, чем наследственная тромбофилия [45].
Рекомендации. Выполнение исследования с целью подтверждения наследственной тромбофилии у детей с нефротическим синдромом нецелесообразно.
4. Инсульт и транзиторная ишемическая атака. Частота инсульта у детей в возрасте от 1 до 18 лет колеблется в пределах 1,29-13,0 на 100 000 детского населения в год, а у новорожденных достигает 25,0 на 100 000 в год, при этом в половине случаев инсульт имеет ишемическую природу. Исследования показали, что частота инсульта и транзиторной ишемической атаки у новорожденных и детей увеличивается в 7,06 раза при дефиците АТ-ІII, 8,76 раза – при дефиците протеина С, в 3,20 раза – при дефиците протеина S, в 3,26 раза – при мутации фактора V Лейдена, в 1,58 раза – при мутации MTHFR, в 6,96 раза – в присутствии антифосфолипидных антител, в 6,27 раза – при увеличении уровня липопротеина (а) и в 11,86 раза – в присутствии комбинации наследственных факторов тромбофилии [46, 47].
Рекомендации. Целесообразно выполнение исследования с целью подтверждения наследственной тромбофилии у детей с инсультом и транзиторной ишемической атакой.
5. Дети с заболеванием сердца. У детей с заболеванием сердца может наблюдаться венозный (52,5%), артериальный (35,6%), венозный и артериальный (11,9%) тромбоз. Важнейшими факторами риска развития сердечно-сосудистых нарушений являются врожденная болезнь сердца и кардиомиопатия. Другие важные факторы риска включают хирургическое вмешательство, проведение ангиографии, установку катетера, инфекции и гипоксию. Роль наследственной тромбофилии в развитии тромбоза у детей с заболеваниями сердца довольно незначительна [48].
Рекомендации. Тестирование с целью подтверждения наследственной тромбофилии нецелесообразно у детей с врожденным заболеванием сердца.
6. Сепсис и другие инфекции. Сепсис является одной из основных причин синдрома диссеминированного внутрисосудистого свертывания (ДВС) крови. Он представляет собой большие проблемы у детей с менингококковым сепсисом и фульминатной пурпурой. При синдроме ДВС активируются пути свертывания, отмечается дисфункция природных ингибиторов и фибринолитической системы. При сепсисе бактерии и бактериальные продукты изменяют взаимодействие между эндотелием и циркулирующей кровью, что приводит к прокоагулянтному состоянию [49, 50]. В этом процессе происходит активация свертывания через фактор XI [51], увеличение уровня тканевого активатора плазминогена (tPA), комплекса плазмин/α2-антиплазмин [52], снижение содержания тромбомодулина в эндотелии и его повышение в плазме крови, снижение концентрации протеинов С и S, антитромбина [53, 54], увеличение содержания тканевого фактора и PAI‑1 [55].
При фульминантной пурпуре острый быстропрогрессирующий потенциально летальный ДВС-синдром, вызванный выработкой ингибирующих антител к природным антикоагулянтам, связан с дефицитом протеина С и S (почти 100% летальность при отсутствии патогенетической терапии). В начале заболевания кожные элементы характеризуются как мелкие экхимозы, которые в дальнейшем увеличиваются в диаметре, приобретают пурпурно-черную окраску и в их центре формируется булла, после чего наблюдаются некротические и гангренозные явления. Такие элементы, как правило, формируются на конечностях, однако могут наблюдаться на ягодицах, животе, в паху, а также на коже головы. Кроме того, пурпурозные элементы возникают в местах пункций, давления или травматизации.
Рекомендации. Детям с клинической картиной фульминантной пурпуры показано незамедлительное определение активности протеинов С и S.
Общие положения тестирования детей на наличие генетических факторов риска
Прежде чем проводить тестирование детей на наличие наследственной тромбофилии, врачам следует рассмотреть вопрос о том, может ли тестирование улучшить клинические результаты, связанные с терапией или профилактикой [56]. В обзоре Всемирной организации здравоохранения в разделе «Этические вопросы в медицине» имеется рекомендация: «Все тестирования должны быть добровольными, которым предшествует адекватная информация и информированное согласие… Тестирование детей или подростков должно выполняться только в том случае, если имеется потенциальная выгода» [57]. Выявление маркеров тромбофилии оказывает значимое психологическое воздействие на пациентов подросткового возраста и их родителей/родственников, что может нарушать нормальное развитие ребенка. Несмотря на многочисленные публикации, до сих пор нет единого мнения, какое место занимает тромбофилия в формировании риска тромбоза у детей. Зачастую необоснованное ожидание тромбоза у ребенка приводит к повышенной настороженности и необоснованному профилактическому назначению антикоагулянтных препаратов или модуляции образа жизни. Врачи, которые заказывают такое тестирование, должны основываться на индивидуальной для каждого пациента оценке риска и выгоды.
Выводы
К настоящему времени проведено немалое количество исследований, определяющих влияние тех или иных факторов тромбофилии на риск развития тромбоза у детей. Согласно данным метаанализов, наличие тромбофилии значимо и статистически достоверно повышает риск повторного тромбоза у детей. Однако до сих пор имеются лишь единичные исследования, характеризующие роль тромбофилии в формировании риска первого эпизода тромбоза у детей, причем большинство из них носят ретроспективный характер. Венозная тромбоэмболия является многофакторным заболеванием, и приобретенные факторы риска (установка центрального венозного катетера – единственный наиболее важный фактор риска) у детей играют более важную роль по сравнению с наследственными. Тестирование на наличие тромбофилии не рекомендуется проводить у детей в возрасте младше 15 лет, так как тромбоз, связанный с тромбофилией, является очень редким. При отсутствии катетеризации сосудов и активной формы рака частота возникновения ВТЭ у детей и подростков остается очень низкой (менее 1 на 100 000 человек в популяции в возрасте до 13 лет).
Консультирование и ведение пациентов с ВТЭ и выявленными маркерами тромбофилии должен осуществлять опытный гематолог или специалист в области гемостаза.
Литература
57. Wertz D.C. Ethical, social and legal issues in pharmacogenomics. The Pharmacogenom. J. 2003; 3: 194-196.
Полный список литературы находится в редакции.
Тематичний номер «Педіатрія» №1 (48), березень 2019 р.
СТАТТІ ЗА ТЕМОЮ Педіатрія
Алергічний риніт (АР) зумовлює багато симптомів та ускладнень, які серйозно впливають на якість життя дітей. Метою цього дослідження є оцінювання ефективності та безпеки медичного виробу Нарівент і порівняння їх із такими топічних кортикостероїдів (КС) у контролі симптомів АР у дітей.
Найбільш поширеною причиною розвитку негоспітальної пневмонії (НП) у дітей віком до 5 років є віруси. До того ж, у 30% випадків при ураженні вірусом слизової оболонки дихальних шляхів відбувається приєднання вторинної бактеріальної інфекції. У дітей усіх вікових груп найбільш поширеним бактеріальним збудником НП є Streptococcus pneumoniae. У дітей віком до 5 років захворювання також може виникати внаслідок інфікування Haemophilus influenzae, Streptococcus pyogenes, Staphylococcus aureus, Moraxella catarrhalis та Mycoplasma pneumoniae.
Зазвичай, коли у пацієнта виникають симетричні потовщення в ділянці міжфалангових суглобів кистей, лікарі найчастіше встановлюють діагноз артрит. Але є стани з подібними симптомами, не пов’язані з запальними процесами у цих суглобах. Пахідермодактилія (від грецького pachy – товстий, dermos – шкіра, dactylos – пальці) – один із них, у дітей зустрічається рідко, тому лікар не завжди одразу може встановити правильний діагноз.
Что такое тромбофилия у детей
Тромбофилия – это наследственно обусловленная или приобретенная предрасположенность к формированию тромбов (кровяных сгустков) в просвете кровеносных сосудов. Тромбофилия не является заболеванием как таковым, а представляет собой состояние, которое в сочетании с факторами риска увеличивает вероятность возникновения тромбов в несколько раз.
Проявления тромбофилии связаны с образованием тромбов в венах и/или артериях, которые нарушают работу внутренних органов и представляют серьезную опасность для здоровья и жизни пациента. Однако многие люди с тромбофилией не испытывают в течение жизни никаких негативных последствий этого состояния.
Специфическое лечение тромбофилии отсутствует. Вопрос необходимости использования профилактической терапии, направленной на предотвращение формирования тромбов, решается индивидуально для каждого пациента. При высоком риске тромбоза профилактическое лечение позволяет предотвратить ряд тяжелых осложнений.
Прогноз тромбофилии зависит от ее типа, наличия и тяжести предшествующих случаев тромбоза, сопутствующих заболеваний.
Первичная тромбофилия, наследственная тромбофилия, врождённая тромбофилия, вторичная тромбофилия, приобретенная тромбофилия.
Hypercoagulability, coagulability, hypercoagulable state, hereditary thrombophilia, familial thrombophilia, primary thrombophilia, acquired thrombophilia, secondary thrombophilia.
Тромбофилия – это наследственно обусловленная или приобретенная предрасположенность к формированию тромбов (кровяных сгустков) в просвете кровеносных сосудов. Тромбофилия не является заболеванием как таковым, а представляет собой состояние, которое в сочетании с факторами риска увеличивает вероятность возникновения тромбов в несколько раз.
Проявления тромбофилии связаны с образованием тромбов в венах и/или артериях, которые нарушают работу внутренних органов и представляют серьезную опасность для здоровья и жизни пациента. Однако многие люди с тромбофилией не испытывают в течение жизни никаких негативных последствий этого состояния.
Специфическое лечение тромбофилии отсутствует. Вопрос необходимости использования профилактической терапии, направленной на предотвращение формирования тромбов, решается индивидуально для каждого пациента. При высоком риске тромбоза профилактическое лечение позволяет предотвратить ряд тяжелых осложнений.
Прогноз тромбофилии зависит от ее типа, наличия и тяжести предшествующих случаев тромбоза, сопутствующих заболеваний.
Большинство пациентов не знают о наличии у них тромбофилии до тех пор, пока не возникнет тромбоз или другие нарушения свертывания крови. Чаще всего при появлении тромба появляются следующие симптомы:
Общая информация о заболевании
Тромбофилия представляет собой состояние, при котором сгустки в крови образуются легче, чем в норме. Это происходит за счет изменения соотношения свертывающих и противосвертывающих факторов.
Нормальный процесс свертывания крови необходим для предотвращения кровотечений и заключается в формировании сгустков, которые закупоривают поврежденный сосуд. Процесс формирования сгустка происходит за счет взаимодействия ряда активных веществ – так называемых факторов свертывания. Существуют и противосвертывающие факторы, необходимые для предотвращения избыточного свертывания крови. При тромбофилии баланс этих веществ нарушен – либо повышается количество факторов свертывания, либо снижается количество противосвертывающих веществ. Это может привести к формированию тромбов – сгустков в просвете сосудов (вен или артерий), которые могут закупоривать просвет сосуда, нарушая таким образом кровоснабжение органов и тканей.
Тромбофилии делят на:
1. Врождённые (наследственные, первичные). Это тромбофилии, которые обусловлены наличием аномалий в генах, содержащих информацию о белках, участвующих в свертывании крови. Чаще всего встречается дефицит антитротромбина III, протеинов C и S, аномалия фактора V (мутация Лейден), аномалия протромбина G 202110А:
2. Приобретенные. К ним относятся тромбофилии, которые возникли в результате других заболеваний или приема лекарственных препаратов:
Тромбофилия может встречаться при заболеваниях, сопровождающихся повреждением сосудов, в частности при сахарном диабете, при котором, как известно, уровень инсулина снижен и, как следствие, повышена концентрация глюкозы в крови. Механизм повреждения сосудов при сахарном диабете до конца не выяснен, однако известно, что глюкоза токсически действует на клетки сосудов. Это приводит к выделению факторов свертывания, нарушению тока крови и избыточному тромбообразованию.
Чаще всего тромбофилия проявляется следующим образом.
Кто в группе риска?
Основой диагностики тромбофилий являются лабораторные исследования. Они должны проводиться через несколько недель после перенесенного эпизода тромбоза и вне приема препаратов, влияющих на свертывание крови.
Лечение тромбофилии зависит от степени риска тромбоза. Если он велик и превышает риск развития осложнений от терапии тромбофилии, то врач может назначить:
Специфической профилактики самой тромбофилии нет, однако большое значение имеет предупреждение тромбоза у пациентов с уже диагностированной тромбофилией: контроль за массой тела, рациональное питание, достаточное употребление жидкости (без кофеина, т. к. он сужает сосуды), умеренность в употреблении алкоголя, подвижный образ жизни, отказ от курения, ношение компрессионного белья при варикозе.
Рекомендуемые анализы
Тромбофилия
В отличие от врождённой тромбофилии, приобретённое заболевание развивается на фоне других заболеваний, в том числе и онкологических, а также при приёме некоторых лекарств.
Клинические проявления тромбофилии
Заболевание протекает бессимптомно, поэтому нередко больные даже не подозревают о том, что страдают этим заболеванием. Из-за отсутствия симптомов тромбофилии, заболевание может резко проявиться в виде тромбоза глубоких вен с присущими этому заболеванию отёком и болью в ногах, синюшностью кожных покровов и лёгочной эмболией.
Наши врачи
Диагностика тромбофилии
Диагностика данного заболевания требует проведения лабораторных исследований. Как правило, обследование на наличие тромбофилии проводят в следующих случаях:
Тромбофилия назначается индивидуально при обязательном участии гематолога и напрямую зависит от факторов, которые привели к появлению этого заболевания.
Оно направлено на борьбу с тромбозами и терапию основного заболевания. Тромбозы лечатся при помощи антикоагулянтов и тромболитиков.
В клинике ЦЭЛТ имеется современное оборудование, позволяющее диагностировать и лечить разные виды тромбофилии. У нас работают опытные специалисты, которые вернут Вам здоровье!
Наши услуги в флебологии
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7 (495) 788 33 88
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 3 000 |
| Прием врача-сердечно-сосудистого хирурга (флеболога), д.м.н. Малахова Ю.С. с ультразвуковым исследованием (первичный) | 4 500 |
| Дуплексное сканирование вен обеих нижних конечностей | 6 000 |
| Дуплексное сканирование вен одной нижней конечности | 3 500 |
Тромбофилия — врождённое или приобретённое патологическое состояние, которое характеризуется нарушением свёртываемости крови и увеличением риска образования тромбов. Она отличается длительностью течения и внезапными осложнениями в виде формирования тромба в вене, его фиксацией к стенке с развитием воспалительных процессов (флеботромбоз) или закупорки кровеносных сосудов тромбом (тромбоэмболия). Такие состояния несут опасность для здоровья и жизни пациента и требуют оказания профессиональной медицинской помощи.
В то же время стоит отметить, что тромбофилия далеко не всегда может привести к осложнениям в виде тромбоза или тромбоэмболии — тем не менее, риск их возникновения при этой патологии существенно повышается.
Причины
Последние десятилетия отмечается рост количества пациентов, которые страдают от врождённых и приобретённых форм тромбофилии. Учёные объясняют это следующими факторами:
Разделение на генетическую и приобретённую тромбофилию осуществляется на основании причины возникновения заболевания. Так, генетическая тромбофилия является результатом особенностей строения некоторых генов, которые приводят к нарушениям в работе системы свёртываемости крови. Чаще всего встречаются следующие наследственные тромбофилии:
Они возникают вследствие:
В отличие от врождённой тромбофилии, приобретённые формы развиваются на фоне других заболеваний, в том числе и онкологических, а также при приёме некоторых лекарств. Принято выделять следующие причины:
Клинические проявления тромбофилии
Заболевание протекает бессимптомно, поэтому нередко больные даже не подозревают о том, что страдают этим заболеванием. Из-за отсутствия симптомов тромбофилии, заболевание может резко проявиться в виде тромбоза глубоких вен с присущими этому заболеванию отёком и болью в ногах, синюшностью кожных покровов и лёгочной эмболией.
Диагностика тромбофилии
Диагностика данного заболевания требует проведения лабораторных исследований. Как правило, обследование на наличие тромбофилии проводят в следующих случаях:
Наши врачи
Лечение
Лечение тромбофилии назначается индивидуально при обязательном участии гематолога и напрямую зависит от факторов, которые привели к появлению этого заболевания. Оно направлено на борьбу с тромбозами и терапию основного заболевания.
Консервативные методы лечения предусматривают комплексный подход, при котором особое внимание уделяется устранению причины возникновения патологии. Помимо этого применяется общая схема лечения и профилактики тромбоза.
Это обусловлено тем, что специфической терапии для лечения тромбофилии не существует. Лечение заключается в следующем:
Лечение тромбофилии, возникшей вследствие дефицита факторов свёртывания и антитромбина III, предусматривает переливание больших объёмов плазмы, которые сочетают со введением в кровь «Гепарина». Врождённая тромбофилия, возникающая из-за нехватки антитромбина III требует применения заместительной терапии: введение в кровь препаратов с антитромбином III через три часа после введения «Гепарина». Лечение лёгких форм тромбофилии осуществляется путём подкожного введения лиофилизированной плазмы и «Гепарина» по 4 раза в сутки. Неплохих результатов позволяет добиться внутривенное введение антитромбина ІІІ.
При тяжёлых формах заболевания применяют антикоагулянты прямого действия, которые комбинируют с фибринолитическими средствами. Такое лечение даёт особенно хорошие результаты при введении препарата на уровне поражённого сосуда.
Наши услуги в флебологии
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7 (495) 788 33 88