что такое струп по биологии
СТРУП
Смотреть что такое «СТРУП» в других словарях:
струп — струп/ … Морфемно-орфографический словарь
СТРУП — муж. струпина ·об. сухая кора, которою покрывается рана, подживая. Когда струп сам сойдет, то остается рубец; это здоровый, заживной струп. Такая же кора, заскорблая кровь, гной, пасока, сукровица, в сыпях или болячках. Все тело в струпьях. По… … Толковый словарь Даля
Струп — на ссадине колена … Википедия
струп — а; мн. струпья, пьев; м. корка, покрывающая поверхность или края заживающей раны, ссадины. Струпья на руке. Саднящие струпья. Гнойные струпья. Покрыться струпьями. Помазать струпья мазью. Боль от струпьев. Струпья чешутся. * * * струп корка,… … Энциклопедический словарь
струп — язя, корка, язва Словарь русских синонимов. струп сущ., кол во синонимов: 5 • корка (16) • лупа (7) … Словарь синонимов
СТРУП — СТРУП, корка, покрывающая ссадину, ожоговую поверхность, рану. После отделения струпа образуется язва или поверхностный рубец … Современная энциклопедия
СТРУП — корка, покрывающая ссадину, ожоговую поверхность, рану. После отпадения струпа образуется язва или поверхностный рубец (заживление под струпом) … Большой Энциклопедический словарь
Струп — см. Болезнь … Библейская энциклопедия Брокгауза
струп — струп, а; мн. струпья, ев … Русское словесное ударение
Струп
Содержание
Этиология
Причины появления струпов различны, в основном это: Физические (высокая температура, электрический ток…); Химические (промышленные токсические вещества…); Биологические (Некротические процессы в тканях).
Патогенез
Согласно современным взглядам на лечение ран, наличие сухого струпа на ране ухудшает её заживление: увеличивается время и следы от раны. [1]
Клиника
Диагностика
Диагностируется на основе визуального осмотра больного без использования специальной аппаратуры.
Лечение
Некротомия (иссечение струпа, в том числе и ампутация). Показана для очищения раны при наличии некротических тканей или устранения некротизированого участка конечности.В остальных случаях лечение как правило не требуется.
Примечания
Ссылки
Полезное
Смотреть что такое «Струп» в других словарях:
струп — струп/ … Морфемно-орфографический словарь
СТРУП — муж. струпина ·об. сухая кора, которою покрывается рана, подживая. Когда струп сам сойдет, то остается рубец; это здоровый, заживной струп. Такая же кора, заскорблая кровь, гной, пасока, сукровица, в сыпях или болячках. Все тело в струпьях. По… … Толковый словарь Даля
струп — а; мн. струпья, пьев; м. корка, покрывающая поверхность или края заживающей раны, ссадины. Струпья на руке. Саднящие струпья. Гнойные струпья. Покрыться струпьями. Помазать струпья мазью. Боль от струпьев. Струпья чешутся. * * * струп корка,… … Энциклопедический словарь
струп — язя, корка, язва Словарь русских синонимов. струп сущ., кол во синонимов: 5 • корка (16) • лупа (7) … Словарь синонимов
СТРУП — СТРУП, корка, покрывающая ссадину, ожоговую поверхность, рану. После отделения струпа образуется язва или поверхностный рубец … Современная энциклопедия
СТРУП — корка, покрывающая ссадину, ожоговую поверхность, рану. После отпадения струпа образуется язва или поверхностный рубец (заживление под струпом) … Большой Энциклопедический словарь
Струп — см. Болезнь … Библейская энциклопедия Брокгауза
струп — струп, а; мн. струпья, ев … Русское словесное ударение
Что такое струп по биологии
Раной называют нарушение целостности тканей при механических воздействиях (порезах, ссадинах, ушибах, укусах). После повреждения организм мобилизует силы, чтобы запустить процесс заживления. Он может занимать разное время в зависимости от особенностей раны и способностей тканей к регенерации. При инфекционных осложнениях процесс может затянуться. Стимулировать процесс заживления ран и снизить риск их инфицирования можно при помощи специальных препаратов, например, крема для наружного применения Аргосульфан®.
Этапы заживления раны
Процесс заживления раны состоит из нескольких этапов:
Продолжительность каждого этапа может варьироваться, она зависит от способностей организма к регенерации и характеристик самой раны.
Виды заживления ран
Существует три вида заживления ран:
Факторы, влияющие на процесс заживления ран
Местные причины, влияющие на заживление ран:
Основные правила обработки ран
Если рану сразу же правильно обработать, риск инфекционных осложнений значительно уменьшается, а значит, заживление займет меньше времени. Важно удалить с раневой поверхности загрязнения и инородные предметы (занозы, ржавчину, стекло), а затем промыть ее антисептическими средствами. После этого можно наложить повязку с антибактериальным средством.
Самостоятельно лечить можно только поверхностные раны, в остальных случаях необходимо обратиться к хирургу.
Чтобы ускорить заживление ран, после их обработки используют местные средства, стимулирующие деление клеток и препятствующие развитию инфекционных осложнений. Примером препарата, удовлетворяющего всем этим требованиям, является крем для наружного применения Аргосульфан®.
Аргосульфан ® для обработки ран
Крем Аргосульфан® — это антибактериальный препарат местного действия, обладающий регенерирующим и противомикробным свойствами. Его основной компонент — сульфатиазол серебра, обладает широким спектром антибактериального действия в отношении грамположительных и грамотрицательных бактерий. Он медленно растворяется, благодаря чему концентрация активных веществ на поверхности раны долго остается высокой.
При контакте с кожей сульфатиазол серебра распадается на сульфатиазол и ионы серебра, оба компонента борются с микробами. Сульфатиазол препятствует их росту и размножению, а серебро уничтожает, разрушая оболочки. Эти вещества стимулируют регенерацию тканей, заживление ран, снижается риск образования грубых рубцов*.
Аргосульфан® может применяться для лечения как сухих стянутых, так и мокнущих гнойных ран. Его можно наносить открытым способом или под повязку: 2-3 раза в день толстым слоем (2-3 мм). Сохраняя поверхность раны увлажненной, крем делает перевязки менее болезненными. Препарат рекомендуется использовать до полного заживления раны, но не дольше 60 дней.
* Е.И.Третькова, Комплексное лечение длительно незаживающих ран разной этиологии, Клиническая дерматология и венерология,3 2013
Классификация ран. Раневой процесс
Раны являются одним из самых частых травматических повреждений. Пострадавшие получают ранения в бытовых, производственных, боевых и криминальных условиях. Характерно, что большая часть пострадавших находится в молодом трудоспособном возрасте. Кроме того, раны наносятся при выполнении оперативных вмешательств. В последнем случае главной особенностью является возможность создания условий, сводящих к минимуму риск раневых осложнений. Общим для всех ран за исключением послеоперационных является то, что они всегда контаминированы микроорганизмами, и зачастую осложняются развитием инфекции.
Раневой процесс
Основными клиническими признаками ран сразу после их нанесения являются наличие дефекта кожи или слизистых, кровотечение и боль. В дальнейшем клиническая картина соответствует фазам течения раневого процесса.
Местные реакции организма направлены на восстановление целостности поврежденных тканей. Заживление ран различных органов и тканей имеет свои особенности, зависящие от их морфологического строения. Раневой процесс может существенно различаться по длительности, но всегда сопровождается образованием соединительно-тканного рубца. Без образования рубца заживают только поверхностные раны без повреждения росткового слоя кожи. Выделяют 3 фазы течения раневого процесса (рис. 11. 1).
Фаза регенерации или пролиферации в среднем продолжается 2-4 недели. Процессы регенерации начинаются уже с 1 суток после ранения, и их продолжительность зависит от величины раневого дефекта и морфологии поврежденных тканей. Происходит миграция фибробластов, образование коллагена и основного вещества, новообразование кровеносных сосудов с развитием грануляционной ткани в месте тканевого дефекта. Постепенно уменьшаются экссудация и отек, грануляционная ткань со дна раны заполняет весь дефект. Грануляционная ткань содержит много новообразованных сосудов и практически не иннервирована. При нормальном течении раневого процесса поверхность гранулирующих ран яркая, «сочная», при перевязках характерна высокая контактная кровоточивость и незначительная болезненность.
Фаза эпителизации и реорганизации рубца в зависимости от морфологии тканей продолжается от нескольких недель до года. Эпителизация начинается от краев раны одновременно с образованием грануляционной ткани. Данный процесс регулируется действием эпидермального хейлона, являющегося контактным ингибитором пролиферации. Сразу после формирования рубца начинается его перестройка: происходит образование эластических волокон и развитие новой фиброзной сети, а содержание воды в рубцовой ткани снижается.
На течение раневого процесса влияют различные общие и местные факторы. К общим факторам относятся: возраст, состояние питания и иммунный статус пациента, различные нарушения гомеостаза, сопутствующие заболевания, в том числе сахарный диабет, прием противовоспалительных средств, цитостатиков, массивная антибиотикотерапия. К местным факторам, влияющим на течение раневого процесса, относится состояние кровоснабжения и степень травматизации тканей в зоне повреждения, уровень микробной контаминации раны и качество ухода за раной.
По степени обсемененности и наличию признаков инфекции все раны делятся на 3 вида: асептические, контаминированные и инфицированные.
· Асептическими являются только операционные раны при «чистых» оперативных пособиях.
· Контаминированные – это раны, обсемененные микрофлорой, но без признаков нагноения. К ним относятся все случайные раны после их нанесения и часть операционных ран.
· Инфицированные – это гнойные раны, то есть раны с признаками наличия инфекционно-воспалительного процесса. Они подразделяются на первично инфицированные – образовавшиеся после операций по поводу острых гнойных процессов, и вторично инфицированные – раны, нагноившиеся в процессе заживления.
Раневой процесс заканчивается заживлением раны. Выделяют следующие типы заживления ран:
· Заживление первичным натяжением – заживление без нагноения. Оно происходит с развитием линейного рубца без образования видимой межуточной ткани. Такое заживление свойственно для ран с ровными жизнеспособными краями, отстающими друг от друга не более чем на 1 см, и при микробной контаминации тканей ниже критического уровня. Операционные раны при наложении первичных швов обычно заживают первичным натяжением.
· Заживление вторичным натяжением – заживление через нагноение и гранулирование с развитием грубого рубца и образованием видимой межуточной ткани. Имеет место при обширных дефектах тканей, не допускающих первичного сопоставления стенок раны и при развитии раневой инфекции.
· Заживление под струпом – заживление без рубца. Имеет место при поверхностных ранах без повреждения росткового слоя кожи. Под струпом, состоящим из фибрина и форменных элементов крови, происходит быстрая регенерация эпидермиса.
Описанное выше течение раневого процесса характерно для ран, явившихся результатом одномоментного воздействия повреждающего фактора. При длительном или постоянном неблагоприятном воздействии, приводящем к нарушению функционирования покровов тела и затрудняющем заживление, имеющем место в случае образования хронических ран, характерно наличие признаков сразу всех трех его фаз. Дно хронической раны одновременно покрыто фибрином и грануляциями, возможно наличие участков некроза и гнойного отделяемого. Грануляции вялые, бледные. Края раны и ткани вокруг уплотнены. Часто имеет место краевая эпителизация. Обычно пальпация зоны повреждения малоболезненна.
Окружающие ткани имеют изменения, характерные для заболевания, вызвавшего образование хронической раны. Если повреждающие факторы не устранены, хронические раны даже при интенсивном лечении длительно не заживают, а после заживления рецидивируют – в той же или в соседней области. При длительно существующих хронических ранах имеется риск их малигнизации.
Кох и все его палочки
Автор
Редактор
Говоря о туберкулезе, мы вспоминаем не только классиков викторианской эпохи, но и палочки Коха, и туберкулин (антиген в реакции Манту), тоже коховский, и постулаты Коха, а вместе с ними и имя выдающегося ученого, человека, для которого туберкулез стал триумфом и трагедией, — Роберта Коха.
Кох родился 11 декабря 1843 года в местечке Клаусталь-Целлерфельд в Нижней Саксонии в семье горного инженера. Роберт оказался очень одаренным ребенком — уже в пять лет он поразил своих родителей тем, что научился самостоятельно читать, рассматривая газеты. В этом же возрасте его отдали в начальную школу, а через три года он уже поступил в гимназию. Кох учился с удовольствием и выказывал явный интерес к биологии. Что, очевидно, и определило его дальнейший выбор: в 1862 году он поступил в Гёттингенский университет, где увлекся медициной. Именно здесь, в Гёттингене, в то время преподавал знаменитый анатом Якоб Генле, труды которого были первыми ласточками в области микробиологии. Возможно, именно его лекции пробудили у юного Коха интерес к исследованиям микробов как возбудителей различных заболеваний.
В 1866 году Роберт Кох получает степень доктора медицины и в течение полугода работает в знаменитой берлинской клинике Шарите — под руководством великого Рудольфа Вирхова. Кстати, именно Вирхов будет регулярно подвергать критике микробную теорию Коха, противиться распространению его открытий и даже мешать карьере. Поначалу Вирхов вообще прямо говорил ученику, чтобы тот не тратил попусту времени на ерунду и занимался лечением людей.
Но уже в следующем году Кох женится на Эмме Фрац и получает место в больнице в Гамбурге. Еще два года молодая семья переезжает из города в город, пока наконец не оседает в Раквице, где Кох устраивается в местную лечебницу для душевнобольных. Но, кажется, размеренная жизнь совсем не для него. Несмотря на сильную близорукость, Кох сдает экзамен на военного врача и отбывает в полевые госпитали начавшейся в 1870 году Франко-прусской войны, где сталкивается не столько с хирургической практикой, сколько с молниеносно распространяющимися в окопах холерой и брюшным тифом.
Через год Роберт демобилизуется, а в 1872 г. получает должность уездного санитарного врача в Вольштейне. Именно в этот период он получает от жены подарок на 28-летие — новый микроскоп. И скоро медицинская практика отходит на второй план: Кох все дни напролет пропадает за окуляром подарка. И вспышка сибирской язвы среди местного крупного и мелкого рогатого скота оказывается очень кстати.
Основываясь на опыте Пастера, который уже пытался найти возбудителя этого заболевания, Кох проводит многочисленные опыты над мышами. При помощи «прививок» крови, взятой из селезенки здоровых и умерших от сибирской язвы животных, он пытается заразить подопытных грызунов. Результаты экспериментов позволяют ему подтвердить предположение, что сибирская язва может передаваться через кровь.
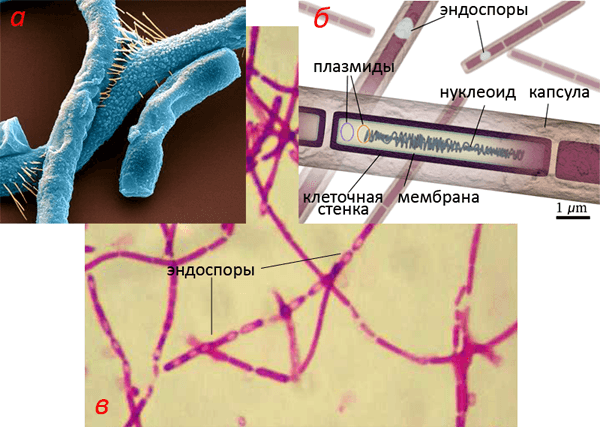
Рисунок 2. Бактерии сибирской язвы — Bacillus anthracis. а — Отдельные клетки под сканирующим электронным микроскопом (окрашены). б — Строение клетки. в — Препарат, окрашенный по Граму. Фото (а) из Science Photo Library, рисунок (б) из en.wikipedia.org, адаптирован.
Правда, это Коха не удовлетворило. Он хотел также проверить, может ли сибирская язва передаваться без непосредственного контакта с заболевшим скотом. Роберт получает чистые культуры бактерий и тщательно их изучает, подробно зарисовывая и описывая процесс размножения Bacillus anthracis, попутно отмечая их уникальную способность пережидать неблагоприятные условия.
От открытия к применению: Bacillus anthracis и биотерроризм
Начнем с того, что общемировое название сибирской язвы — антракс (от греч. anthrakos — уголь: струп от сибиреязвенных карбункулов угольно-черный). Но существуют и специфические региональные наименования. У нас заболевание назвали так потому, что его вспышки фиксировались преимущественно в Сибири.
Bacillus anthracis — первая бактерия с доказанной болезнетворностью. Однако до Коха каким только не представляли возбудителя антракса. Знаменитый Карл Линней, например, в 1758 обвинил во всём дьявольскую бестию (Furia infernalis) — нитевидного червя с шипами на теле (младшего братишку Чупакабры так и не нашли). В середине XIX в. как минимум трое видели странные палочки в крови больных, но показать причинную связь с болезнью не смогли. Русский врач С.С. Андреевский путем самозаражения доказал возможность передачи сибирской язвы от животных людям, причем выжил и даже занял пост астраханского губернатора. Кох же не только выделил чистые культуры, фиксировал и окрасил для микроскопии эти грамположительные бациллы, но и точно описал их жизненный цикл. А это уже базис для разработки профилактических мер, а далее — вакцинации (здесь преуспел Пастер) и лечения.
Рисунок 3. Применение бактерий антракса с террористическими целями. а — Распыление аэрозоля, содержащего эндоспоры и клеточный дебрис B. anthracis, с крыши 8-этажного здания (штаб-квартира Аум Сенрикё) в Камейдо (Токио) в июне 1993 г. б — Брюс Айвинс — подозреваемый в рассылке писем со спорами B. anthracis в США осенью 2001 г. — и конверт письма, адресованного конгрессмену Тому Дашлу. Фото (кроме портрета) — с сайта www.ncemi.org.
Редакция.
Результатом этой кропотливой работы стал труд, который при содействии профессора ботаники университета Бреслау Фердинанда Кона, был-таки опубликован в 1876 году в передовом ботаническом журнале Beitrage zur Biologie der Pflazen, детище Кона (который, кстати, относил бактерий к растениям). Несмотря на протесты Вирхова, считавшего, что болезни имеют внутреннюю природу, а их причина — «патология клеток», Кох приобретает определенную популярность, но не расстается со своей крошечной лабораторией в Вольштейне. Еще четыре года он совершенствует методы окрашивания и фиксации микроскопических препаратов, а также изучает различные формы бактериального инфицирования ран. В 1878 году он публикует свои работы по микробиологии.
Известность приносит свои плоды: в 1880 году Роберта Коха назначают советником в Имперском бюро здравоохранения в Берлине. Именно здесь у ученого появляется возможность собрать лучшую в его жизни лабораторию. Исследовательская работа сразу пошла в гору. Кох изобретает новый микробиологический метод — выращивание чистых культур бактерий на твердых средах. Например, на картофеле. А также новые методы окрашивания, позволяющие легко разглядеть и идентифицировать бактерий при помощи микроскопа. Уже через год он публикует работу «Методы изучения патогенных организмов» и вступает в полемику с коллегой по микробиологическому «цеху» Луи Пастером по поводу исследований сибирской язвы. Ученые разворачивают настоящую войну на страницах научных изданий и в публичных выступлениях.
И именно в этой лаборатории, укомплектованной отличными кадрами, оснащенной мощными микроскопами, лучшими материалами и лабораторными животными, Кох приступает к исследованию главного «убийцы» того времени — туберкулеза. Выбор темы, однако, многим его коллегам показался странным: большинство экспертов считало чахотку наследственным заболеванием. Ведь статистика показывала, что эта болезнь чаще всего распространяется внутри семей.
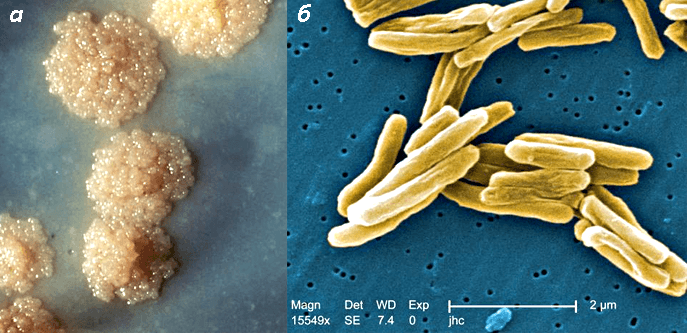
Тем не менее доктор Кох счел туберкулез обычной «природной» инфекцией. Работая в одиночку, тайком от коллег, он заперся в лаборатории почти на полгода — до тех пор, пока не смог выделить и вырастить культуру туберкулезной палочки Mycobacterium (рис. 4).
Рисунок 4. Микобактерии туберкулеза (Mycobacterium tuberculosis). а — Колонии на агаризованной среде. б — Клетки под сканирующим электронным микроскопом. Не образующие спор и капсул актиномицеты с большим числом инсерционных последовательностей в геноме, в том числе ответственных за устойчивость бактерии к антибиотикам. Паразитируют внутри фагосом макрофагов, потому трудно досягаемы для лекарств. Фото с сайта textbookofbacteriology.net.
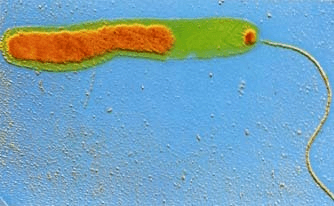
Рисунок 5. Холерный вибрион (Vibrio cholerae) под электронным микроскопом. Оранжевым окрашены нуклеоид и жгутик. За 30 лет до Коха бактерия была описана Филиппо Пачини как Filippo Pacini bacillum, но то было время болезнетворных «миазмов», и открытие проигнорировали. Эта подвижная одножгутиковая слегка изогнутая палочка (вибрион) обитает в воде. Только две серогруппы из 140 вызывают эпидемическую холеру: действие их токсина провоцирует потерю клетками кишечника воды и ионов, возникают профузная диарея и рвота, итог — смертельное обезвоживание. Токсин кодируется умеренным бактериофагом, встроенным в одну из двух хромосом вибриона. Фото с сайта www.humanillnesses.com.
24 марта 1882 года Кох представил свои выводы на ежемесячной встрече Общества физиологов в Берлине (опять же, злокозненный Вирхов не дал выступить Коху на широком собрании берлинских медиков), по-настоящему ошарашив коллег, которые не могли не только аргументированно апеллировать, но и аплодировать.
Семнадцать дней спустя — 10 апреля 1882 года — Кох опубликовал свою лекцию «Этиология туберкулеза» [2], и факт открытия возбудителя смертельного заболевания не только стал новостным поводом для крупных медицинских изданий, но и облетел первые полосы ведущих газет во всему миру. В течение нескольких недель «Кох» стало буквально именем нарицательным.
Но Роберт Кох не остался почивать на лаврах. Он уезжает в правительственную научную экспедицию в Египет и Индию, где охотится за возбудителем холеры. И находит его — он выделяет микроб, который называет холерным вибрионом (рис. 5). Это открытие принесло ему не только дополнительную популярность, но и премию в 100 тысяч немецких марок.
Но уже довольно скоро, в 1885 году, доктор Кох возвращается к «любимому» туберкулезу, сосредоточившись теперь на поиске способов лечения этого заболевания. К тому времени он уже успел разойтись со своим учеником Эмилем Берингом [3]: они поспорили отнюдь не по поводу одного места из Блаженного Августина, а о том, может ли человек заражаться туберкулезом от животных. Кох, к тому времени уже «забронзовевший» авторитет, считал, что не может, а молоко и мясо зараженных животных безопасно. Ученик считал, что Кох неправ. Этого «великий» не стерпел, и между ними случился разрыв (хотя время показало, что прав-то был Беринг).
Кох спешил открыть свое средство от туберкулеза. В 1890 году ему удалось выделить туберкулин — вещество, вырабатываемое туберкулезной палочкой в процессе жизнедеятельности. Ученый полагал, что оно способно помочь в лечении чахотки, — и 4 августа 1890 года без тщательной проверки объявил: средство от туберкулеза найдено. Короткий и бурный триумф — ведь после открытия возбудителей «сибирки», чахотки и холеры выше авторитета в медицине, чем у Коха, не было. Но триумф обернулся трагедией и волной остракизма.
Выяснилось, что туберкулин вызывает серьезные аллергические реакции у больных туберкулезом. Посыпались сообщения о смертях от туберкулина. А потом оказалось, что и эффективность лекарства невелика. Туберкулиновые прививки не давали иммунитета к чахотке.
Интересно, что семнадцать лет спустя именно этот эффект туберкулина позволил применить его для туберкулиновой пробы — теста, диагностирующего туберкулез. Его разработал австрийский педиатр, ассистент иммунолога-нобелиата Пауля Эрлиха, Клеменс Пирке.
Тем не менее, карьера Коха продолжает продвигаться. Ему присуждают звание врача 1-го класса и почетного гражданина Берлина. Спустя год он становится директором вновь созданного Института гигиены в Берлине и профессором гигиены в Берлинском университете.
И снова исследовательская жилка (и чувство вины, и желание реванша) не дает жить Роберту Коху спокойно. В 1896 году он отправляется в Южную Африку, чтобы изучать происхождение чумы крупного рогатого скота. И хотя ему не удалось определить причину чумы, он смог локализовать вспышки этого заболевания, делая здоровым животным инъекции препарата желчи зараженных. Затем Кох исследует в Африке и Индии малярию, лихорадку Черной Воды, сонную болезнь у крупного рогатого скота и лошадей. Результаты своей титанической работы он публикует в 1898 году после возвращения в Германию.
Дома он продолжает исследования и в 1901 году на Международном конгрессе по туберкулезу в Лондоне делает заявление, порождающее в научных кругах много споров: бациллы человеческого и коровьего туберкулеза различаются. Ученого подвергли критике, но время показало, что он был прав (кстати, это тоже было предметом спора Коха и Беринга, и тут уже ошибался Беринг; сейчас известно, что туберкулез у животных и человека могут иногда вызывать другие, близкородственные M. tuberculosis, виды микобактерий, способные преодолевать межвидовой барьер).
В 1905 году Роберта Коха удостоили Нобелевской премии по физиологии и медицине «за исследования и открытия, касающиеся лечения туберкулеза». Но уже в 1906 году он возвращается в Центральную Африку для продолжения работ по изучению сонной болезни (трипаносомоза). Он находит, что синтезированный Эрлихом и Хата в 1905 году атоксил (на путать с современным энтеросорбентом из диоксида кремния — тогда это было органическое соединение мышьяка!) может быть эффективен при этом заболевании так же, как хинин против малярии.
Рисунок 7. Мавзолей Коха, совмещенный с музеем, в Институте Роберта Коха в Берлине. В мире есть несколько памятников Р. Коху, а на 100-летний юбилей той самой, коховской, Нобелевской премии немцы выпустили марку с портретом их великого соотечественника, а Европейская академия естественных наук учредила медаль Коха, которая вручается лучшим врачам и биологам.
Ну и напоследок необходимо отметить, что это — второй текст из цикла «Нобелевские лауреаты», который создан не мной одним. Большую часть его написала замечательный научный и медицинский журналист и давний мой попутчик по жизни и по работе, Снежана Шабанова.