Что такое шпора на подошве
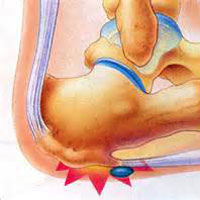
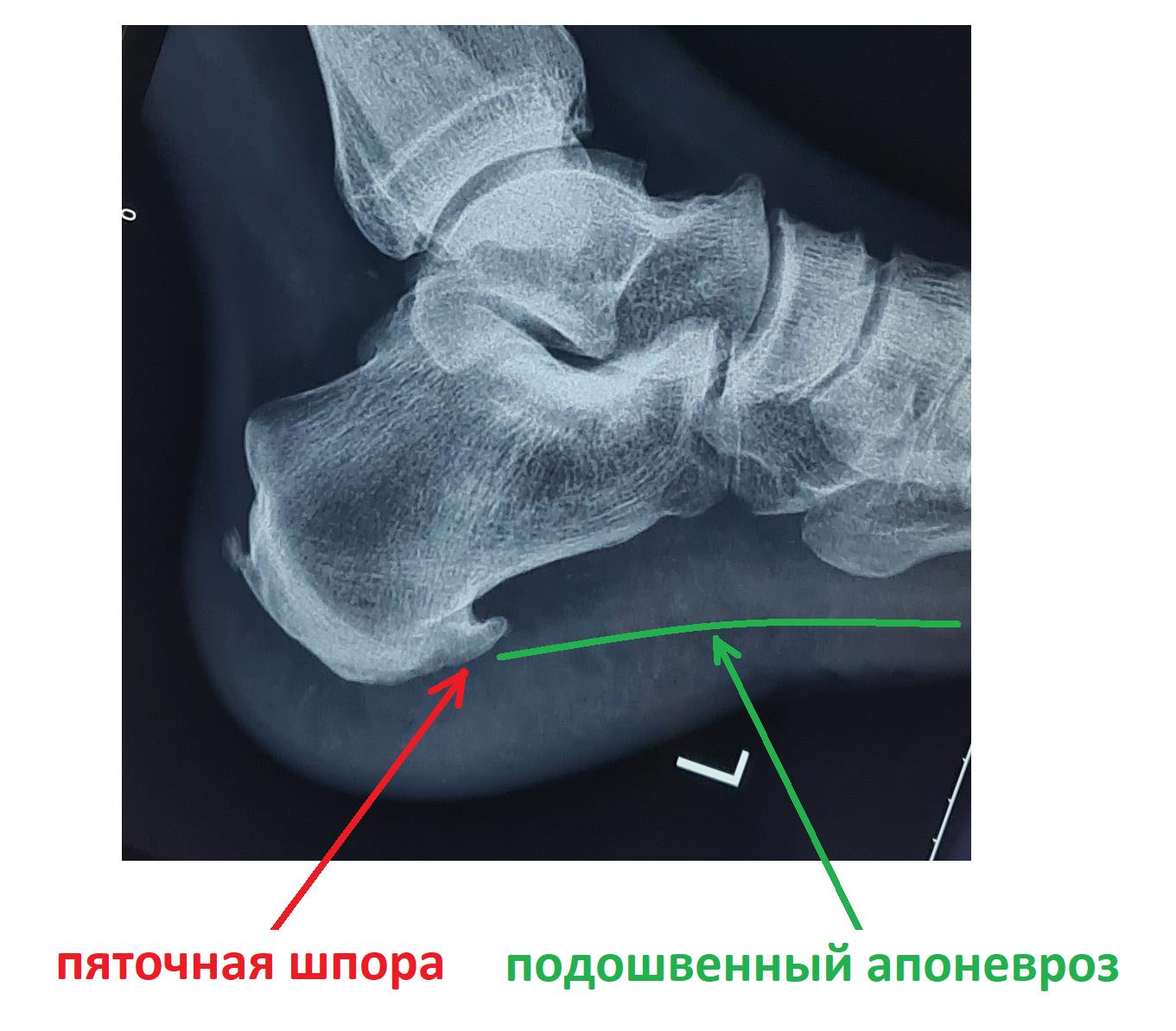
Пяточная шпора
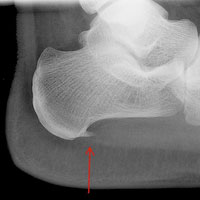
Пяточные шпоры и подошвенный фасцит могут возникать сами по себе или же быть обусловлены наличием таких заболеваний, как артриты (в том числе и реактивный артрит Рейтера) болезнь Бехтерева, диффузный идиопатический гиперостоз. Важно отметить, что пяточная шпора может не вызывать никаких симптомов вообще, и может быть случайно обнаружена во время рентгенологического обследования.
Причина
Пяточная шпора возникает, когда формируются отложения кальция на нижней части пяточной кости и это процесс, который обычно происходит в течение многих месяцев. Пяточные шпоры часто обусловлены растяжением мышц и связок, вытяжением подошвенной фасции, и повторных разрывов мембраны, которая покрывает пяточную кость. Пяточные шпоры особенно часто встречаются у спортсменов, у которых занятия спортом связаны с больших количеством прыжков и бегом.
Факторы риска развития пяточной шпоры включают в себя:
В большинстве случаев, подошвенный фасцит развивается без определенной причины.
Но существуют определенные факторы риска, увеличивающие возможность развития подошвенного фасцита, и включают в себя:
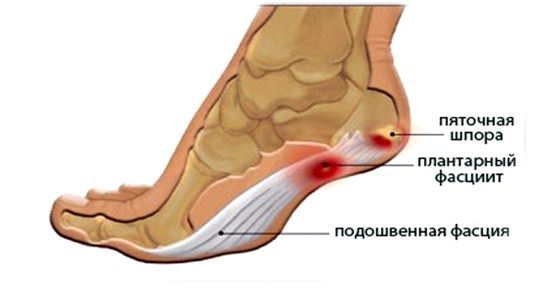
Функция плантарной фасции это поглощение нагрузок, которые приходятся на стопу. Но в определенный момент фасция не выдерживает нагрузок, и возникают надрывы и воспаление фасции.
Симптомы
Хотя у многих пациентов с подошвенным фасцитом есть пяточная шпора, шпоры не всегда приводят к болям. Почти у 10% процентов взрослого населения имеются шпоры, но только у 5% отмечается боль в стопе. И поэтому, лечение болей в пятке, чаще всего, не требует удаления шпоры.
Наиболее распространенные симптомы подошвенного фасцита:
Многие пациенты описывают боль при пяточной шпоре и подошвенном фасците, как булавку, торчащую в нижней части стопы, когда они встают утром и эта боль позже трансформируется в тупую боль. Также характерна жалоба на то, что острая боль также появляется сразу при вставании, после сидения в течение длительного периода времени
Диагностика
МРТ очень информативный метод исследования, который позволяет хорошо визуализировать не только костные ткани стопы, но и мягкие ткани (связки, хрящевую ткань), что важно при диагностике повреждений плантарной фасции, ахиллова сухожилия или повреждений хрящевой ткани при артритах.
УЗИ исследование также широко применятся для диагностики пяточной шпоры и плантарного фасцита и, хотя по качеству изображения уступает МРТ, но учитывая полную безопасность, может применяться достаточно часто, например, для контроля эффективности лечения.
Лечение
Медикаментозное лечение включает применение препаратов группы НПВС (ибупрофен, вольтарен, напроксен), которые могут применяться как внутрь в виде таблеток, так и местно, в виде мазей, гелей с содержанием НПВС. В некоторых случаях возможно применение инъекций кортикостероидов, что позволяет быстро снять воспалительный процесс. Кортикостероид может быть введен в подошвенную фасцию, что позволяет уменьшить воспаление и боль. Но повторные инъекции стероида могут привести к разрыву фасции, и поэтому применение стероидов должно иметь четкие показания.
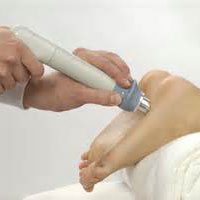
Экстракорпоральная ударно-волновая терапия (ЭУВТ). Во время этой процедуры мощные импульсы звуковой волны позволяют раздробить депозиты кальция в пяточной шпоре и стимулируют процесс регенерации в подошвенной фасции.
Процедура УВТ в некоторых случаях помогает избежать оперативного лечения.
Физиотерапия (лазеротерапия, электрофорез, криотерапия) позволяют значительно снизить воспалительный процесс в подошвенной фасции и уменьшить боль.
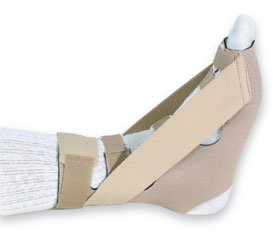
Ортопедические изделия. Существуют различные изделия, позволяющие уменьшить нагрузку на стопу, особенно эффективно действуют подпяточники, изготовленные из силикона, которые значительно уменьшают нагрузку на пяточную кость и плантарную фасцию.
ЛФК. Упражнения, направленные на укрепление мышц стопы, достаточно эффективны при лечении пяточной шпоры и подошвенного фасцита в комплексе с другими методами лечения.
Хирургические методы лечения применяются только в случае отсутствия эффекта от консервативного лечения в течение 12 месяцев.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Пяточная шпора причины, симптомы, методы лечения и профилактики
Пяточная шпора, или остеофит — это заболевание пятки, выраженное в костном разрастании. Нарост формируется в месте крепления кости к соединительным тканям и связкам, что затрудняет ходьбу, вызывает болевой синдром и грозит серьёзными осложнениями. Болезнь возникает из-за травмирования наросшим участком окружающих тканей или воспалительных изменений в подошвенных фасциях. Часто остеофит возникает без конкретных причин и может быть диагностирован на рентгенографии случайно. За лечением следует обращаться к врачу-терапевту, который направит к нужному специалисту — мануальному терапевту, хирургу-травматологу, ортопеду, ревматологу.
Симптомы пяточной шпоры
Остеофиты часто считаются обычным косметическим дефектом, который причиняет боль и мешает ходить. В начале заболевания это так, но если не лечить патологию, можно довести стопы до серьёзных проблем. Точно распознать пяточную шпору может только врач, но в домашних условиях обнаружить начало развития костного нароста возможно по определённым симптомам:
Некоторые формы болезни протекают бессимптомно и распознать шпору удаётся на рентгеновском обследовании.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 07 Декабря 2021 года
Содержание статьи
Причины пяточной шпоры
Стадии развития пяточной шпоры
Пяточная шпора развивается индивидуально в разных случаях. В зависимости от причин патологии, разрастание кости в пятке может продолжаться несколько лет до появления первых признаков, но чаще всего болезнь имеет 4 стадии развития:
Разновидности
В медицине нет чёткого разделения на разновидности пяточной шпоры, но существует классификация остеофитов, которые поражают не только стопу, но и позвоночник.
Посттравматическая пяточная шпора
В пятке встречается редко — травмам больше подвержены коленные, локтевые или тазобедренные суставы. Посттравматическому остеофиту способствуют переломы, вывихи, ушибы, растяжения, ожоги ног. Проявляется острой болью до полного заживления ран, но через некоторое время симптомы повторяются.
Периостальная пяточная шпора
Возникает по причине распространения острого или хронического воспалительного процесса из надкостницы на окружающие мягкие и твёрдые ткани. В целях защиты от инфекции в конечностях начинается беспорядочное разрастание кости, которое сопровождается болезненностью и дискомфортом.
Массивная пяточная шпора
Образуется как сопроводительный симптом онкологического заболевания, метастазов и других опасных патологий позвоночника. Может появиться как реакция организма на доброкачественную опухоль.
Дегенеративно-дистрофическая пяточная шпора
Основная причина развития — различные формы артрозов. Проявляется в виде хруста, тугоподвижности, нестабильности суставных элементов или характеризуется полной потерей подвижности.
Диагностика пяточной шпоры
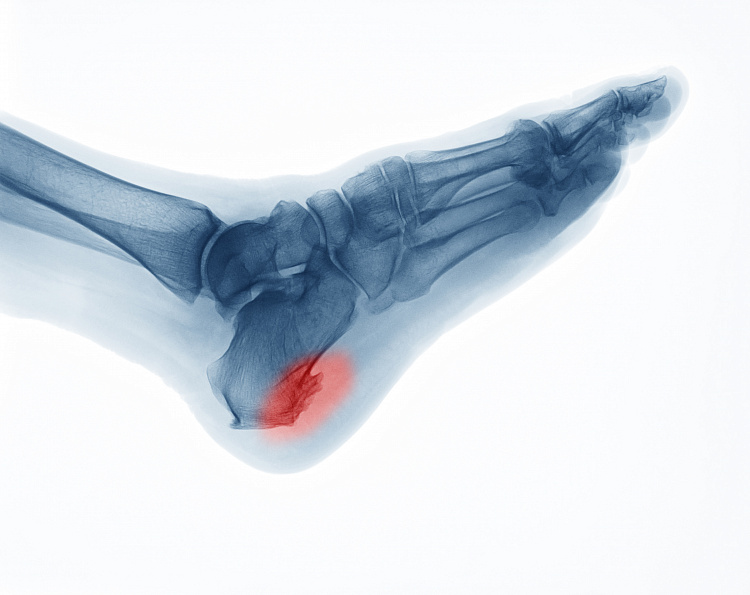
Диагностировать патологическое костное разрастание возможно при осмотре и пальпации доктором. Как правило, сформировавшийся нарост прощупывается. Для подтверждения диагноза врач проводит рентген, на котором можно рассмотреть отросток косточки длиной от 4 до 12 мм. МРТ и КТ назначают для обследования соседних сосудов, хрящей, фасций. УЗИ недостаточно информативно, но проводится с целью регулярного мониторинга болезни — ультразвук можно использовать неограниченное количество раз.
В сети клиник ЦМРТ врачи выполняют диагностику такими методами:
Пяточная шпора
Заболевания
Операции и манипуляции
Истории пациентов
Пяточная шпора
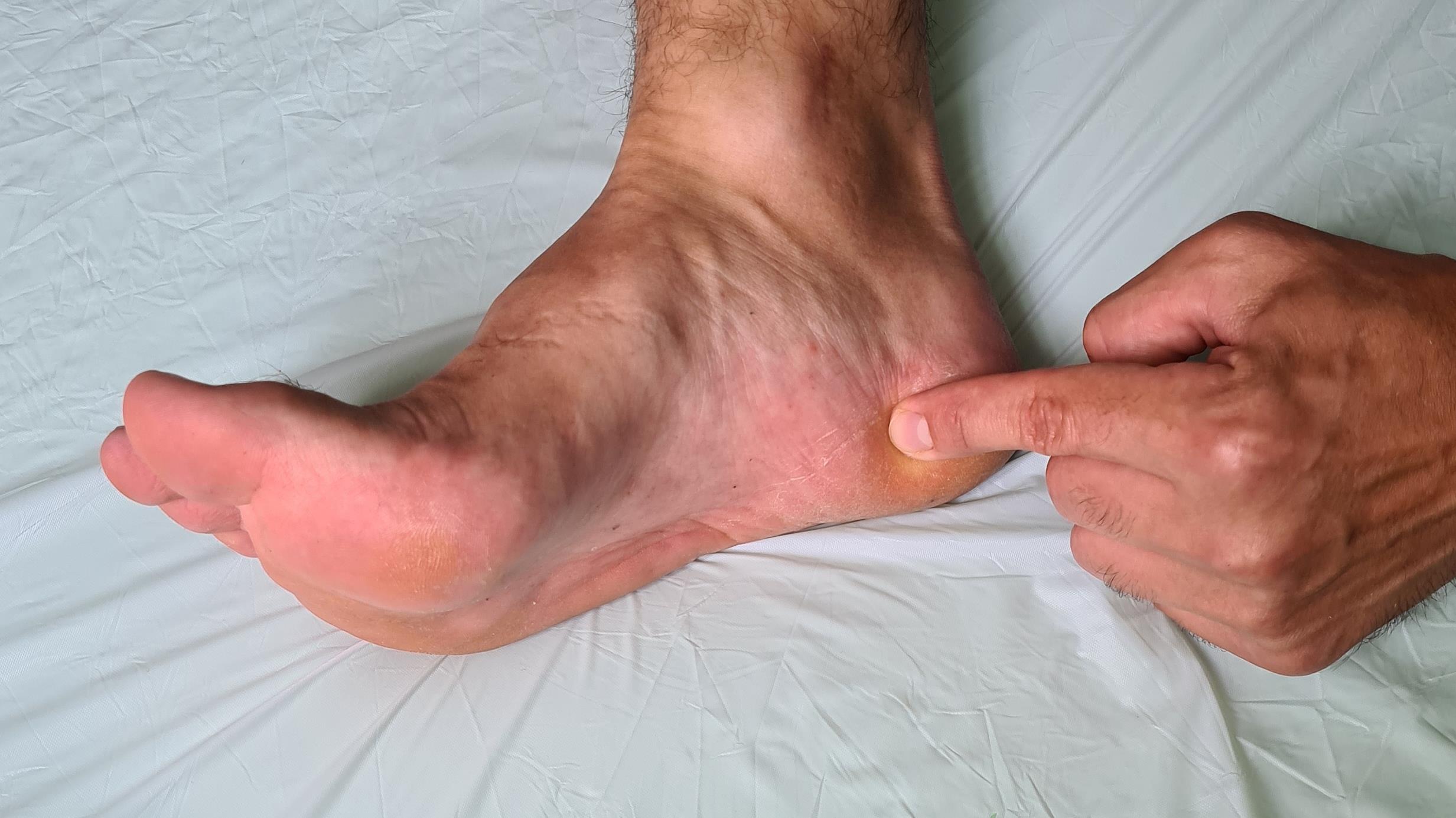
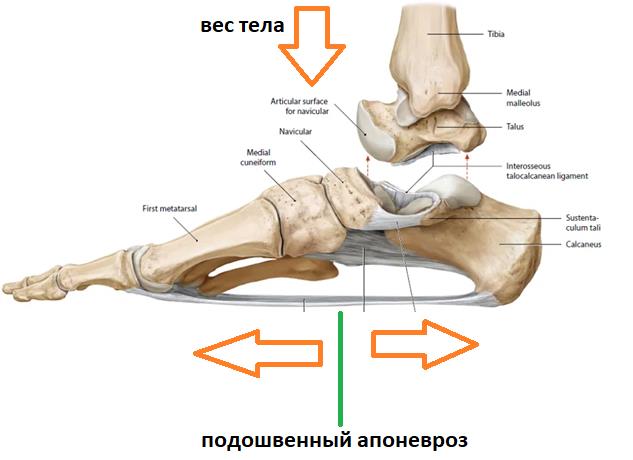
Итак, пяточная шпора, что же это такое, где она располагается, отчего возникает и как избавиться от боли в пятке. Обо всём этом я расскажу вам в данной статье. Для начала определимся с тем, где именно должно болеть. При пяточной шпоре болит подошвенная часть пяточного бугра, в том месте где к нему прикрепляется подошвенный апоневроз, чаще с медиальной, или внутренней стороны стопы.
Причины пяточной шпоры
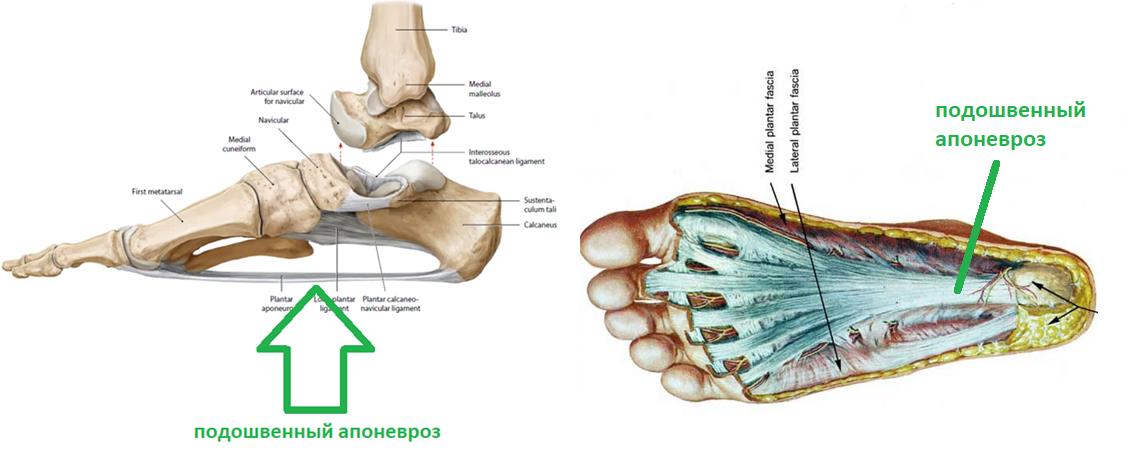
Плантарная фасция или подошвенный апоневроз – широкая связка, которая соединяет между собой пяточную кость с одной стороны а с другой вплетается в капсулу плюснефаланговых суставов, прикрепляясь к головкам плюсневых костей и основанию фаланг пальцев. На картинке ниже изображен подошвенный апоневроз вид с внутренней стороны стопы и со стороны подошвы.
Таким образом подошвенный апоневроз является одной из основных структур удерживающих продольный свод стопы. Он работает как пружина, или как рессора, не давая продольному своду стопы проваливаться вниз в положении стоя, при ходьбе и беге.
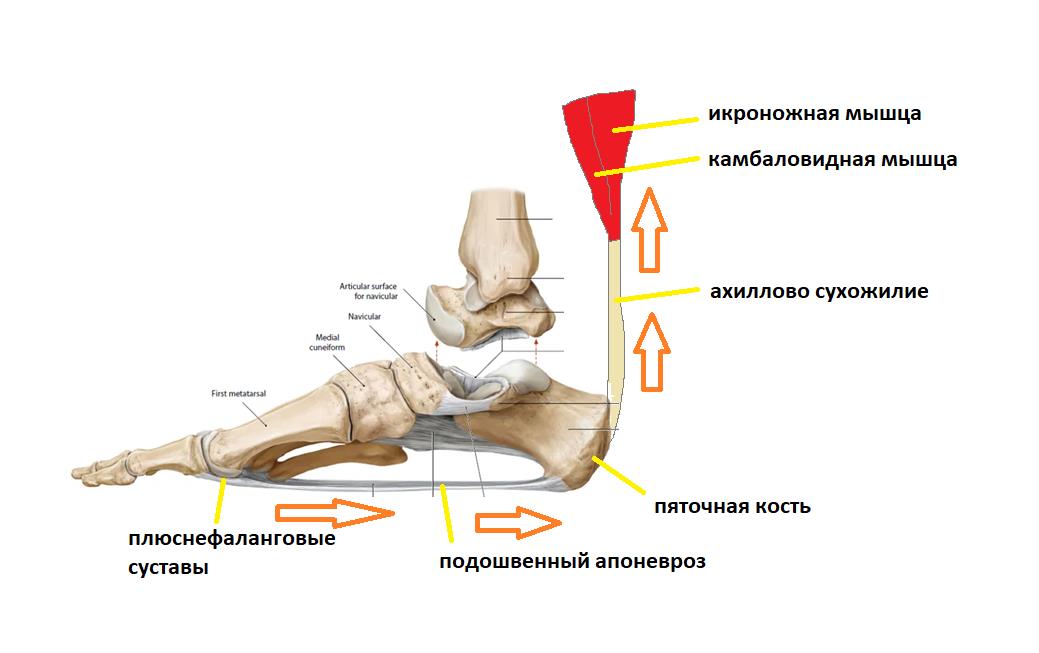
Вторая функция подошвенного апоневроза, это передача тяги с икроножной и камбаловидной мышц голени на передний отдел стопы во время ходьбы, бега и прыжков.
При этом пяточная кость выступает в качестве блока лебёдки, увеличивая усилие, развиваемое икроножной мышцей.
Таким образом получается что во время ходьбы подошвенный апоневроз последовательно испытывает 2 типа нагрузок.
Сначала он нагружается всем весом тела, и выполняет функцию амортизатора, а потом передаёт усилие от мощного трицепса голени (2 головки икроножной + камбаловидная мышцы) для выполнения шага.
Теперь представьте себе, вес тела, допустим 80 кг, и количество шагов, допустим 10000 в день, суммарная циклическая нагрузка 800 тонн, и так каждый день. Согласитесь – колоссальная циклическая нагрузка. Это и предрасполагает к повреждению подошвенного апоневроза. Но почему он повреждается именно в месте прикрепления к пяточной кости, и что к этому приводит?
Сухожилие обладает определённым уровнем упругости и деформируемости, так как оно состоит практически полностью из коллагена. Кость обладает значительно меньшими показателями упругости, так как на 50% состоит из минерального матрикса, гидкрокси-аппатита, она намного твёрже и устойчивее к деформации. Поэтому зона перехода упругой системы в неупругую – прикрепления к кости, является наиболее часто повреждаемой.
Что же приводит к ещё большему увеличению нагрузки на подошвенный апоневроз?
Чуть более подробно остановимся на пункте 3, и потом перейдём к лечению.
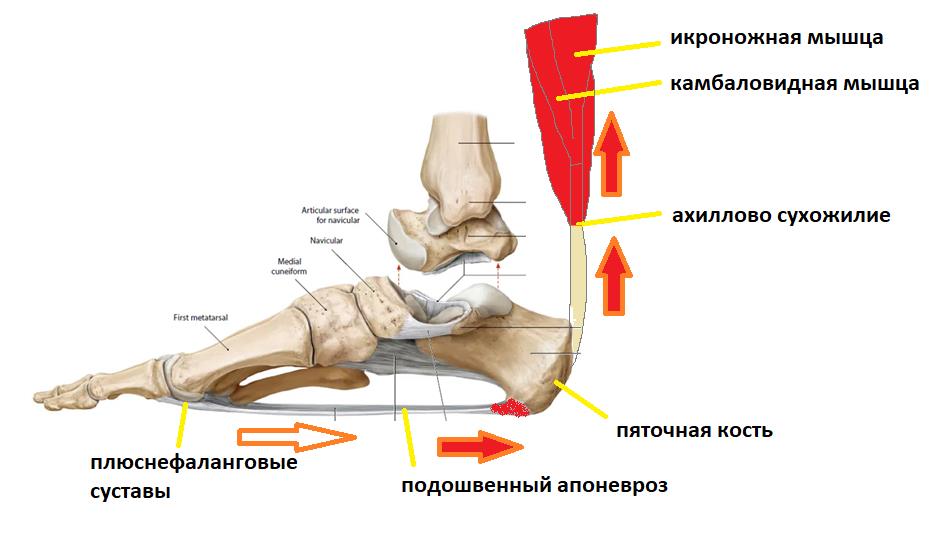
Представьте что трицепс голени (икроножная мышца и камбаловидная мышца) постоянно напряжён, спазмирован, и тянет за пяточную кость даже если никакой подошвенный толчок в данный момент времени не требуется.
В такой ситуации подошвенный апоневроз будет постоянно натянут, так как будто вы всё время ходите на мысках.
Такая ситуация часто возникает если не уделять должного внимания растяжке, а также при ходьбе на каблуках. Так с болью в пятке на приём часто обращаются женщины после перехода из обуви на каблуках, в обувь на плоской подошве. Также часто от пяточной шпоры или плантарного фасциита, страдают люди с нейро-дегенеративными заболеваниями, последствиями инсульта, приводящими к повышенному тонусу икроножной мышцы.
Патофизиология пяточной шпоры.
Подошвенная фасция (или плантарная фасция, плантарный апоневроз, подошвенный апоневроз) – тонкая плоская связка, обеспечивающая статическую поддержку свода стопы. Хроническая перегрузка данной структуры приводит к формированию микроразрывов в области прикрепления подошвенного апоневроза к пяточной кости. Повторяющиеся эпизоды травмы приводят к формированию очага асептического воспаления и периостита. Так как к пяточному бугру также прикрепляются сухожилия мышцы приводящей большой палец, короткий сгибатель большого пальца, квадратная мышца стопы, их сухожилия также могут быть вовлечены в воспалительный процесс. Длительное воспаление и периостит в конечном итоге могут привести к образованию оссификата в области прикрепления к пяточной кости, который и получил в народе название «пяточной шпоры».
Симптомы пяточной шпоры.
-Для плантарного фасциита характерна сильная утренняя или стартовая боль (первые шаги после сна или после длительного сидения\лежания)
-Острая боль в пяточной области, чаще всего появляется впервые внезапно, при вставании с кровати. При ощупывании пятки, боль чаще концентрируется ближе к её внутреннему краю.
— Изначально боль беспокоит только по утрам, часто уменьшается при ходьбе на мысках, но проходит по мере ходьбы в течение дня, пациент говорит о том что ему нужно «расхаживаться».
— Затем боль может начать беспокоить и по вечерам, особенно после значительной физической нагрузки.
— Боль часто бывает двухсторонней.
— болезненность при пальпации по внутренней поверхности пяточного бугра.
— ограничение тыльного сгибания стопы из-за контрактуры ахиллова сухожилия.
— боль может провоцироваться отведением большого пальца так как его сухожилие находится в непосредственной близости от плантарной фасции.
Диагностика пяточной шпоры.
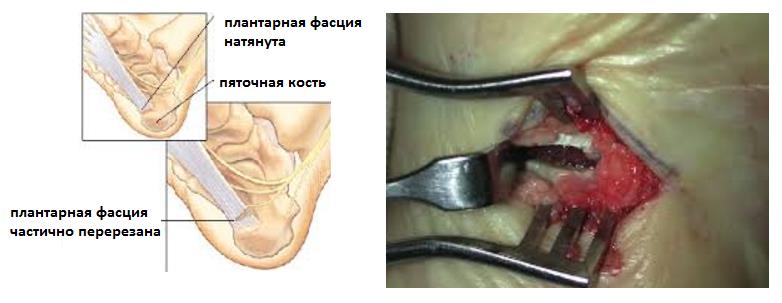
В том случае если провоцирующие факторы длительно травмируют подошвенный апоневроз, в месте его прикрепления к пяточной кости образуются микроразрывы коллагена, за которыми следует хроническое воспаление, рубцевание, фиброз и в конечном счёте оссификация – то есть превращение в кость. Именно это оссифицированное сухожилие и выглядит на рентгене как шпора.
Рентгенография чаще всего не выявляет никаких изменений на начальных этапах заболевания. С течением времени может сформироваться костный шип, который и получил название «пяточной шпоры».
УЗИ – позволяет выявить воспалительные изменения, визуализирует отёк и скопление жидкости вокруг ткани фасции.
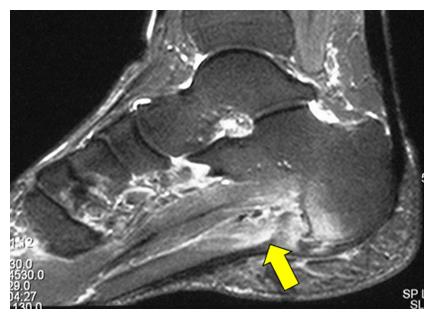
МРТ – дополнительный метод исследования, может быть использовано с целью предоперационного обследования и дифференциальной диагностики в затруднительных случаях.
Лечение пяточной шпоры.
Берём обувь с хорошей амортизацией, поддержкой продольного свода, поддержкой пяточной кости. Таким образом мы устраняем причину №4.
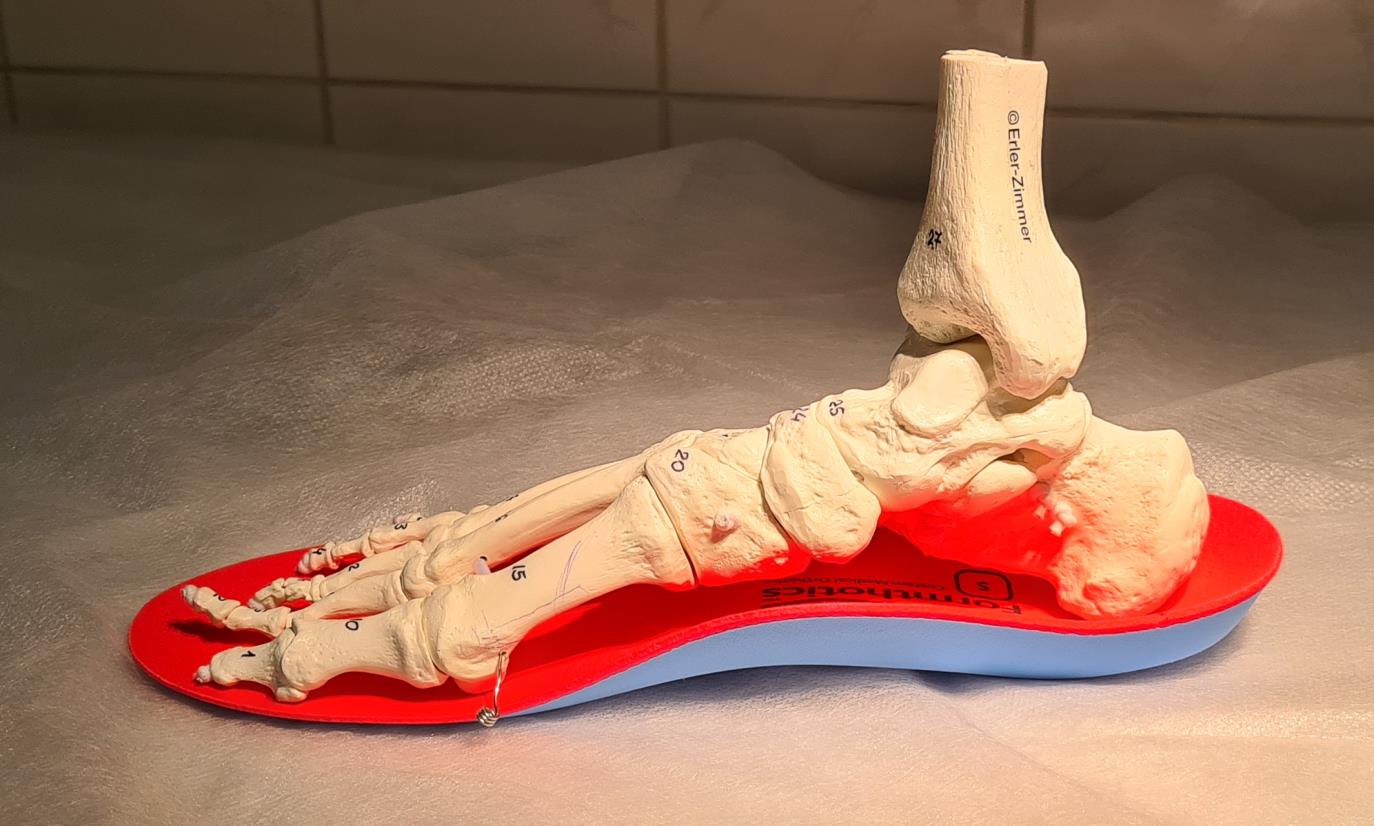
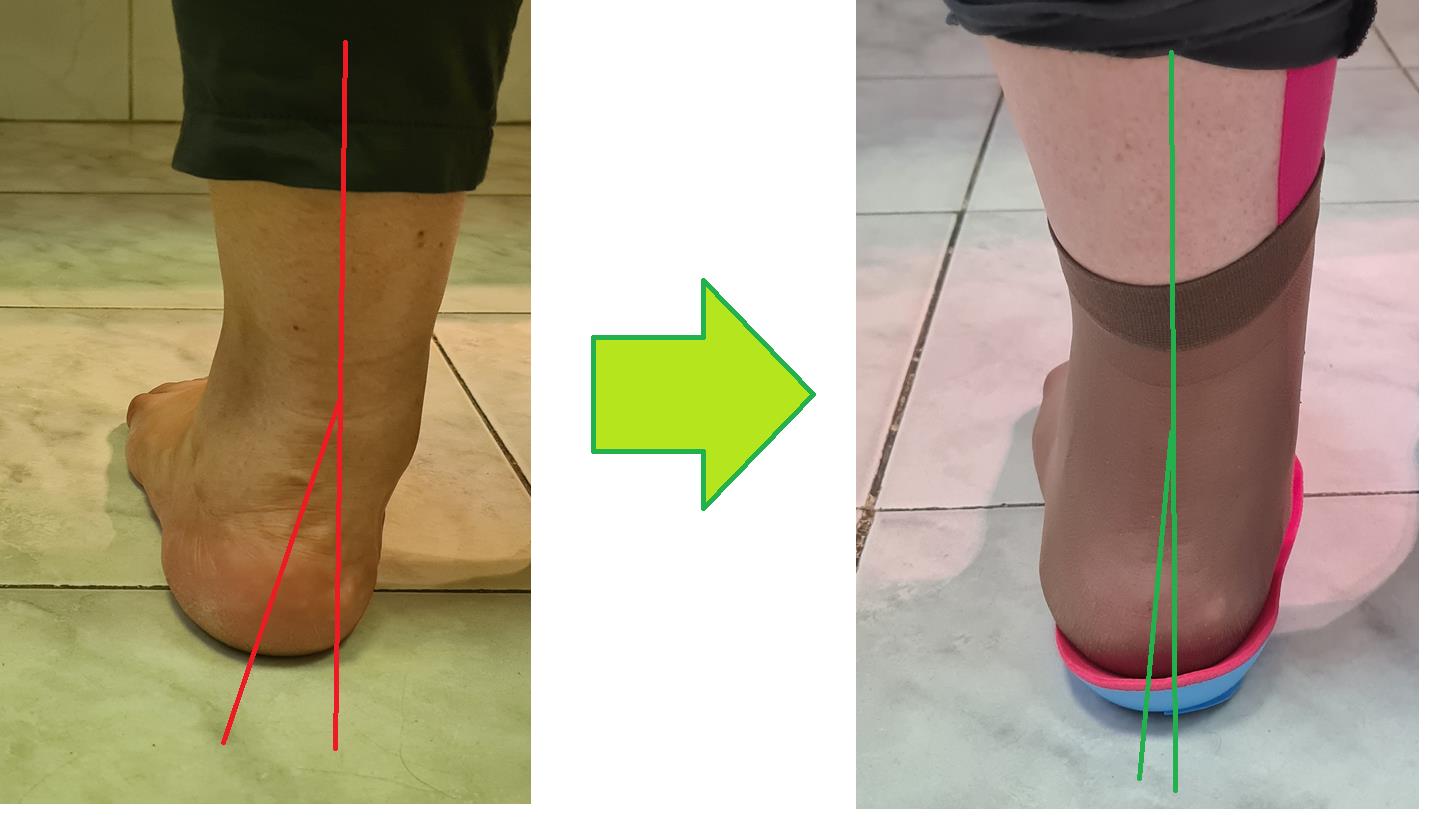
В кроссовки ставим ортопедические мягкие спортивные стельки. Таким образом мы устраняем причину №2 – плоскостопие. Стелька берёт на себя часть рессорной функции подошвенного апоневроза, и заодно ставит кости стопы в более физиологичное положение. К тому же она обеспечивает дополнительную амортизацию (причина №4).
Пример изменения позиции пяточной кости на ортопедической стельке.
И приступаем к растяжке икроножной и камбаловидной мышцы (причина №3)
1)упражнение у стены
Оранжевой стрелкой показана область где вы должны чувствовать растяжение. Делаете упражнение плавно, медленно, без боли. Доходите до максимального натяжения и задерживаетесь в таком положении на 20 секунд. Не отрываем пятку от пола, не сгибаем ногу в коленном суставе, стопа смотрит чётко вперёд или немного вовнутрь.
2) упражнение у стены
3) Упражнение на ступеньке.
Также как и предыдущие два, это упражнение мы делаем плавно, контролируемо, без рывков, полностью свесив пятки постепенно расслабляемся, даём мышце хорошенько растянуться, можно немного согнуть колени чтобы больше тянуть камбаловидную мышцу. Также как и предыдущие упражнения, делаем 20 секунд.
Итак, вы потратили 1 минуту, и сделали 3 упражнения. Оцените свои ощущения. Вероятнее всего вам уже стало немного лучше. Если делать это 5 раз в день, результат не заставить себя долго ждать.
Если через 6 недель такого лечения боль не уменьшилась на 75% или полностью не прошла – вы приходите на приём, и мы решаем вопрос о проведении ударно-волновой терапии и инъекций богатой тромбоцитами плазмы. Но повторюсь, это требуется очень, очень-очень редко.
В качестве дополнительных лечебных мероприятий могут использоваться:
— Противовоспалительные препараты (недельный курс любых НПВС, коксибов или напроксенов)
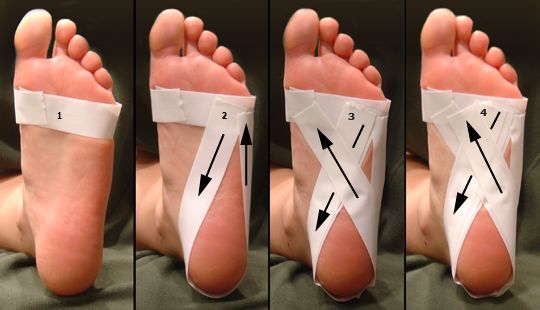
— Ночное ортезирование. Во время сна полностью расслабленная стопа переходит в положение подошвеного сгибания или эквинуса. Как следствие, натяжение плантарной фасции ослабевает, а воспалительный процесс приводит к её рубцеванию в укороченном положении. После пробуждения это обуславливает те самые «утрение боли». Фиксация стопы в ночное время (во время сна) при помощи специальных ортезов, или просто длинного чулка в нейтральном положении, позволяет предотвратить рубцовый процесс с укорочением плантарной фасции.
— Гипсование на срок 2-6 недель. За счёт полной разгрузки в нейтральном положении позволяет воспалению полностью стихнуть.
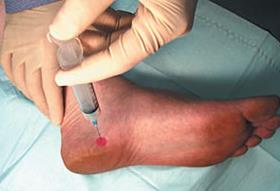
— Локальные инъекции ГКС длительного действия (бетаметазон, дипроспан). Необходимо вводить препарат только в зоне воспаления, и в небольшом количестве, так как существует достаточно высокий риск атрофии жирового тела пяточной кости и дегенеративного разрыва плантарной фасции при нарушении техники введения. В качестве более безопасного метода применяются инъекции богатой тромбоцитами плазмы. Тромбоциты также обладают выраженным противовоспалительным действием, однако в отличие от стероидов не вызывают огромного количества побочных эффектов. К сожалению эффект от тромбоцитов также возникает не сразу, как при уколе стероидов, а нарастает постепенно, в течение месяца.
— Ударно-волновая терапия. Ещё одна технология используемая в борьбе с пяточной шпорой. Часто требуется выполнение нескольких последовательных процедур (1 раз в месяц на протяжении 3 месяцев) для достижения полного клинического эффекта.
При неэффективности всех вышеперечисленных методов на протяжении 6-9 месяцев показано оперативное лечение. Оно требуется не более чем в 1% случаев.
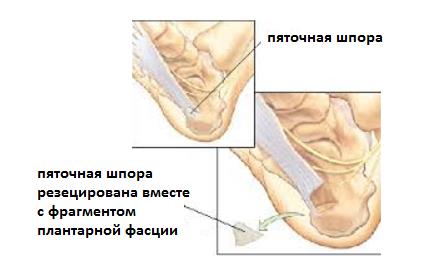
— В редких случаях производится удаление собственно «пяточной шпоры». Показанием для данного вмешательства служит большой размер, который может приводить к дополнительной травматизации подошвенной фасции собственно костным разрастанием.
— Дополняется декомпрессией дистального отдела тарсального туннеля при параллельной компрессионной нейропатии большеберцового нерва.
Хирургическое лечение эффективно в 70-90% случаев но при этом характеризуется затяжной реабилитацией, и увеличением нагрузки на наружно-тыльные отделы стопы. Необходимость в хирургическом лечении при грамотно проведённом консервативном лечении не возникает практически никогда.
И на этом всё, с вами был доктор Никифоров, оставайтесь активными и здоровыми, и до новых встреч.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Подошвенный фасциит. Пяточная шпора.
По данным многих специалистов, подошвенный фасциит гораздо чаще встречается у женщин (до 70%) с избыточным весом (91%). В зарубежной литературе подошвенный фасциит нередко называется подпяточным болевым синдромом, пяточной шпорой. По мнению отечественных специалистов, обнаружение шпоры пяточной кости на рентгенограмме стопы часто бывает случайной находкой и связывать клинику подошвенного фасциита с наличием шпоры вряд ли правильно.
В подавляющем большинстве случаев такие шпоры безболезненны. Боль же в пяточной области (при наличии шпоры) чаще связана с бурситом. Ю. Ф. Каменев писал: «В настоящее время установлено, что механическое давление шпоры (даже имеющей острую вершину) на подлежащие ткани безболезненно, а боли вызываются реактивными процессами в кости и мягких тканях и прежде всего обусловлены развитием бурсита».
Wapner и Bordelon писали: «Подошвенный фасциит… возможно, обозначает периостит пяточной кости, с дегенерацией и разрывами фасции и последующим вторичным вовлечением в процесс таких соседних структур, как медиальный подошвенный нерв и нерв для m. аbductor digiti quinti. Иногда речь идёт о первичном ущемлении этого нерва и чувствительной ветви медиального подошвенного нерва. Шпора присутствует в 50% случаев и может быть частью воспалительного процесса». Полной ясности в патогенезе этого синдрома нет до сих пор.
Snook и Chrisman видели причину в атрофии жировой прокладки на подошвенной поверхности стопы, что приводило к истончению и разрыву фиброзных перегородок. По мнению Ali, боли в пятке зависели от фиброзной реакции в виде подошвенного фиброматоза, а пяточная шпора была лишь конечным результатом его. Аналогичной точки зрения придерживался Mann.
Влияние шпоры на боль не выяснено до сих пор. В практике чаще небольшие по размерам шпоры в какой-то мере связаны с болевым синдромом.
По мнению Tanz, шпора располагается в коротком сгибателе пальцев, а не в фасции, и у 15% взрослых людей находят асимптоматическую шпору, но она обнаруживалась только у 50% больных с подошвенным фасциитом.
Shmokler провел анализ рентгенограмм стопы у 1000 пациентов. Шпоры были выявлены в 13,2% случаев и только 39% пациентов жаловались на боль. По данным Williams, болевой синдром без образования шпор протекал у 63% больных.
Клиническая картина
Ведущим симптомом подошвенного фасциита является боль по внутренней поверхности пятки. Часто она носит характер «стартовой», почти всегда усиливается во время и после ходьбы. Больной из-за боли стремится перенести нагрузку при ходьбе на передний отдел стопы.
Диагностика
Пальпаторно легко находится точка максимальной болезненности по медиальному краю бугристости пяточной кости. Реже эта точка располагается в центре пятки. При раздражении медиального пяточного нерва могут появляться парестезии. Иногда удаётся пальпировать узелки в подошвенном апоневрозе, свидетельствующие о фиброматозе. Необходимо осмотреть всю стопу, выявить неврологические нарушения, исключить наличие статистических деформаций стопы, определить связь болевого синдрома с движениями стопой и пальцами.
Рентгенологическое исследование включает в себя проведение рентгенографии стопы в двух проекциях стоя с полной нагрузкой весом. Крайне желателен и аксиальный снимок пятки. Такая рентгенограмма под углом в 45° позволяет рассмотреть медиальную бугристость пяточной кости.
Одним из ведущих методов диагностики фасциита остаётся сцинтиграфия технецием-99. Этот метод позволяет выявить стрессовые переломы пяточной кости. По данным Williams, радиоизотопное сканирование в 59,6% случаев показало повышение поглощения фармпрепарата, степень этого увеличения чётко коррелировала с интенсивностью болевого синдрома. Поэтому сцинтиграфия и МРТ оказываются крайне полезными при нечеткой локализации боли.
При наличии клиники неврита ветвей большеберцового нерва рекомендуется выполнение электромиографии и исследование электропроводимости нерва.
Полезной для диагностики подошвенного фасциита является МРТ, которая может выявить патологию в кости, фасции, сухожилиях и нервах стопы. Так, Grasel во всех случаях резистентного к консервативному лечению фасциита при МРТ нашел отёк и разрывы фасции.
Лечение подошвенного фасциита
При отсутствии деформации во всех случаях необходимо начинать с консервативного лечения: снижение активности, назначение НПВП, блокады большеберцового нерва на протяжении, увеличение высоты медиальной части каблука, иммобилизация в гипсовой повязке или ортезе, применение «ночных» шин, местное введение стероидов, лед, тепло, различные физиотерапевтические процедуры, тщательный подбор обуви.
В последнее время все чаще появляются сообщения об использовании ночных шин. Цель их применения в закреплении достигнутого за день, увеличении эластичности мышц голени и стопы и снижение утренней мышечной скованности.
Дополнительно назначаются ионо-фонофорез, ультразвук, рентгенотерапия. Отсутствие эффекта в течение 3 месяцев диктует необходимость иммобилизации в гипсовой повязке на 4 недели с разрешением нагрузки. После снятия гипса весь комплекс консервативного лечения должен быть повторен.
Исключением из этого правила являются пациенты, испытывающие резкие боли, ещё более усиливающиеся при пальпации. Так бывает при стрессовых переломах пяточной кости. Поэтому им показана КТ или радиоизотопная сцинтиграфия. При подтверждении диагноза лечение начинается с наложения гипсовой повязки.
Показания к хирургическому методу лечения остаются дискуссионными. Выбор метода хирургического лечения отличается большим разнообразием: от удаления шпоры пяточной кости с фасциотомией и без, до полного обнажения заднеберцового нерва и его ветвей в сочетании с освобождением подошвенной фасции.
Для уменьшения числа болезненных послеоперационных рубцов, мешающих ношению обуви, невром и нарушений чувствительности в зоне кожных разрезов используются косые и фигурные разрезы.
Хирургическая тактика при подошвенном фасциите по Wapner и Bordelon
Авторы применяют косой медиальный разрез по Schon. Ревизуется чувствительная ветвь медиального подошвенного нерва. Если она ущемлена в том месте, где она проходит через фасцию – показана фасциотомия. Рассекается глубокая фасция над m. abductor hallicis и над квадратной подошвенной мышцей для ревизии нерва для m. abductor digiti quinti, который лежит чуть кнаружи. При наличии показаний производится его невролиз. Шпора удаляется маленьким рашпилем. Рана послойно зашивается и накладывается гипсовая повязка на 7 дней с запрещением нагрузки. Через неделю после операции иммобилизация осуществляется в новой гипсовой повязке или ортезе. Через 3 недели после вмешательства можно разрешить ходьбу в обычной обуви.
В последнее время большое внимание уделяется эндоскопическому релизу подошвенной фасции. Преимущество техники: минимальное повреждение мягких тканей. Возможные осложнения: стрессовые переломы пяточной кости, образование ложных аневризм, рецидив болей.