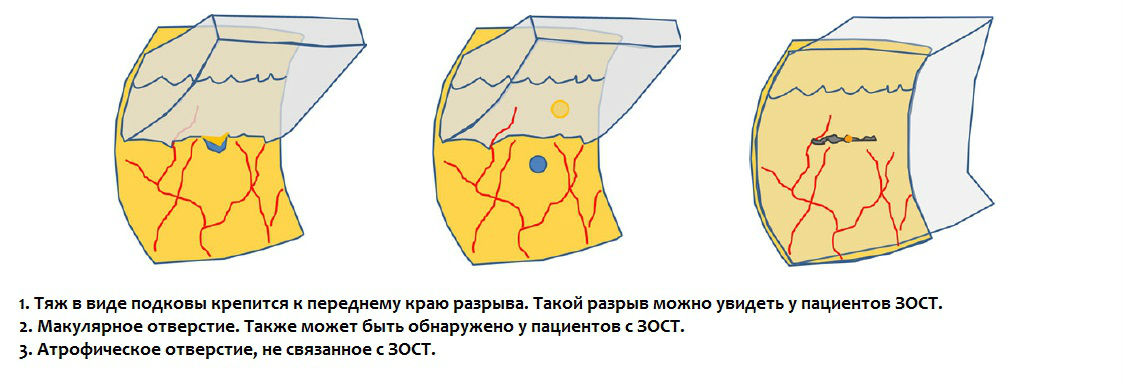
что такое регматогенная отслойка сетчатки
Регматогенная отслойка сетчатки: причины, симптомы, методы лечения
Особенность регматогеннойотслойки сетчатой оболочки глаза состоит в том, что в месте отторжения слоев друг от друга образуется полость, наполненная разжиженным фрагментом стекловидного тела. Эта фракция создает дополнительное давление, которое негативно действует на окружающие ткани и приводит к их стремительной атрофии. В основе такой патологии всегда лежит разрывподлежащих слоев глазной оболочки, отделяющей ее наружные слои от стекловидного тела.
Причины
Основная причина отслойки сетчатки по регматогенному типу является дистрофия витреохориоретинального слоя. В процессе этой патологии на его периферии по зубчатой линии формируются изолированные отверстия, через которые в субретинальное пространство поступает жидкое стекловидное тело. Оно создает давление и способствует расширению полости за счет отделения сетчатки от пигментного эпителия радужки.
Механизм возникновения дистрофий ВХРС до конца не изучен, однако офтальмологи полагают, что к нему могут привести следующие факторы:
Это не полный список вероятных причин возникновения регматогенной отслойки сетчатки. В некоторых случаях офтальмологи обнаруживают наличие сразу нескольких факторов, а иногда они остаются невыясненными.
Симптомы
Проявляться отслойка сетчатой оболочки глаза по регматогенному типу может так же, как любой другой вид патологии:
Характерными для конкретного типа заболевания признаками становятся фотопсии и резкое снижение внутриглазного давления. Первое явление представляет собой внезапные вспышки в поле зрения белого цвета. При повреждении сосудов они могут приобретать розовый или красный оттенок. В этом случае на поверхности радужки четко выделяются округлые очаги гемофтальма (кровоизлияний).
Снижение внутриглазного давления тоже имеет клиническую специфику. Она выражается в следующих симптомах:
Если место разрыва располагается в нижней части глазного дна, отслойка может не проявляться симптоматически до тех пор, пока очаг не достигнет крупных размеров. Только после этого возникнет проблема со зрением в форме выпадения участков поля зрения и ощущения туманного пятна в глазах.
При осмотре глаза врач обнаруживает характерные признаки регматогенного отслоения:
Важно! Наибольшие опасения офтальмологов вызывают расположенные в верхней части разрывы. Они склонны быстро распространяться вниз к области макулы. При отсутствии своевременной диагностики они способны быстро привести к полной утрате зрения.
Методы лечения
Перед назначением лечения врачу важно тщательно изучить патологию, чтобы установить ее локализацию, особенность возникновения и развития, а также по возможности выявить источник проблемы. Стартовый «пакет» информации врач собирает со слов пациента: записывает субъективные жалобы, описание проблемы и ощущений больного, собирает анамнез. После этого проводится комплексное инструментальное обследование, которое включает в себя:
УЗИ глаза, на котором врач может распознать объемные новообразования на сосудистой оболочке глаза, определить их количество, размер и высоту при невозможности визуализировать их из-за помутнения внутриглазной среды.
В завершение комплексной диагностики проводят ЭФИ — электрофизиологическое исследование, позволяющее спрогнозировать дальнейшее «поведение» патологического очага и подобрать оптимальную тактику лечения регматогенной отслойки сетчатки.
Основной способ устранения повреждений сетчатки при таком типе разрыва — хирургическое вмешательство. Оно проводится в условиях стационара под общим наркозом. Перед операцией проводят срочную подготовку, чтобы снизить риск послеоперационных осложнений. В первые сутки после вмешательства пациент остается в палате интенсивной терапии, а затем несколько дней находится в общей палате.
Для устранения дефекта применяются разнообразные методики отграничительной лазерной коагуляции:
Интравитреальные вмешательства — самая обширная и разнообразная группа офтальмологических хирургических процедур, в которую входят:
Эти методы идеально подходят для ликвидации обширных разрывов с обильным излиянием стекловидного тела в субретинальное пространство.
Эписклеральные вмешательства проводятся при единичных разрывах и небольшом объеме патологических образований, которые можно устранить круговым или локальным пломбированием, или сочетаниями этих методик. В процессе вмешательства врач вводит в полость глаза через небольшие проколы губчатые пломбы, которые фиксируются в местах разрывов силиконовыми жгутами.
Для профилактики осложнения в послеоперационном периоде пациенту назначают противовоспалительные и антибактериальные препараты местного и системного действия. В первый месяц показан полупостельный режим с минимальными физическими нагрузками и регулярным диспансерным наблюдением. Последнее является обязательным моментом, так как после однократной регматогенной отслойки важно вовремя выявлять дистрофические участки сетчатки и предотвращать их разрыв.
Прогноз и возможные осложнения
Единожды случившаяся регматогенная отслойка сетчатки склонна к рецидивам. Они происходят у 80% успешно прооперированных пациентов уже в первый год после вмешательства. Еще одна сложность, с которой сталкиваются больные с таким типом отслойки, — неполное восстановление остроты зрения. Даже своевременно проведенная операция не гарантирует, что больной будет видеть четко, и у большинства пациентов острота зрения остается сниженной по сравнению с периодом до разрыва. Тем не менее, у половины больных острота зрения в течение 1-2 лет частично улучшается, но не восстанавливается полностью.
Самое опасное осложнение патологии — полная утрата зрения. С ней сталкиваются пациенты с вовремя не диагностированной и не прооперированной патологией. Еще одной группой осложнения являются заболевания, спровоцированные витрэктомией. К ним относятся кровоизлияния в преритенальную, ретинальную или субретинальную область, травмирование капсулы хрусталика, увеит, макулярный отек. Отдаленными последствиями заболевания могут стать атрофия зрительного нерва, глаукома и катаракта.
Чтобы снизить риск появления осложнений, пациенту рекомендовано в точности соблюдать рекомендации врача в послеоперационном периоде и регулярно наблюдаться у офтальмолога, даже если функциональность органов зрения не вызывает тревоги.
Регматогенная отслойка сетчатки
Регматогенная отслойка сетчатки (РОС) – это отделение сетчатой оболочки от подлежащего слоя ее пигментного эпителия жидкостью, просачивающейся в субретинальное пространство через сквозные разрывы, образовавшиеся вследствие процессов дегенерации.
Причины возникновения
Признаки и симптомы патологии
РОС сопровождается прогрессирующей утратой поля зрения. Как правило, пациенты описывают состояние, как занавеску, тень перед глазами. Этому предшествует возникновение перед глазами вспышек света и плавающих помутнений. При периферической РОС подобные признаки могут быт невыраженными или отсутствовать полностью. В некоторых случаях отмечаются только плавающие помутнения и вспышки.
Наличие ретинальных разрывов, заметно приподнимает сетчатку субретинальной жидкостью. Сетчатка теряет свою прозрачность (в различной степени), ее поверхность становится складчатой и просвечиваемой. Движения глаза вызывает волнообразные ее движения. При хронической регматогенной отслойке, прозрачность и неподвижность сетчатки сохраняются.
Местоположение разрыва сетчатки исключительно важно, хотя зачастую обнаружить его трудно, из-за его малого размера. При артифакии, отслойка сетчатки нередко вызвана точечными мелкими, трудноразличимыми отверстиями ретинальой ткани, локализующимися в основании стекловидного тела.
Диагностика
Главным диагностическим методом при РОС является непрямая офтальмоскопия со склеральным давлением. Выявить мелкие периферические разрывы ткани позволяет исследование с контактной линзой. При осмотре передних отделов стекловидного тела со щелевой лампой обнаруживается наличие там пигмента. Если прозрачность сред недостаточна, выполняется ультразвуковое В-сканирование, результаты которого и подтверждают отслойку. Диагностические исследования включают обязательное обследование парного глаза на предмет ретиношизиса.
Дифференциальную диагностику РОС проводят с ретиношизисом, экссудативной и тракционной отслойкой сетчатки, отслойкой хориоидеи.
Прогноз
Самопроизвольный регресс РОС – явление очень редкое. Хроническая РОС, протекающая бессимптомно, может не требовать лечения, оставаясь стабильной. Но в большинстве случаев наблюдается прогресс всех симптомов отслойки, что без лечения грозит необратимой потерей зрения. Возможность восстановления зрения, напрямую связана с вовлеченностью в патологический процесс макулы, а также с длительностью существования самой отслойки.
Когда отслойка сетчатки область макулы не задевает, полное восстановление зрения впоследствии возможно. Вовлечение макулы, даже при своевременном, правильном лечении, как правило, является причиной необратимого снижения центрального зрения. Восстановление зрения обычно происходит спустя месяцы. При этом, длительно существующая отслойка уменьшает шансы на его полное восстановление.
Лечение регматогенной отслойки сетчатки
В лечении отслоек сетчатки применяются только хирургические методы.
Лазерная коагуляция
Данный метод лечения РОС, изолированно практически не применяется. Как правило, при выходе под сетчатку субретинальной жидкости, коагулировать ретинальный разрыв невозможно. Метод целесообразен для создания отграничения («барьера») отслойки, что предотвращает ее прогрессирование. Лазерный метод целесообразен при нижних хронических отслойках сетчатки либо когда системное заболевание не дает возможность провести более эффективное хирургическое вмешательство.
Криотерапия
В некоторых случаях небольшого количества жидкости вокруг разрыва при регматогенной отслойке сетчатки, патология может быть устранена криотерапией.
Пневматическая ретинопексия
Ретинальный разрыв может быть временно тампонирован введением в стекловидное тело пузыря газа. Субретинальная жидкость таким образом резорбируется, а затем проводится лазерная фотокоагуляция или криотерапия, которые полностью и окончательно блокируют разрывы сетчатки. Процент успеха высокий, однако, проведение подобного лечения подходит не всем пациентам. Как правило, этот метод используется в случае единственного верхнего разрыва сетчатки при факичных РОС, отсутствии кровоизлияния в стекловидное тело, а также отсутствии распространенной решетчатой дистрофии и пролиферативной витреоретинопатии.
Баллонирование
Пломбирование склеры
Данная техника широко применяется и заключается во вдавлении склеры посредством силиконовой губки либо ленты, фиксирующейся интрасклерально или к склере на любой временной срок. Таким образом, достигается снижение витреоретинальной тракции на область разрыва сетчатки. Длительная адгезия, при этом, достигается в основном криотерапией, но в послеоперационном периоде, возможно проведение и лазерной терапии.
Прилегания сетчатки добиваются дренированием просочившейся субретинальной жидкости и/или введением газа интравитреально. Доказано, что частота успеха данной методики при первичных РОС достигает 95%.
Процедура пломбирования склеры имеет некоторые побочные эффекты и осложнения. К ним относят: боль; кровоизлияния (возможны при дренировании жидкости); инфицирование; ущемление сетчатки при формировании отверстия в склере; индуцированную миопию; птоз; диплопию; прорезывание пломбы внутрь и наружу; ишемию переднего сегмента.
Витрэктомия
Данная методика все чаще применяется у пациентов с первичной регматогенной отслойкой с пломбированием склеры или без него. Метод эффективен в прямом устранении витреоретинальной тракции. Тампонирование сетчатки до проявления эффекта ретинопексии выполняют лазерным методом или крио. Применяют интравитреальное введение силиконового масла или газа.
Операция особенно эффективна в случае отслоек с задними разрывами, на фоне пролиферативной витреоретинопатии или кровоизлияния в стекловидное тело. Также ее выполняют при тесной орбите, исключающей пломбирование склеры.
Среди побочных эффектов и осложнений вмешательства, специалисты называют: кровоизлияние; повышение уровня ВГД; возникновение катаракты; инфицирование; дислокацию интраокулярной линзы; необходимость в вынужденных положениях (лицом вниз) в послеоперационном периоде.
Регматогенная отслойка сетчатки – экстренное состояние, требующее неотложной диагностики и адекватного лечения. Специалисты-ретинологи нашей клиники считаются одними из лучших в городе. Наряду с высшей медицинской квалификацией, они имеют огромный опыт хирургического лечения патологий сетчатки. Применение инновационных технологий, новейшая аппаратура от лучших мировых производителей и индивидуальный подход к каждому пациенту, обеспечивают гарантированное получение максимально высоких результатов даже в самых сложных случаях.
Регматогенная отслойка сетчатки
Общая информация
Краткое описание
Общероссийская общественная организация «Ассоциация врачей-офтальмологов»
Клинические рекомендации
Регматогенная отслойка сетчатки
Возрастная категория: дети, взрослые
Год утверждения: 2017
ID: КР97
Определение
Кодирование по МКБ 10
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация
Стадия «В» (умеренная) – сокращение мембран в стекловидном теле, заворачивание краев разрыва сетчатки.
В настоящее время используется классификация ПВР, предложенная R.Machemer et al в 1991г., в которой выделяют переднюю и заднюю ПВР в зависимости от ее анатомической локализации по отношению к задней границе витреального базиса (таблица 1) [2].
| Степень | Локализация | Характерные изменения | |
| А | Стекловидное тело | Пигментные гранулы, располагающиеся преимущественно в нижних отделах | |
| В | Поверхность сетчатки | Сморщивание внутренних слоев сетчатки, заворачивание краев разрыва, извитость сосудов, снижение подвижности сетчатки и стекловидного тела | |
| С | Позади Экватора | Фокальный тип (СР-I) | Звездчатая складка сетчатки |
| Диффузный Тип (CP-II) (1-12)* | Множественные звездчатые складки сетчатки, окружающие ДЗН, иногда закрывая его | ||
| Позади или кпереди от Экватора | Субретинальный тип (III) (1-12)* | Пролиферация под сетчаткой вокруг ДЗН | |
| Кпереди от Экватора | Круговой тип (CA-IV) (1-12)* | Контракция вдоль заднего края основания ст. тела, сетчатка натягивается к центру, формируя радиальные складки | |
| Переднее смещение (СА – V) | Основание ст. тела натянуто кпереди, периферическая часть сетчатки вогнута в виде желоба, цилиарные отростки деформированы, гипотония | ||
Этиология и патогенез
Этиология и патогенез
Причиной РОС является отверстие в сенсорной сетчатке вследствие чего жидкость из СТ проникает через разрыв и отслаивает сенсорную сетчатку от пигментного эпителия.
Ведущая роль в возникновении РОС принадлежит периферическим витреохориоретинальным дистрофиям (ПВХРД), среди которых выделяют наиболее опасные: решетчатая дистрофия, изолированные разрывы сетчатки и ретиношизис.
Основной патогенетический фактор в развитии РОС – разрыв или отрыв сетчатки от зубчатой линии, через которые поступает жидкость из разжиженного СТ в субретинальное пространство.
Эпидемиология
Эпидемиология
Популяционная частота РОС колеблется от 8,9 до 24,4 случаев в год на 100 000 населения. Двухсторонняя РОС от 0,3 до 30% (в среднем 10%). Миопическая рефракция на глазах с РОС в 40-82% случаев, РОС на афакичных глазах в 30-50%, на артифакичных до 10% [2, 5, 6,7].
Диагностика
Жалобы и анамнез
Комментарии: Первыми симптомами формирующегося разрыва сетчатки являются фотопсии («вспышки света», «молнии», «искры»), появляющиеся за счет задней отслойки стекловидного тела (ЗОСТ). Если разрыв сетчатки проходит через ретинальный сосуд, у больного появляются жалобы на плавающие помутнения за счет частичного гемофтальма. Эти жалобы являются очень важными, так как на этом этапе заболевания возможно проведение отграничительной лазеркоагуляции сетчатки (ЛК) вокруг разрыва, что предотвращает в дальнейшем развитие РОС.
При развитие РОС появляются жалобы на «завесу» или выпадение в поле зрения, однако возможно сохранение высокой остроты зрения, если РОС не распространилась на макулярную зону. Резкое снижение зрения свидетельствует о распространении РОС на центральную часть глазного дна.
Физикальное обследование
— определение остроты зрения, тонометрию, периметрию (при достаточной остроте зрения);
— биомикроскопию (определяют состояние роговицы, водянистой влаги передней камеры, положение хрусталика, наличие афакии или артифакии, состояние СТ);
— непрямую бинокулярную офтальмоскопию;
— непрямую биомикроскопию с помощью линз большой оптической силы;
— биомикроскопию с помощью трехзеркальной линзы Гольдмана (детальный осмотр ДЗН и сетчатки).
Уровень убедительности рекомендации В (уровень достоверности доказательств 2а)
Лабораторная диагностика
Лабораторные исследования для постановки диагноза «РОС» не требуются.
Инструментальная диагностика
Лечение
Консервативное лечение
Консервативное лечение не проводится.
Хирургическое лечение
Показания к проведению кругового эписклерального пломбирования
1. РОС с множественными разрывами сетчатки небольших размеров в разных квадрантах глазного дна.
2. РОС на афакичном/артифакичном глазу, когда затруднен осмотр периферических отделов глазного дна или когда осмотр периферических отделов глазного дна затруднен из-за преломляющих сред.
Техника операции
Проводят круговой разрез конъюнктивы у лимба, прямые мышцы берут на лигатуры. Под контролем офтальмоскопии осуществляют локализацию разрывов соответственно их проекции на склеру, которая отмечается бриллиантовым зеленым.
Круговое пломбирование склеры может осуществляться силиконовой лентой или силиконовой губкой. При использовании ленты, последнюю фиксируют к склере в экваториальной зоне П-образными швами. Концы ленты скрепляют за счет силиконовой трубочки или за счет П-образного и 2-х узловых швов. При использовании силиконового жгута диаметром 6 мм, последний сначала разрезают пополам, а потом подшивают к склере узловыми швами так, чтобы гладкая поверхность рассеченного пористого жгута была обращена к склере. Подшивание силиконовой губки в экваториальной зоне осуществляют с одновременным натягиванием ее на 5-7 мм после каждого шва. По показаниям проводят выпускание субретинальной жидкости в нижне-внутреннем квадранте (для избежания повреждения макулы) при тотальных отслойках сетчатки или на высоте пузыря отслоенной сетчатки при ограниченных или обширных отслойках сетчатки. Место пункции должно находиться под лентой.
Натяжение как ленты, так и губки осуществляют под контролем офтальмоскопии: при появлении артериальной пульсации на диске зрительного нерва или отеке роговицы, что свидетельствует о повышении ВГД, необходимо дополнительное выпускание субретинальной жидкости, если она еще сохраняется под сетчаткой, а при ее отсутствии проводят парацентез роговицы для нормализации ВГД. При появлении гипотонии после выпускания субретинальной жидкости необходимо ввести физиологический раствор до нормализации ВГД. Введение физиологического раствора осуществляют на расстоянии 4 мм от лимба, с помощью шприца и тонкой инъекционной (инсулиновой) иглы.
После чего снимают лигатуры, накладывают 2 узловых шва на конъюнктиву. Субконъюнктивально вводят антибиотики и кортикостероиды.
Показания к проведению локального эписклерального пломбирования:
1.Ограниченная или обширная РОС сетчатки с одиночным разрывом;
2. РОС с двумя и более разрывами в смежных квадрантах глазного дна;
3. РОС с отрывом её от зубчатой линии.
Техника операции
Проводят круговой разрез конъюнктивы у лимба, прямые мышцы берут на лигатуры. Под контролем офтальмоскопии проводят локализацию разрыва соответственно его проекции на склере, которая отмечается бриллиантовым зеленым. Локальное пломбирование склеры проводят силиконовым жгутом диаметром 6 или 10 мм в зависимости от размера разрыва. Жгут разрезают пополам, соответственно размеру разрыва выкраивают пломбу, которую затем подшивают гладкой поверхностью к склере узловыми швами. Подшивания пломбы (перпендикулярно или параллельно зубчатой линии) осуществляется в соответствии с расположением разрыва на глазном дне, то есть вектор направленности вдавления пломбы на склере и вектор направленности разрыва должны совпадать. При расположении вектора разрыва перпендикулярно зубчатой линии пломбу подшивают к склере радиально, при расположении вектора разрыва экваториально, пломбу подшивают параллельно зубчатой линии. Подшивание силиконовой губки осуществляют с одновременным подтягиванием ее на 3-4 мм после каждого шва.
Проводят контрольную офтальмоскопию: разрыв должен находиться на высоте вала вдавления на расстоянии 2,0 мм от его скатов. По показаниям проводят выпускание субретинальной жидкости в нижне-внутреннем квадранте, если отслойка захватывает этот квадрант, или на высоте пузыря отслоенной сетчатки. Место пункции должно находиться под силиконовой пломбой. При появлении гипотонии после выпускания субретинальной жидкости необходимо ввести физиологический раствор до нормализации ВГД (аналогично как при операции кругового пломбирования).
После чего снимаются лигатуры, накладывают 2 узловых шва на конъюнктиву.
Субконъюнктивально вводят антибиотики и кортикостероиды.
Показания к круговому и локальному эписклеральному пломбированию склеры:
1. РОС с множественными разрывами разных размеров, в разных квадрантах глазного дна;
2. РОС с разрывами, расположенными в одном квадранте, но на разном расстоянии от лимба.
Техника операции
Проводят круговой разрез конъюнктивы у лимба, прямые мышцы берут на лигатуры. Под контролем офтальмоскопии осуществляют локализацию разрывов соответственно их проекции на склере, которая отмечается бриллиантовым зеленым. Соответственно размерам разрывов выкраивают пломбу из силиконового жгута, разрезанного пополам, подшивают гладкой поверхностью к склере узловыми швами. Расположение пломбы (перпендикулярно или параллельно зубчатой линии) определяется в соответствии с расположением вектора направленности разрыва сетчатки, так чтобы вектор направленности вдавления пломбы и разрыва совпадали. Фиксацию губки узловыми швами к склере осуществляют с одновременным ее натяжением на 3 мм после каждого шва. Проводят контрольную офтальмоскопию: разрыв сетчатки должен находится на высоте вала вдавления, на расстоянии 2 мм от ската вала вдавления. Круговое пломбирование склеры осуществляют силиконовой лентой или силиконовой губкой для уменьшения тракции стекловидного тела.
По показаниям проводят выпускание субретинальной жидкости в нижне-внутреннем квадранте или на высоте пузыря отслоенной сетчатки. Место пункции должно находиться под лентой или губкой. По показаниям соответственно проекции разрыва на склере проводят криокоагуляцию сетчатки. Снимают лигатуры, накладывают 2 узловых шва на конъюнктиву. Субконъюнктивально вводят антибиотики и кортикостероиды.
Интравитреальные вмешательства включают проведение витреоэктомии, витреошвартэктомии, рассечения эпиретинальных мембран, эндолазеркоагуляции, эндовитреального введения (лекарственных препаратов, воздуха, газов, силикона).
Методика проведения трансцилиарной витреоэктомии
С помощью трокаров под углом 45° через одномоментные склеротомии в проекции плоской части цилиарного тела в 3-4 мм параллельно и кзади от лимба производится установка 23-25-27 Ga портов, на 5 (7), 10 и 2 часах соответственно. Доступ в нижне – наружном квадранте предназначался для ирригационной канюли с регулируемой подачей сбалансированного солевого раствора BSS+. Склеротомии с височной и носовой сторон используются для введения в витреальную полость наконечников витреотома, эндоосветителя, эндофотозонда, инструментов.
Витреоэктомию выполняют послойно в максимально возможном объёме, начиная с передних отделов стекловидного тела, стараясь в первую очередь сформировать туннель к ДЗН. Особое внимание уделяется состоянию передней гиалоидной мембране (ПГМ) и задней гиалоидной мембране (ЗГМ), т.к. в большинстве случаев стекловидное тело вторично изменено, фиброзировано с плотной адгезией к сетчатке, как на крайней периферии, так и по заднему полюсу глаза. Удаление ПГМ и передних пролиферативных мембран, расположенных за хрусталиком на факичных глазах, выполняется с помощью витреотома с высокой частотой резов, низким вакуумом и с большой осторожностью, ввиду того, что нередко из-за прикрепления патологических тканей к поверхности задней капсулы хрусталика существует реальная угроза его повреждения. Удаление ЗГМ в области гигантских разрывов и местах истончения сетчатки, где адгезия пролифиративной ткани может быть достаточно высокая, также производится с повышенным вниманием и аккуратностью на низких показателях вакуума и аспирационного потока, для исключения ятрогенного повреждения сетчатки. При отслойке сетчатки, осложненной гемофтальмом, по результатам УЗИ определяют место полной или частичной задней отслойки стекловидного тела. При этом в ЗГМ, предпочтительно с носовой стороны, витреотомом формируется линейное отверстие, ослабляя тракционное натяжение между местами прикрепления ЗГМ к сетчатке. Также, через сформированное отверстие возможно аспирировать остатки крови, находящиеся в ретрогиалоидном пространстве, до появления визуального контроля за поверхностью сетчатки. При малой выраженности отслойки ЗГМ желательно производить ее рассечение при помощи витреотома на периферии, и только затем приступать к инструментальному отделению, начиная с зон, свободных от фиксации с сетчаткой. После отделения ЗГМ производится её удаление витреотомом.
При отсутствии видимых мест отслойки ЗГМ приступают к ее инструментальному отделению, при этом, для того, чтобы визуализировать прозрачные мембраны при необходимости используют витальные красители. С помощью витреотома на максимальной частоте резов и низким аспирационным потоком, канюли с силиконовым наконечником, а также микрошпателя с заострённым или тупым кончиком приподнимают край поверхности ЗГМ с периодическими передне – задними микротракциями до формирования в ней отверстия. Такую манипуляцию выполняют на разных участках глазного дна, стараясь начать пиллинг мембраны в наиболее удобном для хирурга месте и там, где эпиретинальная мембрана визуально выглядит наиболее тонкой. Образованное отверстие в ЗГМ позволяет осуществить доступ в ретрагиалоидное пространство, в которое при помощи канюли возможно введение перфторорганического соединения для тампонады и дальнейшей диссекции ЗГМ от поверхности сетчатки, что способствует возникновению интраоперационной отслойки ЗГМ на большой площади. При этом производится максимально возможное рассечение эпиретинальной мембраны вокруг участков с плотной адгезией к сетчатки, особенно в местах её гигантских разрывов и истончений, что позволяет удалить тангенциальное натяжение. При затруднении отделения ЗГМ от поверхности сетчатки применяется интравитреальный цанговый пинцет для пиллинга внутренней пограничной мембраны (ВПМ), с помощью которого производится зацеп эпиретинальной мембраны с последующим отделением её от подлежащих слоёв. Выделенную ЗГМ удаляют витреотомом.
Полное одномоментное отделение ЗГМ инструментами или витреотомом бывает нередко затруднено из–за высокого риска повреждения отслоенной сетчатки. В таких случаях с большой осторожностью формируется отверстие в пролиферативной ткани в местах с наименьшей плотностью прикрепления мембраны к подлежащим слоям, после чего с помощью цангового деламинатора производится расслоение запаянных структур. Далее в сформированный туннель между мембраной и сетчаткой вводится перфтордекалин (ПФОС). Под давлением ПФОС может быть достигнуто частичное или полное прилегание сетчатки за счет вытеснения субретинальной жидкости через её разрывы, а также большая по площади отслойка эпиретинальной мембраны, что даёт возможность выполнять манипуляции с меньшим риском повреждения внутриглазных структур. Помимо этого, ПФОС способствует уменьшению интенсивности интраоперационных кровотечений из сосудов сетчатки при диссекции пролиферативной ткани от ее поверхности. Отделение оставшейся ЗГМ производится отступя от мест ее крепления, которые соответствуют дырчатым или клапанным разрывам, а также мест истончения сетчатки, постепенно продвигаясь к ним. Таким образом, необходимо поднять и удалить ЗГМ в максимально возможном объеме вокруг зон ее фиксации к краям разрывов и мест истончений сетчатки.
В первую очередь очищают важные в функциональном плане области: макулу, ДЗН, папилломакулярную зону. После обнаружения подвижного края пролиферативной мембраны с помощью ретинального шпателя или пинцета начинают ее отделение от сетчатки, при этом манипуляции осуществляются по направлению к периферии. Наличие очень плотных сращений, препятствующих удалению мембраны без выраженного тракционного воздействия на подлежащую сетчатку, требует проведения всех манипуляций только под уровнем ПФОС. При этом выделенный край отгибается в сторону выделяемой мембраны на 180 º, фиксируется ПФОС к подлежащим тканям после прекращения инструментального воздействия. Спайки между сетчаткой и мембраной в этом случае хорошо визуализируются и пересекаются цанговыми ножницами. Выделенные таким образом пролиферативные мембраны удаляются из витреальной полости витреотомом или пинцетом. При невозможности полного отделения и удаления пролиферативной ткани, производится ее сегментация на островки.
В глазах с выраженной пролиферацией на периферии, мембраны удаляются витреотомом при склеропрессии на низких параметрах вакуума. В случае очень плотного сращения пролиферативной ткани с подлежащей сетчаткой в периферических отделах при удалении мембран может быть произведена частичная ретинэктомия. После заполнения витреальной полости ПФОС производят эндолазеркоагуляцию сетчатки: края разрывов, ретинотомий, а также зоны вокруг оставшихся эпиретинальных мембран и участков витреоретинальных тракций. Параметры лазерного излучения при эндокоагуляции подбираются индивидуально, чаще всего используется широкий диапазон параметров: мощность от 100 до 600 мВт, экспозиция 0,15 – 0,3 сек, расстояние от наконечника эндолазера до сетчатки
ПФОС полностью удаляется из витреальной полости с замещением на сбалансированный солевой раствор, либо оставляется для продлённой (2-7 дней) послеоперационной тампонады. У пациентов с тяжёлыми формами отслойки сетчатки и выраженной ПВР производится эндовитреальная тампонада силиконовым маслом (СМ) либо во время витрэктомии, либо после продлённой тампонады ПФОС.
Если после удаления портов склеротомии остаются негерметичными, то на них накладываются швы. Субконъюнктивально вводятся антибиотики и кортикостероиды.
Часто при отслойке сетчатки с разрывами в верхних квадрантах глазного дна используют газовоздушные смеси, которые вводятся в витреальную полость, как правило, по окончании операции. Для этого производится активная замена сбалансированного физиологического раствора на воздух. После чего, в зависимости от необходимого времени пневморетинопексии сетчатки, применяют несколько форм газа, различающихся по степени расширения и длительности рассасывания (таблица 2).
(таблица 2) Виды газовой тампонады
| Газ | Степень расширения | Время отсрочки расширения | Длительность |
| SF6 (гексафлор серы) | х2 | 2 дня | 15 дней |
| C2F6(перфлюропропан) | х3 | 2-3 дня | 30 дней |
| C3F8 (перфлюроэтан) | х4 | 3-4 дня | 60 дней |
Медицинская реабилитация
Реабилитация