Что такое прободение кишечника симптомы и лечение
Медицинские интернет-конференции
Языки
Клиника острых перфораций тощей и подвздошной кишки
М.Ф. Заривчацкий, С.С. Шубина, Д.И. Тимшина, Д.Н. Пономарева, Д.Г. Амарантов, Ю.А. Попов
Резюме
Цель: Для получения возможности прогнозирования и профилактики перфорации тощей и подвздошной кишок выявить особенности клинического портрета больных с этой патологией и обозначить критерии риска формирования перфорации.
Материалы и методы: Работа выполнена по результатам лечения 16 пациентов, с перфорацией тощей или подвздошной кишки.
Результаты: Были изучены возрастные и гендерные особенности больных с перфорацией тощей и подвздошной кишки. Выявлено, что у подавляющего большинства больных (15 человек), встречались послеоперационные перфорации, и только у 1 больного перфорация была первичной. Изучены сроки образования перфорации после первичной операции, проанализировали характеристики брюшной полости и состояние тощей и подвздошной кишки, оцененные во время первичной операции. Проанализировны клиника и результаты лабораторных показателей в день выполнения первичной операции.
Заключение: Пациент с перфорацией тощей и подвздошной кишки чаще всего мужчина в возрасте 64 лет, с локализацией перфорации в подвздошной кишке, перенесший 4 суток назад оперативное вмешательство по поводу кишечной непроходимости. В группу риска по возможности развития перфорации тощей и подвздошной кишки следует отнести больных с сочетанием явлений кишечной непроходимости и перитонита, расширенным диаметром тонкой кишки, с неутолщенной кишечной стенкой, покрытой тусклой брюшиной.
Ключевые слова
Введение
Одним из грозных патологических процессов является перфорация полого органа желудочно-кишечного тракта – образование сквозного отверстия стенки желудка или кишки с выходом содержимого в брюшную полость. Перфоративные язвы желудка и двенадцатиперстной кишки являются широко распространенной хирургической патологией, диагностика и лечение которых, на сегодняшний день, досконально изучены [1, 2, 3]. Гораздо реже встречаются перфорации тощей и подвздошной кишок [4]. На сегодняшний день не вызывает сомнения, что уже в самом начале становления хирурга крайне важно сформировать у него правильное представление о тактике лечения различных заболеваний и предостеречь его от возможных тактических ошибок [5, 6]. При этом, тактика лечения перфораций тощей и подвздошной кишок в настоящее время не разработана досконально, ввиду редкости этой патологии [4].
Перфорации тощей и подвздошной кишки могут быть самостоятельным заболеванием, однако чаще осложняют послеоперационный период различных абдоминальных операций [7, 8]. На сегодняшний день не существует методик, способных предсказать формирование прободения тощей и подвздошной кишки в послеоперационном периоде. При этом имеются работы, свидетельствующие о том, что исследование индивидуальных особенностей клинической анатомии заболевания способно дать возможность не только прогнозировать это заболевание, но и выбрать оптимальные параметры оперативных доступа и приема [9].
Таким образом, актуальность проблемы профилактики, диагностики и лечения перфораций тощей и подвздошной кишок связана с высокой летальностью, отсутствием окончательно выясненных закономерностей течения этой патологии [10]. Сказанное определило цель нашей работы.
Для получения возможности прогнозирования и профилактики перфорации тощей и подвздошной кишок выявить особенности клинического портрета больных с этой патологией и обозначить критерии риска формирования перфорации.
Материал и методы
Работа выполнена по результатам лечения 16 пациентов, с перфорацией тощей или подвздошной кишки. Все больные проходили лечение в хирургическом отделении МАУЗ ПК Пермская районная больница. Изучались данные клинического, инструментального и патологоанатомического обследования. Критериями включения в исследование были наличие перфорации тощей или подвздошной кишки, возраст больных старше 14 лет. Критериями исключения из исследования были специфический (туберкулезный) характер перфорации, перфорация кишки вследствие некроза кишечной стенки, вызванного окклюзией мезентериальных сосудов различной этиологии.
Результаты
Среди 16 пациентов с перфорацией тощей и подвздошной кишки преобладали мужчины – их было 10 (62,5%) человек, а женщин было 6 (37,5%) человек. Наибольшее количество больных было в возрасте 51-60 лет – 7 (43,75%) человек, на втором месте шли больные старше 70 лет, их было 5 (31,25%) человека. По 2 (12,5%) человека было в возрастных группах 31-40 лет и 61-70 лет. Средний возраст женщин составил 58,2±8,1 лет, средний возраст мужчин составил 64,8±9,5 лет.
У 9 (56,25%) пациентов перфорации локализовались в тощей кишке, а у 7 (43,5%) больных перфорационное отверстие обнаруживали в подвздошной кишке.
У подавляющего большинства больных (15 человек), перфорации тощей и подвздошной кишки возникали как осложнения послеоперационного периода различных абдоминальных операций, и только у 1 больного перфорация была первичной.
Мы проанализировали, каким образом распределились 15 (100%) пациентов с послеоперационной перфорацией тощей и подвздошной кишки по виду патологии, ставшей показанием для выполнения первичной операции.
Выявили, что перфорация осложнила течение послеоперационного периода у 6 (40%) больных с острой спаечной тонкокишечной непроходимостью, у 2 (13,33%) пациентов с перфоративной язвой желудка, у 1 (6,67%) пациента после перенесенной тупой травмы живота с разрывом брыжейки и некрозом сегмента тонкой кишки, у 1 (6,67%) больного с ущемленной паховой грыжей и некрозом сегмента подвздошной кишки, у 2 (13,33%) больных с острой кишечной непроходимостью вызванной аденокарциномой ободочной кишки, у 1 (6,67%) больного с острой тонкокишечной непроходимостью на фоне метастатического поражения парааортальных лимфоузлов с обтурацией тонкой кишки. Еще у 2 (13,33%) пациентов изначально были выполнены резекции тонкой кишки по причине сегментарного некроза тонкой кишки на фоне мезентериального тромбоза ветвей верхней брыжеечной артерии. При отборе больных для исследования мы обращали особое внимание на то, что бы дифференцировать острую перфорацию с ишемическим некрозом. У этих больных при повторной операции имелась пульсация на стволе верхней брыжеечной артерии, на брыжейке в области перфорации и была жизнеспособной стенка кишки вокруг перфорационного отверстия, что свидетельствовало о том, что причиной перфорации не являлась артериальная ишемия.
Таким образом, послеоперационная перфорация в 66,67% случаев случилась после операций по поводу различных видов острой кишечной непроходимости.
При анализе сроков образования перфорации после первичной операции выяснилось, что по 2 (13,33%) случая перфорации пришлись на 1, 2, 6 и 7 сутки послеоперационного периода. По 1 (6,67%) эпизоду перфорации произошло на 8 и 9 сутки послеоперационного периода. Чаще всего перфорации происходили на 4 сутки после выполнения первичной операции – в этот срок они случились у 6 (40%) пациентов.
Для получения возможности прогнозирования перфораций тощей и подвздошной кишок мы проанализировали характеристики брюшной полости, оцененные во время первичной операции у пациентов с послеоперационной перфорацией в соответствии с классификацией Ю.М. Лопухина и В.С. Савельева (табл. 1).
В результате анализа состояния брюшной полости во время первичной операции у больных с послеоперационной перфорацией тощей и подвздошной кишок, выявлено, что у 86,67% больных наблюдались явления перитонита. Перфорации случались как при наличии серозного перитонита (26,66%), так и фибринозного перитонита (26,66%) и гнойного перитонита (33,33%).
Таблица 1. Характеристики брюшной полости во время первичной операции у пациентов с послеоперационными перфорациями тощей и подвздошной кишок (по Ю.М. Лопухину и В.С. Савельеву) (n=15)
Перфоративная язва желудка и двенадцатиперстной кишки
Перфорация, или прободение, язвы желудка и 12-перстной кишки – это прорыв язвы в свободную брюшную полость с поступлением в нее желудочно-дуоденального содержимого. В 75% случаев перфоративная язва располагается в двенадцатиперстной кишке, чаще наблюдается у мужчин в возрасте 20 – 40 лет с кратким язвенным анамнезом (до 3 лет). Иногда перфорация язвы может произойти у людей, которые никогда ранее жалоб на боли в эпигастрии не предъявляли и о наличии у них язвы не знали. В молодом возрасте преобладает перфорация язв двенадцатиперстной кишки, а в среднем и пожилом – язв желудочной локализации. Перфорация язв чаще отмечается осенью и весной.
Классификация. По локализации: а) язвы желудка: малой кривизны (кардиальные, антральные, препилорические, пилорические), передней стенки (антральные, препилорические, пилорические), задней стенки (антральные, препилорические, пилорические); б) язвы двенадцатиперстной кишки: передней стенки, задней стенки. По течению: а) прободение в свободную брюшную полость, б) прободение прикрытое, в) прободение атипичное. Выделяют 3 фазы клинического течения перфоративной язвы: 1) фазу шока, 2) фазу “мнимого благополучия”, и 3) фазу распространенного перитонита.
Этиология и патогенез. Основным фактором, ведущим к развитию прободения, является обострение язвенной болезни, когда усиливаются процессы воспаления и деструкции в язве, она углубляется вплоть до образования отверстия в стенке органа. Через это отверстие в брюшную полость попадает содержимое желудка и двенадцатиперстной кишки – желудочный сок, воздух (газовый пузырь желудка), съеденная пища. Соляная кислота желудочного сока, внезапно попавшая в брюшную полость, вызывает химический ожог брюшины верхнего этажа брюшной полости (химический перитонит). В ответ брюшина начинает продуцировать жидкость – экссудат, который, разбавляя кислоту, уменьшает ее концентрацию и силу ее раздражающего действия. В то же время в кровь выбрасывается большое количество биологически активных веществ, определяющих первую клиническую фазу заболевания – фазу шока. Вторая фаза – «мнимого благополучия» – бывает обусловлена тем, что в брюшную полость перестает поступать желудочное содержимое (чаще всего за счет закупоривания перфоративного отверстия комочком пищи). Разбавленная экссудатом кислота меньше раздражает брюшину, а болевые рецепторы обожженной брюшины становятся менее чувствительными. В дальнейшем патогенные микроорганизмы, попавшие из желудка в брюшную полость и инфицировавшие брюшину, начинают размножаться, выделять токсины и обусловливать развитие третьей фазы заболевания – распространенного перитонита.
Жалобы. Основная жалоба при перфорации язвы – боль в верхней половине живота. У большинства больных прободение язв желудка и двенадцатиперстной кишки начинается внезапно, сопровождается резкими болями в животе. Боли бывают настолько сильными, что больные сравнивают их с “ударом кинжала”. Они носят постоянный характер, локализуются вначале в эпигастральной области или в правом подреберье, а затем сравнительно быстро распространяются по всему животу, чаще по правому боковому каналу. У 30-40% больных боли иррадиируют в плечо, лопатку или надключичную область: справа – при перфорации пилородуоденальных язв, слева – язв желудка. При перфорации язвы наблюдаются и общие симптомы: сухость во рту, жажда, тошнота. У 30-40% больных бывает рвота рефлекторного характера, учащающаяся при прогрессировании перитонита.
Анамнез. У 80-90% больных до прободения язвы имеется типичный язвенный анамнез или неопределенные желудочные жалобы, на фоне которых и наступает прободение. У 10-15% больных встречаются “безанамнезные”, или “немые” перфоративные язвы, когда прободение является как бы первым симптомом язвенной болезни. У 50-60% больных отмечаются продромальные симптомы прободения или обострение язвенной болезни (усиление болей, общая слабость, субфебрильная температура, тошнота, рвота).
Обследование больного. Состояние больных тяжелое. Отмечаются бледность, похолодание конечностей, холодный пот на лице. Дыхание частое, поверхностное, больной не может сделать глубокий вдох. Пульс в первые часы после прободения замедленный или нормальной частоты, а с развитием перитонита учащается. Температура тела вначале нормальная или субфебрильная, а в поздние сроки повышается до 38 гр. и больше. Отмечается также задержка стула и газов. Характерен вид больных: они принимают вынужденное положение на спине или на боку с приведенными к животу коленями, избегают его изменения. Выражение лица испуганное, страдальческое.
Характерные симптомы прободения выявляются при объективном исследовании. Живот часто ладьевидно втянутый или плоский, не участвует в акте дыхания. Напряжение мышц передней брюшной стенки – очень характерный и постоянный симптом прободной язвы. При этом у большинства больных отмечается доскообразное напряжение мышц живота. Оно может охватывать весь живот или верхний его отдел. Однако у пожилых больных иногда напряжение мышц может быть не резко выраженным. При пальпации кроме напряжения мышц отмечаются резкая болезненность, больше в верхнем отделе живота, симптом Щеткина – Блюмберга. Перкуторно часто выявляется очень важный признак – «исчезновение печеночной тупости» или уменьшение размеров ее в результате попадания свободного газа из просвета желудка через перфоративное отверстие в брюшную полость. Кроме того, в эпигастральной области может выявляться высокий тимпанический звук (симптом Спижарного), притупление в боковых отделах живота – за счет скопления там жидкого содержимого желудка, излившегося через перфоративное отверстие, и экссудата, продуцируемого брюшиной в ответ на резкое ее раздражение кислым желудочным соком. Аускультативно может выявляться отсутствие перистальтики кишечника, прослушивание сердечных тонов до уровня пупка (симптом Гюстена). При пальцевом ректальном исследовании может быть выявлена резкая болезненность в Дугласовом пространстве (симптом Куленкампфа).
Фаза шока (до 6 часов) характеризуется кинжальной, мучительной болью в животе. Состояние больных тяжелое, они возбуждены, бледны, покрыты холодным потом, проявляют страх и страдание. Дыхание частое, поверхностное. Боли локализуются в эпигастральной области или правом подреберье, могут иррадиировать в правое плечо и ключицу. Характерно “доскообразное” напряжение мышц передней брюшной стенки в эпигастрии. Перкуторно часто определяется симптом “исчезновения печеночной тупости”. Фаза “мнимого благополучия” (6 – 12 часов). В этой фазе состояние больного улучшается. Уменьшаются боли в животе и напряжение мышц передней брюшной стенки. Выравниваются дыхание. Симптом Щеткина – Блюмберга положителен в эпигастрии, правой половине живота. В этой фазе чаще всего происходят диагностические ошибки. Фаза распространенного перитонита (более 12 часов). Состояние больных вновь значительно ухудшается. Развивается бактериальный гнойный перитонит. В результате интоксикации общее состояние ухудшается, повышается температура тела до 38°.и больше, учащается пульс, снижается АД, появляется вздутие живота. Черты лица заостряются, язык сухой. Клиническая картина перфоративной язвы в этот период не отличается от таковой при распространенном перитоните другой этиологии.
Диагностика. Общий анализ крови. Наблюдается лейкоцитоз, нейтрофильный сдвиг лейкоцитарной формулы влево.
Обзорная рентгенография живота. Обнаруживается свободный газ в брюшной полости (пневмоперитонеум). На снимках в вертикальном положении больного он выявляется в виде серповидного просветления под правым, реже под левым или обоими куполами диафрагмы. Наиболее характерно серповидное просветление между печенью и правым куполом диафрагмы, то есть, справа. Пневмоперитонеум при перфорации язвы обнаруживается у 60-80% больных и является прямым симптомом прободения, но отсутствие его не исключает прободной язвы.
Пневмогастрография. При отсутствии пневмоперитонеума на обзорной рентгенограмме живота по зонду в желудок после его опорожнения вводят 500 – 700 мл воздуха, который частично проходит через перфоративное отверстие в свободную брюшную полость и обнаруживается под диафрагмой. Фиброэзофагогастродуоденоскопия (ФЭГДС). В ходе нее можно обнаружить перфорировавшую язву, а после процедуры – обнаружить свободный газ в брюшной полости.
Диагностическая лапароскопия. Можно выявить наличие экссудата в брюшной полости, признаки воспаления брюшины и само перфоративное отверстие желудка или двенадцатиперстной кишки. Лапароцентез. При абдоминальной пункции, выполняемой ниже пупка, стилет троакара направляется в правое подреберье. После этого вводится 30 – сантиметровая хлорвиниловая трубка, из которой аспирируется экссудат. При сомнении в характере экссудата может быть применена диагностическая проба Неймарка. Для выполнения этой пробы к 2-3 мл экссудата, обнаруженного в брюшной полости, добавляют 4-5 капель 10 % йодной настойки. Если в жидкости имеется примесь желудочного содержимого, то под воздействием йодной настойки она приобретает темное грязновато – синее окрашивание (из-за остатков крахмала). Диагностика «прикрытой» перфорации нередко представляет значительные трудности. Свободный газ в брюшной полости у таких больных выявляется реже, чем при открытом прободении. В диагностике этой формы перфорации важны язвенный анамнез в прошлом, острое начало заболевания, две фазы в клиническом течении – выраженного синдрома перфорации и угасания клинических симптомов.
Лечение. Больные с перфоративной язвой желудка или двенадцатиперстной кишки подлежат немедленной госпитализации в хирургическое отделение и экстренной операции. Возможные варианты операций: Ушивание язвы однорядным швом в поперечном направлении с аппликацией большим сальником. Ушивание язвы по Опелю – Поликарпову (с тампонадой перфоративного отверстия прядью большого сальника). При этом в перфоративное отверстие вводят прядь большого сальника, и затем узловыми швами в поперечном направлении плотно сближают края перфоративного отверстия и введенной в нее и прошитой прядью большого сальника. Резекция желудка выполняется редко, по строгим показаниям и с учетом противопоказаний. Операции при перфоративных язвах обязательно сопровождаются тщательной санацией брюшной полости, удалением экссудата и излившегося желудочного содержимого из брюшной полости, осушиванием и дренированием ее. Ушивание язвы при ее перфорации можно выполнить как открытым способом, так и с помощью лапароскопической техники.
ДИВЕРТИКУЛЕЗ: главная роль в его лечении принадлежит клетчатке
Дивертикулез толстой кишки — это приобретенное заболевание.
Как проявляется дивертикулярная болезнь?
Какие осложнения могут развиться?
Каких больных необходимо госпитализировать?
Дивертикулез толстой кишки — это приобретенное заболевание. Считается, что в его основе лежит нарушение перистальтики, которое ведет к появлению участков с высоким внутрипросветным давлением, проталкивающим слизистую оболочку через подслизистый и мышечный слои. Это происходит в относительно слабых местах, где в циркулярную мышцу выходят кровеносные сосуды.
Нарушение перистальтики может иметь место из-за частого прохождения малых объемов каловых масс с низким содержанием непереваренных остатков пищи. Как циркулярные, так и продольные мышечные пучки обычно при этом гипертрофируются, что ведет к утолщению и укорочению толстой кишки. Дивертикулы и мышечная гипертрофия наиболее часто наблюдаются в сигмовидной кишке, но толстая кишка также может поражаться в любом отделе или тотально.
Термин «дивертикулез» просто отражает наличие дивертикулов, при этом не обязательно клиническое проявление болезни. Дивертикулит — это клинико-морфологическое понятие, обозначающее воспаление дивертикулов. Дивертикулярная болезнь — это более широкое понятие, применимое к дивертикулезу и к его осложнениям.
У людей до 30 лет дивертикулез наблюдается очень редко, но его частота увеличивается с возрастом, и к 50 годам до 30% населения имеет дивертикулы толстой кишки. Частота этой патологии у мужчин и у женщин одинакова.
Только у 20% лиц с дивертикулезом в конце концов развиваются симптомы заболевания.
Эта болезнь характерна для стран Запада, его патогенез в значительной степени связывается с недостаточным потреблением клетчатки. У вегетарианцев и у сельских жителей Африки оно наблюдается реже.
Таким образом, считается, что в развитии этой патологии важную роль играют факторы окружающей среды. Тем не менее определенное значение, видимо, имеют генетические факторы: в тех случаях, когда дивертикулы появляются в молодом возрасте либо когда они поражают преимущественно правые отделы толстой кишки.
Клиническая картина. Большинство пациентов с дивертикулезом не предъявляют никаких жалоб. При неосложненной дивертикулярной болезни может наблюдаться нарушение стула, часто сопровождающееся болями типа колик, метеоризмом и чувством распирания в животе. Эти симптомы иногда сложно отличить от синдрома раздраженной кишки.
Острый дивертикулит характеризуется болями в левой подвздошной ямке. Обычно при этом присутствуют признаки острого воспаления, а именно: тахикардия, лихорадка, местные перитонеальные явления и лейкоцитоз.
Перфорация воспаленного дивертикула может приводить к абсцедированию. У таких больных нередко наблюдается скачущая лихорадка и болезненная масса в пораженной области.
Часто дивертикулярные абсцессы самопроизвольно рассасываются. Однако крупные или нерассасывающиеся абсцессы могут потребовать чрескожного дренирования под контролем ультразвука или КТ. Перфорация дивертикулярного абсцесса в брюшную полость вызывает гнойный перитонит, при этом локальная болезненность становится разлитой.
Местный воспалительный процесс, связанный с дивертикулом, может приводить к перфорации стенки другого органа, выстланного эпителием, при этом формируется свищ. Наиболее часто при дивертикулярной болезни наблюдаются коловезикальные свищи, возникающие при перфорации дивертикула в мочевой пузырь. При первом обращении к врачу у больных с коловезикальными свищами иногда не бывает жалоб на нарушение функции кишечника, вместо этого отмечаются частые инфекции мочевыводящих путей и/или пневматурия.
Свищи могут открываться и в другие органы — влагалище или петли тонкого кишечника, изредка возникают кишечно-кожные фистулы.
Разлитой перитонит, связанный с дивертикулярной болезнью, обусловлен наличием свободного гноя и/или кала в брюшной полости. Каловый перитонит развивается в результате некроза кишечной стенки, приводящего к вытеканию каловых масс. Состояние больного при этом может быть очень тяжелым, с выраженными явлениями перитонита и септическим шоком.
Иногда из сосудов, проходящих в шейке дивертикула, возникает кровотечение, причем чаще — профузное. Обычно такое кровотечение развивается из одиночного дивертикула, расположенного, как правило, в правых отделах толстой кишки.
Дивертикулярная болезнь не может рассматриваться как причина скрытого кровотечения из нижних отделов желудочно-кишечного тракта, ведущего к железодефицитной анемии, при которой следует искать другие причины — такие, как новообразования или ангиодисплазию.
Воспалительные изменения в сочетании с гладкомышечной гипертрофией и рубцами от предыдущих приступов острого дивертикулита могут быть достаточной причиной для полного закрытия просвета толстой кишки и острой ее обструкции. Неполная обструкция из-за рубцов проявляется неустойчивым характером стула и болями в животе типа колик. С помощью методов лучевой диагностики может быть очень трудно отличить возникшие в результате дивертикулярной болезни стриктуры от злокачественной опухоли.
Методы диагностики. Дивертикулез легко выявляется при иригоскопии и при компьютерной томографии (КТ) с контрастированием.
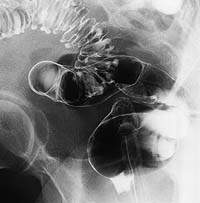 | 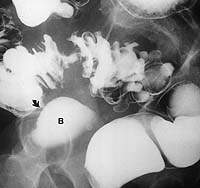 |
| Рисунок 1. Иригоскопия: неосложненный дивертикулез сигмовидной кишки | Рисунок 2. Иригоскопия: дивертикулярная болезнь сигмовидной кишки. Свищ (стрелка) соединяет кишку с мочевым пузырем (В) |
Иригоскопия с двойным контрастированием выявляет дивертикулы (см. рис. 1), любые стриктуры, и может также помочь в обнаружении свищей (см. рис. 2).
Если на участках с выраженным дивертикулезом иногда не представляется возможным достоверно исключить мелкие полипы или карциномы, то необходимо провести колоноскопию или гибкую ректороманоскопию.
Иригоскопию с двойным контрастированием можно выполнять лишь через четыре-шесть недель после купирования острого дивертикулита.
При остром же патологическом процессе главную роль играют другие диагностические методики — такие, как КТ и/или сонография.
Колоноскопия. Колоноскопию обычно проводят амбулаторно. Она позволяет хорошо визуализировать дивертикулы и любую патологию слизистой. Это диагностический метод выбора в тех случаях, когда больной поступает с ректальным кровотечением или при иригоскопии не удалось хорошо осмотреть толстую кишку.
Однако колоноскопию иногда трудно провести из-за спазма, наблюдающегося при обширной дивертикулярной болезни, а также из-за ригидноcти либо из-за cамих дивертикулов.
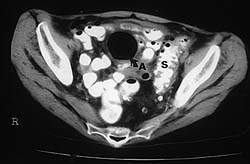 |
| Рисунок 3. Компьютерная томография с контрастированием: дивертикулярная болезнь сигмовидной кишки (S), осложнившаяся с образованием абсцесса (А), содержащего большое количество газа (стрелка) |
Компьютерная томография и сонография. КТ с контрастным усилением — это исследование выбора у больных с острым дивертикулитом. Часто при ее проведении обнаруживается характерное утолщение стенок толстой кишки с воспалением окружающей ее жировой клетчатки. В осложненных случаях при КТ выявляются абсцессы (см. рис. 3), газ и/или контрастное вещество вне петель кишки. Во многих отделениях практикуется дренирование абсцессов в брюшной полости под контролем КТ, что помогает обойтись без оперативных вмешательств в острую фазу заболевания.
Чувствительность сонографии несколько меньше, однако с ее помощью можно выявлять утолщение стенок и крупные абсцессы.
Другие методы исследования. Иногда для обнаружения коловезикального свища может потребоваться цистоскопия. Ангиография и сканирование с эритроцитами, меченными технецием, позволяют найти источник кровопотери из толстой кишки.
Направление в стационар. Больным с нарушениями стула, с кровью при ректальном исследовании или с повторяющимися болями в животе необходимо проводить обследование в амбулаторных условиях для выяснения причин перечисленных симптомов. Ригидная ректороманоскопия и иригоскопия или полная колоноскопия — используемые в этом случае основные методы. Бессимптомные дивертикулы выявляются по крайней мере у каждого третьего человека старше 65 лет. Поэтому дивертикулит можно достоверно диагностировать только тогда, когда имеется соответствующая клиническая картина и когда не обнаружено других заболеваний, особенно злокачественных опухолей.
Больного с острым дивертикулитом без нарушения функции других систем организма не обязательно лечить в стационаре. В таких случаях часто бывает достаточным лечение на дому, заключающееся в оральном приеме антибиотиков (амоксициллин с клавулановой кислотой и метронидазол курсом пять дней) и потреблении большого количества жидкости. Назначаются также анальгетики и постельный режим. Если за несколько дней боль не прекращается или усиливается или же становится более распространенной, а также если у больного появляются системные симптомы (например, тахикардия или температура), то необходимо немедленно направить его в стационар.
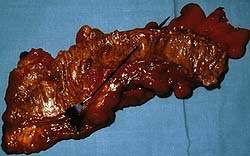 |
| Рисунок 4. Осложненная дивертикулярная болезнь. Зонд вставлен в перфорированный дивертикул. Слизистая выглядит вполне нормальной |
Больных с разлитой болью в животе и /или признаками перитонита следует экстренно госпитализировать.
Лекарственное и хирургическое лечение. В неосложненных случаях для лечения может быть достаточным специальное питание. Больному рекомендуют диету с высоким содержанием клетчатки и/или прием лекарственных препаратов, увеличивающих объем стула, например шелуху испагулы (ispaghula). Пациенты должны пить много жидкости.
Боли, обусловленные спазмами гладкой мускулатуры, следует снимать спазмолитиками — такими, как мебеверин (mebeverine). Роль хирургической резекции в неосложненных случаях остается спорной и она должна применяться в исключительных случаях.
Лапоротомия и миотомия (рассечение) гипертрофированной гладкой мускулатуры сигмовидной кишки справедливо подверглись критике и представляют в настоящее время только исторический интерес.
Элективная хирургия. При осложнениях — таких, как свищи или стриктуры, требуется хирургическое вмешательство с резекцией пораженного дивертикулами сегмента толстой кишки и с наложением первичного анастомоза. Больным с рецидивами дивертикулита резекция предлагается в случаях, когда их физическое состояние позволяет провести такое вмешательство — если исключена другая патология.
Одну треть больных, которые госпитализируются по поводу приступа дивертикулита, в последующие пять лет приходится госпитализировать повторно с той же патологией.
Элективная хирургия связана с гораздо меньшей частотой осложнений и смертностью; обычно удается провести резекцию и наложение первичного анастомоза, хотя иногда может потребоваться формирование стомы.
Экстренная хирургия. Для больных с генерализованным перитонитом перед операцией требуется проведение эффективных реанимационных мероприятий с внутривенным введением жидкости и антибиотиков.
Перфорация толстой кишки — тяжелая ситуация, почти половина больных с каловым перитонитом умирают. При гнойном перитоните, который развивается в результате разрыва дивертикулярного абсцесса, наблюдается более низкая, но все же значительная смертность.
Больным с острым дивертикулитом, не поддающимся консервативному лечению, также может потребоваться операция. В таких случаях резецируются воспаленный сегмент с дивертикулами или флегмона, причем обычно удается наложить первичный анастомоз.
При обширном каловом или гнойном загрязнении брюшной полости необходима резекция пораженного сегмента, но первичный анастомоз при этом не всегда уместно накладывать. В таких случаях культя прямой кишки ушивается, и проксимальные отделы толстой кишки выводятся на кожу в виде конечной колостомы. Это вмешательство называется операцией Хартмана (Hartmann).
После операции Хартмана в большинстве случаев удается без всякого риска закрыть колостому, и, по многочисленным данным, в 80% случаев восcтанавливается нормальное прохождение кишечного содержимого.
Если развиваются осложнения, то выключение пораженного сегмента из работы кишечника проводится с помощью наложения обходного анастомоза и налаживания дренажа брюшной полости. Но в таких ситуациях этот сегмент не резецируется, что приводит к значительному повышению смертности по сравнению с первичной резекцией. Поэтому от подобной операции подавляющее большинство хирургов отказалось.
При осложнениях дивертикулярной болезни тяжелые сопутствующие заболевания и пожилой возраст отрицательно влияют на исход экстренной операции.




