Что такое хрбс сердца
Что такое ревматизм (острая ревматическая лихорадка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Семизаровой И. В., ревматолога со стажем в 33 года.
Определение болезни. Причины заболевания
Термин «ревматизм» в настоящее время употребляется в основном русскоязычной медициной. Согласно официальной международной терминологии, название заболевания — » острая ревматическая лихорадка». В обывательском понимании под термином «ревматизм» неверно подразумеваются исключительно заболевания опорно-двигательного аппарата.
Факторы риска развития ОРЛ
Этиология
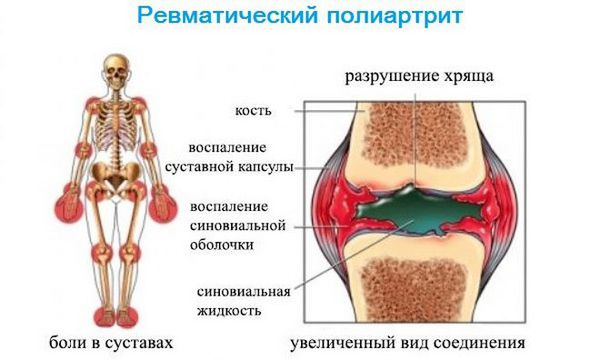
Симптомы ревматизма
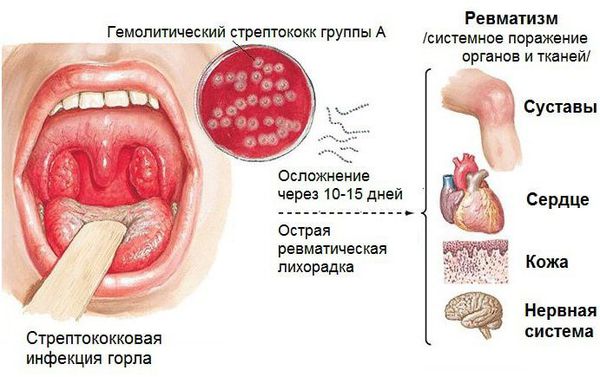
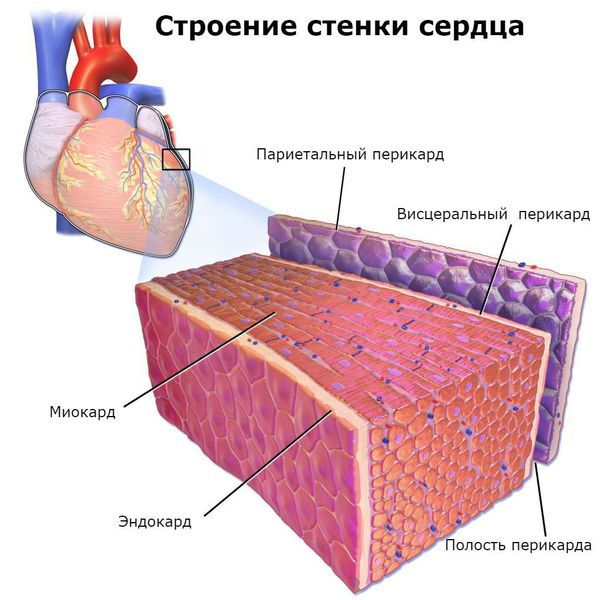
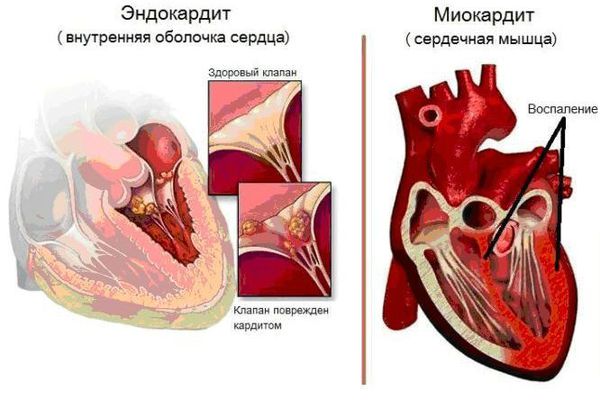
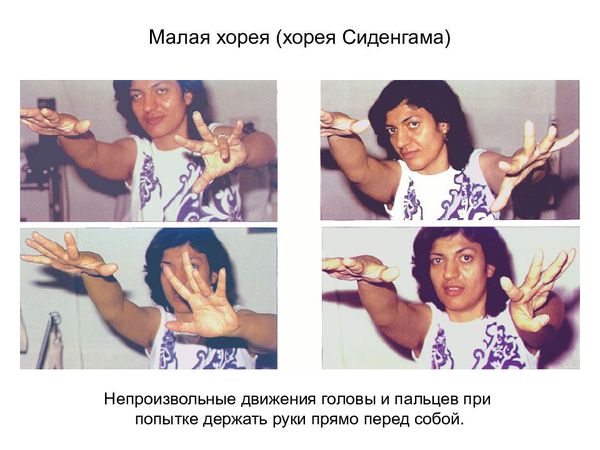
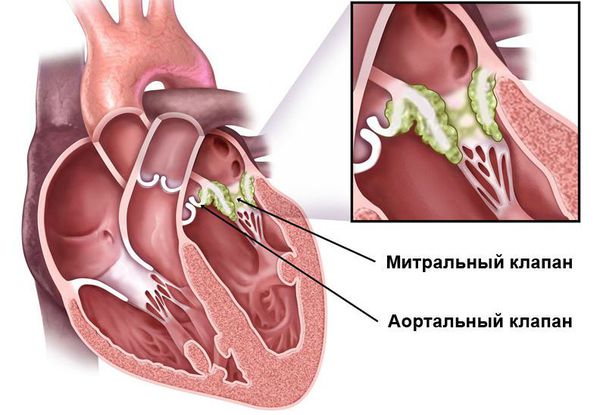
Основным, а в большинстве случаев и единственным проявлением ревматизма является поражение сердца, вызванное воспалением — ревмокардит (кардит). При ревмокардите происходит одновременное поражение миокарда и эндокарда. Это главный синдром, определяющий тяжесть и исход заболевания.
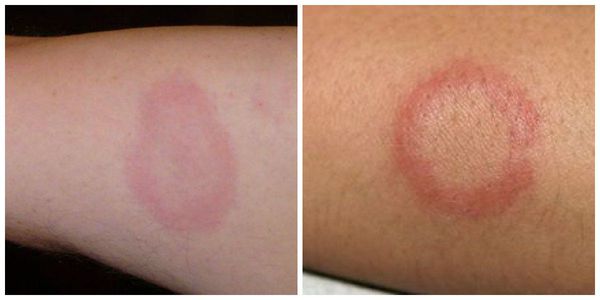
Кольцевидная эритема — редкое, но специфическое клиническое проявление ОРЛ. Она появляется в период наибольшей активности процесса примерно у 7-17 % детей. Кольцевидная эритема представляет собой незудящую сыпь бледно-розовой окраски. Она не возвышается над уровнем кожи, появляется на ногах, животе, шее, внутренней поверхности рук. Элементы сыпи имеют вид тонкого ободка, который исчезает при надавливании. Диаметр элементов — от нескольких миллиметров до ширины детской ладони.
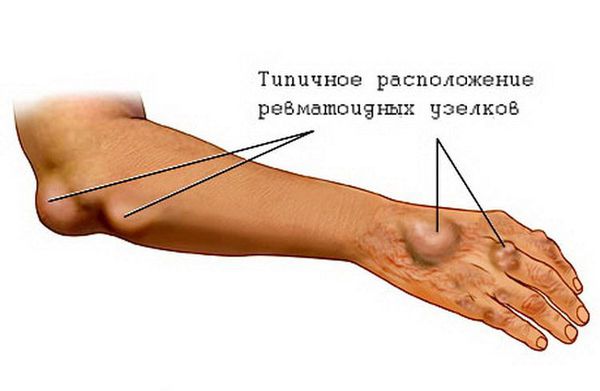
Подкожные ревматические узелки также являются редким признаком ОРЛ. Это округлые, плотные, безболезненные образования, варьирующие по размерам от 2 мм до 1-2 см. Они образуются в местах костных выступов (вдоль остистых отростков позвонков, краёв лопаток) или по ходу сухожилий (обычно в области голеностопных суставов). Иногда представляют собой скопления, состоящие из нескольких узелков. Часто сочетаются с тяжёлым кардитом.
Патогенез ревматизма
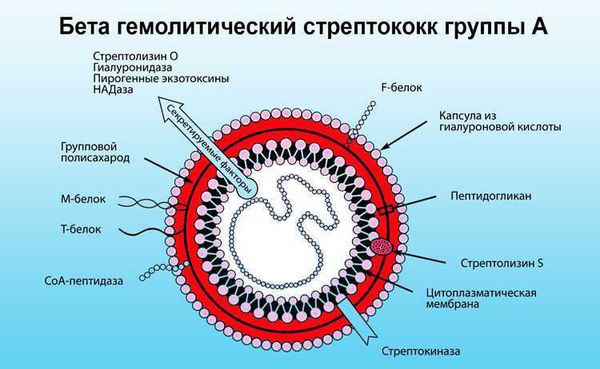
В ответ на проникновение стрептококковой инфекции организм начинает вырабатывать противострептококковые антитела. В то же время образуются иммунные комплексы, циркулирующие в крови и оседающие в микроциркуляторном русле. Стрептококк синтезирует токсины и ферменты. К токсинам относятся:
Ферменты — это гиалуронидаза, стрептокиназа и дезоксирибонуклеаза, они участвуют в развитии воспаления.
Установлено, что исход ревматизма определяется частотой формирования порока сердца, а частота формирования пороков сердца, в свою очередь, зависит от тяжести перенесённого ревмокардита. Известно также, что процент пороков сердца после первичного ревмокардита снизился в 2,5 раза. Следовательно, исход ревматизма стал более благоприятным.
Классификация и стадии развития ревматизма
Классификация и стадии развития заболевания
Код ревматизма по МКБ10 — 100-102.
По классификации Н.Д. Стражеско и В.Х. Василенко есть несколько стадий нарушения кровообращения:
По классификации Нью-Йоркской ассоциации кардиологов есть несколько функциональных классов (ФК):
Осложнения ревматизма
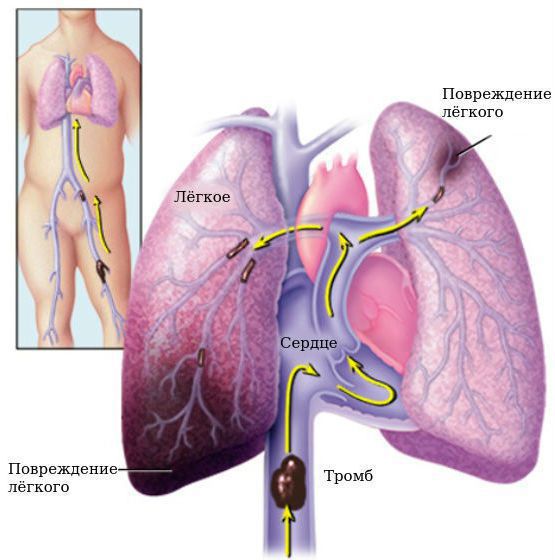
Осложнения при ОРЛ: тромбозы глубоких вен, тромбоэмболия лёгочных артерий, застойная сердечная недостаточность, инфекционный эндокардит, нарушение ритма и проводимости.
Тромбоэмболия лёгочной артерии — угрожающее жизни состояние, при котором из вен нижних конечностей или из левого предсердия отрывается тромб и закупоривает всю лёгочную артерию (при этом наступает смерть) или мелкие её ветви (в этом случае прогноз более благоприятный).
Сердечная недостаточность — это симптомокомплекс, характеризующийся одышкой, сердцебиениями, отёками нижних конечностей, увеличением печени. В начальной стадии эти признаки не так сильно выражены и могут быть обратимы. В конечной стадии они необратимы и заканчиваются летальным исходом.
Инфекционный эндокардит — инфекционное полипозно-язвенное воспаление эндокарда (внутренней оболочки сердца). При этом заболевании страдает не только сердце, но и другие внутренние органы. На сердечных клапанах образуются скопления микроорганизмов (вегетации), они могут отрываться от сердца и с током крови попадать в другие органы, например в мозг, почки, кишечник. Там они вызывают закупорку сосудов (тромбозы) с соответствующей тяжёлой клиникой вплоть до летального исхода.
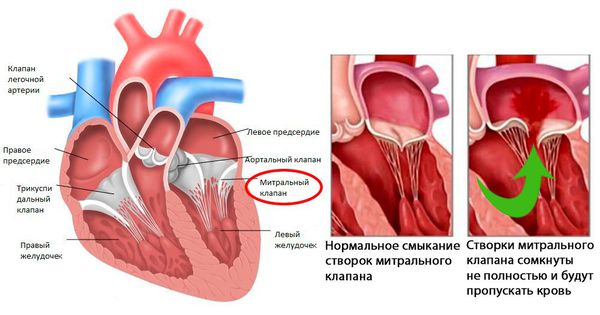
После перенесённой ОРЛ возможно формирование порока сердца. При возвратном (вторичном) ревмокардите число случаев последующего формирования порока сердца возрастает, особенно в подростковом возрасте. Ревматический процесс вызывает укорочение створок клапана (недостаточность) или сужение клапанного отверстия (стеноз). В результате возникают нарушения сердечного кровообращения и камеры сердца увеличиваются в размерах. Затем возникает и прогрессирует сердечная недостаточность.
Диагностика ревматизма
Для диагностики ОРЛ используют критерии Киселя — Джонса. Они были пересмотрены Американской кардиологической ассоциацией в 1992 году, а в 2003 году преобразованы Ассоциацией ревматологов России. Это очень важный шаг, так как он способствовал раннему распознаванию и правильной трактовке клинических явлений. Критерии Киселя — Джонса разделили на две группы: большие и малые.
К большим относятся:
Данные, подтверждающие предшествовавшую БГСА-инфекцию (бета-гемолитическую стрептококковую А инфекцию)
Вероятность ОРЛ высока, если подтверждено два момента:
Лабораторная диагностика
Инструментальные методы
Для оценки поражения сердца применяют:
Дифференциальный диагноз
Лечение ревматизма
При ОРЛ, особенно с выраженным кардитом, больные должны соблюдать постельный режим в течение 2-3 недель. В дальнейшем необходимо включать комплексы лечебной гимнастики.
НПВП (нестероидные противовоспалительные препараты) назначают в следующих случаях:
НПВП имеют выраженный противовоспалительный эффект и в течение 10-14 дней помогают снизить проявления лихорадки, артрита, приводят к положительной динамике кардита, улучшению лабораторных показателей. При длительном применении НПВП могут вызвать побочные реакции: изменение клеточных элементов крови, поражение слизистой желудочно-кишечного тракта и др. [1] [3] [5] С целью контроля периодически проводят исследования кала на скрытую кровь, по показаниям выполняют фиброгастроскопию, определяют лейкоциты и тромбоциты в периферической крови.
Симптоматическая терапия заключается в коррекции сердечной недостаточности, которая может развиться у больных с ревматическими пороками сердца или активным воспалением тканей, образующих клапаны сердца. Симптоматическое лечение подразумевает использование по показаниям сердечных гликозидов, диуретиков, и-АПФ и бета-блокаторов. Для лечения хореи назначают противовоспалительные препараты, при выраженных гиперкинезах дополнительно применяют нейротропные средства: фенобарбитал 0,015-0,03 г 3-4 раза в сутки или «Финлепсин» 0,4 г\ сут.
Прогноз. Профилактика
При своевременном и правильном лечении прогноз благоприятный. Если формируется порок сердца, то в дальнейшем необходима хирургическая коррекция (протезирование, пластика).
Профилактика
В соответствии с рекомендациями Комитета экспертов Всемирной организации здравоохранения (ВОЗ) различают первичную профилактику ревматической лихорадки (профилактику первичной заболеваемости) и вторичную (профилактику рецидивов болезни).
Первичная профилактика — это комплекс общественных и индивидуальных мер, которые направлены на предупреждение заболеваемости ангинами, фарингитами. Комплекс включает закаливание, повышение жизненного уровня, улучшение жилищных условий, обязательные прогулки на свежем воздухе.
Очень важно раннее лечение ангин и других острых заболеваний верхних дыхательных путей, вызванных стрептококком. Любое лечение ангины должно продолжаться не менее 10 дней. В этом случае возможно полное излечение стрептококковой инфекции.
Вторичную профилактику начинают ещё в стационаре, сразу после окончания 10-дневной терапии пенициллинами или макролидами. Важно иметь в виду — чем меньше возраст пациента при первой атаке, тем выше риск рецидива. Длительность вторичной профилактики определяется индивидуально.
Одновременно с осуществлением вторичной профилактики больным ОРЛ в случае присоединения острых респираторных инфекций, ангин, фарингита рекомендуется проведение текущей профилактики. Последняя предусматривает назначение 10-дневного курса лечения пенициллином.
Другие острые ревматические болезни сердца (I01.8)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В настоящее время используется классификация Ассоциации ревматологов России, принятая в 2003 году.
| Клинические варианты | Клинические проявления | Исход | Стадия НК | ||
| основные | дополнительные | КСВ* | NYHA** | ||
| Острая ревматическая лихорадка | Кардит (вальвулит) | Лихорадка | Выздоровление | 0 | 0 |
| Артрит | Артралгии | Хроническая | I | I | |
| Повторная ревматическая лихорадка | Кольцевидная эритема | Абдоминальный синдром | ревматическая болезнь | IIА | II |
| Подкожные ревматические | Серозиты | сердца: | IIБ | III | |
| Узелки | — без порока сердца*** — порок сердца**** | III | IV | ||
Этиология и патогенез
Эпидемиология
Факторы и группы риска
Клиническая картина
Cимптомы, течение
Первичный эндомиокардит
Диагностика
Инструментальные методы
2. Фонокардиография применяется с целью уточнения характера шума, выявленного при аускультации. При миокардите отмечается снижение амплитуды I тона, его деформация, патологический III и IV тоны, систолический шум, занимающий 1\2 систолы.
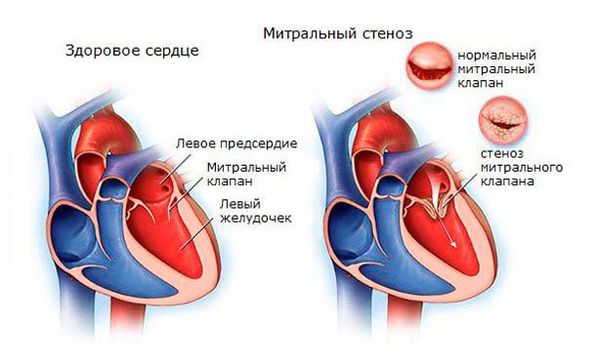
При наличии эндокардита регистрируется высокочастотный систолический шум, протодиастолический или пресистолический шум на верхушке при формировании митрального стеноза, протодиастолический шум на аорте при формировании недостаточности клапана аорты, ромбовидный систолический шум на аорте при формировании аортального стеноза.
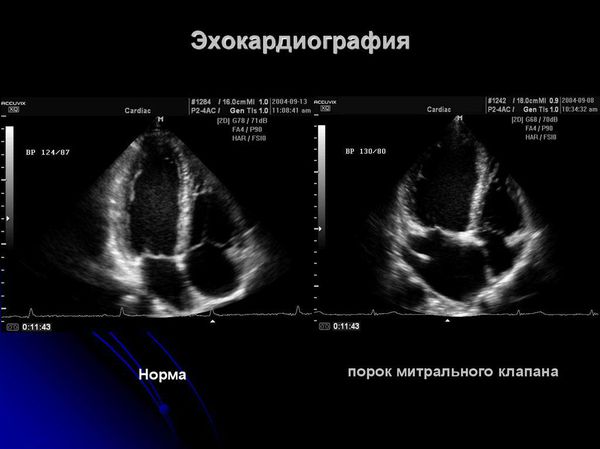
Эхо-КГ признаки поражения аортального клапана:
— утолщение, рыхлость эхо-сигнала аортальных створок, что хорошо видно в диастоле из парастернальной позиции и в поперечном сечении;
— чаще выражено утолщение правой коронарной створки;
— аортальная регургитация (направление струи к передней митральной створке);
— высокочастотное трепетание (флатер) передней митральной створки вследствие аортальной регургитации.
Лабораторная диагностика
Специфических лабораторных тестов, подтверждающих наличие ревматизма, нет. Однако на основании лабораторных анализов можно оценить активность ревматического процесса.
Следует иметь в виду, что все известные биохимические показатели активности ревматического процесса являются неспецифичными и непригодными для нозологической диагностики. Судить о степени активности болезни (но ни о ее наличии) при помощи комплекса этих показателей можно в том случае, когда диагноз ревматизма обоснован клинико-инструментальными данными.
Дифференциальный диагноз
Основные заболевания с которыми необходимо дифференцировать острую ревматическую лихорадку
— медленная динамика под влиянием противовоспалительной терапии.
2. Постстрептококковый артрит.
Может встречаться у лиц среднего возраста. Имеет относительно короткий латентный период (2-4 дня) от момента перенесенной БГСА-инфекции глотки (бета-гемолитический стрептококк группы А) и персистирует в течение более длительного времени (около 2 мес.). Заболевание не сопровождается кардитом, недостаточно оптимально реагирует на терапию противовоспалительными препаратами и полностью регрессирует без остаточных изменений.
4. Идиопатический пролапс митрального клапана.
При данном заболевании большинство больных имеют астенический тип конституции и фенотипические признаки, указывающие на врожденную дисплазию соединительной ткани (воронкообразная деформация грудной клетки, сколиоз грудного отдела позвоночника, синдром гипермобильности суставов и др). Поставить правильный диагноз помогают тщательный анализ клинических особенностей внесердечных проявлений заболевания и данные допплерэхокардиографии. Для эндокардита характерна изменчивость аускультативной картины.
Осложнения
Лечение
Всем больным назначают постельный режим в течение острого периода заболевания, диету, богатую витаминами и белком, с ограничением поваренной соли и углеводов.
Медикаментозное лечение
Этиотропная терапия
Направлена на эрадикацию b-гемолитического стрептококка группы А.
Применяется бензилпенициллин в суточной дозе 1500000-4000000 ЕД у подростков и взрослых и 400000-600000 ЕД у детей в течение 10-14 дней с последующим переходом на применение дюрантной формы препарата (бензатин бензилпенициллин).
При непереносимости препаратов пенициллина применяют макролиды:
— азитромицин по схеме взрослым 0,5 г однократно в первые сутки, затем по 0,25 г один раз в день в течение четырех дней;
— или кларитромицин по 250 мг 2 р. в день 10 дней;
— или рокситромицин по 150 мг 2 р. в день 10 дней).
При непереносимотсти пенициллинов и макролидов используется антибиотикик из группы линкозамидов:
— линкомицин по 500 мг 3 р. в день 10 дней;
— или клиндамицин по 150 мг 4 р в день 10 дней.
Патогенетическое лечение ОРЛ заключается в применении глюкокортикоидов и нестероидных противовоспалительных препаратов (НПВП).
В детской кардиоревматологии в настоящее время используется преимущественно преднизолон (особенно при ярко и умеренно выраженном ревмокардите и полисерозитах). Суточная доза препарата составляет 20-30 мг до достижения терапевтического эффекта (как правило, в течение 2 нед.). Далее доза снижается (2,5 мг каждые 5-7 дней) вплоть до полной отмены.
При лечении ОРЛ у взрослых препаратами выбора считаются индометацин и диклофенак (150 мг в сутки в течение 2 мес.).
Показания для назначения НПВП:
— низкая степень активности;
— изолированный суставной синдром;
— затяжное, латентное течение.
Показания для назначения глюкокортикоидов:
При наличии симптомов недостаточности кровообращения в план лечения включают сердечные гликозиды и диуретики. Схема их назначения аналогична таковой при лечении сердечной недостаточности другой этиологии.
Назначение сердечных гликозидов и диуретиков в сочетании с противовоспалительными средствами оправдано при активном течении ревматического процесса только на фоне неревматического порока сердца.
Применение кардиотонических препаратов нецелесообразно при развитии сердечной декомпенсации как следствия первичного ревмокардита (в основном встречается только в детском возрасте). В данных случаях явный терапевтический эффект может быть достигнут при использовании высоких доз преднизолона (40-60 мг в сутки).
Поскольку глюкокортикоиды оказывают специфическое воздействие на минеральный обмен, а также в связи с достаточно высоким уровенем дистрофических процессов в миокарде (особенно у больных с повторной ОРЛ на фоне порока сердца), следует применять в терапии препараты калия (панангин, аспаркам), анаболические гормоны, рибоксин и поливитамины.
В случаях тяжелого течения заболевания, когда развиваются признаки выраженной сердечной недостаточности на фоне вальвулита, может быть рекомендовано хирургическое лечение – вальвулопластика либо протезирование клапана.
Хронические ревматические болезни сердца у детей
Общая информация
Краткое описание
Название протокола: Хронические ревматические болезни сердца у детей.
Хроническая ревматическая болезнь сердца (ХРБС) — заболевание, характеризующееся поражением сердечных клапанов в виде поствоспалительного краевого фиброза клапанных створок или порока сердца (недостаточность и/или стеноз), сформировавшихся после перенесѐнной острой ревматической лихорадки 4.
Код протокола:
Коды по МКБ-10:
I05-109 Хронические ревматические болезни сердца.
I05 Ревматические болезни (пороки) митрального клапана.
I05.0 Митральный стеноз.
I05.1 Ревматическая недостаточность митрального клапана.
I05.2 Митральный стеноз с недостаточностью.
I05.8 Другие болезни (пороки) митрального клапана.
I05.9 Болезнь (порок) митрального клапана неуточненная.
I06 Ревматические болезни (пороки) аортального клапана.
I06.0 Ревматический аортальный стеноз.
I06.1 Ревматическая недостаточность аортального клапана.
I06.2 Ревматический аортальный стеноз с недостаточностью.
I06.8 Другие ревматические болезни (пороки) аортального клапана.
I06.9 Ревматическая болезнь (порок) аортального клапана неуточненная.
I07 Ревматические болезни (пороки) трехстворчатого клапана.
I07.0 Трикуспидальный стеноз.
I07.1 Трикуспидальная недостаточность.
I07.2Трикуспидальный стеноз с недостаточностью.
I07.8 Другие ревматические болезни (пороки) трехстворчатого клапана.
I07.9 Ревматическая болезнь (порок) трехстворчатого клапана неуточненная.
I08 Поражения нескольких клапанов сердца.
I08.0 Сочетанное поражение митрального и аортального клапанов.
I08.1 Сочетанное поражение митрального и трехстворчатого клапанов.
I08.2 Сочетанное поражение аортального и трехстворчатого клапанов.
I08.3 Сочетанное поражение митрального, аортального и трехстворчатого
клапанов.
I08.8 Другие множественные болезни клапанов.
I08.9 Множественное поражение клапанов неуточненное.
I09 Другие ревматические болезни сердца.
I09.0 Ревматический миокардит.
I09.1 Ревматические болезни эндокарда, клапан не уточнен.
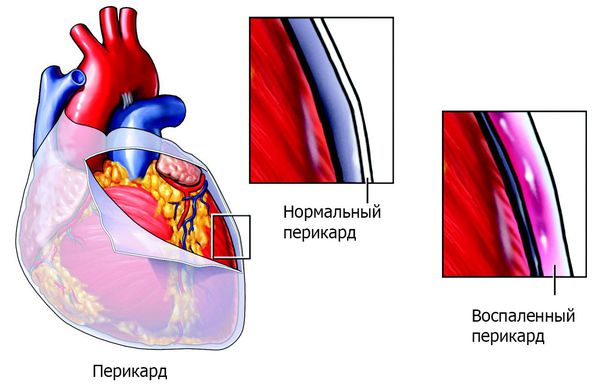
I09.2 Хронический ревматический перикардит.
I09.8 Другие уточненные ревматические болезни сердца.
I09.9 Ревматическая болезнь сердца неуточненная.
Сокращения, используемые в протоколе:
| АД– АБ – артериальное давление антибиотик АК– аортальный клапан АКР – Американская Коллегия Ревматологов АКА – Американская кардиологическая ассоциация АРР – Ассоциация Ревматологов России АЛТ – аланинаминотрансфераза АСТ – аспартатаминотрансфераза АСЛО – антистрептолизин-0 АТ – антитела АГ – антиген АЧТВ – Активированное частичное тромбопластиновое время БГСА – β-гемолитический стрептококк группы А ВПС – врожденные пороки сердца ВНМК – врожденная недостаточность митрального клапана ВСМК – врожденный стеноз митрального клапана ГК – глюкокортикоиды ДНК-аза В – дезоксирибонуклеаза В ИАПФ – ингибиторы ангиотензинпревращающего фермента ИФА – иммуноферментный анализ К+ – калий КТ– компъютерная томография КП – кратность применения КФК – креатинфосфокиназа ЛДГ – лактатдегидрогеназа ЛС – лекарственные средства МК – митральный клапан МН – митральная недостаточность МР – митральная регургитация МС – митральный стеноз МНН – международное непатентованное название МРТ – магнитно-резонансная томография МНО – Международное нормализованное отношение НПВП – НРС – нестероидные противовоспалительные препараты нарушения ритма сердца Na+ – натрий ОАК – общий анализ крови ОАМ – общий анализ мочи ОРЛ – ОРИТ – острая ревматическая лихорадка отделение реанимации и интенсивной терапии ПВ – протромбиновое время ПТИ – протромбиновый индекс РЛ – ревматическая лихорадка РПС – ревматические пороки сердца РФ – ревматоидный фактор РОГК – рентгенограмма органов грудной клетки РД – разовая доза СД – суточная доза СН – сердечная недостаточность СОЭ – скорость оседания эритроцитов СКВ – системная красная волчанка СРБ – С–реактивный белок ХРБС – хроническая ревматическая болезнь сердца ХСН – хроническая сердечная недостаточность ЦНС – центральная нервная система УЗИ ОБП – ультразвуковое исследование органов брюшной полости ЭФГДС – эзофагогастродуоденоскопия ЭКГ – электрокардиография ЭХО-КГ – эхокардиография |
Дата разработки протокола: 2015 год.
Категория пациентов: дети.
Пользователи протокола: врачи ревматологи, педиатры, врачи общей практики, врачи скорой помощи.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация:
Таблица 1- Клиническая классификация ревматической лихорадки (АРР, 2003 г.) 3
| Клинические варианты | Клинические проявления | Исход | Стадия НК | ||
| основные | дополнительные | КСВ* | NYHA** | ||
| 1. ОРЛ 2.Повторная ревматическая лихорадка | Кардит Артрит Хорея Кольцевидная эритема Ревматические узелки | Лихорадка Артралгии Абдоминальный синдром Серозиты | Выздоровление Хроническая ревматическая болезнь сердца: — без порока сердца***, — с пороком сердца**** | 0 I IIA IIБ III | 0 II III IV |
Клиническая картина
Cимптомы, течение
Диагностические критерии постановки диагноза 4:
Термин ОРЛ определяет активную фазу болезни, в т.ч. при ХРБС 4.
Для диагностики ОРЛ применяют критерии Киселя-Джонса, пересмотренные Американской коллегией ревматологов в 1992 г. и модифицированные Ассоциацией ревматологов России в 2003 года (таблица 2) [3].
В соответствии с рекомендациями АКА, повторную атаку у больных с ревматическим анамнезом рассматривают как новый эпизод инфицирования БГСА, а не как рецидив первого.
В этих условиях (особенно на фоне сформированного ХРБС) диагноз повторной атаки ОРЛ ставят на основании одного «большого» или только «малых» критериев в сочетании с повышенными или повышающимися титрами противострептококковых антител после исключения интеркуррентного заболевания и осложнений, связанных с ХРБС (в первую очередь, инфекционного эндокардита). Повторные атаки ОРЛ на фоне ХРБС провоцируются БГСА–инфекцией и проявляются преимущественно развитием кардита [3,6,7].
Жалобы и анамнез [4-6, 12,14, 20,26].
· ощущения общей слабости;
· одышка даже при легких физических нагрузках;
· плохая переносимость любых погодных климатических изменений;
· пастозность или отечность конечностей;
· учащенное сердцебиение;
· боли в области сердца;
· наличие ОРЛ в анамнезе.
Физикальное обследование[4-6, 12,14, 15,20,26]:
Температурная реакция – варьирует от субфебрилитета до лихорадки.
Диагностика
Диагностические исследования:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· ОАК.
· биохимические анализы крови (креатинин, общий белок, К+, Na+, АЛТ, АСТ, общий и прямой билирубин, глюкоза, СРБ, РФ, АСЛО).
· ОАМ.
· ЭКГ.
· Эхо-КГ.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· РОГК;
· ЭФГДС;
· бактериологическое исследование мазка из зева на патологическую флору и чувствительность к антибиотикам, включая посев на β-гемолитический стрептококк группы А.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
· ОАК;
· биохимические анализы крови (креатинин, общий белок, К+, Na+, АЛТ, АСТ, общий и прямой билирубин, глюкоза, СРБ, РФ, АСЛО – количественным методом);
· ОАМ;
· РОГК;
· ЭКГ;
· Эхо-КГ.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· биохимические анализы крови (определение лактатдегидрогеназы, кретининфосфокиназы, К+, Na+);
· коагулограмма: определение АЧТВ, ПВ, ПТИ, МНО, фибриноген;
· определение антител к модифицированному цитруллинированному виментину (Anti-MCV) в сыворотке крови ИФА методом;
· определение антинуклеарных антител (АНА методом ИФА);
· определение антител к экстрагируемому антигену (ЭНА методом ИФА);
· определение антител к цитоплазме нейтрофилов (АНЦА методом ИФА);
· определение иммуноглобулинов в сыворотке крови (IgG, IgM, IgA);
· бактериологическое исследование крови на стерильность;
· бактериологическое исследование мазка из зева на патологическую флору и чувствительность к антибиотикам, т.ч. на β-гемолитический стрептококк группы А;
· ЭФГДС;
· рентгенография суставов;
· УЗИ суставов;
· суточное мониторирование ЭКГ по Холтеру;
· МРТ головного мозга с контрастированием (показание: ревматическая хорея);
· КТ грудного сегмента (при специфических изменения при РОГК);
· КТ суставов (при специфических рентгенологических изменениях);
· КТ головного мозга (при ревматической хорее);
· электроэнцефалография;
· электромиография;
· офтальмоскопия: осмотр глазного дня.
Диагностические обследования, проводимые на этапе скорой неотложной помощи:
· ЭКГ.
Инструментальные исследования [4-6, 12,14, 15,20,26]:
· ЭКГ – удлинение интервала Р-Q.
· ЭхоКГ – признаки поражения клапанов сердца (чаще митральной недостаточности, реже аортальной недостаточности, митрального стеноза и сочетанного порока).
· РОГК – кардиомегалия и признаки поражения клапанов сердца.
Показания для консультации узких специалистов:
· консультация кардиохирурга – при формировании порока(ов) сердца (стеноз/недостаточность) с целью согласования тактики лечения.
· консультация кардиолога – при формировании ХСН, вторичной легочной гипертензии, нарушений ритма сердца с целью согласования тактики лечения.
· консультация невропатолога – показана в случае развития неврологической симптоматики для уточнения характера и степени поражения нервной системы и подбора симптоматической терапии.
· консультация отоларинголога – с целью исключения хронических очагов инфекции и согласования тактики лечения.
· консультация инфекциониста–при дифференциальной диагностике лихорадки неясного генеза.
Лабораторная диагностика
Дифференциальный диагноз
Дифференциальная диагноз [4-7, 12-17; 20,21]:
Таблица 3 – Дифференциальный диагноз ХРБС при повторной атаке ОРЛ и в период ремиссии
| Название болезни | Отличительные признаки |
| Врожденная недостаточность МК (ВНМК) | Значительно чаще ВНМК является составной частью других ВПС (открытого атриовентрикулярного канала, корригированной транспозиции магистральных сосудов и т.д.). Обнаружение шума МР в первые месяцы или годы жизни. Отсутствие других проявлений ревматизма, включая лабораторные показатели. |
| Врожденный стеноз митрального клапана (ВСМК) | ВСМК чаще является составной частью синдрома гипоплазии левого желудочка. Обнаружение шума МС в первые месяцы или годы жизни. Отсутствие других проявлений ревматизма, включая лабораторные показатели. |
| Врожденная недостаточность АК (ВНАК) | Значительно чаще ВНАК является составной частью других ВПС (клапанными и подклапанными стенозами аорты, коарктацией аорты и т.д.). Обнаружение шума МА в первые месяцы или годы жизни. Отсутствие других проявлений ревматизма, включая лабораторные показатели. |
| ВПС.Стеноз аорты | Раннее обнаружение систолического шума (в первые годы жизни). Отсутствие других проявлений ревматизма, включая лабораторные показатели. Изолированный характер стеноза (без сочетания с аортальной недостаточностью и с поражением митрального клапана). |
| Идиопатический пролапс митрального клапана | Большинство больных имеют астенический тип конституции и фенотипические признаки, указывающие на врожденную дисплазию соединительной ткани (воронкообразная деформация грудной клетки, сколиоз грудного отдела позвоночника, синдром гипермобильности суставов, раннее развитие плоскостопия и др.). Характерные аускультативные признаки: щелчки (клики), позднее-или голосистолический шум, «хордальные писки», интенсивность которых усиливается в вертикальном положении тела и при физической нагрузке, носят музыкальный характер, и их интенсивность, характер меняются во времени. Отсутствие других проявлений ревматизма, включая лабораторные показатели. |
| Инфекционный эндокардит | Преобладают зеленящие стрептококки, стафилококки и грамотрицательные микроорганизмы. Лихорадка, озноб, профузный пот, выраженная интоксикация, петехиальная сыпь. Лихорадочный синдром не купируется полностью только при назначении НПВП. Характерны прогрессирующая слабость, анорексия, быстрая потеря массы тела. Быстро прогрессирующие деструктивные изменения сердечного клапана и симптомы застойной недостаточности кровообращения. Вегетации на клапанах сердца при Эхо-КГ. Позитивная гемокультура. |
| Неревматический миокардит | Чаще имеет вирусную этиологию. Отсутствуют симптомы вальвулита, артрита и выраженных артралгий. Диссоциация клинических (симптомы миокардитического синдрома, СН) и лабораторных параметров (отсутствие острофазовой реакции крови). Медленная динамика под влиянием НПВП противовоспалительной терапии. |
| Эндокардит Лимбана- Сакса | При СКВ обнаруживается в развернутой стадии заболевания и относится к категории признаков высокой активности болезни. |
Лечение
Цели лечения5:
· профилактика повторных атак ОРЛ;
· профилактика инфекционного эндокардита;
· лечение ХСН, аритмий сердца;
· профилактика и лечение тромбоэмболических осложнений.
· отбор и своевременное направление детей с РПС на хирургическое лечение.
Тактика лечения 4:
При стихании активности ОРЛ на фоне ХРБС и развитии ремиссии, регрессии/отсутствии симптомов ХСН и при отсутствии жизнеугрожающих нарушений сердечного ритма и проводимости рекомендуется преимущественно амбулаторное лечение.
В остром периоде повторной ОРЛ на фоне ХРБС, при декомпенсации хронической сердечной недостаточности, при жизнеугрожающих нарушениях сердечного ритма и проводимости, при раннем послеоперационном периоде после коррекции РПС решается вопрос о стационарном лечении.
Немедикаментозное лечение [4-6, 12,14, 15,20,26]:
· постельный режим на 2-3 недели (в зависимости от тяжести поражения сердца и СН), создание ребенку индивидуального лечебно-двигательного режима с занятием ЛФК.
· диета в зависимости от тяжести поражения сердца, ХСН и терапии (при получении кортикостероидной терапии усилить белковую, калиевую, богатую витаминами, с ограничением соли и углеводов диету)[12].
Таблица 4 – Основные лекарственные препараты (100% вероятность применения):
Таблица 5 – Дополнительные лекарственные препараты (менее 100% вероятность применения):
| МНН | Терапевтический диапазон | Курс лечения |
| Варфарин |
Примечание: *В случаях непереносимости препаратов пенициллина показано назначение одного из антибиотиков, в первую очередь макролидов [4,5,10].
Дополнительные лекарственные средства, используемые на стационарном уровне, применяются в комбинации с основными препаратамипри наличии в клинической картине симптомов ОРЛ на фоне ХРБС, декомпенсации ХСН, нарушений ритма сердца, легочной гипертензии являющихся проявлением/осложнением ОРЛ, ХРБС и РПС. Рекомендуется комбинировать лечебные дозы основных ЛС (смотри рекомендации поосновным ЛС и таблица 6) + один из кардиотонических препаратов + один из антиаритмических препаратов (при наличии нарушений ритма сердца) + один из дезагрегантов либо антикоагулянт непрямого действия (при наличии риска тромбоэмболического осложнения). При наличии симптомов миокардиодистрофии, выраженных нарушениях процессов реполяризации дополнительно назначается один из кардиометаболических препаратов. У детей допускается за один прием внутрь не больше 3-5 препаратов [4,5].
Таблица 7 – Дополнительные лекарственные препараты (менее 100% вероятность применения):
1/AppData/Local/Temp/msohtmlclip1/01/clip_image001.gif» />, в возрасте 2-6 лет – 100 мг/кг/Источник