что такое трапеции мышцы
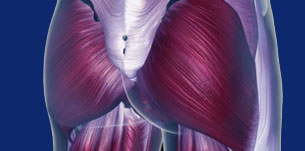
Ягодичные мышцы это больше, чем просто подушки для сидения
Ягодичные мышцы это больше, чем просто подушки для сидения
Природа сделала эту мышцу достаточно большой не только ради красоты. Большая ягодичная мышца («MGM») является самой большой и одной из самых сильных мышц в человеческом теле. Большая ягодичная мышца это самая поверхностная из трех ягодичных мышц и формирует большую часть формы и внешнего вида ягодиц. Большая ягодичная мышца проходит по гребню тазовой кости и прикрепляется к задней стороне проксимального отдела бедренной кости и к илиотибиальной связке, обеспечивая связь между туловищем и нижними конечностями.
Большой размер этой мышцы является одной из наиболее характерных особенностей мышечной системы человека. По мнению большинства исследователей, люди эволюционировали от обезьяноподобных предков около двух миллионов лет назад на огромной саванне Африки. Считается, что естественный отбор благоприятствовал выживанию животных, которые могли бежать. Со временем, эволюция закрепляет у человека анатомические особенности, которые позволяли человеку бегать на длинные дистанции, и увеличение большой ягодичной мышцы, возможно, сыграло в этом процессе решающую роль.
Функции большой ягодичной мышцы.
Большая ягодичная мышца очень важна в выполнении таких видов деятельности как вставание, ходьба, бег. Функция мышцы в этих видах деятельности это участие в выпрямлении ноги, при приведении туловища в вертикальное положение, отведении и приведении бедра в соответствии с нашим телом, поворот бедра от и к центру тела и стабилизация таза. Эта мышца также может играть определенную роль в стабилизации колена при разгибании.
Во время выполнения, например, вставания ягодичная мышца играет важную роль в разгибании бедра и стабилизации таза. Во время бега эта мышца обеспечивает стабилизацию туловища, и помогает разгибать бедро при ускорении и притормаживать ногу при остановке движения.
Как узнать, есть ли слабость больших ягодичных мышц?
Вот, например, простой и быстрый тест, который позволит определить наличие слабости ягодичных мышц.
Врачи ЛФК могут использовать дополнительные методы ручной и динамической диагностики для определения слабости ягодичной мышцы:
Что можно сделать, чтобы увеличить силу ягодичной мышцы?
Существует множество упражнений, которые можно выполнять и которые позволят не только улучшить форму и тонус ягодичных мышц, но и улучшить их функцию.
Мост на одной ноге

Разгибание бедра лежа

Подъем стопы
Кроме того, очень хороший эффект дает бег под наклоном, что позволяет не только усилить мышцы ягодицы, но и улучшить деятельность сердечно-сосудистой системы.
Мышечно-тонический синдром
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Самым частым проявлением дегенеративных патологий позвоночника является мышечно тонический синдром. Длительное и стойкое напряжение мышц, отвечающих за поддержание стабильности позвоночных сегментов, приводит к формированию болезненных «триггерных точек». И только комплексное лечение, направленное на оптимизацию различных звеньев двигательной системы, позволяет существенно облегчить состояние пациента.
Рассказывает специалист ЦМРТ
Дата публикации: 29 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины мышечно-тонических болевых синдромов
Чрезмерные статические нагрузки и микротравмирование позвоночных структур влечет за собой рефлекторное напряжение мышц, ограничение их подвижности и формирование неоптимального двигательного стереотипа. Основной причиной мышечно-тонического синдрома являются дегенеративно-дистрофические заболевания позвоночника (остеохондроз, межпозвонковые грыжи) и нарушения осанки, связанные с врожденными аномалиями развития и деформацией спинного хребта.
Спровоцировать болезненный мышечный спазм может:
Под воздействием провоцирующих факторов в мышцах происходят биохимические процессы с выделением медиаторов воспаления, вызывающих рефлекторное сокращение мышц.
Симптомы мышечно-тонического синдрома
Основным признаком миотонического синдрома являются глубокие ноющие вертеброгенные боли. Болезненные спазмы, сопровождающиеся уплотнением и отечностью одной или нескольких мышц, существенно ограничивают подвижность. Из-за взаимодействия с нервными рецепторами развивается стойкая болезненность. Та, в свою очередь, усиливает сокращение мышц и замыкает порочный круг: спазм – отек – боль – спазм.
Мышечно-тонический синдром пояснично-крестцового отдела чаще всего становится следствием тяжелых физических нагрузок. Напряжение грушевидной мышцы может повлечь за собой боль в области ягодицы, тазобедренного сустава. В случае сдавливания седалищного нерва возможно онемение одной из конечностей.
Мышечно-тонический синдром шейного отдела проявляется цервикальными болями, болевыми ощущениями в шее, усиливающимися при разгибании и поворотах головы, гиперстезией 4-го и 5-го пальцев руки.
Для мышечно-тонического синдрома грудного отдела характерна болезненность между лопаток и по ходу ребер. Иногда может наблюдаться ощущение жжения и сдавленности в груди, имитирующих проявления сердечных проблем.
Классификация мышечно-тонических синдромов
Существует несколько разновидностей мышечно-тонических болевых синдромов. Они классифицируются в зависимости от локализации:
Помимо вышеперечисленных, патологическим изменениям нередко подвергается трапециевидная, широчайшая грудная, квадратная мышца поясницы, подниматель лопатки. Болевой синдром может быть первичным (охватывающим только спазмированные ткани) и вторичным, локализованным вне зоны повреждения.
Диагностика
Комплекс диагностических мероприятий включает:
Самым информативным, безопасным и безболезненным методом нейровизуализации признана магнитно-резонансная томография. Она дает максимально точную оценку состоянию позвоночника и спинного мозга, позволяет выявить протрузии и межпозвонковые грыжи, определить их размеры и локализацию.
Актуальные вопросы терапии миофасциального синдрома
Описаны причины миофасциального болевого синдрома, методы диагностики и лечения пациентов, включая немедикаментозное лечение, приемы мышечной релаксации, корректировку массы тела, а также применение несреноидных противовоспалительных препаратов и анальгет
Are described the reasons for miofascial painful syndrome, methods of diagnostics and treating the patients, including non-medicament treatment, the methods of muscular relaxation, the correction of the mass of body, and also the application of non-steroid antipyretic preparations and analgesics.
Миофасциальный болевой синдром (МБС) — вариант соматогенной боли, источником которой являются скелетные мышцы и прилегающие фасции. По локализации повреждения данный вид боли является глубокой соматической болью [1]. В соответствии с Международной классификацией болезней (МКБ-10) МБС относится к болезням околосуставных мягких тканей.
Формирование болевого ощущения в мышцах обусловлено раздражением болевых рецепторов — ноцицепторов неинкапсулированных нервных окончаний А-дельта и С-афферентных волокон, богато представленных в мышечных волокнах, фасциях и сухожилиях. Эти сенсорные единицы активируются механическими воздействиями, температурой или химическими раздражителями, что сопровождается появлением диффузной, слабо локализованной боли.
Факторы, способствующие активации мышечных ноцицепторов и развитию МБС, многообразны. Неслучайно МБС является одной из наиболее частых причин боли в спине, шее и конечностях.
Основные причины развития миофасциального болевого синдрома [2]:
Большое значение в развитии МБС имеют психические факторы. Психоэмоциональный стресс всегда сопровождается тревогой и мышечным напряжением. Мышцы после прекращения воздействия эмоциональных стрессоров часто остаются в спазмированном состоянии. Особенно важную роль играют хронические стрессовые ситуации с высоким уровнем тревожных расстройств, сопровождающихся мышечным напряжением, а также депрессивные состояния, при которых меняется стереотип движений, осанка, поза, что может приводить к формированию мышечных спазмов. Формируется порочный круг: стресс — эмоционально-аффективные расстройства — изменение двигательного стереотипа с избыточным напряжением ряда мышечных групп — боли от напряженных мышц — усиление стресса — усиление эмоционально-аффективных расстройств — усугубление нарушений двигательного стереотипа.
Заболевания суставов и внутренних органов — одна из наиболее частых причин формирования миофасциального болевого синдрома. Практически любая соматическая патология может сопровождаться миофасциальными болевыми синдромами. Болевая импульсация с пораженного висцерального органа или сустава приводит к защитному напряжению соответствующих мышц для иммобилизации сустава или создания мышечного защитного напряжения вокруг больного органа. Так, например, стенокардия или инфаркт миокарда нередко сопровождаются появлением миофасциальных болей в лестничных, малой и большой грудных, подключичной и трапециевидной мышцах, в над-, под- и межлопаточных областях. При заболеваниях желудочно-кишечного тракта (например, язвенной болезни желудка) развивается миофасциальный болевой синдром с вовлечением паравертебральных мышц. Это же касается и патологии почек. Нередкой причиной миофасциальных болевых синдромов, затрагивающих мышцы тазового дна, является гинекологическая патология. При последнем варианте хронические боли локализуются внизу живота, пояснице, области крестца.
Миофасциальные болевые синдромы, сопровождающие висцеральную патологию, меняют картину соответствующей соматической болезни, что может значительно затруднять диагностику. После купирования обострения соматического заболевания вызванные им миофасциальные боли обычно сохраняются в течение длительного времени. Миофасциальный болевой синдром может формироваться на фоне остеохондроза позвоночника, осложняя его течение. В этом случае основную роль в развитии МБС играет измененная поза и неправильный двигательный стереотип, свойственные больным остеохондрозом, а также рефлекторный мышечный спазм. Однако во многих случаях МБС не связан с остеохондрозом позвоночника, а болевой импульс первично исходит из пораженной мышцы.
Факторами, предрасполагающими к развитию МБС, являются нетренированность мышц, гипотиреоз, дефицит ряда микроэлементов и витаминов. Мышечная боль нередко возникает в результате непривычной длительной работы слабых и нетренированных мышц, например, после интенсивных сезонных дачных работ, несистематических занятий спортом.
Миофасциальная боль бывает различной интенсивности, она усиливается при физической нагрузке и охлаждении и уменьшается в тепле. Она может быть локализована в пораженном участке мыщцы или иррадиировать в прилегающую анатомическую область. Боль может сопровождаться ощущением скованности после длительной иммобилизации мышцы. В отличие от неврогенных болевых синдромов, при МБС не выявляют неврологической симптоматики, изменений при электромиографии, а распространение боли не является сегментарным. Иногда при МБС одновременно страдают несколько мышц, а зоны отраженных болей перекрывают друг друга. В результате наблюдается комбинация различных болевых зон, вызванных триггерными точками, расположенными в нескольких мышцах.
Диагноз «миофасциальный болевой синдром» ставится на основании клинического обследования и требует систематизированного подхода, включающего тщательное изучение анамнеза заболевания, целенаправленное выявление триггерных точек и обнаружение сопутствующих соматических, психологических и поведенческих нарушений. При обследовании пациента с мышечной болью необходимо учитывать анамнестические и физикальные данные [7]:
Характерна четкая воспроизводимость боли в зоне отраженных болей при сдавливании или проколе активных триггерных точек. При этом боль ощущается не столько в области триггерной точки, сколько в отдаленных от нее участках, то есть отражается в характерные для данной точки области. Отраженная боль может наблюдаться в покое и при движении. Активный триггер очень чувствителен, препятствует полному растяжению мышцы и несколько ослабляет ее силу. При попытке активного растяжения мышцы боль и в самой мышце, и в зоне отраженных болей резко усиливается. При надавливании на активную триггерную точку пациент нередко бурно реагирует на боль, непроизвольно пытаясь устранить вызвавший боль раздражитель, подпрыгивая на кушетке, что известно под названием «симптом прыжка».
Дифференциальный диагноз миофасциального болевого синдрома проводится с основными патологическими состояниями, сопровождающимися мышечными болями, в первую очередь с ревматической полимиалгией и фибромиалгией.
Ревматическая полимиалгия (РП) — системное воспалительное заболевание, свойственное людям пожилого возраста, при котором поражаются преимущественно околосуставные мягкие ткани — сухожилия, связки, энтезисы. РП сопровождается конституциональными симптомами (лихорадка, слабость, похудание, снижение аппетита), лабораторными признаками системного воспаления — одним из диагностических критериев является ускорение СОЭ.
Фибромиалгия (ФМ) в отличие от МБС характеризуется хроническим течением с вовлечением множественных мышечных групп, распространением на большую часть тела и наличием болезненных при пальпаторном воздействии точек, вызывающих только локальную боль. При миофасциальном болевом синдроме имеется тенденция к большей остроте и специфичности процесса и к вовлечению меньшего количества мышц, а воздействие на триггерные точки вызывает отраженную боль.
Лечение миофасциального болевого синдрома следует начинать с немедикаментозных методов, включающих работу по обучению пациента различным методам мышечной релаксации, коррекции массы тела, правильной организации рабочего места, периодической разгрузке мышц в течение рабочего дня. При имеющихся аномалиях развития желательно начинать их коррекцию с самого раннего детского возраста под наблюдением ортопеда с целью сохранения правильной осанки. Большое значение имеют своевременное лечение заболеваний внутренних органов, позвоночника и суставов.
Широко используются нефармакологические методы воздействия, направленные непосредственно на спазмированную мышцу: разминание и точечный массаж болезненных мышечных уплотнений, ишемическая компрессия триггерных точек, тепловые физиопроцедуры, иглорефлексотерапия.
Одним из важнейших методов терапии является лечебная физкультура. Ее желательно начинать как можно раньше, как только исчезнут боли в покое. Комплекс упражнений должен быть подобран индивидуально, нагрузки наращиваются постепенно. Обязательно следует вводить в комплекс упражнений приемы на растяжение мышц. Лечебную физкультуру следует проводить в течение длительного времени без перерывов.
Для купирования острого болевого синдрома применяются как нестероидные противовоспалительные препараты (НПВП) — диклофенак, кетопрофен, напроксен, так и другие анальгетические средства, в том числе простые анальгетики (парацетамол) и синтетические опиоиды (трамадол). Препараты можно назначать как перорально, так и внутримышечно. Длительность курса лечения НПВП при миофасциальных болевых синдромах зависит от тяжести болевого синдрома.
Для более эффективной борьбы с болевым синдромом используются психотропные средства, особенно если имеется стойкий рецидивирующий болевой синдром, сопровождающийся депрессивным состоянием. В этом случае хороший эффект дают антидепрессанты: амитриптилин, флуоксетин. Анальгетический эффект этих препаратов развивается через неделю после начала терапии, для его поддержания необходим достаточно длительный прием этих препаратов — не менее 1,5 месяцев [8, 9].
Прием миорелаксантов помогает разорвать порочный круг боль — мышечный спазм — боль, поэтому назначение этой группы препаратов также показано в комплексной терапии мышечных болевых синдромов. Назначаются Сирдалуд, Мидокалм, Баклофен.
К сожалению, длительное применение НПВП в полных дозах ограничивается большим числом нежелательных явлений: поражение желудочно-кишечного тракта, почек, задержка жидкости, токсические явления со стороны центральной нервной системы, гепатопатия и апластическая анемия [5]. Возможно применение при мышечных болях селективных ингибиторов циклооксигеназы-2: нимесулида, мелоксикама. Однако большинство авторов отмечает, что новые НПВП менее эффективны, чем традиционные.
Одним из методов снижения вероятности развития нежелательных реакций является широкое применение локальных методов терапии болевых синдромов, к которым относится местное применение НПВП-содержащих препаратов [4]. Местные формы НПВП более безопасны по сравнению с таблетированными. Кроме того, использование кремов и гелей позволяет снизить дозу принимаемых перорально и парентерально НПВП [6]. При этом значительно уменьшается поступление препарата в общий кровоток и, следовательно, уменьшается его накопление в органах, чувствительных к отрицательному воздействию НПВП [3]. Местное применение современных мазей, гелей и кремов, содержащих НПВП, обеспечивает достаточно выраженный обезболивающий и противовоспалительный эффект.
Одним из наиболее эффективных местных НПВП является Вольтарен® Эмульгель. Он содержит 1,16% диклофенака диэтиламина в уникальной форме Эмульгель, который состоит из жировых мицелл и водно-спиртового геля. Благодаря водно-спиртовой основе при нанесении на кожу Вольтарен® Эмульгель оказывает охлаждающее действие, а после испарения спирта с поверхности кожи диклофенак концентрируется в жировых мицеллах, что облегчает его трансдермальное проникновение к очагу боли и воспаления. Обеспечивая быструю пенетрацию на глубину до 14 мм (что почти в 2 раза выше, чем при применении мазевых форм, и в 3 раза выше, чем при применении стандартных гелей). При нанесении на область поражения количество адсорбирующегося через кожу диклофенака пропорционально времени контакта и площади, на которую нанесен препарат, что немаловажно при терапии МФС. За счет высокой пенетрации и активности кислой молекулы вещества в очагах воспаления, сопровождающегося ацидозом, диклофенак в форме Эмульгель начинает действовать уже через 10–14 минут после однократного нанесения, обеспечивая не только избавление от болевого синдрома, но и положительные функциональные изменения в воспаленных тканях [6]. После аппликации на поверхность кожи площадью 500 см2 2,5 г Вольтарен® Эмульгеля абсорбция диклофенака в системный кровоток составляет менее 6%, что говорит о его безопасности: максимальная концентрация препарата в крови в 100 раз ниже, чем при пероральном приеме диклофенака.
Количество препарата зависит от размера болезненной зоны и интенсивности боли. Для нанесения на область площадью 400–800 см2 достаточно 2–4 г Вольтарен® Эмульгеля. Оптимальная кратность нанесения Вольтарен® Эмульгеля при миофасциальных болевых синдромах 3–4 раза в сутки.
Нежелательные явления при лечении Вольтарен® Эмульгелем развиваются крайне редко. Изредка возникают местные кожные реакции: кожный зуд, эритема. Все вышеизложенное позволяет широко применять Вольтарен® Эмульгель в комплексном лечении боли при воспалительных и дегенеративных заболеваниях опорно-двигательного аппарата, в том числе миофасциального болевого синдрома. При этом значительно повышается эффективность и безопасность терапии.
Литература
А. А. Годзенко, кандидат медицинских наук, доцент
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
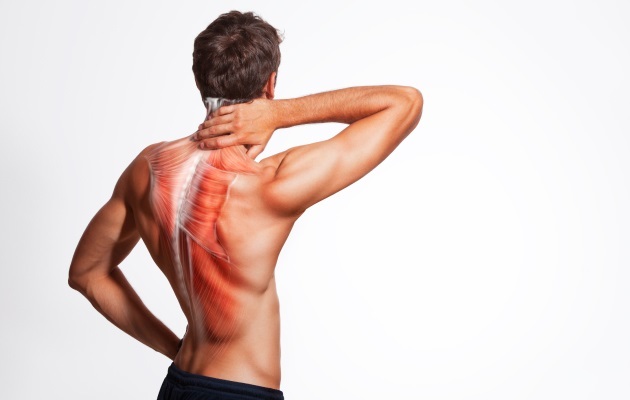
Трапециевидная мышца
Трапециевидная мышца (англ. trapezius) – это широкая плоская поверхностная мышца, проходящая из шейного в грудной отдел на задней поверхности шеи и туловища. Мышца разделяется на три части: нисходящую (верхнюю), восходящую (нижнюю) и среднюю [1]. Мышца вносит вклад в лопаточно-плечевой ритм, так как прикрепляется на ключице и лопатке, а также в равновесие головы посредством мышечного контроля шейного отдела позвоночника.
Начало
Мышца начинается от медиальной трети верхней выйной линии, наружного затылочного выступа, выйной связки и остистых отростков позвонков C7-T12[2].
Прикрепление
Мышца прикрепляется к латеральной трети ключицы, акромиону и ости лопатки [2].
Иннервация
Кровоснабжение
Поперечная шейная артерия (шейно-дорсальный ствол) [2] [1]
Функция
Поверхностные мышцы спины (трапециевидная мышца, широчайшая мышца спины, ромбовидные мышцы, мышца, поднимающая лопатку, передняя зубчатая мышца) участвуют в разгибании и наклоне в сторону осевого скелета. Мышцы-разгибатели шеи (нисходящая часть трапециевидной мышцы и шейный отдел мышцы, выпрямляющей позвоночник) уравновешивают гравитационные силы, воздействующие на голову, так как голова стремится наклоняться вниз по причине расположения ее центра тяжести кпереди от центральной оси тела. [3]
Действие
Функциональный вклад
Трапециевидная мышца – это мышца позы и активного движения, используемая для наклона и поворачивания головы и шеи, пожимания плечами, поддержки плечевого пояса и вращения рук. Трапециевидная мышца поднимает, опускает, вращает и отводит лопатку. [5]
Тестирования длины-напряжения
Пациент : в положении лежа на спине, руки вдоль тела, колени согнуты.
Врач : стоит в голове кровати.
Действие : врач, удерживая заднюю поверхность головы обеими руками, пассивно сгибает краниовертебральное сочленение. Правой рукой врач стабилизирует латеральную треть правой ключицы пациента и акромион, пальпируя мышцу. Затем врач осторожно и медленно сгибает, наклоняет влево и поворачивает вправо среднюю и нижнюю части шейного отдела позвоночника левой рукой. Стабилизирующая рука и рука, перемещающая часть тела, ощущают напряжение мышцы и барьер. Оценивают диапазон и ощущение в конце, также отмечают появление любых симптомов. Затем повторяют это испытание на противоположной стороне и сравнивают. [7]
Причины боли в трапециевидной мышце
Боль в трапециях может беспокоить в покое (ночью или утром после сна), при повороте головы, при подтягивании, во время или после тренировки или без физических нагрузок; может сопровождаться спазмом, покраснением, отеком, хрустом, щелчком, жжением, напряжением; быть острой, режущей, тянущей, колющей, тупой, жгучей, распирающей, пульсирующей, точечной; поражать только правую, только левую или обе стороны; локализоваться ближе к черепу, ближе к лопатке, ближе к позвоночнику или по всей длине мышцы.
Далее перечислены возможные причины боли в трапециевидной мышце:
Триггерные точки трапециевидной мышцы
Месторасположение триггерных точек
Отраженная боль
Последствия слабости и напряженности
Последствия слабости верхней части трапециевидной мышцы
Последствия напряженности верхней части трапециевидной мышцы
Напряженность верхней части трапециевидной мышцы связана с приподнятыми плечами или асимметричным положением головы, а также с ограниченным диапазоном движений головы и шеи. Однако, поскольку существуют другие элеваторы лопатки, трудно определить изолированную напряженность верхней части трапециевидной мышцы. Если только верхняя часть трапециевидной мышцы напряжена, подъем лопатки, вероятно, будет сопровождаться ротацией лопатки кверху. Поэтому тщательная оценка положения лопатки имеет важное значение для дифференцировки между элеваторами лопатки.
Последствия слабости средней части трапециевидной мышцы
Слабость средней части трапециевидной мышцы приводит к значительному снижению силы приведения лопатки. Изолированная слабость средней части трапециевидной мышцы нехарактерна, хотя некоторые авторы предполагают, что она может возникнуть из-за длительного растяжения мышцы, как это может произойти в позе, характеризующейся отведением лопатки [35]. Однако попытки соотнести положение лопатки с силой средней части трапециевидной мышцы до сих пор не увенчались успехом [14]. Снижение силы средней части трапециевидной мышцы также создает трудности при сокращении лопаточно-плечевых мышц. Например, боковые вращатели плеча, включая подостную и задние дельтовидные мышцы, требуют стабильной лопатки для приложения своей силы в плечевом суставе. Снижение силы приведения лопатки может позволить этим мышцам притягивать лопатку к плечевой кости вместо того, чтобы притягивать плечевую кость к лопатке.
Последствия напряженности средней части трапециевидной мышцы
Напряженность только средней части трапециевидной мышцы встречается редко, потому что вес всей верхней конечности тянет лопатку к отведению.
Последствия слабости нижней части трапециевидной мышцы
Было высказано предположение, что изолированная слабость нижней части трапециевидной мышцы является следствием длительного растяжения, вызванного приподнятой и повернутой вниз лопаткой [35]. Однако нет никаких известных исследований, подтверждающих такую связь. Слабость нижней части трапециевидной мышцы может привести к трудностям в стабилизации лопатки во время сокращения других ротаторов лопатки вверх.
Последствия напряженности нижней части трапециевидной мышцы
Напряженность нижней части трапециевидной мышцы теоретически приводит к снижению высоты и поворота вниз лопаточно-грудного сустава и, возможно, к вдавленному и наклоненному кзади плечевому поясу в спокойном положении. Однако нет никаких известных сообщений об изолированной напряженность нижней части трапециевидной мышцы, хотя у здоровых взрослых часто сообщается о разнице в высоте плеч. Эта разница, как сообщается, связана с доминированием одной из рук [35,72]. Отсутствие выявленной напряженности нижней части трапециевидной мышцы, несмотря на очевидное опущение лопатки у некоторых людей, имеет несколько возможных объяснений. Опущение может сопровождаться сопутствующей ротацией лопатки вниз и/или отведением, что может сбалансировать или действительно преодолеть эффект укорочения при опущении (рис. 9.7). Несмотря на длительное опущение лопатки, адаптивные изменения в нижней части трапециевидной мышцы могут отсутствовать, поскольку они достаточно нивелируются подъемом лопатки во время использования верхней конечности. Кроме того, поскольку не существует общепринятого стандарта положения лопатки у здоровых людей, то, что выглядит как опущение лопатки, на самом деле может быть контралатеральным подъемом. Таким образом, нарушения, возникающие в результате напряженности нижней трапеции, неясны и могут отсутствовать.
Последствия слабости и напряжения трапециевидной мышцы
Трапециевидная мышца обычно оценивается во время неврологического обследования, потому что она иннервируется черепным нервом. Паралич трапециевидной мышцы приводит к неполноценному провисанию кончика плеча. Кроме того, нижний угол лопатки выступает дорсально и создает гребень на коже спины, который исчезает при сгибании верхней конечности и становится более выраженным при отведении в плечевом суставе [26] (рис. 27.10). Это контрастирует с крыловидной лопаткой, наблюдаемой при параличе передней зубчатой мышцы, который усугубляется во время сгибания в плечевом суставе и помогает в дифференциальной диагностике между повреждениями соответствующих нервов (глава 9). Обычно кардинальным признаком паралича трапециевидной мышцы (и возможного повреждения добавочного нерва) является опущение и неспособность приподнять кончик ипсилатерального плеча. Однако для того, чтобы верхние волокна трапециевидной мышцы подняли плечо, антагонистические мышцы должны стабилизировать шейный отдел позвоночника и череп. Повреждение этих антагонистических мышц приведет к неспособности трапециевидной мышцы поднять лопатку, что, по-видимому, является проблемой с трапециевидной мышцой или добавочным нервом. Porterfield и DeRosa определили эти поддерживающие мышцы как длинная мышца шеи и длинная мышца головы, которые стабилизируют голову и шею и предотвращают моменты растяжения [23]. Эти авторы также описывают патомеханику ограничений плеча после травм ускорения, таких как хлыстовая травма. При этом типе травмы происходит неконтролируемое движение разгибания, которое может повредить передние мышцы (длинные мышцы шеи и головы). Эти мышцы больше не способны стабилизировать голову и шею и обеспечить стабильную основу для действия трапециевидной мышцы [23]. Механика травм ускорения, таких как хлыстовая травма, сложна и выходит за рамки этой главы. Приведенное выше описание травмы указывает на то, что существует неконтролируемое движение разгибания, которое может повредить переднюю мускулатуру. Обычно после этого движения разгибания происходит быстрый перевод головы вперед, а затем движение сгибания, которое может повредить задние элементы, включая мускулатуру, такие как верхние волокна трапециевидной мышцы. Calliet считает, что после такого типа травмы верхняя трапеция становится болезненной и узловатой [3].
Упражнения для трапециевидной мышцы
см. упражнения для трапециевидной мышцы
Растяжка трапециевидной мышцы
см. растяжка трапециевидной мышцы
Массаж трапециевидной мышцы
см. массаж трапециевидной мышцы
Тейпирование трапециевидной мышцы
Рис. 3.1 a. Трапециевидная мышца. b. Прикрепите основание ленты в состоянии покоя. c. прикрепите ленту к мышце вытягивая её. d. тонус-понижающая аппликация [синяя], нисходящие волокна трапециевидной мышцы, основание акромион. e. Тонус-понижающая аппликация [синяя], поперечные волокна трапециевидной мышцы, основание акромион. f. тонус-повышающая аппликация [красная], восходящие волокна трапециевидной мышцы, основание Т12.
Аппликация
Миофасциальный релиз трапециевидной мышцы