что такое стрессовый перелом ноги
Стрессовые переломы большеберцовой и малоберцовой костей
Стрессовые переломы возникают на фоне повторяющихся нагрузок, которые приводят к нарушению нормального баланса между новообразованием костной ткани и ее резорбцией в пользу последней.
Такие травмы чаще всего встречаются у бегунов. Другими видами спорта, в которых нередки стрессовые переломы берцовых костей, являются баскетбол, футбол, коньки, аэробика и балет.
Для танцоров и баскетболистов наиболее характерны стрессовые переломы передней кортикальной пластинки средней трети большеберцовой кости.
Предрасполагающими к стрессовым переломам факторами могут быть разница длины конечностей, высокий продольный свод (полая стопа). Спортсмены со сниженной минеральной плотностью кости (например, женщины с аменореей) могут быть в большей степени подвержены стрессовым переломам.
Кроме того, фактором риска стрессового перелома является недостаточность витамина D.
Пациенты со стрессовыми переломами обычно рассказывают о недавних изменениях в режиме тренировок, например, об изменении дистанции бега, использовании другой обуви, изменении характера грунта, скорости бега и т. п.
Симптомы обычно развиваются постепенно в течение нескольких недель, и первое время спортсмен продолжает тренировки, превозмогая собственные болевые ощущения.
При осмотре определяется четко ограниченная зона локальной болезненности над соответствующим участком большеберцовой или малоберцовой костей. Также могут определяться отек, покраснение и локальное повышение температуры. Подпрыгивание на одной ноге обычно приводит к усилению болевых ощущений, то же самое вызывает поколачивание по кости.
В большинстве случаев на рентгенограммах в момент развития симптоматики изменений не обнаруживается, однако через 2-3 недели начинает определяться некоторое просветление кортикального слоя кости.
Иногда обнаруживается поперечный рентгенопрозрачный дефект кортикальной пластинки, что свидетельствует о более неблагоприятном характере стрессового перелома.
Отсутствие рентгенологических изменений, даже по прошествии нескольких месяцев с момента развития симптоматики, не исключает наличие стрессового перелома. В подобных ситуациях более чувствительным методом обследования является сцинтиграфия. При наличии стрессового перелома будет отмечаться локальное усиление захвата изотопа.
Другие дополнительные методы исследования включают компьютерную томографию (КТ) высокого разрешения и МРТ.
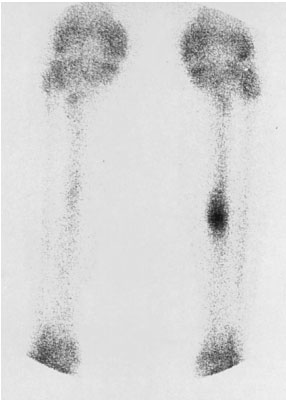
Сцинтиграмма при стрессовом переломе большеберцовой кости: виден локальный очаг усиления захвата изотопа.
Лечение в основном симптоматическое, оно должно в первую очередь включать покой и отказ от физических нагрузок.
Иммобилизация при стрессовых переломах большеберцовой или малоберцовой костей необходима редко.
Ограничение нагрузки в течение первых дней или недель позволяет в значительной мере купировать острую симптоматику. По мере уменьшения боли разрешается постепенное увеличение нагрузки вплоть до нормальной ходьбы без вспомогательных средств опоры. Обычные тренировки заменяются на плавание, бег в бассейне, лыжи или велосипед.
По мере снижения боли спортсмены постепенно возвращаются к обычным для себя тренировкам с тем лишь условием, что их интенсивность не должна приводить к рецидиву или усугублению имеющейся симптоматики.
Возвращение к соревнованиям допускается при полном восстановлении объема движений в суставах и силы мышц и лишь при минимальной локальной болезненности в зоне перелома.
Продолжительность отказа от тренировок при стрессовых переломах варьирует в достаточно значительных пределах и зависит от их типа и локализации. Спортсмены с переломами малоберцовой кости могут возобновить тренировки уже через две недели, тогда как продолжительность заживления стрессового перелома передней кортикальной пластинки большеберцовой кости предсказать сложно.
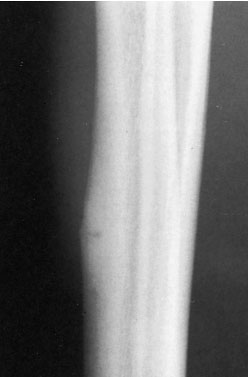
Поперечный стрессовый перелом передней кортикальной пластинки большеберцовой кости отличается от других стрессовых переломов и заслуживает отдельного обсуждения, поскольку его лечение может оказаться достаточно непростой проблемой. Он обычно виден на рентгенограмме в виде зоны просветления кортикальной пластинки, риск несращения или формирования на его фоне полного перелома большеберцовой кости также относительно высок.
Поперечный стрессовый перелом передней кортикальной пластинки большеберцовой кости.
Предложены различные варианты хирургического лечения таких переломов. Наиболее распространенный, применяемый у спортсменов и военных с неподдающимися другим методам лечения стрессовыми переломами большеберцовой кости, — интрамедуллярный остеосинтез большеберцовой кости стержнем с блокированием и с рассверливанием костномозгового канала. Эта операция дает хорошие и отличные результаты. Все пациенты вернулись к полноценным занятиям спортом в среднем через пять месяцев после вмешательства.
Интрамедуллярный остеосинтез стрессового перелома передней кортикальной пластинки большеберцовой кости.
Маршевая стопа – это патологическое изменение структуры плюсневых костей, возникающее вследствие чрезмерных нагрузок. Развивается у солдат, особенно – в начале службы, а также после усиленной строевой подготовки, маршей и кроссов. Может возникать у людей, чья профессия требует постоянного стояния на ногах, переноски тяжестей или продолжительной ходьбы. Предрасполагающими факторами являются плоскостопие и ношение неудобной тесной обуви. Проявляется болями в области стопы, иногда – резкими, нестерпимыми. Боли усиливаются при нагрузке и сопровождаются локальным отеком стопы. Диагноз подтверждается рентгенографически. Лечение консервативное, прогноз благоприятный.
МКБ-10
Общие сведения
Маршевая стопа (болезнь новобранцев, маршевый перелом, болезнь Дойчлендера) – заболевание, обусловленное патологической перестройкой плюсневых костей вследствие чрезмерной нагрузки. Может протекать остро или хронически, но чаще имеет первично-хроническое течение. Лечится консервативно, осуществляется специалистами в сфере травматологии и ортопедии, заканчивается полным выздоровлением.
Причины
Маршевая стопа наблюдается у солдат, спортсменов и людей, профессия которых связана с длительной ходьбой, стоянием или ношением тяжестей. Вероятность развития увеличивается при использовании неудобной обуви и плоскостопии. Согласно исследованиям, проводившимся в разных странах, к развитию маршевой стопы после интенсивной нагрузки более склонны люди с низким уровнем привычной физической активности. Полагают, что это обусловлено меньшей прочностью костей. Не случайно еще одной категорией таких больных сегодня все чаще становятся туристки – офисные работницы, которые в период отпуска активно «бегают» по туристическим достопримечательностям в неудобной обуви.
Патогенез
При болезни Дейчлендера изменения возникают в средней (диафизарной) части плюсневых костей. Патологическая перестройка костной ткани в данном случае обусловлена изменившимися механическими и статико-динамическими факторами. В процесс чаще всего вовлекается II плюсневая кость, реже – III, еще реже – IV и V. Подобное распределение обусловлено особенностями нагрузки на стопу при стоянии и ходьбе, поскольку в таких случаях больше «нагружаются» внутренние и средние отделы стопы. I плюсневая кость не поражается никогда. Вероятно, это связано с ее более высокой плотностью и прочностью.
Обычно страдает одна кость, хотя возможно как одновременное, так и последовательное поражение нескольких костей на одной или на обеих стопах. Установлено, что маршевая стопа является особым видом трансформации костной ткани, не связанной с опухолью или воспалением.
При этом взгляды специалистов на характер повреждений до сих пор разделяются. Одни полагают, что перестройка кости сопровождается неполным переломом или так называемым «микропереломом». Другие считают, что термин «маршевый перелом» следует считать устаревшим и не соответствующим действительности, поскольку имеет место лишь локальное рассасывание костной ткани, которая в последующем замещается нормальной костью без формирования костной мозоли.
Симптомы маршевой стопы
Появляется хромота, походка становится неуверенной, больные стараются щадить поврежденную конечность. При осмотре определяется локальный отек над средним отделом плюсневой кости и более плотная припухлость в области поражения. Кожная чувствительность в этой области повышается. Гиперемия (покраснение кожи) отмечается достаточно редко и никогда не бывает выраженной. У пациентов также никогда не наблюдаются общие симптомы: нет ни повышения температуры тела, ни изменения биохимической или морфологической картины крови. Боли могут сохраняться в течение нескольких недель и даже месяцев. Средний срок заболевания – 3-4 месяца. Болезнь заканчивается полным выздоровлением.
Диагностика
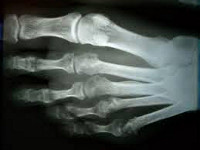
Диагноз выставляется на основании опроса, осмотра и данных рентгенографии. Решающее значение при этом имеет картина, полученная в ходе рентгенологического исследования. При болезни Дейчлендера в области диафиза пораженной плюсневой кости (иногда – ближе к головке, иногда – к основанию, в зависимости от локализации наиболее функционально перегруженного участка) выявляется изменение структурного рисунка. Определяется косая или поперечная полоса просветления (зона просветления Лоозера) – область перестройки кости. Выглядит так, как будто плюсневая кость разделена да два фрагмента. Однако, в отличие от рентгенологической картины при переломе, смещения в данном случае не наблюдается.
В последующем вокруг пораженного отдела кости возникают периостальные разрастания. Вначале они тонкие и нежные, затем – плотные, похожие на веретенообразную костную мозоль. Позже зона просветления исчезает, наступает склерозирование. С течением времени периостальные наслоения рассасываются. При этом кость навсегда остается утолщенной и уплотненной. Определяющими признаками являются отсутствие острой травмы, типичная локализация повреждения, а также наличие зоны перестройки при отсутствии смещения фрагментов и сохранении правильной формы кости. Следует учитывать, что в течение первых нескольких дней или недель рентгенологические признаки заболевания могут отсутствовать. Поэтому при характерных симптомах иногда требуется выполнить несколько рентгенограмм с определенным временным интервалом.
Лечение маршевой стопы
Терапией занимаются травматологи. Лечение строго консервативное, оперативные вмешательства противопоказаны. При острой форме пациенту накладывают гипсовую лонгету и назначают постельный режим сроком на 7-10 дней. После стихания острых проявлений болезни, а также при первично-хронической форме заболевания назначают массаж и тепловые (парафиновые аппликации, ванны) и другие физиотерапевтические процедуры. В последующем больным рекомендуют использовать вкладные стельки и избегать длительной ходьбы.
Прогноз и профилактика
Прогноз благоприятный, при устранении нагрузок и адекватной консервативной терапии все симптомы исчезают в течение 3-4 месяцев. Профилактика заключается в подборе удобной обуви, выборе разумных физических нагрузок и тщательном медицинском наблюдении за солдатами-новобранцами.
Стресс-переломы (усталостные переломы) тазовых и бедренных костей
Усталостные переломы или стресс-переломы тазовых и бедренных костей возникают как результат перегрузки кости, а не удара или травмы. Перегрузка кости по сути означает многократную длительную повторяющуюся микротравматизацию. Как правило, стресс-переломы возникают у женщин-спортсменов, но могут возникать и просто у активных молодых людей.
К усталостным переломам или стресс переломам предрасполагают несколько факторов, которые можно разделить на внешние и внутренние: к внешним относятся обувь, покрытие игрового поля или легкоатлетических дорожек и интенсивность нагрузки, а к внутренним — остеопения (снижение прочности костной ткани) и различные нарушения нормальной анатомии скелета, например врожденная варусная (отклонение внутрь) деформация шейки бедренной кости. Все эти факторы нужно учитывать для профилактики усталостных переломов. Так, бегунам на длинные дистанции лучше носить обувь на мягкой, упругой подошве и бегать по не слишком жесткой поверхности. Кроме того, постепенное, а не внезапное повышение нагрузки во время тренировки снижает вероятность любых усталостных переломов.
На внутренние предрасполагающие факторы повлиять сложнее. Анатомические дефекты можно исправить с помощью ортопедических приспособлений. Остеопения чаще встречается у женщин-спортсменок и входит в так называемую триаду спортсменок (включающую помимо остеопении расстройство пищевого поведения и аменорею). Она требует более активного вмешательства врача и назначения лекарственных препаратов и специальной диеты.
В области тазобедренного сустава бывают усталостные переломы шейки бедренной кости, крестца, ветви лобковой кости, седалищной кости, вертлужной впадины и головки бедренной кости.
Усталостные переломы сильно отличаются от традиционных травматических переломов. Например, перелом шейки бедра диагностируется и лечится совершенно по-другому, поэтому сейчас мы не будем останавливаться на этом вопросе.
Диагноз
В зависимости от расположения усталостного перелома больные жалуются на боль в пояснице, ягодицах, паху, бедре и даже в колене. Сначала она появляется после физической нагрузки, тренировок, а затем начинает возникать во время физической нагрузки и даже во время простого стояния и ходьбы. Пациенты никаких явных травм, непосредственно предшествовавших появлению боли, не припоминают.
Осмотр не слишком информативен. Больные часто щадят больную ногу при ходьбе. При переломах крестца и лобковой кости пальпация в области перелома болезненна; при переломах шейки бедренной кости точку наибольшей болезненности найти не удается. При переломах шейки бедренной кости объем движений в тазобедренном суставе (особенно объем внутреннего вращения) бывает снижен из-за боли. При переломах крестца бывает положительной проба Патрика (больной, лежа на спине, кладет стопу одной ноги на колено другой, а врач прижимает колено согнутой ноги к кушетке, что сопровождается болью в пояснице или ягодицах). При переломах лобковой кости может возникать боль во время сжатия таза.
Для подтверждения или исключения остеопении спортсменкам проводят биохимическое исследование крови и мочи.
Стресс-переломы бывают неполными (краевыми) и полными, проходящими через всю толщу кости. Изменения на рентгенограммах (склероз, просветления, кортикальная гипертрофия) могут не появляться долго, иногда до месяца. К сожалению, рентгенограмма часто позволяет увидеть только полные переломы, но при хорошем качестве снимков этот метод исследования позволяет заподозрить краевой стресс-перелом.
Рентгенограмма полного стресс-перелома шейки бедренной кости
Для исследования седалищной кости необходимы рентгенограммы таза, как минимум, в прямой задней проекции и косой каудальной проекции («вход в таз»), а также рентгенограмма пояснично-крестцового отдела позвоночника в боковой проекции. Для исследования лобковой кости необходимы рентгенограммы таза в прямой задней проекции, косых каудальной («вход в таз») и краниальной («выход из таза») проекциях и задней косой проекции (по Judet). Для исследования шейки бедренной кости необходимы рентгенограмма таза в прямой задней проекции, рентгенограмма тазобедренного сустава в прямой задней проекции и рентгенограмма таза в задней двусторонней проекции при положении больного с согнутыми и разведенными на 45° ногами (в положении лягушки).
Большую ценность в диагностике усталостных переломов имеет компьютерная томография. На томограммах видны те же признаки усталостных переломов, что и на рентгенограммах: склероз, кортикальная гипертрофия и светлая линия перелома. При сцинтиграфии костей видны очаги накопления изотопа на месте усталостных переломов. Сцинтиграфия обладает высокой чувствительностью, но низкой специфичностью в отношении усталостных переломов — частота ложноположительных результатов достигает 30%.
Магнитно-резонансная томография в отличие от сцинтиграфии не только высокочувствительный, но и высокоспецифичный метод, позволяющий отличать усталостные переломы от физиологической реакции кости на высокую нагрузку.
Магнитно-резонансная томография, показывающая краевой стресс-перелом шейки бедренной кости
Диагностика усталостных переломов (стресс-переломов) очень важна, и этот диагноз должен стоять первым среди подозреваемых при боли в области тазобедренного сустава у молодых активных людей. Особенно опасны усталостные переломы шейки бедренной кости. Дело в том, что если пропустить усталостный перелом (стресс-перелом) шейки бедренной кости, то последствия могут быть самыми тяжелыми. Без надлежащего лечения краевой перелом способен перейти в полный перелом шейки бедренной кости, который гораздо труднее лечить и который может потребовать операции.
Лечение
Лечение усталостных переломов тазовых и бедренных костей, как правило, консервативное, т.е. безоперационное. Для разгрузки больной ноги можно на первых порах использовать костыли. Затем, по мере того как боль спадает, разрешают наступать на больную ногу, постепенно увеличивая нагрузку до появления боли. Ту же тактику применяют, если боль в костях вызвана не переломом, а простой перетруженностью; в этом случае выздоровление наступает быстрее.
Во время восстановительного периода полезны упражнения, укрепляющие мышцы ног, но в то же время избавляющие кости от необходимости выдерживать вес тела. К таким упражнениям относятся, например, плавание, аквааэробика, занятия на велотренажере.
Лечение усталостных переломов шейки бедренной кости зависит от их расположения. Нижние усталостные переломы по механизму своего возникновения — компрессионные; они редко прогрессируют до полного перелома и поэтому лечатся консервативно. Больную ногу разгружают, ориентируясь на жалобы. Если опора на ногу болезненна, пациента ставят на костыли на срок до полутора месяцев; затем, если опора на ногу больше не вызывает боли, запрет снимают и назначают физические упражнения. Повышать нагрузку надо крайне осторожно, ориентируясь на выраженность боли. При неэффективности длительного консервативного лечения показана операция.
Хирургическое лечение. Верхние усталостные переломы шейки бедренной кости чаще переходят в полный перелом со смещением костных отломков, поэтому считаются показанием к профилактической чрескожной фиксации (остеосинтезу) головки и шейки бедренной кости. Под контролем рентгеноскопии сквозь наружную поверхность бедренной кости в головку ввинчивают, параллельно друг другу, три полых винта, для максимальной стабильности располагая их по углам воображаемого равнобедренного треугольника.
Остеосинтез шейки бедренной кости тремя винтами при стресс-переломе
При написании статьи использовались материалы:
Bencardino JT et al: Magnetic resonance imaging of the hip: sports-related injuries. Top Magn Reson Imaging 2003; 14(2): 145.
Автор статьи – кандидат медицинских наук Середа Андрей Петрович
Стрессовые переломы
Стрессовые переломы представляют собой целый спектр травм — от периостита, вызванного воспалением надкостницы, до полного стрессового перелома, включающего полный кортикальный разрыв.
Это относительно распространенная травма у спортсменов, возникающая в результате перенапряжения, вызванного повторяющейся субмаксимальной нагрузкой на кость в течение долгого времени. Стрессовые переломы часто встречаются у спортсменов, занимающихся бегом и прыжками, и связаны с увеличением объема или интенсивности тренировочной нагрузки. Чаще всего травмируются нижние конечности, характер травмы зависит от вида спорта. Стрессовые травмы верхних конечностей (обычно локтевой кости) встречаются гораздо реже и также являются результатом чрезмерной нагрузки и усталости [1].
Эти травмы определяются следующим образом [2]:
Эта статья посвящена усталостным переломам, которые часто называют стрессовыми переломами.
Патофизиология
Здоровая кость находится в постоянном гомеостазе, сохраняя баланс между образованием и восстановлением микротрещин. Существуют три стадии усталостного разрушения кости: образование трещины, распространение трещины и полный перелом. Трещины обычно образуются в местах концентрации напряжения во время нагрузки на кость. Распространение трещины происходит, если нагрузки продолжаются с частотой или интенсивностью выше того уровня, при котором может быть сформирована новая кость и устранены микротрещины. Продолжающаяся нагрузка создает возможность для соединения множественных трещин таким образом, что они становятся клинически симптоматическими стрессовыми переломами. Если эпизоды нагрузки не изменяются или восстановительный ответ не увеличивается, стрессовое разрушение может продолжаться до тех пор, пока не произойдет разрушение структуры или полный перелом [5].
Причины возникновения
Стрессовый перелом — это частичный или полный перелом кости в результате субмаксимальной нагрузки. Обычно субмаксимальные усилия не приводят к перелому, но при повторяющейся нагрузке и недостаточном времени для заживления и восстановления стрессовые переломы возможны. До сих пор неизвестно, является ли причиной перелома сократительное мышечное усилие, действующее на кость, или повышенная усталость опорных структур; вполне вероятно, что и то, и другое.
К внутренним факторам риска возникновения стрессовых переломов могут относиться [2]:
Клиническая картина
Симптомы стрессовых переломов могут быть самыми разными, но наиболее распространенная жалоба — боль при физической активности, которая стихает при отдыхе. Кроме того, отмечается боль, которая постепенно усиливается, если действия, повлекшие травму, продолжаются. Также возможен отек и повышенная чувствительность в пораженной области.
Дифференциальная диагностика
Стрессовые переломы следует подозревать у пациентов, которые испытывают болезненные ощущения или у которых наблюдается отек после недавнего увеличения физической активности или повторной физической активности с ограниченным периодом отдыхом. Дифференциальный диагноз варьируется в зависимости от местонахождения перелома и обычно включает [7]:
Диагностические процедуры
Рентгенограмма костей в течение многих лет считалась золотым стандартом для оценки стрессовых травм. Несмотря на то, что её в последнее время вытесняет магнитно-резонансная томография (МРТ), она по-прежнему широко используется во многих случаях [5].
Рентгенография — две трети первоначальных рентгенограмм показывают норму на ранней стадии стрессового перелома. В половине случаев перелом, в конечном итоге, подтверждается, когда начинается заживление (специфично, но не точно). Даже после того, как началось заживление, рентгенологические результаты могут быть скрытыми и их легко упустить из виду [5].
МРТ — эффективный диагностический метод для пациентов с сильными клиническими проявлениями стрессового перелома при нормальных исходных рентгенограммах.
Компьютерная томография (КТ) дает четкое изображение кости, что полезно при затруднениях с диагностированием стрессовой травмы, например, в случае стрессовых переломов ладьевидной кости предплюсны, а также линейных стрессовых переломов большеберцовой кости [5].
Физикальное обследование
Пациенты сообщат [1]:
Физическая терапия / Реабилитация
Корректное лечение предполагает индивидуальный подход к каждому пациенту. В большинстве случаев начальный этап лечения включает период покоя для заживления стрессового перелома, возможно, с использованием костылей или в умеренных и тяжелых случаях — разгрузочных ботинок, чтобы уменьшить нагрузку на кость. На ранних стадиях лечение включает обезболивание, изменение опорной нагрузки на ногу и изменение вида физической активности, включая прекращение провоцирующих нарушения действий. Если пациент не может передвигаться без боли, ему показана временная иммобилизация. Заменить активность можно, например, занявшись плаванием, ездой на велосипеде и эллиптическими упражнениями для поддержания силы и физической формы. После безболезненного периода покоя в течение нескольких последующих недель идет постепенное возвращение к физической активности, включая продолжение физиотерапевтического лечения.
Реабилитация, укрепление мышц и постепенное возвращение к физической активности чрезвычайно важны для предотвращения рецидивов или снижения их вероятности. Исключительно важно разработать программу тренировок, которая позволит пациенту безопасно и полноценно вернуться к своей деятельности или спорту.
Необходимо контролировать симптомы пациента и отслеживать его возвращение к физической активности, которое должно проходить безболезненно. Боль не должна усиливаться во время или после прекращения упражнений.
Если симптомы возвращаются, может потребоваться изменение физической активности (уменьшение нагрузки, объема и / или интенсивности, или применение безударного режима) и дальнейшее обследование для поиска другой причины боли [2].
Повышение осведомленности и изменение / оптимизация факторов риска являются ключевыми в профилактике стрессовых переломов, например:
Тактика лечения в зависимости от вида стрессового перелома
Что касается конкретных видов стрессовых переломов, лечение может быть разным [1]:
Ребро: стрессовые травмы ребер лечат безоперационно — полным покоем, обезболиванием и прекращением деятельности, приведшей к травме. Также может быть полезно устранить ошибки в тренировочном процессе и биомеханические нарушения.
Таз: стрессовые травмы таза лечат консервативно — покоем, использованием костылей (при необходимости) и постепенным возвращением в спорт.
Диафиз бедренной кости: большинство стрессовых травм диафиза бедренной кости можно лечить консервативно, используя покой, изменение физической активности и снижение опоры на ногу. Если у пациента низкая минеральная плотность кости, ему больше 60 лет или у него несращение перелома или вывих, показано открытое вправление и внутрикостная фиксация с интрамедуллярным стержнем.
Надколенник: стрессовые травмы надколенника можно лечить консервативно путём иммобилизации и постепенного возвращения к физической активности.
Большеберцовая кость: большинство стрессовым травм диафиза большеберцовой кости поддаются консервативному лечению. К нему относится ограничение физической активности и снижение опоры на ногу. Если присутствует «пугающая черная линия» и нарушение переднего кортикального слоя, тогда может быть показано открытое вправление и внутрикостная фиксация с интрамедуллярным стержнем или фиксация концов отломков большеберцовой кости пластиной. Это зависит от продолжительности консервативного лечения, рода деятельности пациента и вида спорта, которым он занимается. Стрессовые переломы медиальной части плато большеберцовой кости можно лечить консервативно. Стрессовые переломы медиальной лодыжки обычно поддаются консервативному лечению, но это следует обсудить с хирургом-ортопедом.
Малоберцовая кость: стрессовые травмы малоберцовой кости можно лечить консервативно, применяя покой, иммобилизацию, изменение физической активности и постепенное возвращение в спорт.
Предплюсна: стрессовые травмы пяточной кости успешно поддаются консервативному лечению с быстрым заживлением и возвращением к физической активности. При стрессовых травмах ладьевидной кости существует высокий риск несращения. Их можно лечить консервативно, в том числе ограничением опоры на ногу на срок до 12 недель с тщательным контролем динамики перед возвращением в спорт, или, в случае полного перелома, обычно выполняется открытое вправление с внутрикостной фиксацией винтовыми зажимами. Стрессовые травмы медиальной клиновидной кости и некоторые стрессовые травмы таранной кости также можно лечить консервативно.
Плюсна: большинство переломов плюсневых костей можно лечить консервативно, включая использование плюсневых подушечек по мере необходимости. Лечение переломов у основания второй плюсневой кости у танцоров требуют ограничения опоры на ногу. Стрессовые переломы пятой плюсневой кости имеют высокий риск несращения и требуют ограничения опоры на ногу с иммобилизацией и тщательным наблюдением за динамикой, поскольку может потребоваться хирургическое вмешательство. Стрессовые переломы сесамовидных костей требуют ограничения физической активности, вызвавшей перелом, иммобилизации и разгрузки сесамовидных костей.
Подводим итог
Стрессовые травмы — это распространенные травмы, связанные с перетренировкой и недостаточным временем для восстановления. Большинство стрессовых травм показывают положительную динамику после отдыха, обезболивания, изменения вида физической активности, перекрестных тренировок и постепенного возвращения к спорту.
Многие стрессовые травмы с низким уровнем риска можно лечить без оперативного вмешательства с постепенным возвращением в спорт.
Определённые стрессовые травмы с высоким уровнем риска требуют хирургической операции. Некоторые стрессовые травмы могут потребовать хирургического вмешательства, если консервативные меры не помогают [1].