что такое ремиссия при похудении
«Рыдаю над тарелкой пельменей». Как живут люди с расстройствами пищевого поведения
Слава Сагарёк
По статистике, каждые 62 минуты минимум один человек в мире умирает от расстройств пищевого поведения (РПП). К ним относятся булимия, орторексия, компульсивное переедание, однако самая высокая смертность — у анорексии. От ее последствий умирают 5% пациентов. Как живут люди с такими диагнозами и можно ли справиться с заболеванием самостоятельно — в материале «СПИД.ЦЕНТРа».
«Самое сложное — походы к бабушке»
Мне восемь лет, и я уже второй час рыдаю над тарелкой с пельменями. Я лучше умру, чем съем их. Мне противно даже смотреть. Иногда слезы падают прямо в подернувшийся пленкой холодный бульон, и от этого становится еще более мерзко: кажется, будто между моим телом и фаршем, проглядывающим из-под теста, есть какая-то связь.
Родители до сих пор считают, что я просто слишком привередлива к еде. Их любимая фраза: «Было бы нечего жрать, сразу передумала бы». Они долго полагали, что я «перерасту капризы». Но я не переросла.
Сейчас мне тридцать, и у меня расстройство избирательного питания (Avoidant/Restrictive Food Intake — ARFID). Я не ем смешанное. Совсем. Я никогда не пробовала привычные для вас салаты, супы, пиццу, суши, бургеры… Этот список можно перечислять бесконечно, проще назвать то, что я способна съесть: рис, гречка, картошка, мясо птицы, орехи, фрукты, некоторые овощи, сладости и некоторые виды снеков. Все по отдельности и желательно, чтобы в тарелке продукты не соприкасались друг с другом.
Самое сложное для меня — это походы к бабушке, застолья с родственниками или ужин в большой компании. Всегда найдется человек, воодушевленно сующий мне под нос винегрет или ролл: «Это очень вкусно, попробуй хоть капельку!» Если мой отказ воспринимается с первого раза — удача на моей стороне. Но чаще «нет» только распаляет советчиков, и тогда вся неделя испорчена. Дома я точно буду плакать от омерзения, а воспоминание будет преследовать меня еще несколько дней.

Диагноз мне поставили пару лет назад, но до терапии дело не дошло. Я боюсь результата: сразу представляю себя, половником черпающую оливье из кастрюли без малейшего отвращения, и еле сдерживаю рвотные позывы.
«Человек не отказывается есть, он хочет есть при каких-то условиях. Подобные симптомы могут быть связаны с ощущением внутренней небезопасности. Такое своеобразное упорядочивание дает человеку чувство безопасности, помогает справиться с тревогой, страхом пережить эмоции, которые будут его фрустрировать», — поясняет психотерапевт Анна Чернигова.
«Я даже не сразу замечала, что я ем»
Татьяна Ш. поняла, что с ней что-то не так, когда резко набрала в весе.
«Я видела изменения в зеркале, но сначала думала, что, наверное, просто нужно меньше жрать. А потом у меня случился нервный срыв, и психотерапевт поставил мне диагноз “клиническая депрессия”. Дополнительным диагнозом было “расстройство пищевого поведения”, речь о компульсивном переедании», — рассказывает она.
Причиной стало нейробиохимическое расстройство из-за банального недосыпа. Младший сын Татьяны очень плохо спал по ночам, а вместе с ним — и мама. В итоге, как объяснил ей специалист, девушка все время просыпалась в фазе глубокого сна: организм не отдыхал.
«Грубо говоря, истощился запас серотонина. Он перестал влиять на мое настроение, и я пыталась компенсировать это едой. Я все время ела. Когда я оказывалась рядом с холодильником или что-то лежало на столе, то, даже если я не голодна, я ела до тех пор, пока последний кусок не вставал у меня в горле. Я ничего не могла с этим поделать. Причем я даже не сразу замечала, что я ем, это стало настолько фоновым, механическим действием, что осознание приходило уже после», — вспоминает Татьяна.
В «рацион перееданий» входили в основном фастфуд и сладости. Девушка очень сильно ругала себя за это, даже пыталась наказывать: покупала конфеты мужу и детям, а сама только смотрела, как они едят.
«Мне было очень плохо и морально, и физически: с одной стороны, мне тоже хотелось вкусняшку, с другой — я говорила себе: «Ты уже и так набрала на этих вкусняшках, так что сиди теперь и смотри, как другие едят то, что ты любишь»», — объясняет Татьяна.
На то, чтобы справиться с проблемой, девушке понадобился год: большой вклад в выздоровление внесла лекарственная терапия, назначенная психотерапевтом.
«Компульсивное переедание часто держится на ощущении внутренней неудовлетворенности, обиды, пустоты, которую хочется заполнить. В данном контексте — едой. Но еда не дает этого ощущения, и появляется еще больше разочарования, которое снова “заедается”», — отмечает психотерапевт Анна Чернигова.
«Два пальца в рот стало привычным делом»
Первый эпизод булимии у Анны П. произошел в 15 лет.
«У меня такая конституция тела, что даже если я очень мало вешу, не выгляжу худой. Когда была подростком, ненавидела себя за это. Я прочитала на каком-то форуме про “два пальца в рот” (искусственный вызов рвоты. — Прим. ред.). Я понимала, что это ненормально, но похудеть мне хотелось сильнее. Мне, наверное, казалось, что я как бы не подсяду и смогу вовремя остановиться», — делится Анна.
К 17 годам она лихорадочно считала калории: прежде чем съесть или выпить что-то, девушка сопоставляла, сколько «жира» ей принесет перекус.
«»Два пальца в рот» к тому моменту стало привычным делом. Ты все время на воде и салатных листьях, грубо говоря, а тут видишь торт. И как говорится: искра, буря, безумие. Ты обнаруживаешь себя с суповой ложкой в руках, поедающую этот торт. В такие моменты ты чувствуешь к себе ненависть, тебе кажется, что годы усилий пошли насмарку. И ты идешь блевать, это кажется единственным выходом», — вспоминает она.
Мать Анны забила тревогу, когда узнала, что у нее не идут месячные. Это случилось после приема у гинеколога.
«Она кричала, что я дура и заведу себя в могилу. Плакала. Сейчас я понимаю, что она переживала, наверное, но в тот момент я думала, что даже месячные мои — всеобщее достояние. Меня потащили к врачу, он поставил “анорексию”», — девушка замолкает.
Через пару месяцев после той ссоры Анне исполнилось 18, и она съехала: жилье согласился оплатить отец с условием, что девушка продолжит начатую терапию.
Сейчас Анне 22, она по-прежнему старается примириться со своим телом.
«Стараюсь не смотреть фотосессии подруг, не подписываться на инстаграммы знаменитостей и все в этом роде. Я боюсь опять увидеть себя как бы не идеальной. Ну, то есть я знаю, что я не идеальна, но когда люди вокруг — тоже, как-то проще», — признается она.
Девушка старается есть три раза в день и даже научилась радовать себя пирожными без чувства вины.
«Не коробками, конечно, но я больше не гноблю себя за какую-нибудь “корзинку” или пирожок», — поясняет она.
«Если говорить в целом о подобных случаях, то первое, с чем нужно разбираться, — контакт со значимым объектом, мы говорим про маму. Второе — подавленная агрессия и невозможность сепарации. Третье — недостаточная внутренняя ценность. Как правило, у девушек, которые страдают анорексией, есть мать, стремящаяся все контролировать или сильно вторгающаяся в личное пространство. И если очень утрированно описывать, чтобы получить автономию, девушка отказывается от еды, от жизни. Это такой способ сепарации», — поясняет психотерапевт Анна Чернигова.
«Чтобы остановить других»
Если ввести в поисковике любой социальной сети аббревиатуру РПП, на выдаче можно увидеть тематические сообщества разной направленности. Например, в группе «рпп головного мозга» чаще постят якобы шуточный контент, в шапке стоит предупреждение — здесь не пропагандируют пищевые расстройства и никого не оскорбляют. В паблике можно встретить локальные мемы вроде подписи «аквадискотека» под фотографией препарата «Фуросемид» — он выводит из организма лишнюю жидкость. В комментариях часть участниц делится своим опытом: для похудения лучше не использовать, потерянные из-за обезвоживания килограммы быстро возвращаются. Другие интересуются, где и как купить.
В группе ВК «Типичная Анорексичка» дисклеймера нет. В основном девочки-подростки и молодые девушки выкладывают сюда фото результата своей диеты и спрашивают совета, как похудеть быстрее и эффективнее. В сообществе можно встретить высказывания вроде «Жир — это показатель твоей несчастности». Под постами самых худых девочек сверстницы пишут: «Ты — моя мотивация».
Однако в интернете можно встретить и сообщества поддержки «жертв» РПП. Например, «рпп в последствиях». В шапке группы коротко поясняется, что пищевое расстройство ведет к смерти. На стене закреплено сообщение девушки, которая борется с заболеванием и уже два года находится в ремиссии — она рассказывает, как встала на путь выздоровления.
«Кто еще в пути — знайте, что все возможно», — написано в посте.
По словам одной из участниц группы, «местный контингент уже осознал, какие страшные последствия бывают после РПП».
«Сначала ты убиваешь себя, а потом рассказываешь об этом, чтобы остановить других», — так она описала группу.
В паблике участницы делятся историями: одни хотят предостеречь подруг по несчастью, другие спрашивают, как им бороться с заболеванием.
Существует также сайт сообщества «Анонимные компульсивные переедающие» — на сайте указано, что обратиться за помощью можно с любым РПП.
«Мы работаем по программе “12 шагов”, точные инструкции которой описаны в книге “Анонимные Алкоголики”», — поясняется на главной странице.
Сообщество проводит встречи и лекции в Skype и Instagram, а также очные собрания. В последней соцсети можно найти аккаунт freehelp_center, позиционирующий себя как центр помощи с расстройствами пищевого поведения.
«Как грипп»
«В основном, если мы говорим, что такое расстройство пищевого поведения — это страх перед едой, навязчивые мысли о собственном несовершенстве. Иногда бывают дополнительные симптомы, такие как самоповреждение, навязчивое занятие разрушающими тело активностями — это может быть очищение, рвота, злоупотребление мочегонными, злоупотребление спортом», — отмечает главврач Центра изучения расстройств пищевого поведения Анна Коршунова.

У РПП, по ее словам, есть биологические предпосылки — они связаны с особенностями нервной системы.
«Это очень похоже на заболевание гриппом. Человек со сниженным иммунитетом, неважно по какой причине — родился ли он таким или это временное состояние, встречается с вирусом и заболевает. Рождается человек с определенным строением нервной системы, люди без этого строения не разовьют у себя расстройство пищевого поведения», — рассказывает она.
По словам психотерапевта Анны Черниговой, РПП — распространенный диагноз, две трети запросов в частной практике так или иначе связаны с теми или иными нарушениями пищевого поведения.
«XXI век считается веком депрессии, и история с компенсаторным удовлетворением через еду и выстраиванием нездорового отношения к ней дает людям некоторое мнимое облегчение, смещает депрессию в РПП», — объясняет она.
Очень часто расстройствами пищевого поведения страдают девочки-подростки, подчеркивает Чернигова.
«Это бич в подростковом возрасте. У меня, например, есть пациентки, которые находятся уже на той стадии, когда им нужно медикаментозное лечение. Страх выглядеть неидеально, иметь нестандартную фигуру, чрезмерное приукрашивание внешности в социальных сетях создают у подростков, чья психика еще нестабильна, абсолютно неадекватные ориентиры. Часто эти ориентиры вообще не достижимы или разрушают организм», — делится психотерапевт.
На этом фоне у девочек часто нарушается гормональный фон и пропадают месячные, добавляет Чернигова.
«РПП имеет психологическую природу, в основе лежат психосоматические причины — набор не пережитых, подавленных эмоций и чувств, который аккумулируется в нашей нервной системе и в какой-то момент переходит в физиологическое поле. Любые нарушения пищевого поведения формируются в первый год жизни, когда определяются основные сценарии: отношение к питанию, значимым объектам, матери, своему телу», — отмечает психотерапевт.
Справиться с РПП самостоятельно может лишь тот человек, который способен на глубокий анализ и рефлексию, но это может занять длительное время, предупреждает она. Если человек просто насильно перестраивает систему своего питания — это может помочь, но ненадолго. Чтобы полностью избавиться от заболевания, необходимо работать с его причинами.
«Психическая система имеет такую особенность: она делает откат, и в результате случается разбалансировка нервной системы, когда уже невозможно себя контролировать и ситуация усугубляется», — поясняет Чернигова.
Иллюстрации: Анна Лукьянова
Что такое расстройство пищевого поведения? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рахманов В. А., психиатра со стажем в 17 лет.
Определение болезни. Причины заболевания
Расстройство пищевого поведения (РПП) — это психическое заболевание, негативно влияющее на физическое и психическое здоровье человека, которое характеризуется ненормальным потреблением пищи.
РПП включает в себя нижеследующие подтипы:
При этом важно понимать, что ожирение не относится к РПП.
У людей с расстройством пищевого поведения часто встречаются тревожные расстройства, депрессия и химические зависимости.
Причины РПП во многом не ясны. Биологический и социальный факторы играют свои роли предположительно в равной степени.
Культурная идеализация худобы и стройности определённо вносит свой вклад в этиологию некоторых подтипов заболевания. О последнем утверждении говорит тот факт, что в развитых странах такое расстройство, как НБ, практически не диагностировалось до конца 1970 годов. [24]
Известно, что в США 20 миллионов женщин и 10 миллионов мужчин имели не менее одного эпизода РПП за свою жизнь.
Также известно, что расстройство поражает около 12% профессиональных танцоров. [3] Некоторые подтипы расстройства, такие как пикацизм и мерицизм, встречаются чаще у лиц с интеллектуальными нарушениями. [1]
В одном уточняющем британском исследовании показано, что проблемы питания у детей взаимосвязаны с РПП матери. Достоверной этиологической связи между поведением матерей в семье и развитием психических нарушений у детей выявлено не было. Однако, полагается, что успешное устранение проблем с питанием у детей должно включать работу специалистов по организации питания в семье и по улучшению качества отношений “мать-ребёнок” (снижение требовательности и конфликтности). [11]
Симптомы расстройства пищевого поведения
Неспецифическими физическими симптомами РПП являются слабость, утомляемость, чувствительность к холоду, редукция роста волос на лице у мужчин, нарушение эрекции, снижение либидо, потеря веса, задержка роста (у подростков). [29]
Охриплость голоса также может быть симптомом РПП (в том числе и маскированного). Голосовые связки поражаются вследствие гастроинтестинального рефлюкса — заброса желудочного содержимого в пищевод и глотку. Пациенты, которые регулярно вызывают у себя рвоту, часто страдают от проявлений рефлюкса.
Другие возможные проявления РПП — хроническая сухость во рту, глоссит (воспаление языка), паротит (воспаление околоушной железы), и артроз височно-нижнечелюстного сустава. [25]
Симптомы отдельных подтипов РПП
Нервная анорексия определяется тремя ключевыми признаками:
Нервной булимии свойствены следующие симптомы:
Переедание характеризуется:
Другие специфические подтипы РПП включают в себя атипичную НА и НБ, а также атипичное переедание. Эти расстройства отличаются отсутствием полной клинической картины аналогичных заболеваний:
Мышечная дисморфия предполагает:
МД возникает преимущественно у мужчин, особенно у тех, кто вовлечён в профессиональный спорт, где масса тела и его размеры являются важным соревновательным фактором. Однако в этом случае есть некая рациональная причина возникновения желания быть более мускулистым или иметь минимальное количество подкожного жира. По причине возникновения МД связана с нервной анорексией.
Пикацизм проявляется наличием аппетита к веществам, которые не являются пищей (например, потребление мела, льда, штукатурки, волос, металлов, камней, почвы, бумаги, стекла и фекалий). Это заболевание связано с другими состояниями и психическими расстройствами: посттравматическое стрессовое расстройство, семейная дисфункция, чувство брошенности у детей, беременность. [26]
Критериями пикацизма по DSM-4TR являются:
Данный вид расстройства может быть опасным для жизни и здоровья: заболевание может привести к хроническим интоксикациям, влияющим на физическое и умственное развитие детей, развитию острой хирургической патологии, глистной инвазии. Пикацизм чаще всего встречается у маленьких детей, беременных женщин и людей с нарушением развития, например при заболеваниях аутистического спектра. Любопытно, что пикацизм наблюдается у млекопитающих, в частности у собак.
Мерицизм — нарушение моторики желудка, сопровождающееся непроизвольной регургитацией пищи в ротовую полость с последующим пережёвыванием и повторным проглатыванием. Как правило, этот процесс зациклен и сопровождается внешне заметным сокращением мышц живота.
Данное расстройство редко возникает во взрослом и пожилом возрасте. Чаще оно встречается у детей грудного возраста («патологическое срыгивание»). В тяжёлых случаях может приводить к стремительной потере массы тела младенца, описаны случаи смерти. Причины грудничкового мерицизма не ясны. Считается, что провоцирующим фактором может быть недостаточный уход, крайняя эмоциональная отстранённость родителей.
Кроме младенцев расстройство диагностируется так же у детей раннего возраста и людей с когнитивными нарушениями. По данным исследований у последних распространённость достигает 10% и представляет собой серьёзную клиническую проблему.
В отличие от типичной рвоты, при мерицизме редко наблюдается тошнота, изжога, запах изо рта или боли в животе.
Регургитация (срыгивание) описывается пациентами как лёгкая и непринуждённая. У непереваренной пищи нет горького вкуса и запаха желудочного сока или желчи. Симптомы могут проявляться в любой момент приёма пищи и до двух часов после него. Процесс, как правило, завершается, когда пищевой комок становится кислым.
Неспецифические симптомы мерицизма:
Эти симптомы не связаны с эпизодами срыгивания и могут появляться в любое время.
Избегание/ограничение потребления пищи характерна следующая клиническая картина:
Психогенная (нервная) рвота встречается в качестве симптома тревожного расстройства, панического расстройства, депрессивного эпизода, посттравматической стрессовой реакции и ряда других расстройств. Опосредуется физиологическими особенностями пациентов и, как правило, не представляет диагностических трудностей, так как рассматривается в контексте основного заболевания. В качестве примера можно привести одно- или двукратную рвоту на пике панической атаки или в момент иного дистресса.
Так как НА, НБ и переедание являются наиболее изученными подтипами РПП, далее речь пойдёт преимущественно об этих заболеваниях.
Патогенез расстройства пищевого поведения
Социальные влияния
В современной европейской культуре идеальными характеристиками женской фигуры являются стройность и гибкость. В результате этого большинство молодых женщин США и Европы придерживаются какой-либо диеты, надеясь таким образом контролировать вес и улучшить фигуру. Неудивительно, что НБ наибольшим образом распространена именно среди женской части населения: ею страдают преимущественно женщины европеоидной расы среднего и выше среднего социального класса. Они соблюдают диету, так как хотят соответствовать идеологии своего социального слоя и формальным признакам «высокого положения» в социуме.
Любопытно, что противоположную тенденцию демонстрирует латиноамериканская и афроамериканская часть женской популяции, где именно пышные формы в сочетании со спортивным телосложением являются критерием превосходства и привлекательности.
Возможно, что глобализация и смешение культурных представлений о фигуре приведут в скором времени к некоторым изменениям критериев женской привлекательности. Так, наряду с рекламой и пропагандой стройности существует практически противоположные запросы в пластической хирургии (например, увеличение размеров ягодиц у женщин). Взаимопроникновение культурных представлений, обилие визуальных данных наряду с упрощением обмена мнениями в социальных сетях с большой долей вероятности изменят специфику и распространённость РПП. [12] [16] [31]
Диета
Желание быть стройной заставляет соблюдать диету. Диета в данном случае — строгое, нездоровое ограничение количества и, зачастую, качества потребляемой пищи. Наблюдения специалистов показывают, что после периодов диетических ограничений наступает своеобразный «откат»: возникает склонность к перееданию. Часто смену фаз «диета – переедание» вызывают стрессовые факторы (конфликты, ссоры, измены, разводы, увольнения и т.д.) Достоверные исследования показывают, что молодые женщины, уже соблюдающие диету, имеют больше шансов заболеть РПП. В частности, в одном британском исследовании было показано, что девочки–школьницы, сидевшие на диете, в 8 раз чаще страдали РПП.
Однако, соблюдение диеты не является фактором риска для переедания. Как уже отмечалось ранее, женщины, страдающие этой проблемой, намного реже соблюдают диету.
Несмотря на то, что существует достоверная связь между соблюдением диеты и возникновением расстройства, одной лишь диеты явно недостаточно для возникновения заболевания. Очевидно, что необходимо взаимодействие нескольких факторов. Одно из исследований факторов риска показало, что РПП наиболее часто развивается у женщин, склонных к ожирению и психическим расстройствам. В частности, расстройство личности эмоционально неустойчивое нередко сопровождается дисморфофобией (излишнее стремление к идеальности) и является параметром, прогнозирующим РПП. Существует мнение, что жёсткая диета является вариантом самоповреждающего поведения при этом личностном нарушении. «Зацикленность» на еде или её отсутствии отвлекает пациентов от переживания тяжёлой «эмоциональной боли», а тревога по поводу «несовершенства» собственной фигуры играет примерно ту же роль.
Каким же образом соблюдение диеты может способствовать развитию РПП у женщин?
Практика психотерапии показывает, что такие пациенты склонны непомерно завышать социальные стандарты по отношению к самим себе и страдают перфекционизмом. На уровне мышления эти нереалистичные стандарты буквально отгораживают женщин от полноценного общения с другими людьми. Получить объективную обратную связь от окружающих становится практически невозможно. В подобных условиях женщины, склонные придерживаться диеты, легко теряют контроль над эмоциями. Следом идёт когнитивная реакция по типу «всё или ничего». Этот феномен был назван «эффектом нарушения воздержания». Благодаря ему такие пациенты полностью перестают себя контролировать. Как результат они отказываются от возможности регулировать приём пищи и, в лучшем случае, переедают.
Неоднократные нарушения диеты, хаотичный приём пищи разрушают условно-рефлекторные связи организма, которые в норме регулируют нормальное питание. Например, резкое прекращение приёма пищи в связи со срочным намерением похудеть, без внимания к чувству насыщения, помноженное на отсутствие регулярности в питании, может отключить условные реакции насыщения, что, в свою очередь, вызовет приступ переедания.
Соблюдение диеты приводит и к нейрогуморальным последствиям. Так, даже краткосрочная диета может привести к серотониновой дисфункции в головном мозге. Серотонин — важнейший нейромедиатор, регулятор настроения и пищевого поведения. Его сниженный уровень связан с РПП (интересен факт, что недостаток серотонина в связи с диетой наблюдается только у женщин). В итоге формируется взаимное усиление двух предрасполагающих факторов: женщины чаще соблюдают диету из-за давления культуры и при этом существенно становятся уязвимыми к негативным последствиям даже умеренной диеты в связи с особенностью своей биологии. [5] [18]
Семейные факторы
РПП встречается у ближайших родственников пациентов. Распространённость НБ среди родственников пациентов, страдающих данным заболеванием, почти в 4 раза выше, чем у родственников здоровых людей контрольной группы. НА в 12 раз чаще встречается у родственников пациентов с НБ. Эта взаимозависимость доказывает наличие некой общей семейной предрасположенности. У родителей пациентов с РПП достоверно чаще выявляется ожирение и злоупотребление алкоголем. Показано, что появление НБ связано с избыточным критицизмом со стороны родителей пациентов. Чаще это выражается в виде нелицеприятных высказываний в отношении массы тела, фигуры или пищевых привычек девочек. [5]
Генетические факторы
Результаты известных на данный момент близнецовых исследований противоречивы. Некоторые отчёты демонстрируют до 30%, а иногда до 83% влияния наследственности на формирование РПП. Однако считать данные результаты достоверными нельзя в связи с малым размером группы испытуемых и сложностью описания фенотипа РПП. При этом полностью исключить наследственность РПП невозможно. Поэтому в интересах лечения заболевания следует считать, что генетика – это фактор, влияние которого должно быть и может быть сведено к минимуму. [9]
Классификация и стадии развития расстройства пищевого поведения
Согласно отечественной (МКБ-10) и зарубежной (DSM-V) классификациям, а также основываясь на российском клиническом опыте РПП подразделяют на следующие подтипы:
1. Нервная анорексия:
4. Мышечная дисморфия;
7. Избегание/ограничение приёма пищи;
8. Другие специфические подтипы;
9. Психогенная рвота.
Степени тяжести расстройства
Осложнения расстройства пищевого поведения
Симптомы осложнений различны и зависят от подтипа РПП, а также от степени тяжести заболевания. [28] К возможным осложнениям относятся:
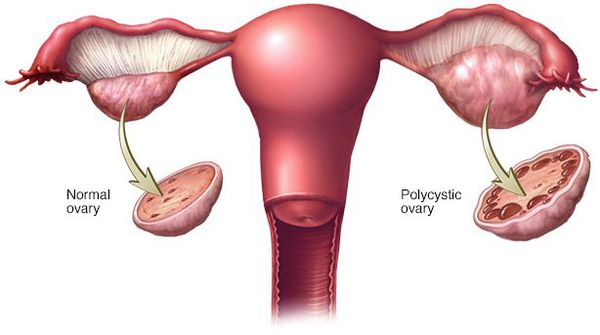
Синдром поликистоза яичников (СПЯ) — наиболее частое расстройство, которое поражает женщин с РПП. Несмотря на то, что данная патология, как правило, связана с ожирением, она может возникнуть и у человека с нормальной массой тела. Согласно исследованиям, СПЯ часто появляется при переедании и булимии. [19]
Диагностика расстройства пищевого поведения
Как правило, диагноз ставится врачом-психиатром на основании тщательно собранного анамнеза. Это утверждение в равной степени касается как распространённых, так и редко встречающихся форм РПП.
Лабораторная диагностика при подозрении на РПП не проводится. Однако в определении подтипа нарушения пищевого поведения могут помочь различные опросники, анкеты, тесты. Для того, чтобы установить наличие возможных осложнений, может потребоваться анализ крови или запись электрокардиограммы.
Стоит отметить, что мышечная дисморфия сложно поддаётся диагностике, так как осведомлённость медицинского персонала о таком диагнозе крайне низка, а люди, страдающие этим расстройством, имеют очень здоровый и благополучный внешний вид. [4]
Лечение расстройства пищевого поведения
При расстройствах пищевого поведения применяется комплексное лечение — психотерапевтические методики в сочетании с назначением психотропных препаратов и симптоматической терапией осложнений.
Фармакотерапия
Лечение антидепрессантами при НБ ранее было основано на предположении, что РПП является проявлением депрессивного эпизода. И хотя данная точка зрения впоследствии была опровергнута, факты говорят сами за себя: антидепрессанты доказывают свою эффективность в плацебо-контролируемых исследованиях.
СИОЗС (селективные ингибиторы обратного захвата серотонина), в частности флуоксетин, гораздо эффективнее помогают бороться с перееданием и НБ по сравнению с таблетированным плацебо. И хотя трициклические антидепрессанты также показали свою эффективность при лечении этих заболеваний, они всё же являются неосновными (запасными) средствами лечения. Это связано с более высокой токсичностью данных препаратов по сравнению с СИОЗС.
Однако есть неутешительные данные, согласно которым у большинства пациентов после отмены антидепрессантов возникают рецидивы заболевания. Поэтому при лечении РПП принято использовать комплексный подход, включающий в себя несколько видов психотерапии и двух- и трёхэтапное лекарственное сопровождение.
При НА показал свою эффективность атипичный нейролептик оланзапин. Он не только способствует набору веса, но и снижает уровень навязчивых идей, связанных с приёмом пищи и очищением ЖКТ. [5] Пищевые добавки с препаратом цинка также являются достаточно действенными средствами при РПП. [8]
Психотерапия
Методом выбора при лечении РПП является адаптированный вариант когнитивно-поведенческой терапии (КПТ). [30] Данный способ основывается на отслеживании негативных мыслей пациента, связанных с РПП, борьбе с ними и замене на конструктивное и положительное восприятие.
Так как человек нередко сталкивается с требованиями культуры «быть стройным», некоторые женщины начинают придавать избыточное значение массе собственного тела и фигуре. Как правило, начинается все с жёсткой диеты, не учитывающей последствий ограничения в еде. В результате многократно возрастает уязвимость к эмоциональным перепадам, импульсивности. За этим следуют приступы переедания, а всевозможные способы опорожнения ЖКТ являются попытками скомпенсировать последствия импульсивного переедания.
Очищение ЖКТ снижает тревожность по поводу потенциальной прибавки в массе тела и лишает чувства насыщения, которое регулирует приём пищи. Переедание, а вслед за этим очищение ЖКТ вызывает стрессовую реакцию, которая увеличивает самокритику, что, в свою очередь, провоцирует дальнейшее ограничение себя в еде и следующего за ним переедания.
После неоднократного повторения такого цикла переедание становится фактором, отвлекающим от источников стресса. Таким образом, по принципу негативного подкрепления, переедание «фундаментализирует» этот патологический круг. [5] Для того, чтобы прервать его, необходимо помочь пациенту осознать зависимость самооценки от фигуры, размеров тела и/или веса. Для этого необходимо отслеживать мысли, возникающие при потреблении пищи, а также ситуации, провоцирующие негативные привычки в питании.
Стоит отметить, что метод КПТ весьма эффективен при лечении такого РПП, как избегания приёма пищи. [14]
К другим методам психотерапии, используемым вместо или совместно с КПТ:
Лечение таких редких подтипов РПП, как пикацизм, мерицизм и психогенная рвота, заключаются, по большей части в следующем:
Госпитализация в психиатрический стационар
Применяется, в тяжёлых случаях, например при НА. Как правило, поводом становится отсутствие возможности выстроить полноценные терапевтические отношения с родственниками пациента и\или физическое истощение больного.
Прогноз. Профилактика
Оценка прогнозов, особенно в долгосрочной перспективе, достаточно сложна. Это связано, в первую очередь, со слабой унификацией критериев выздоровления. Считается, что для НА, НБ и переедания полная ремиссия на фоне лечения происходит с вероятностью 50-85%. Вероятность частичного выздоровления ещё выше. [6]
Так или иначе, для некоторых пациентов проблема приёма пищи остаётся таковой на всю оставшуюся жизнь.
Уровень смертности при НА — 5,4 на 1000 человек в год. Примерно 1,3 доли смерти связаны с суицидом. Смертность при НБ составляет 2 человека на 1000 людей в год. [2]
Профилактика РПП направлена на обеспечение здорового роста и развития детей и подростков. Также к профилактическим мерам можно отнести раннее выявление расстройства пищевого поведения, так как, безусловно, излечимость на ранних стадиях существенно высока В современном мире дети в возрасте от 5 до 7 лет уже воспринимают культурные сообщения, касающиеся тела и диеты. Поэтому профилактикой можно считать грамотное освещение этой темы, коррекция неверных представлений и недопонимания.
Нижеследующие аспекты можно обсуждать как с маленькими детьми, так и с подростками: