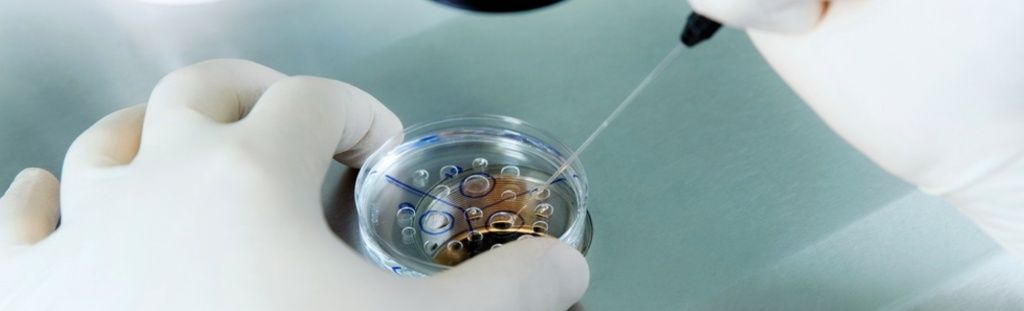
Что такое перенос в эко
Что делать в день переноса эмбрионов при ЭКО
Процедура переноса эмбрионов – подробно

После того как оплодотворение «в пробирке» состоялось, и эмбрион начал расти, перед врачами стоит задача — выбрать момент, когда лучше всего перенести его в полость матки будущей мамы. Какие могут возникнуть сложности с переносом эмбрионов?
Короткий отрезок времени, который подходит для переноса эмбрионов, называется «окно имплантации». Оно «открывается» примерно на шестые-восьмые сутки после овуляции. Задача репродуктолога всю программу ЭКО рассчитать так, чтобы в одно и то же время эмбрион находился в нужной стадии развития, а эндометрий был максимально готов для того, чтобы его принять.
Как определить «окно имплантации»
Точно определить момент «окна имплантации» можно только с помощью проведения биопсии, то есть взятия фрагмента ткани эндометрия на анализ. Однако это не значит, что при выполнении ЭКО каждой пациентке нужно проводить биопсию. Она используется исключительно по показаниям — при подозрении на патологию эндометрия.
Обычно достаточно УЗИ, проведенного опытным репродуктологом. Во время этого исследования «окно имплантации» определяется по толщине эндометрия. Оптимально она должна составлять девять-одиннадцать миллиметров в день переноса эмбрионов.
Какие проблемы могут возникнуть с «окном имплантации»
Почему по статистике при втором ЭКО шансы забеременеть выше? Одна из причин состоит в том, что, основываясь на проблемах во время первой попытки, врач предложит более подходящий протокол ЭКО. Это касается и «окна имплантации». Для примера опишу две такие ситуации:
Вообще, есть целый ряд причин, почему, несмотря на все старания репродуктолога, может не совпасть «окно имплантации» с оптимальным состоянием эмбриона. Если вы хотите себя застраховать от них, лучший вариант — это криопротокол. Тогда вы даете возможность специалистам отдельно выбрать идеальный эмбрион и отдельно привести в идеальное состояние эндометрий.
Что делать перед переносом эмбрионов в полость матки
Один из самых мучительных моментов для будущих родителей — это решение, сколько эмбрионов переносить в матку — один или два. Обычно планируют одного ребенка, но, с другой стороны, хочется подстраховаться и перенести два или даже три эмбриона. Но на самом деле в этой дилемме есть медицинский фактор.
Я не применяю европейский стандарт и переношу минимальное количество эмбрионов. Это резко снижает вероятность многоплодной беременности и ее прерывания на различных сроках.
Перед процедурой переноса эмбрионов я даю следующие рекомендации:
Стоит отметить, что процедура выполняется без обезболивания. Она очень комфортна и занимает буквально мгновение.
Что такое пробный перенос
Перенос эмбрионов — важный этап экстракорпорального оплодотворения, но, к сожалению, он не всегда заканчивается беременностью. Для повышения шансов на успех может использоваться пробный перенос.
Давайте сначала разберемся в «обыкновенных» видах этой процедуры. Перенос эмбрионов может быть легким или сложным.
Легкий перенос характеризуется минимальным риском травматизации эндометрия во время манипуляции и максимальным шансом наступления беременности. Легкими считаются 70% всех переносов.
Сложным называют перенос, если у врача возникают трудности с установлением катетера в полость матки. Он ведет к снижению шансов имплантации эмбриона, так может вызывать:
Чтобы оценить сложность процедуры, проводится пробный перенос. Он отличается тем, что выполняется пустым катетером, не содержащим эмбрионы.
Как проводится пробный перенос эмбрионов
Пробный перенос проводится точно так же, как и реальный. Вначале врач обрабатывает половые органы раствором, удаляя слизь и остатки препаратов, которые применялись интравагинально.
Затем он вводит катетер в полость матки под контролем УЗИ, минуя цервикальный канал. Пробный перенос может проводиться как обычным катетером, так и тренировочным. Последний отличается тем, что слепо заканчивается и имеет соответствующую маркировку.
Пробный перенос — это один из подходов, использующихся для решения проблемы сложного переноса. Он позволяет:
Пробный перенос может проводиться в разное время. Чаще всего он используется:
О лучшем времени пробного переноса мнение врачей неоднозначное. Некоторые считают, что лучше всего проводить процедуру как можно ближе к дате реального переноса. Они мотивируют это тем, что с течением времени происходит изменение сократительной активности, позиции и глубины матки. В результате информация, полученная доктором во время тренировочного переноса, становится неактуальной.
Другие врачи допускают, что проведение пробного переноса сразу после пункции фолликулов может негативно повлиять на шанс имплантации эмбриона. Поэтому рекомендуют делать его в начале лечебного или предшествующего ему цикла.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Свежий перенос эмбрионов или криоперенос
 Свежий перенос эмбрионов или криоперенос — что выбрать?
Свежий перенос эмбрионов или криоперенос — что выбрать?
Со времени рождения первого ребенка, зачатого с помощью процедуры экстракорпорального оплодотворения, были сделаны значительные прорывы в области вспомогательных репродуктивных технологий. Одним из самых успешных и применяемых методов стал метод криоконсервации репродуктивных клеток и тканей.
С быстрым развитием методов криоконсервации перенос замороженных эмбрионов стал альтернативой переносу в свежем цикле.
Свежий перенос – это перенос эмбрионов в полость матки в том же цикле, когда проводилась стимуляция яичников, пункция яйцеклеток, оплодотворение и культивация эмбрионов.
Криоперенос или перенос замороженных эмбрионов – это перенос оттаянных, ранее замороженных эмбрионов в полость матки.
Как происходит заморозка эмбрионов
Эмбрионы могут храниться неограниченное количество времени. Ультранизкие температуры позволяют полностью остановить все биохимические процессы внутри эмбриона и сохранить его в том состоянии, в котором он был заморожен. Например, в 2017 году из замороженного 25 лет назад эмбриона родился здоровый ребенок — и это не единственный такой случай.
Когда стоит замораживать эмбрионы?
Криоконсервация эмбрионов имеет огромные преимущества: увеличивает частоту наступления беременности на цикл стимуляции яичников, одновременно уменьшая риск развития синдрома гиперстимуляции яичников,уменьшает нагрузки на организм (Barnhart, 2014).
Вероятность наступления беременности и родов
Состояние эндометрия при имплантации эмбриона играет не последнюю роль для наступления беременности. Во время стимуляции яичников женский организм получает огромные дозы фолликулостимулирующих гормонов, которые приводят к изменению параметров эндометрия, а так же могут привести к синдрому гиперстимуляции яичников.
В криопротоколе имплантация проходит более физиологично, так как отсутствует стимуляция овуляции и пункция яйцеклеток.
В мае этого года в «Human Reproduction» вышла работа, где ученые наблюдали 20 687 женщин, вступивших в протокол ЭКО. Исследователи изучали число успешных родов при использовании замороженных эмбрионов.
Таким образом, можно сделать вывод, что эффективность криопереноса не только не уступает, но и превосходит по показателям результаты переносов эмбрионов в свежем цикле. Поэтому, за счет почти в 2 раза большей эффективности криопереноса, небольшие дополнительные расходы на заморозку эмбрионов, могут обернуться существенной экономией за счет снижения числа необходимых для достижения беременности циклов ЭКО.
Остались вопросы?
Всю актуальную и подробную информацию по хранению и транспортировке эмбрионов вы можете получить, позвонив по телефону: +7 (499) 116-53-90 или записавшись на консультацию.
Экстракорпоральное оплодотворение: этапы по дням цикла
Экстракорпоральное оплодотворение (ЭКО) – репродуктивная технология, направленное на преодоление первичного или вторичного бесплодия у семейных пар и одиноких женщин. Этот комплекс диагностических и терапевтических мер позволяет людям, не способным к зачатию естественными путем, стать счастливыми родителями здорового ребенка. Пройти процедуру ЭКО в Москве вы можете в нашем центре репродуктивного здоровья «За Рождение». У нас имеется современное оборудование, эффективные медицинские препараты и, главное, квалифицированные и опытные врачи, которые помогут вам преодолеть природные ограничения.
Подготовка к процедуре ЭКО
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Обследования перед ЭКО
Перед проведением экстракорпорального оплодотворения обоим родителям назначается комплекс диагностических процедур, целью которых является:
Стандартный комплекс диагностики для женщин перед ЭКО включает следующие процедуры:
Будущий отец также должен пройти стандартный цикл диагностических обследований, включающий:
По результатам обследований врач (гинеколог или андролог) составляет заключение, в котором определяет причину бесплодия, наличие возможных заболеваний у родителей, шанс на успешное наступление беременности. При необходимости он может назначить прохождение дополнительных диагностических процедур для уточнения диагноза.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Как делают ЭКО?
Экстракорпоральный способ оплодотворения как репродуктивная технология появилась в 1977 году, когда британскими специалистами впервые успешно удалось применить ее на живом человеке, в результате чего на свет появился здоровый ребенок. Подобные попытки делались и ранее, однако предыдущие тесты на людях по тем или иным причинам были безуспешны. Постепенно из разряда научного эксперимента технология ЭКО по мере своего развития перешла в категорию общепринятых методов лечения бесплодия и сегодня используется во всем мире.
Суть этой технологии хорошо отражена в ее просторечном названии – «зачатие в пробирке». Традиционное ЭКО заключается в следующем:
Разумеется, данная схема сильно упрощена – на практике это долгий и кропотливый процесс, включающий дополнительные промежуточные этапы, необходимые для повышения вероятности успешного зачатия. ЭКО не следует путать с другой похожей процедурой – искусственным осеменением, которая заключается в принудительном введении спермы в матку. В этом случае само оплодотворение осуществляется естественным путем.
Протоколы ЭКО
Существует несколько протоколов (программ) ЭКО, различающихся длительностью, наличием дополнительных мер и условиями применения. В настоящее время используются следующие из них:
Стандартный протокол ЭКО включает этап стимулирования яичников гормональными препаратами с целью вызвать образование нескольких фолликулов (и, соответственно, яйцеклеток) за один менструальный цикл. Это позволяет получить большее число эмбрионов, что увеличивает шанс на успешное наступление беременности.
Как проходит протокол ЭКО?
В настоящее время стандартный протокол является наиболее распространенным, все остальные являются его отдельными разновидностями. Поэтому на его примере разберем этапы ЭКО по дням цикла.
Стимуляция яичников (2-3 день цикла, продолжительность – 10 дней). Этот этап заключается в инъекциях гормональных препаратов для роста фолликулов:
Тип гормональных препаратов, их дозировка, режим приема назначается индивидуально для каждой женщины. Контроль над развитием фолликулов и синтезом яйцеклеток осуществляется при регулярных посещениях врача с помощью ультразвукового обследования. На заключительном этапе назначается инъекция триггеров овуляции, и через 35-36 часов осуществляется пункция. С применением стимуляции яичников за 1 менструальный цикл можно получить от 2 до 20 здоровых яйцеклеток (в зависимости от протокола).
Пункция яичников (15-16 день цикла). После созревания фолликулов врач осуществляет забор созревших яйцеклеток. Для этого женщине, находящейся под общей анестезией, во влагалище вводится ультразвуковой датчик, под контролем которого (тоже трансвагинально) специальной иглой прокалывается задняя стенка влагалища и каждый фолликул. Их содержимое вместе с яйцеклетками аспирируется и передается специалисту-эмбриологу, который оценивает каждую половую клетку и выбирает из них наиболее жизнеспособные. Сама пункция яичников при ЭКО занимает 15-20 минут, но в течение нескольких часов пациентка остается под наблюдением.
Оплодотворение (15-16 день менструации). Через 4-5 часов после получения фолликулярной жидкости отобранные яйцеклетки в инкубаторе смешиваются с концентрированной спермой. Для нормального зачатия необходимо, чтобы на 1 яйцеклетку приходилось примерно 50 тысяч жизнеспособных сперматозоидов. Если показатели спермы не удовлетворяют этому критерию, врач может назначить дополнительные тактики:
Оплодотворение осуществляется в инкубаторе, где поддерживаются условия аналогичные тем, при которых зачатие происходит естественным образом. При этом соединение сперматозоида и яйцеклетки (инсеминация) еще не означает оплодотворения – оно происходит позже.
Культивирование эмбрионов (2-6 дней). Спустя 16-18 часов после инсеминации уже проявляются первые признаки оплодотворения. Через 24-26 часов после соединения половых клеток эмбриолог проводит повторное исследование биологического материала и делает заключение об успешности/неуспешности оплодотворения.
Далее полученные эмбрионы содержатся в инкубаторе еще от 2 до 6 дней, в течение которых специалист наблюдает за их делением, оценивает качество и жизнеспособность зародышей. В настоящее время эмбрионы культивируются до достижения ими стадии бластоцисты, на которой они имеют больше шансов прижиться в матке.
Перенос эмбрионов. На 2-6 день после оплодотворения эмбрионы переносятся в полость матки женщины с помощью катетера. Как правило, для успешной имплантации достаточно 1-2 зародышей хорошего качества. Если эмбрионы недостаточно жизнеспособны, их количество при переносе увеличивают. Процедура осуществляется в клинике без наркоза и занимает в среднем 5-10 минут.
Оставшиеся после переноса здоровые эмбрионы сохраняются (криоконсервируются) для проведения возможных повторных циклов ЭКО, если текущая процедура не завершится успехом. По согласию обоих супругов эти зародыши также могут быть использованы как донорские для проведения экстракорпорального оплодотворения у других пациентов.
Если женщина по физиологическим или иным причинам не может выносить и родить ребенка, она может обратиться к услугам суррогатной матери. В этом случае ее оплодотворенная яйцеклетка подсаживается другой женщине, давшей на это добровольное согласие.
Перенос эмбрионов при ЭКО является последним этапом непосредственно самой процедуры. После него через 14 дней осуществляется анализ на хорионический гонадотропин и ультразвуковое обследование для подтверждения беременности.
Поддержка лютеиновой фазы при ЭКО
В естественном цикле менструации после овуляции вместо фолликула формируется временная железа (желтое тело). Она продуцирует небольшое количество гормонов (прогестерона и эстрогена), которые подготавливают организм женщины к вероятной беременности.
При ЭКО желтое тело продуцирует меньшее количество прогестерона в сравнении с «естественным» аналогом. Из-за этого изменения в организме женщины могут быть недостаточными для успешного наступления беременности. Поэтому сразу после пункции будущей матери назначаются дополнительные инъекции прогестерона, эстрогена или хорионического гонадотропина. Гормональная поддержка женщины осуществляется в течение всего первого триместра и направлена на поддержание нормального развития эмбриона после ЭКО.
Что делать после ЭКО?
Перенос эмбрионов в матку при ЭКО завершает эту процедуру, но для будущей матери начинается 9-месячный период вынашивания ребенка. Многие женщины опасаются, что после экстракорпорального оплодотворения необходимо в корне изменить свой образ жизни, отказаться от любой физической активности, обеспечить себе полный покой. Это не так – хотя некоторые аспекты действительно придется скорректировать, но какого-либо кардинального влияния данная процедура на повседневную деятельность не оказывает.
Женщинам, прошедшим процедуру экстракорпорального оплодотворения, нужно соблюдать следующие рекомендации:
После прохождения ЭКО женщине необходимо регулярно посещать гинеколога для обследований и проведения поддерживающей гормональной терапии. При появлении таких симптомов, как кровотечение, боли в животе, тошноты, рвоты, нужно срочно обратиться в клинику.
Вероятность наступления беременности после ЭКО
Экстракорпоральное оплодотворение на практике доказало свою эффективность в борьбе с бесплодием. Эта технология дает шанс стать родителями людям, которые не имеют никакой возможности зачать ребенка естественным путем.
Тем не менее, следует понимать, что результативность ЭКО может быть как положительной, так и отрицательной. Вероятность наступления беременности после этой процедуры составляет 50-70%, что сопоставимо с шансами на зачатие у здоровых людей при естественном оплодотворении. Эти числа могут изменяться в большую или меньшую сторону, что зависит от следующих факторов:
При неудачной первой попытке ЭКО оба родителя проходят дополнительные обследования для установления точной причины. По их результатам врач может назначить повторную процедуру или дополнительные меры, повышающие вероятность зачатия.
Осложнения при ЭКО
Необходимо также учитывать тот факт, что сама процедура ЭКО может нанести вред организму женщины. Как правило, наибольшую опасность представляет воздействие гормональных препаратов, назначаемых для ускорения роста и созревания фолликулов. При их передозировке, на фоне возможных эндокринных нарушений может возникнуть синдром гиперстимуляции яичников (СГЯ), который проявляется следующими симптомами:
Эти симптомы могут проявляться в различной степени в зависимости от тяжести СГЯ. Например, в легкой форме синдрома наблюдается только отек нижних конечностей, в средней и тяжелой – всего тела. Чтобы исключить любые негативные последствия, врач перед стимуляцией яичника назначает комплекс диагностических процедур, призванный выявить особенности гормонального фона, возможные сопутствующие заболевания (например, эндокринной системы) и т. д. В случае, если синдром гиперстимуляции все же наступил, специалист может скорректировать или полностью отменить курс гормональной терапии, применить дополнительные меры (плазмаферез, пункцию брюшной полости и т. д.).
К другим осложнениям, связанным непосредственно с самой процедурой экстракорпорального оплодотворения, относятся:
Любое из этих осложнений, независимо от вызвавшей их причины, является достаточным основанием для прерывания процедуры ЭКО.
Некоторые патологии, возникающие при экстракорпоральном оплодотворении, напрямую не связаны с этой процедурой, но могут развиться на ее фоне. Прием гормональных препаратов способен привести к эндокринным нарушениям, спровоцировать аутоиммунные заболевания, обострить хроническое протекание воспалительных процессов и т. д.
В заключение
Экстракорпоральное оплодотворение, являясь эффективным методом борьбы с бесплодием, требует от обоих родителей максимальной ответственности. Перед процедурой семейные пары и одинокие женщины проходят предварительную консультацию с врачом, который информирует их о шансах на наступление беременности, возможных осложнениях, дает соответствующие рекомендации по подготовке к процедуре. Этот этап необходим в том числе по психологическим причинам – он дает будущим родителям возможность объективно оценить свою готовность к ЭКО.
Важное значение имеет также вопрос – где лучше делать ЭКО? Из-за высокой сложности этой технологии, а также строгого государственного регулирования в данной области такие услуги предоставляют только крупные медицинские центры, имеющие соответствующую лицензию. Однако, они различаются по уровню оснащения, подготовки персонала и другим параметрам, поэтому выбирать клинику для ЭКО необходимо тщательно. В медицинском центре «За Рождение» есть все необходимое для того, чтобы шансы на успешное наступление беременности были максимально высокими, а сама она протекла без осложнений. Чтобы узнать подробнее о наших услугах, звоните по телефону +7 (800) 222-40-58.
Подсадка эмбрионов при ЭКО
В настоящее время процедура экстракорпорального оплодотворения вписалась в жизнь пациенток с диагнозом бесплодия как рутинная манипуляция, которая доступна практически каждой женщине, не способной самостоятельно зачать потомство. Еще пару десятилетий назад такие методы вспомогательной репродуктивной медицины были недоступны практически никому. Эта методика подарила жизнь тысячам детей, которые бы не имели бы шанса на существование без применения новейших технологий в сфере репродуктивной медицины. Как проверить очередь по эко?
Протокол экстракорпорального оплодотворения имеет свою определённую схему – план проведения манипуляций, приема определенных доз препаратов различных групп. Протоколов в системе вспомогательных репродуктивных технологий существует несколько, однако примерный план у них одинаков и состоит из таких последовательных этапов:
Последствия после ЭКО: осложнения и побочные эффекты
Подготовка к переносу эмбрионов при эко заключается в заборе яйцеклеток и их дальнейшее оплодотворение, а также культивирование эмбрионов. Полученный биоматериал в виде яйцеклеток оплодотворяется сперматозоидом и полученные зиготы выращиваются в течении нескольких дней. Когда они достигают необходимого состояния, принимается решение врачом-репродуктологом о переносе эмбрионов при ЭКО.
Количество эмбрионов при ЭКО
Один эмбрион при ЭКО переносится редко. Обычным количеством подсаживаемых эмбрионов является 2. Женщины старшего возраста после 40 лет могут получить эмбрионы при эко в количестве трех. Так как риски неудачной подсадки и имплантации с возрастом увеличиваются.
Бытует мнение о том, что криоконсервированные эмбрионы по качеству материала хуже, чем только оплодотворенные яйцеклетки и пересаженные сразу. Однако, никаких научных подтверждений этому факту нет. Изучения отдаленных последствий в силу молодости репродуктологии еще не производилось, но дети, полученные с применением криоконсервированных эмбрионов ничем не отличались по наличию каких-либо специфических нозологий, от эмбрионов, перенесенных без заморозки и симптомы внематочной беременности после ЭКО могут проявится в обеих млучаях.
Пересадка эмбрионов при ЭКО: правила для бедующих родителей перед процедурой.
ЭКО: перенос эмбрионов и правила для мужчин
Перед сдачей биоматериала для выполнения протокола экстракорпорального оплодотворения мужчине необходимо:
Подготовка к подсадке эмбрионов при ЭКО
Как же врачи-репродуктологи выбирают именно те эмбрионы, которые необходимо перенести в полость матки? Отбор происходит наиболее жизнеспособных особей, которые выявляются в зависимости от числа делений, временного промежутка при дроблении, положительных результатах предимплантационного генетического исследования.
ЭКО: перенос и правила поведения в день непосредственно перед манипуляцией.
При использовании ЭКО подсадка является самым волнующим моментов за время всего протокола. Это процедура подсадки при ЭКО эмбрионов в полость матки для их прикрепления и имплантации в эндометрий, и если это произойдет – то женщина станет беременной.
Результат этой процедуры зависит от многих факторов, на которые врачи способны воздействовать, и на которые они не имеют никакого влияния.
Процедура переноса эмбрионов не требует никаких видов анестезии и является абсолютно безболезненной, кроме психо-эмоционального дискомфорта женщины. Процедура выполняется утром. Женщина находиться в гинекологическом кресле. Перенос осуществляется при помощи туберкулинового шприца, который соединен с катетером, через который эмбрионы попадают в полость матки.
Врачи действуют отнюдь не вслепую, а руководствуются данными ультразвукового исследования. Продолжительность переноса составляет до пяти минут, после чего выполняется удаление катетера и контроль его на наличие эмбрионов. Процедура очень щепетильна и должна выполняться квалифицированным специалистом.
Двойной перенос эмбрионов: ЭКО – метод для увеличения шансов наступления беременности.
Суть метода состоит в переносе зародышей на второй, пятый либо третий, шестой дни его развития. Шансы забеременеть увеличиваются вдвое при применении данной методики. Единственным для кого-то минусом. А для кого –то и плюсом является высокая вероятность наступления многоплодной беременности. Однако она несет с собой кроме двойной либо тройной радости и двойную-тройную нагрузку на организм женщины, что не всегда заканчивается хорошим результатом. Еще одним осложнением такого метода является высокий риск развития внематочной беременности.
ЭКО после подсадки эмбрионов: как должна себя вести женщина
После проведения процедуры женщине рекомендуется полежать в течении получаса-часа. Это выполняется более для психо-эмоционального спокойствия женщины.
Женщины, вставая с гинекологического кресла сразу задаются вопросом «Когда прикрепляется эмбрион после переноса ЭКО?». Все процессы организма индивидуальны и средним значением является срок в семь дней. На процесс имплантации ни женщина, ни врачи репродуктивной медицины повлиять не могут, поэтому единственным выходом остается ожидание и правильное питание после ЭКО.
Следующим этапов эко после подсадки является наблюдение. Также возможно замораживание эмбрионов при ЭКО.
Какое самочувствие может быть у женщины, подвергнутой переносу эмбрионов и может ли она почувствовать беременность?
После проведения таковой манипуляции пациентка может предъявлять жалобы на:
Это субъективные ощущения, не несущие какой-либо правдивой информации о состоянии беременности. Эти признаки и жалобы могут быть вызваны применением медицинских препаратов, применяемых в протоколе. Женщине больше ничего не остаётся, как ограничить психо-эмоциональные и физические нагрузки и смиренно ждать.
Некоторые женщины могут испытывать дизурические явления, которые проявляются в частом мочеиспускании, объясняются давлением увеличенной матки на мочевой пузырь. Нагрубание и болезненность молочных желез так же может быть признаком беременности из-за влияния на них высокой дозы прогестерона при беременности. А некоторые женщины жалуются на появление на белье капли крови уже в подавленном состоянии, уверенные в том, что это признаки неудачного ЭКО, в слезах бегут к своим врачам.
Но не всегда появление этой симптоматики говорит о негативных последствиях. Часто, процесс имплантации сопровождается травмированием мелких сосудов эндометрия и именно этот признак, совсем наоборот, может говорить об удачном внедрении эмбриона в эндометрий и сигнализировать о наступлении беременности. Больше о том. когда после ЭКО когда делать тест на беременность нужно уточнить у врача
И даже такой признак как задержка менструального кровотечения ни о чем ни о хорошем, ни о плохом в первые дни не скажет. Она как может быть верным признаком наступившей беременности, так и при ее отсутствии быть причиной гормонального сбоя, связанного с приемом препаратов в протоколе экстракорпорального оплодотворения. Таким образом, возможна задержка месячных после неудачного ЭКО.
И только лишь анализ крови на уровень ХГЧ или проведенное ультразвуковое исследование могут дать гарантию ответа на вопрос забеременела ли женщина либо нет. Или же положительный тест на беременность. В отличии от положительного, отрицательным он может быть в первые дни задержки в следствии низкого уровня ХГЧ и маточной благополучно развивающейся беременности.
Если при лабораторной диагностике врачи получают показатель, равный 50-100 МЕд/мл, то эти значения принимаются как сомнительные, но продолжается поддержка лютеиновой фазы препаратами прогестеронов. Если же результаты выше 200-100 Мед/мл, то можно судить о благополучном течении беременности, а при показателях выше 300можно предположить о наличии в матке многоплодной беременности.
Приживаемость эмбрионов при ЭКО зависит от многих факторов и во многих случаях нельзя точно сказать, что послужило причиной неудачного протокола. В том числе от правильной поддержки беременности прогестероном и контроля какие симптомы после переноса эмбрионов ЭКО по дням.
Однако, специалисты в области репродуктологии утверждают, что не стоит прекращать прием гестагенов до 12 недель беременности как минимум, а при наличии показаний оставить его, корригируя дозировку в зависимости от клинической ситуации.
С целью поддержки лютеиновой фазы применяются такие препараты. Как утрожестан – микронизированный прогестерон, дюфастон, лютеина.
Очень дискутабельным вопросом является путь введения прогестерона, который может быть пероральным и влагалищным. Одни специалисты склоняются к введению капсул во влагалище, другие – категорически против него. Однако известно точно, что при пероральном приеме эффекты утрожестана имеют системный характер, чего нельзя сказать о влагалищном применении. А для беременной очень важно действие прогестерона на все рецепторы, имеющиеся во всех органах и тканях.
Большие дозы препаратов могут вызывать свойственные для них побочные эффекты в виде головокружения, тошноты, рвоты. Но чтобы сохранить желанную беременность, женщины готовы терпеть это и даже больше.
Правила поведения женщины после переноса эмбрионов.
Чтобы процесс имплантации эмбриона прошел максимально гладко и эффективно. Женщина должна придерживаться определенных норм, с которыми ее обязан ознакомить ее лечащий врач:
Признаки неудачного эко после подсадки
Встречаются случаи, когда перенос эмбрионов не дал результата и имплантация та и не произошла. Такая ситуация характеризуется появлением признаков:
В итоге, нужно сказать, что этап переноса эмбрионов в полость матки является одним из основных этапов проведения протокола экстракорпорального оплодотворения. При наличии диагноза и заключения врача о том, что вы действительно нуждаетесь в проведении процедуры экстракорпорального оплодотворения, этот, а так же остальные этапы базовой программы ЭКО, Вы можете осуществить бесплатно за счет ОМС, подав заявку на сайт.
 Свежий перенос эмбрионов или криоперенос — что выбрать?
Свежий перенос эмбрионов или криоперенос — что выбрать?