что такое фетальная фракция в тесте панорама
Методология теста Панорама
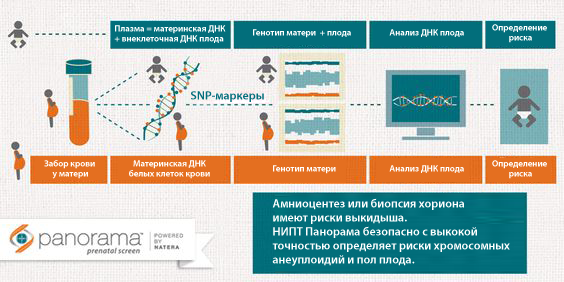
Революцию в скрининге на фетальные анеуплоидии совершили неинвазивные пренатальные тесты, анализирующие вкДНК в плазме крови матери. Поскольку фетальная вкДНК проходит через плацентарный барьер и поступает в кровоток матери, простой отбор крови у матери обеспечивает средства для обнаружения фетальных копий хромосом, не подвергая плод рискам, связанным с инвазивными процедурами. Анализируемая вкДНК представляет собой смесь ДНК матери и плода, процент ДНК плода называется «фетальная фракция». Было показано, что фетальная фракция положительно коррелирует с гестационным возрастом и отрицательно коррелирует с весом матери. Точное определение фетальных копий хромосом с использованием вкДНК, изолированной из плазмы крови матери, требует амплификации вкДНК и последующего биоинформационного анализа. На настоящий момент имеется два основных биоинформационных подхода: «количественные» методы или методы подсчета первого поколения, используемые большинством тестов, основанных на вкДНК, и подход второго поколения, используемый Natera, который включает в себя информацию генотипирования, основанную на однонуклеотидных полиморфизмах (SNP).
Первое поколение: методология подсчета
Количественные методы подсчета сравнивают относительное количество считанных последовательностей от интересующей хромосомы, например хромосомы 21 (трисомия по которой приводит к синдрому Дауна) с эталонной хромосомой или набором хромосом, для которых предполагается эуплоидность. Хотя этот подход эффективен для обнаружения трисомии 21 и трисомии 18, он с меньшим успехом обнаруживает трисомию 13 или анеуплоидии половых хромосом.20-24 Метод подсчета не способен обнаружить триплоидию, которая, по оценкам, возникает приблизительно в 1 случае на 2000 случаев беременности на 12 неделях,25,26 и которая может привести к тяжелым аномалиям плаценты и плода вместе с повышенными рисками спонтанного аборта, пре-эклампсии и гестационной трофобластической неоплазии. Метод учета также не способен различать генотипы матери и плода, что может стать проблемой в случае дупликаций у матери. Этот метод также не дает возможности обнаружения синдрома «исчезающей двойни»; как аномалии матери, так и беременность с синдромом «исчезающей двойни» приводят к ложноположительным результатам для плода.27-30 Так как фетальная фракция вкДНК на самом деле происходит из плаценты, существуют случаи, когда фетальная и плацентарная ДНК различаются вследствие ограниченного плацентарного мозаицизма. Этот тип мозаицизма возникает при 1–2% беременностей31-33 и может являться причиной ложноотрицательных и ложноположительных результатов как для методологии подсчета, так и для методологии, основанной на SNP.
Второе поколение: методология, основанная на SNP
Тест Panorama является единственным доступным подходом NIPT, специально нацеленным на SNP для определения плоидности. Этот подход выделяет ДНК матери из ее лейкоцитов, осуществляет секвенирование и использует эту информацию для «вычитания» генотипа матери из образца плазмы. Это обеспечивает более надежные данные о генотипе плода и более высокую точность даже при фетальных фракциях не более 2,8%. Тест Panorama направлен на 13 392 SNP, охватывающих хромосомы 21, 18, 13, X и Y; дополнительные наборы SNP являются целью для обнаружения микроделеций. Затем используется запатентованный алгоритм для скрининга на фетальную хромосомную анеуплоидию и пол плода. Способность различения вкДНК матери и плода также позволяет Panorama идентифицировать синдром «исчезающей двойни» и дупликации матери и может привести к идентификации ранее не выявленной микроделеции, например синдрома делеции 22q11.2 у матери. Так как для теста Panorama не требуется эталонная хромосома, он уникальным образом способен обнаруживать триплоидию и полностью молярную беременность.
Валидационное исследование на хромосомы 13, 18, 21, X и Y показало значения чувствительности 100% для трисомии 21 и трисомии 13, 96% для трисомии 18 и 90% для моносомии X; по каждому показанию к применению были получены значения специфичности не менее 99,9%.2 Значения диагностической ценности положительного результата (PPV) для результата «высокий риск» были определены после крупного клинического валидационного исследования Panorama.1 PPV в этом исследовании составили 90,9% для трисомии 21, 93,1% для трисомии 18, 38,1% для трисомии 13 и 50,0% для моносомии X.1 В валидационном исследовании микроделеций34 сообщались значения чувствительности более 97% и значения специфичности более 99% для каждого состояния микроделеций. Клиническая валидация обнаружения микроделеций продолжается в настоящее время.
Неинвазивные пренатальные тесты: новые возможности дородовой диагностики
Пренатальный скрининг — это мероприятия, которые позволяют получить данные о здоровье малыша, находящегося в утробе.
Скрининг во время беременности помогает уточнить срок беременности, а также определить нет ли хромосомных аномалий у плода или грубых, абсолютно летальных пороков развития.
Хромосомные аномалии — это изменения числа хромосом или их структуры. У человека в каждой клетке организма кроме половых, содержится 46 хромосом, 22 из них парные: одна хромосома передается от матери, другая от отца. 45 и 46 хромосомы определяют пол человека, поэтому кариотип нормального здорового мужчины — 46, XY; женщины — 46, XX.
В России пренатальный скрининг проводится трижды во время беременности: в первом, во втором и третьем триместре. Скрининг первого и второго триместра включает измерение биохимических показателей крови и выполнение ультразвукового исследования, поэтому называется комбинированный.
В третьем триместре беременным выполняют только УЗИ.
Метод комбинированного скрининга — это косвенный метод оценки количества хромосом будущего ребенка.
С 11 по 13 неделю выполняется первый пренатальный скрининг. Во время выполнения УЗИ, врач определяет точный срок беременности, размеры плода, его пропорции.
Для биохимического скрининга исследуют на два гормона крови: b-ХГЧ и PAPP-A. Данные УЗИ и лабораторные результаты оцениваются вместе с помощью программы, которая рассчитывает генетический риск.
Для каждого параметра УЗИ и биохимического показателя существуют референтные интервалы, границы нормы. В случае выявления отклонений результатов, женщина получает направление на выполнение уточняющих процедур, в том числе инвазивных тестов: амниоцентеза или биопсии ворсин хориона. Однако их назначение не всегда оправдано, поскольку при биохимическом скрининге, ложноположительные результаты встречаются с частотой 4–5%. Из 20 женщин, у которых выявлен высокий риск и которым выполнили инвазивный подтверждающий тест, только у одной патология будет подтверждена, а у 19 из 20 выполнение процедуры будет не оправдано.
Опасность инвазивных методов дородовой диагностики
Инвазивные методы дородовой диагностики — диагностические процедуры, выполнение которых происходит при наличии определенных показаний. Для генетических исследований, анализ выполняется из ткани плаценты (биопсия ворсин хориона), околоплодной жидкости (амниоцентез) или пуповинной крови (кордоцентез). В 99% анализ даст точный ответ, есть ли патология числа хромосом у плода или нет. Но инвазивные манипуляции представляют опасность для здоровья малыша и несут переживания матери. Выполнение связано с риском потери беременности в 2–10% случаев.
Перед инвазивной процедурой стоит пройти НИПТ
НИПТ представляет альтернативу биохимическому скринингу. Его назначение целесообразно после обнаружения высокого риска синдрома Дауна, синдрома Эдвардса или иного генетического нарушения по данным биохимического скрининга. При желании, НИПТ может заменить биохимический анализ. НИПТ оправдывает проведение инвазивных методов и позволяет беременной женщине сохранить свое здоровье и здоровье будущего ребенка.
НИПТ определяет присутствие дополнительной хромосомы в 21, 13, 18 парах хромосом, а также нестандартное число хромосом — 69 вместо 46 (триплоидия).
НИПТ оценивает риск патологии половых хромосом. Появление дополнительной X или Y-хромосомы приводит к развитию стойких генетических синдромов.
В исключительных случаях, НИПТ выявляет микроделеционные синдромы, при которых отсутствует небольшая часть генетической информации.
Как дополнительная опция, анализ определяет пол ребенка.
НИПТ анализирует генетическую информацию ребенка по крови матери. Предметом исследования является внеклеточная ДНК. В кровь матери попадает ДНК из трофобласта — внешнего листка зародыша, из которого формируется плацента. В процессе развития эмбриона, клетки трофобласта обновляются. Часть клеток отмирает и попадает в кровоток. По мере роста и развития плода, количество клеток плаценты увеличивается, соответственно растет процент фетальной ДНК. К 9-ой неделе развития эмбриона, количество фетально-плацентарной ДНК составляет 10% от материнской.
Этапы проведение анализа
На первом этапе кровь центрифугируют и выделяют ДНК. Вторым этапом является увеличение числа копий ДНК и создаются геномные библиотеки для каждой женщины. Происходит расшифровка генома матери и ребенка и сравнение. Третий этап — анализ данных и обработка с помощью математического алгоритма. Завершающий этап получение отчета.
Если принцип один, в чем отличия?
Основная проблема при работе с фетальной фракцией ДНК — разделение генетической информации матери и плода.
Разница в методологии анализа и обработке данных привела к существованию несколько НИПТ: Panorama, Arioza, Veracity и др.
Для анализа последовательности внеклеточной ДНК используются два биоинформационных подхода: количественный и технологии подсчета однонуклеотидных полиморфизмов (SNP).
В Количественном методе подсчета сравнивают относительное количество последовательностей интересующей хромосомы с эталонной хромосомой. В качестве сравнения может использоваться набор хромосом, для которых предполагается эуплоидность. Метод имеет недостаток — эффективен в выявлении риска анеуплоидии 21 и 18, но не 13 хромосомы.
Пренатальный тест Panorama использует метод сравнения SNP материнской и фетальной ДНК. Генотип материнской ДНК, полученной из лейкоцитов крови, «вычитается» из образца плазмы. Благодаря технологии, чувствительность метода составляет 99%.
10 причин, почему ДНКОМ выполняет НИПТ Panorama
В лаборатории ДНКОМ мы выбрали исследование «тест Panorama» по следующим причинам:
Важно помнить об ограничениях теста:
Результат теста Panorama содержит отчет с указанием индивидуальных рисков по каждой хромосоме, PPV и NPV, % фетальной ДНК и пол ребенка. Анализ выдается на двух бланках, один из которых представляет американский оригинал.
Обязательно после получения результатов проконсультироваться с Вашим акушер-гинекологом и генетиком.
Знание особенностей методологии НИПТ и достоинств поможет принять правильное решении в выборе теста для себя и своего будущего ребенка.
НИПТ Panorama расширенная панель (13 синдромов): исследование риска трисомий 21, 18, 13, анеуплоидий половых хромосом, триплоидии, 5 распространенных микроделеций (22q, 1p36, 5p (синдром кошачьего крика), 15q (синдромы Прадера-Вилли и Ангельмана) и пола плода
Расширенная панель позволяет оценить риски для плода по основным хромосомным трисомиям, анеуплоидиям половых хромосом, триплоидии и группе распространенных микроделеционных синдромов (всего 13 синдромов) и определить пол плода.
В отчет включены 10 синдромов:
Статус риска еще 3 синдромов сообщают дополнительно в случае их выявления:
Данный тест подходит ТОЛЬКО для одноплодной беременности, включая беременность, достигнутую путем ЭКО с собственной яйцеклеткой.
Общая информация о тесте Panorama:
Любая панель Panorama возможна с 9 недель беременности.
Для беременности двойней тест может обеспечить информацию о зиготности, определить пол и индивидуальный уровень фетальной фракции для каждого плода, а также риск синдрома Шершевского-Тернера (моносомии Х) для монозиготной двойни.
Тест Panorama не может оценить риски хромосомной патологии при беременности с исчезнувшим близнецом (может только выявить это состояние) и не позволяет исключить мозаицизм у плода и/или плацентарный мозаицизм по исследуемым хромосомам. Не проводится при наличии у беременной онкологического заболевания, фактов трансплантации (пересадки) органов или костного мозга. НИПТ не проводится при многоплодной беременности больше двух плодов.
После переливания крови тест возможен спустя 48 часов после процедуры.
При наличии изменений по УЗИ плода обязательна консультация врача-генетика перед сдачей любых скрининговых тестов!
1. Беременность (одноплодная или двойней) со сроком 9 – 10 недель и больше у любой женщины;
2. Возраст беременной 35 лет и старше;
3. Наличие в анамнезе рождения ребенка с хромосомными заболеваниями и множественными аномалиями, случаи мертворождений;
4. Беременные, имеющие отклонения по результатам биохимического скрининга 1 триместра (группа «высокого риска при отказе от инвазивной диагностики и категория «среднего» риска).
Никакой особой подготовки к исследованию не требуется. Следует придерживаться стандартных рекомендаций для сдачи крови на скрининг:
— Накануне и в день сдачи анализа исключить жирную, острую и копченую пищу, не употреблять алкоголь.
— Возможность сдать кровь не зависит от времени приема пищи, допустим легкий перекус.
Что такое фетальная фракция в тесте панорама
Неинвазивное пренатальное тестирование (НИПТ), также известное как анализ внеклеточной ДНК и неинвазивный пренатальный скрининг (НИПС), является важным дополнением к ряду скрининговых тестов на хромосомные аномалии плода.
Уже есть достаточно доказательств того, что НИПТ превосходит другие методы скрининга. Тем не менее, НИПТ имеет ограничения и особенности, которые должны понимать назначающие тест врачи и их пациенты.
Эта статья составлена на основании клинических данных и рекомендаций профессиональных сообществ (ACOG, EBCOG, РОАГ). В ней кратко описывается техническая основа анализов НИПТ и сравниваются характеристики производительности НИПТ с существующими скрининг-тестами. Также здесь обсуждается клиническое использование НИПТ.
Несмотря на то, что чувствительность и специфичность теста, как ожидается, останутся неизменными среди широкой популяции, PPV теста варьируется в зависимости от распространенности состояния в данной популяции. Чем реже состояние в данной популяции, тем ниже PPV, в то время как чувствительность и специфичность остаются неизменными.
В этом же примере у 1% женщин, получивших отрицательный результат, ожидается беременность с патологией (ложный отрицательный результат).
НИПТ является общепризнанным методом антенатального скрининга трисомии 21, 18, 13 и некоторых других хромосомных аномалий. При правильном использовании он повышает частоту выявления хромосомных аномалий у плода, снижая количество необходимых инвазивных процедур. И все же до сих пор многие врачи недостаточно осведомлены об особенностях этой технологии, ее преимуществах и недостатках. Понимание научной основы НИПТ, а также показаний для клинического использования теста и ограничений позволит врачам проводить оптимальный скрининг.
Пренатальный скрининг на хромосомные аномалии проводится для выявления женщин с повышенным риском патологии плода. Скрининг также помогает им принимать обоснованные решения о том, следует ли перейти к диагностическому инвазивному тестированию. [1]
Клинически значимые хромосомные аномалии плода обычно связаны с избытком или нехваткой генетического материала. Они могут отличаться по размеру от небольших сегментов хромосом (микродупликации или микроделеции) до целых хромосом (анеуплоидии). [2]
Наиболее распространенной хромосомной аномалией является трисомия 21 (дополнительная копия хромосомы 21), которая вызывает развитие синдрома Дауна. Другие анеуплоидии плода обычно связаны со спонтанным прерыванием беременности, но некоторые, особенно трисомия 18 и 13, могут закончиться рождением ребенка. Большинство случаев трисомии 21, 18 и 13 возникает de novo (как спонтанное событие), хотя в редких случаях может иметь место хромосомная перестройка у родителей, такая как транслокация. Вероятность каждой из этих трех анеуплоидий увеличивается с возрастом матери. [3]
Диагностическое тестирование требует инвазивной процедуры. Оно проводится между 11 и 14 неделями беременности путем взятия пробы ворсин хориона (CVS). Кроме того, после 15 недель беременности с помощью амниоцентеза проводят забор околоплодных вод. [5] Обе процедуры сопряжены с некоторым риском внезапного прерывания беременности. Степень риска обычно указывается как 0,5–1%, хотя последние метаанализы предполагают, что на самом деле риск, связанный с инвазивной процедурой, может быть намного ниже. [6]
После проведения инвазивной диагностики проводится генетический анализ клеток плода. Самым информативным методом анализа количества и структуры хромосом является микроматричный хромосомный анализ. [2]
Внеклеточная ДНК (cfDNA) состоит из коротких фрагментов ДНК, которые выделяются в плазму в результате нормального клеточного обмена и быстро выводятся из кровообращения. У беременной женщины большая часть cfDNA выделяется из собственных клеток. Тем не менее, некоторая часть, содержащая генотип плода, также выделяется из наружного слоя клеток трофобласта плаценты. [7] Доля cfDNA, полученная из трофобласта, называется фетальной фракцией или фракцией плода. Существует широкий диапазон норм фракций плода. Среднее значение на 10 неделе беременности составляет около 10%. [8]
Как правило, в анализах НИПТ исследуется доля cfDNA, полученная из специфических хромосом. Анеуплоидия плода может привести к отклонению этих пропорций от ожидаемых значений, и для определения значимости таких отклонений применяются статистические тесты. [9], [10] Поскольку большая часть cfDNA является материнской, для выявления аномалии конкретной фетальной хромосомы требуется достаточная доля фракции плода. Поэтому многие анализы НИПТ учитывают минимально допустимый уровень фракции плода, и образцы с долей плода ниже определенного порога не дают результата. [8], [11], [12]
НИПТ может проводиться в любой момент беременности, начиная с 10 недель, чтобы повысить вероятность достаточной фракции ДНК плода. НИПТ обычно требует особой формы запроса и может быть рекомендован доктором (врачом общей практики или акушером), который участвует в дородовом наблюдении пациентки.
НИПТ по сравнению с комбинированным скринингом первого триместра
С помощью скрининга первого триместра можно добиться уровня обнаружения 80% для трисомии 21, 18 и 13 с частотой ложноотрицательных результатов 20%. [4], [13] В объединенном мета-анализе частота обнаружения по различным методам НИПТ составила чуть более 99% для трисомии 21, 96% для трисомии 18 и 91% для трисомии 13. Совокупный уровень ложноотрицательных результатов был 0,012%. [14]
Помимо снижения ложноотрицательных показателей важными клиническими параметрами являются положительные и отрицательные прогностические значения (PPV и NPV) скринингового теста. Эти значения частично зависят от календарных характеристик теста, но также меняются в зависимости от распространенности тестируемого состояния в популяции. [15] Низкая распространенность патологии приведет к снижению PPV и увеличению NPV скринингового теста, тогда как высокая распространенность будет иметь противоположный эффект.
Прогнозируемые PPV и NPV могут быть смоделированы для трисомии 21, предполагая, что уровни обнаружения составляют 99% и 90% и ложноотрицательные значения 0,012% и 20% для НИПТ и скрининга первого триместра соответственно. Таблица 1 показывает PPV результата скрининга высокого риска и NPV результата скрининга низкого риска для трех групп с разными уровнями исходного риска.
| Таблица 1. PPV и NPV cFTS и НИПТ зависят от исходного риска | ||||
| Исходный риск | PPV cFTS | PPV НИПТ | NPV cFTS | NPV НИПТ |
| 1 к 4 (очень высокий риск) | 88,2% | 99,7% | 96,6% | 99,7% |
| 1 из 300 (обычное ограничение сFTS для инвазивного тестирования) | 7,0% | 76,8% | >99,9% | >99,9% |
| 1 на 950 (риск для 25-летнего при 12-недельной беременности) | 2,3% | 51,1% | >99,9% | >99,9% |
| cFTS, комбинированный экран первого триместра; НИПТ, неинвазивное пренатальное тестирование; NPV, отрицательная прогностическая ценность; PPV, положительная прогностическая ценность | ||||
Результат НИПТ может оказаться недостоверным по техническим причинам. Например, поскольку НИПТ основан на подсчете статистики, всегда будет небольшое количество статистических выбросов. Существует также несколько потенциальных биологических причин ложноотрицательных или ложноположительных результатов НИПТ, [9], [10] включая следующие:
Сложности НИПТ
НИПТ является эффективным методом скрининга на предмет таргетных хромосомных аномалий, но важно знать о связанных с этим сложностях, которые следует учесть на предварительном консультировании
Низкая фракция плода и неудачные анализы
Часть образцов НИПТ не может дать интерпретируемый результат. Это может происходить по разным причинам, включая низкую фракцию плода, проблемы, связанные с тестируемым образцом, или недостаточное качество данных. [10], [12], [14] Частота неудачных анализов НИПТ варьируется от 1,6% до 6,4%. [17], [20]
Фракция плода увеличивается со сроком беременности и обратно коррелирует с весом матери. [8], [11], [20] Есть свидетельства того, что фракция плода может меняться из-за других материнских или плацентарных факторов. [21] Фракция плода становится ниже при наличии определенных хромосомных аномалий плода, особенно трисомии 13 и 18. Следовательно, если НИПТ не дал результата по причине низкой фракции плода, это может говорить о повышенном риске указанных аномалий, даже если иными путями этот риск выявить не удалось. [12], [17], [20]
Поэтому Американский колледж медицинской генетики и геномики рекомендует в случае отсутствия возможности расчета риска проводить инвазивное тестирование. [18] В качестве альтернативы можно интерпретировать неудачный НИПТ в контексте других индикаторов риска по итогам скрининга и УЗИ. [12] Если другие факторы указывают на высокий риск хромосомной аномалии, лучше всего дополнительно пройти инвазивный тест. Для пациентов с низким риском, особенно если они находятся на ранней стадии беременности, можно рассмотреть повторение НИПТ. Повторное тестирование дает результат приблизительно у двух третей пациентов. [12], [20]
Какие хромосомные нарушения следует проверить?
В дополнение к трисомии 21, 18 и 13 многие поставщики НИПТ предлагают дополнительный скрининг на анеуплоидию половых хромосом. В целом, клинические проявления анеуплоидии половых хромосом менее тяжелы и более вариабельны, чем аутосомные анеуплоидии. Уровень обнаружения НИПТ составляет приблизительно 90%, а уровень ложноположительных результатов составляет примерно 0,4%. [14] PPV обычно ниже, чем при аутосомной анеуплоидии, главным образом из-за ограниченного плацентарного мозаицизма или аномалий материнской половой хромосомы.
Какие хромосомные нарушения не обнаружит НИПТ?
Трисомия 21, 18, 13 и анеуплоидия половых хромосом составляют большинство хромосомных аномалий, которые выявляют с помощью кариотипирования по итогам инвазивного теста. Тем не менее, существует ряд других хромосомных аномалий, которые по отдельности встречаются редко, но в целом относительно распространены. Эти более редкие генетические патологии могут вызывать структурные аномалии плода или изменять параметры скрининга, такие как толщина воротникового пространства или показатели материнской сыворотки. [5]
При выявлении врожденных пороков развития и маркеров хромосомных аномалий увеличивается риск наличия у плода более редких генетических патологий. НИПТ может не выявить 20-30% потенциально важных хромосомных нарушений у пациентов с высокой оценкой риска по обычным скрининговым тестам. Остаточный риск атипичных отклонений после результата НИПТ с низким уровнем риска в этой группе может составлять 1-2%. [22]
Если учитывать также микроделеции и микродупликации, которые выявляет пренатальный ДНК-микрочип, доля потенциально значимых отклонений, обнаруживаемых с помощью НИПТ, дополнительно снижается. [24]
Клиническое применение НИПТ
Основное клиническое преимущество НИПТ заключается в увеличении частоты выявления таргетных отклонений при одновременном уменьшении количества ложноположительных результатов и инвазивных тестов. Однако, учитывая его сложность и стоимость, оптимальное использование НИПТ остается предметом дискуссий.
Предпочтительно проведение УЗИ для установления:
Если первым проводится биохимический скрининг:
Высокий риск
Рекомендован диагностический инвазивный тест, если были выявлены ВПР или маркеры хромосомной патологии.
Средний риск
Низкий риск
Если первым проводится НИПТ:
Высокий риск
Низкий риск
НИПТ — это скрининг-тест, который проводят на свободно циркулирующей ДНК (cfDNA), полученной из трофобласта, после 10 недель беременности. Его основная полезность заключается в увеличении частоты выявления таргетных анеуплоидий при одновременном снижении частоты инвазивного тестирования.
Поскольку НИПТ является скрининг-тестом, всегда следует учитывать возможность ложноположительных или ложноотрицательных результатов для таргетных патологий. Результаты НИПТ следует интерпретировать с учетом всей имеющейся информации о беременности. Если скрининг-тест показал высокий риск наличия какой-либо аномалии, следует уточнить результат с помощью инвазивного тестирования до принятия необратимых решений о судьбе плода.
В случае с НИПТ есть сложности, связанные с соответствующими целевыми отклонениями, остаточным риском атипичных хромосомных отклонений и нерезультативными тестами. Кроме того, не существует единого оптимального протокола для клинического использования. Несмотря на это, он предлагает явные преимущества с точки зрения PPV и NPV для целевых хромосом и должен рассматриваться как вариант для беременных пациенток. [1]