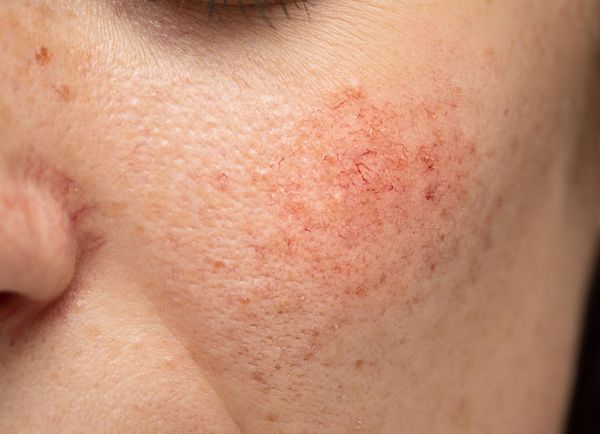
Что такое эритроз на лице
Что такое купероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тюлис Галины Геннадьевны, дерматолога со стажем в 26 лет.
Определение болезни. Причины заболевания
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды — это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
Симптомы купероза
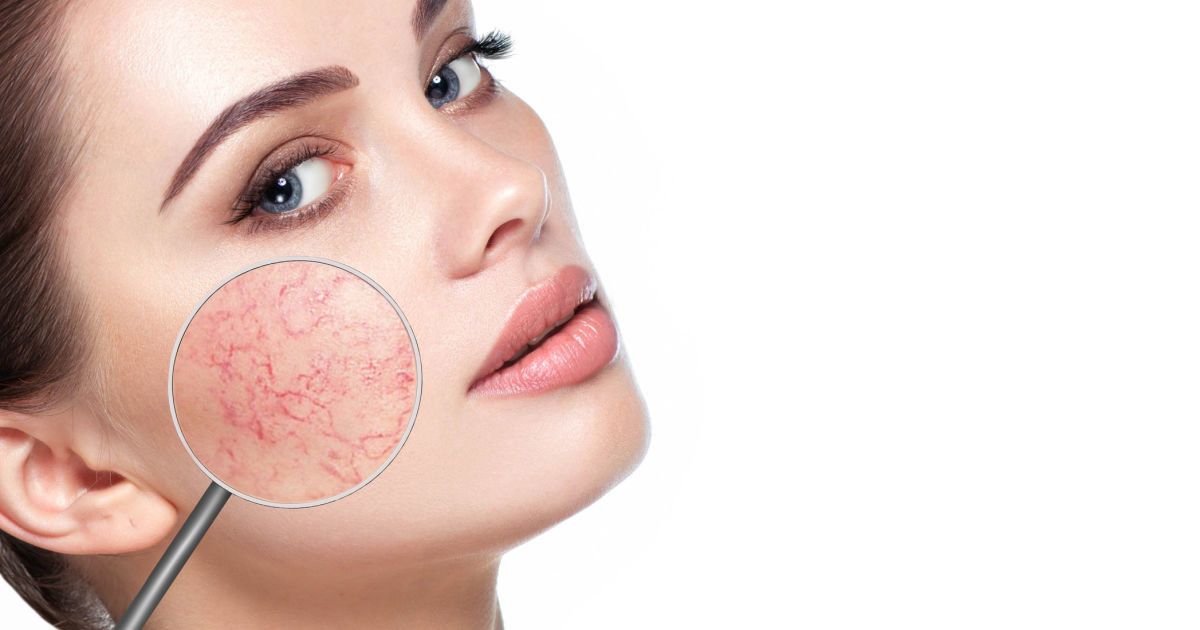
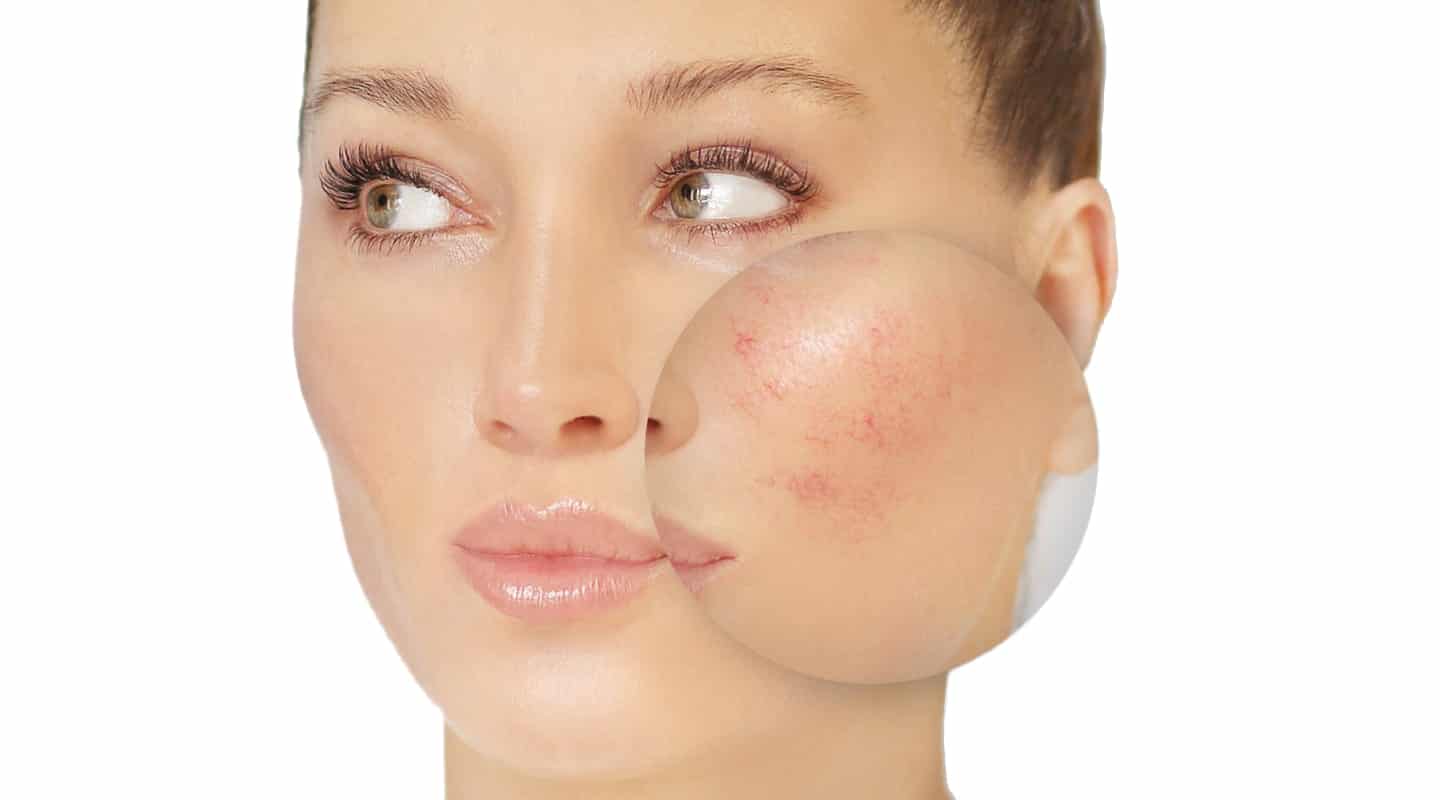
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
Патогенез купероза
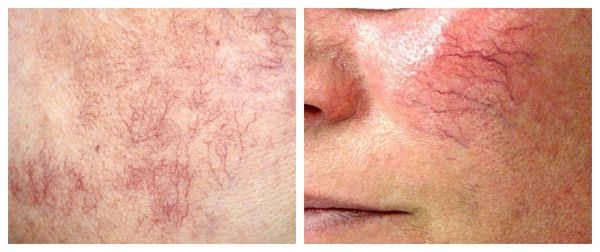
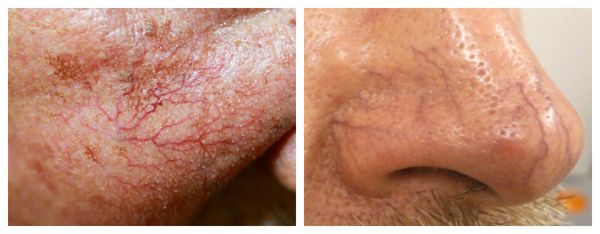
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
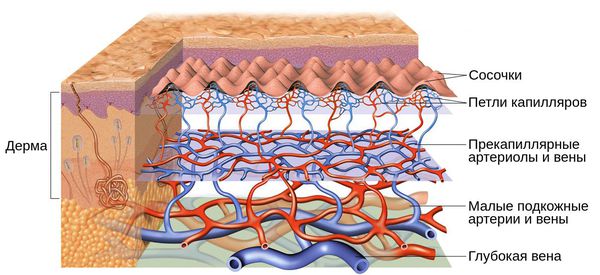
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.
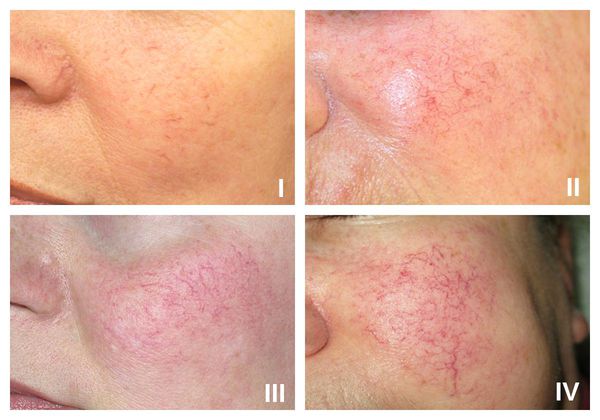
Классификация и стадии развития купероза
В рамках розацеа выделяют четыре стадии купероза:
Осложнения купероза
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
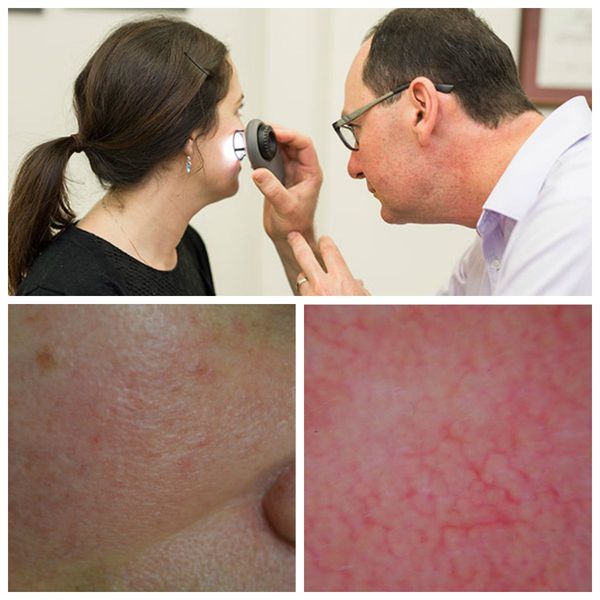
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
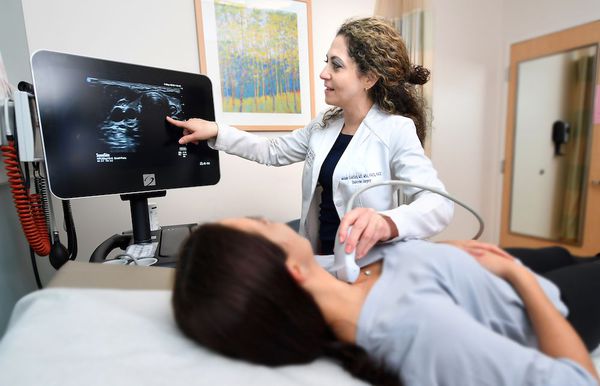
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза :
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
Чем отличается купероз от розацеа
Розацеа и купероз на лице – два заболевания, которые до сих пор многие не различают. Эти болезни кожи связаны с патологией сосудов, имеют общие симптомы и проявления, из-за чего происходит путаница. Чем отличается купероз от розацеа, следует знать, чтобы навсегда избавиться от сосудистых патологий кожи.
Отличие купероза от розацеа: ответы врача-косметолога
Розацеа и купероз – это разные болезни со множеством схожих признаков. Если купероз связан с патологическим изменением сосудов, то розацеа – болезнь, которая сопровождается специфическими уплотнениями.
Что такое купероз и розацеа?
Розацеа и купероз – разновидности сосудистых патологий, которые характеризуются появлением расширенных сосудов. В итоге кожа приобретает красноватый оттенок.
Розацеа – хроническое поражение кожи, протекающее с высыпаниями и покраснениями. Именно поэтому патология получила наименование, которое говорит само за себя, – розовые прыщи.
Сегодня пока не существует точных объяснений, почему возникает розацеа. Заболевание могут спровоцировать диеты, дисбаланс гормонов, предрасположенность. Способствуют возникновению розацеа употребление алкоголя, стрессы, переохлаждения, аллергии – любые факторы, которые провоцируют расширение сосудов.
Купероз – расширение мелких капилляров, которое вызывает покраснения кожи. Из-за расширений стенки сосудов истончаются и утрачивают эластичность. Сосуды переполняются кровью, придавая коже красноватый оттенок. Если заболевание прогрессирует, на коже формируются устойчивые сеточки из сосудов, покрывающие значительные зоны лица.
Купероз можно отнести к физиологической особенности, которая требует лечения. Длительные проявления купероза приводят к недостатку в клетках кожи кислорода и питательных компонентов. Кожа теряет воду, становится сухой, ухудшается её цвет, преждевременно запускаются процессы увядания.
Как выглядят розацеа и купероз? На коже появляются сосудистые звездочки и сеточки. Зачастую они возникают в Т-зоне. Наиболее подвержены сосудистым патологиям обладательницы чувствительной светлой кожи.
Какие отличия купероза и розацеа?
Что такое купероз и розацеа понять легко. Но заболевания сложно отличить друг от друга без квалифицированной помощи. Купероз или розацеа определить можно по симптомам. Главное отличие – купероз никогда не сопровождается гнойными воспалениями, кожа гладкая, без уплотнений.
Купероз и розацеа на лице имеют отличия в симптоматике. При куперозе поражаются малые и большие кровеносные сосуды, из-за чего кожа приобретает красноватый оттенок. В редких случаях купероз сопровождается огненным цветом кожи – возникает чувство, что кожа горит, но на самом деле болезненных симптомов нет.
В отличие от купероза розацеа сопутствуют болезненные ощущения. Кроме покраснений образуются гнойные воспаления, неровный рельеф. Отличие розацеа от купероза на лице – зуд.
Разница между куперозом и розацеа – течение заболевания. Розацеа проходит в несколько стадий:
Как понять, что у тебя розацеа?
«Как понять, у меня купероз или розацеа?» – распространенный вопрос к врачу-косметологу.
Характерные признаки розацеа:
Как ставят диагноз розацеа?
Независимо от характера болезни (купероз, демодекоз, розацеа), лечению предшествует диагностика. Врач-косметолог определит, розацеа или купероз у пациента. Потребуется осмотр, анализ крови, в отдельных случаях – соскобы пораженных зон кожи. При необходимости врач назначит УЗИ внутренних органов, чтобы исключить заболевания, которые могут провоцировать кожные реакции.
Задача врача-косметолога не только устранить внешние проявления розацеа на коже, но и установить причину заболевания. Для этого необходимо исследовать состояние ЖКТ и эндокринной системы – исключить гастриты, колиты, дисбаланс гормонов и т.д.
Что нельзя есть при розацеа?
Розацеа и купероз на лице – заболевания, к лечению которых нужно подходить комплексно. В первую очередь, это касается питания. Чтобы избавиться от розацеа, из рациона нужно исключить опасные и вредные продукты:
Можно ли вылечить розацеа навсегда?
Независимо от того, телеангиэктазия, купероз или розацеа, лечение должно быть комплексным. Особенность розацеа в том, что несмотря на внешние признаки, причины скрываются глубоко в организме. И чтобы избавиться навсегда от розацеа, нужно установить и устранить причину заболевания.
Лечение розацеа и купероза проводят в нескольких направлениях. Как правило, эндокринолог и косметолог разрабатывают комплексный план терапии, который нацелен на быстрое устранение внешних проявлений заболевания и глубокое лечение причин розацеа.
Лечение розацеа и купероза состоит из следующих этапов:
Какие косметические процедуры можно делать при розацеа?
При лечении купероза и розацеа на лице не обойтись без косметологических процедур. Но далеко не все они разрешены при сосудистых патологиях.
Эффективно избавиться от купероза и розацеа помогают:
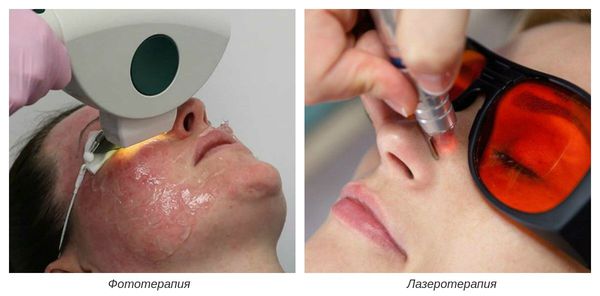
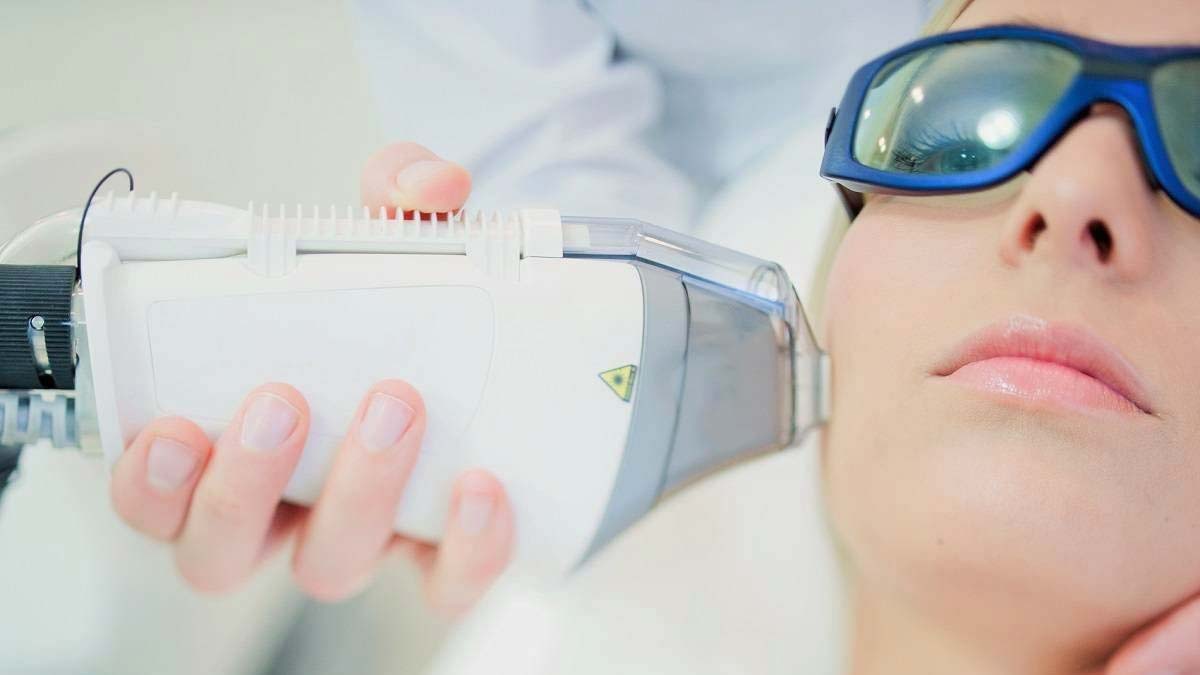
Можно ли вылечить розацеа лазером?
Устранить купероз и розацеа можно лазером. Сосудистые сетки прижигают лазерными лучами. Метод эффективен на разных стадиях заболевания – как на начальной, так и в запущенных случаях.
Лазерные лучи быстро и надолго устраняют покраснения и сосудистые звездочки с поверхности кожи. От стадии розацеа и купероза зависит количество сеансов.
Удаление лазером купероза и розацеа – действенный метод от сосудистых звездочек. Процедура позволяет получить выраженный результат, не требует длительного периода восстановления. Эффект от процедуры длится несколько лет.
Сколько стоит лазерное лечение розацеа?
Прежде чем приступить к устранению купероза и розацеа лазером, врач-косметолог проведет диагностику – определит тяжесть заболевания и подберет эффективный комплекс процедур. Длительность корректировки кожных дефектов определяется запущенностью заболевания. От количества сеансов зависит стоимость лазерного лечения.
Можно ли делать химический пилинг при розацеа?
Купероз или розацеа на лице – заболевания, требующие бережного ухода за кожей. Агрессивные химические пилинги могут только усугубить течение заболевания. Непрофессионально проведенный кислотный пилинг провоцирует стойкие покраснения – кожа после процедуры долго заживает. Неквалифицированный подход к терапии и неграмотный подбор домашних средств усугубят течение заболевания. Как лечить розацеа и купероз на лице, знает врач-косметолог.
При розацеа и куперозе показаны только деликатные пилинги (например, с использованием миндальной или молочной кислоты). Антиоксидантные монопилинги назначают при эритематозной форме розацеа. Поверхностный миндальный пилинг не вызывает шелушений и жжения.
При пустулезной форме можно использовать комбинации азелаиновой и молочной кислоты. Они угнетают выработку активных форм кислорода, регулируют образование секрета кожных желёз. Кислотный состав для пилинга врач подбирает индивидуально в зависимости от характера и течения заболевания.
Что такое купероз и как от него избавиться?
Купероз может быть как самостоятельным проявлением изменений в коже, так и признаком серьезных болезней. Купероз протекает в несколько стадий:
Как лечить розацеа и купероз знает врач-косметолог. Избавиться от кожных патологий можно комплексно, установив причину заболевания. Если купероз вызван болезнью внутренних органов, в первую очередь лечить нужно их. Применение только наружных средств устранит проявления купероза, но не застрахует от появления новых сосудистых звёздочек. Сочетание методов терапии, которые дополняют друг друга, позволит добиться стойкого результата.
Почему появляется купероз?
Купероз на лице и розацеа отличаются причинами возникновения. Купероз вызывают следующие факторы:
Что нельзя делать при куперозе?
Розацеа и купероз хотя и не одно и то же, но имеют сходные ограничения. При куперозе стоит отказаться от следующего:
Акне, купероз и розацеа следует лечить, исключив из рациона вредные продукты:
Как лечить купероз?
Чем лечить купероз и розацеа зависит от тяжести заболевания. Врач-косметолог проведет диагностику и подберет оптимальные методы устранения сосудистых патологий.
Эритроз, купероз и розацеа – заболевания, требующие комплексного подхода. Чтобы успешно устранить дефекты, нужно скорректировать рацион питания, физическую активность, гормональный фон, правильно подобрать домашний уход.
Лечение купероза и розацеа включает:
Лечение купероза и розацеа базируется на применении косметологических процедур. Их подбирает врач-косметолог относительно особенностей организма и запущенности заболевания.
Как лечить купероз и розацеа – новые методы:
Автор статьи: Чем отличается купероз от розацеа
Охремчук Елизавета Дмитриевна
С отличием окончила лечебный факультет Кировской медицинской академии, затем клиническую ординатуру на кафедре неврологии и клиническую интернатуру на кафедре дерматовенерологии Краснодарского государственного медицинского университета. Профессиональная переподготовка по программе «Косметология».
Розацеа: аспекты классификации и диагностического поиска при транзиторной и постоянной эритеме лица

Розацеа – одно из наиболее частых заболеваний кожи лица. Клиническая картина розацеа характеризуется покраснением центральных частей лица, приливами, телеангиэктазиями, реже папулами и пустулами, фиматозными проявлениями.
Abstract. Rosacea is one of the most common conditions on the face. Rosacea affecting the central parts of the face and is characterized by erythema, flushing, telangiectasia; papules and pustules. Cutaneous flushing – a common presenting complaint to dermatologists, allergists, internists, and family practitioners. Diagnosis typical cases of rosacea is not difficult, but many diseases, both benign and malignant, can be associated with facial flushing and erythema. Most cases are caused by very common, benign diseases, such as rosacea, that are readily apparent after a thorough taking of history and physical examination. However, in some cases, accurate diagnosis requires further laboratory, radiologic, or histopathologic studies. In particular, the serious diagnoses of carcinoid syndrome, pheochromocytoma, mastocytosis, systemic lupus erythematosus, dermatomyositisand anaphylaxis need to be excluded by laboratory studies. In the article, we present main diseases that dermatologysts should consider when diagnosing rosacea. For citation: Sysoeva T. А., Frolova I. Е., Murakhovskaya E. К., Bisharova A. S., Mertsalova I. B. Aspects of classification and diagnostic search for transient and persistent facial erythema // Lechaschy Vrach. 2021; 5 (24): 52-56. DOI: 10.51793/OS.2021.36.75.011
Резюме. Розацеа – одно из наиболее частых заболеваний кожи лица. Клиническая картина розацеа характеризуется покраснением центральных частей лица, приливами, телеангиэктазиями, реже папулами и пустулами, фиматозными проявлениями. С покраснением кожи лица сталкиваются дерматологи, аллергологи, терапевты, семейные врачи. В типичных случаях диагностика розацеа не вызывает затруднений, однако покраснением кожи лица и приливами может сопровождаться множество заболеваний, как доброкачественных, так и злокачественных. Большинство случаев вызваны очень распространенными доброкачественными заболеваниями, такими как розацеа, которые легко диагностируются после тщательного сбора анамнеза и осмотра. Однако в некоторых случаях точный диагноз требует дальнейших лабораторных, радиологических или гистопатологических исследований. Например, карциноидный синдром, феохромоцитому, системный мастоцитоз, дерматомиозит, системную красную волчанку, анафилаксию необходимо исключить лабораторными исследованиями. В статье приведены основные заболевания, которые необходимо учитывать при диагностике транзиторной или постоянной эритемы при розацеа.
Розацеа – хроническое воспалительное заболевание кожи лица, широко распространенное в популяции. Розацеа диагностируют во всех расах, но чаще всего от нее страдает население с белой кожей (более 10% взрослого населения) [1]. Это кожное заболевание проявляется комплексом разнообразных анамнестических и клинических признаков, в большей степени затрагивающих выступающие части лица (центральная часть лба, нос, медиальная часть щек, подбородок).
Классификация розацеа основана на клинических (фенотипических) признаках. В классификации 2002 г. разно-образие клинических признаков розацеа было сгруппировано в 4 подтипа (эритемато-телеангиэктатический, папулопустулезный, фиматозный, офтальморозацеа) и 1 вариант розацеа – гранулематозная, а также выделены основные и дополнительные диагностические критерии заболевания. К основным критериям отнесли нестойкую эритему, стойкую эритему, телеангиэктазии, папулопустулы. Наличие одного и более основных критериев свидетельствовало о розацеа [2].
Однако данная классификация недостаточно специфична (особенно при эритемато-телеангиэктатическом подтипе розацеа), не учитывает продолжительность приливов, нестойкой эритемы лица, а при использовании такого основного критерия, как «нестойкая эритема», возникают дифференциально-диагностические сложности при других состояниях, сопровождающихся транзиторной эритемой лица (например, карциноидного синдрома, мастоцитоза, заболеваний соединительной ткани), или состояниях, на фоне которых на лице развиваются телеангиэктазии (например, порок митрального клапана) [3].
Помимо отсутствия однозначно точных диагностических критериев, характерных для розацеа, у одного пациента могут быть признаки нескольких ее подтипов, что затрудняет постановку диагноза и эпидемиолого-статистические исследования [3].
В 2017 г. американское Национальное общество розацеа – National Rosacea Society (табл. 1) [4], а в 2019 г. – Между-народный консенсус по розацеа (ROSacea COnsensus, ROSCO) заявили, что в классификацию необходимо обновить, отойти от деления на подтипы и перейти к фенотипической классификации, в которой конкретизируются клинические особенности розацеа.
Описание клинических признаков розацеа согласно ROSacea COnsensus [5]
К дополнительным признакам относят субъективные ощущения жжения, жара, отечность, сухость кожи.
Для постановки диагноза розацеа необходимы один диагностический критерий или 2 и более основных признака.
Диагностика эритемы
Клинические проявления розацеа реализуются в жалобы чаще на треть-ем-четвертом десятилетии жизни, что побуждает пациента обратиться к врачу [6]. Лабораторные маркеры, подтверждающие диагноз, отсутствуют (за исключением биопсии, которая применяется при диагностических трудностях), и врачи при его постановке ориентируются на клиническую картину и анамнестические данные. При типичных проявлениях клиническая диагностика, как правило, не представляет трудностей.
Несмотря на высокую распространенность и типичные клинические проявления, диагностика розацеа может оказаться непростой задачей, особенно на этапе транзиторной эритемы. Заподозрив диагноз «розацеа» у пациента с жалобами на приливы или с клиническими проявлениями эритемы на лице, необходимо тщательно собирать анамнез жизни и заболевания, выяснять сопутствующую патологию и ее лечение, а в некоторых случаях направлять пациента к смежным специалистам для исключения системных или уточнения сопутствующих заболеваний [6, 7]. По сути диагноз «розацеа», основанный только на таком симптоме, как транзиторная эритема лица (прилив), должен являться диагнозом исключения, то есть выставляться только после исключения системной или сопутствующей патологии, в то же время необходимо понимать, что розацеа чаще встречается у людей с заболеваниями сердечно-сосудистой, эндокринной и нервной систем, желудочно-кишечного тракта, аутоиммунной патологией [6, 7].
Транзиторная эритема
Транзиторная эритема (приливы) – это резкое покраснение лица, сопровож-дающееся субъективными ощущениями от тепла до жара и жжения на коже, причиной всего этого могут быть гетерогенные патогенетические механизмы и разнообразные сосудорасширяющие факторы (табл. 2) [6].
Покраснение кожи при физиологической реакции – это скоординированный терморегуляторный ответ на гипертермию, который сопровождается транзиторной вазодилатацией. Типичную физиологическую локализацию покраснения кожи на лице, шее, верхней части груди и плеч связывают с физиологически увеличенным объемом поверхностных сосудов в этой зоне и особенностями тонуса сосудов по сравнению с другими областями.
Вазомоторная иннервация сосудов кожи осуществляется нервными окончаниями с сосудосуживающим или сосудорасширяющим действием; в большинстве областей тела один тип действия будет преобладать над другим. Сосуды, кровоснабжающие кожу лица, в основном иннервируются сосудорасширяющими волокнами в составе тройничного нерва, исходящими из ствола головного мозга.
Прилив является результатом увеличения кожного кровотока, возникающего вследствие вазодилатации, и представляет собой синхронизированный физиологический ответ гладких мышц сосудов кожи на различные сосудорасширяющие стимулы. Покраснение кожи может быть кратковременным или продолжительным. Длительные эпизоды покраснений приводят к развитию телеангиэктазий, бордовому с синюшным оттенком цвету кожи, что связано с разрастанием более крупных внутрикожных сосудов, содержащих медленно текущую деоксигенированную кровь.
Гладкомышечное волокно сосудистой стенки реагирует как на вегетативную иннервацию, так и на циркулирующие вазоактивные агенты; изменения в любом из этих факторов могут привести к приливу. Вегетативные нервы также иннервируют потовые железы. Таким образом, расстройства вегетативной нервной системы имеют тенденцию вызывать вазодилатацию, сопровождающуюся потоотделением («влажный» прилив), тогда как вазоактивные вещества, как эндогенные, так и экзогенные, имеют тенденцию вызывать только покраснение («сухой» прилив) (табл. 2) [6].
Опосредованные нервными вегетативными волокнами синдромы прилива крови можно разделить на:
Синдромы приливов, опосредованные прямыми вазодилататорами, возникают в результате воздействия различных экзогенных веществ, которые оказывают прямое влияние на гладкие мышцы сосудов, или ряда системных нарушений, связанных с избыточной выработкой вазоактивных агентов.
Наиболее часто сосудорасширящим действием обладают лекарственные средства, алкоголь, острая пища, содержащая капсаицин, нитрат и/или глутамат натрия, гистаминолибераторы пищи (табл. 2 и 3) [6, 7].
Долгое время считалось, что глутамат натрия в пище вызывает реакцию прилива крови как часть синдрома глутамата натрия или синдрома китайского ресторана. Однако рандомизированные плацебо-контролируемые исследования не доказали реакцию покраснения кожи на глутамат натрия в количествах, используемых в пище. Поступая в организм в больших дозах, глутамат натрия вызывает повышение уровня ацетилхолиноподобного вещества, что может вызвать приливы у восприимчивых людей.
Алкоголь способен вызвать покраснение за счет прямого расширения кровеносных сосудов кожи под действием этанола или его метаболита – ацетальдегида. Ацетальдегид вызывает высвобождение катехоламинов из мозгового вещества надпочечников и симпатических нервов. Кроме того, некоторые алкогольные напитки, такие как вино, содержат вазоактивные вещества (тирамин, гистамин и сульфиты), которые способствуют приливам крови.
Алкоголь окисляется до ацетальдегида в печени алкогольдегидрогеназой. Скорость этой реакции является ключевым фактором при определении того, произойдет ли прилив крови к лицу. Кроме того, ферменты альдегиддегидрогеназы, в том числе ацетальдегиддегидрогеназа, также участвуют в метаболизме алкоголя и отвечают за расщепление ацетальдегида. Дефицит ацетальдегиддегидрогеназы, часто наблюдаемый у лиц азиатского происхождения, приводит к сильному покраснению после приема алкоголя из-за накопления ацетальдегида.
Многие лекарства в сочетании с алкоголем могут усилить реакцию приливов. Дисульфирам подавляет алкогольдегидрогеназу и может вызвать сильную гиперемию, тошноту, рвоту и гипотонию. Хорошо известно, что совместный прием препаратов сульфонилмочевины (особенно хлорпропамида) с алкоголем вызывает покраснение, которое обычно начинается вокруг глаз и распространяется на лоб. Другие лекарства, которые могут вызывать покраснение при одновременном приеме алкоголя, включают метронидазол, кетоконазол, гризеофульвин, цефалоспорины, противомалярийные средства и местные ингибиторы кальциневрина.
Подробный анамнез и физикальное обследование важны при оценке состояния при покраснении кожи на лице пациента. Наличие потоотделения, связанного с приливом крови, предполагает вегетативно-опосредованную этиологию приливов и отличает ее от вазодилататорной этиологии. Некоторые этиологические факторы приливов, такие как прием алкоголя, острой пищи, физические и эмоциональные нагрузки, менопауза или лихорадка, широко известны. Другие (опухоли, прием некоторых лекарственных препаратов, неврологические заболевания, мастоцитоз, анафилактические реакции) не так очевидны для пациентов и врачей и требуют тщательного сбора анамнеза, физикального и лабораторного обследования.
Пациентам следует рекомендовать вести дневник реакций покраснения в течение двух недель, регистрируя связь с приемом пищи или лекарств, физической нагрузкой или эмоциональным стрессом, а также симптомы, включая головную боль, бронхоспазм, боль в животе, диарею и крапивницу, повышение артериального давления или гипотонию [7].
Большинство системных расстройств, сопровождающихся приливами, отличаются типичными сопутствующими симптомами. Когда анамнез и физическое состояние, ведение дневника не дают очевидного диагноза, пациенту должно быть рекомендовано обследование на наличие карциноидного синдрома, мастоцитоза и феохромоцитомы, поскольку это наиболее распространенные системные нарушения, вызывающие приливы. Первоначальная лабораторная оценка должна включать общий и биохимический анализ крови, 24-часовую мочу на 5-гидроксииндолуксусную кислоту (карциноидный синдром), триптазу в сыворотке (системный мастоцитоз) и 24-часовую мочу на катехоламины и фракционированные метанефрины (феохромоцитома) (табл. 4) [6].
Постоянная эритема
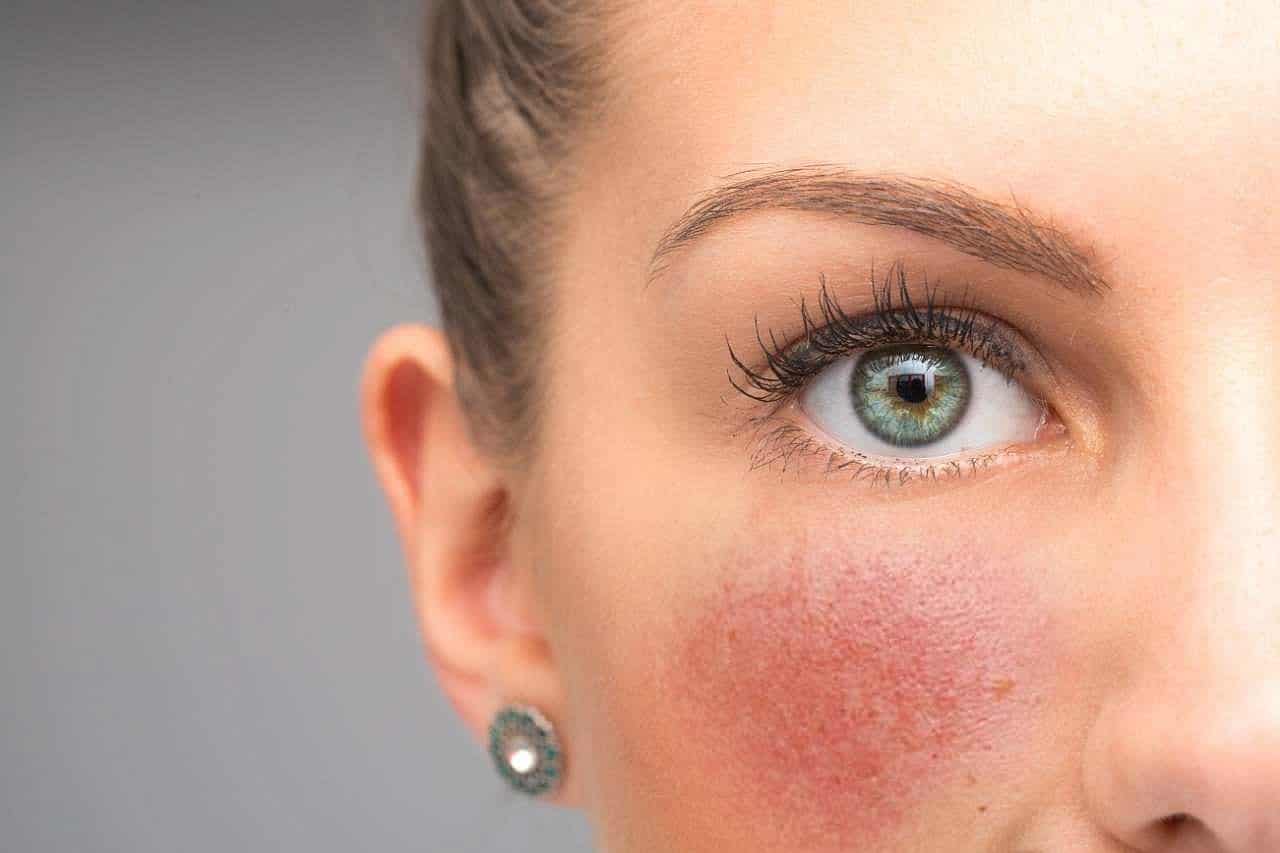
Постоянная эритема лица при розацеа характеризуется расположением в цент-ральной части лица (нос, медиальная часть щек, подбородок, центральная часть лба), нечеткой границей и усилением при воздействии триггерных факторов (алкоголь, температурные воздействия и т. д.). Характерны, но не обязательны телеангиэктазии (рис. 1).
Это кожное состояние наиболее часто дифференцируют с системной красной волчанкой, себорейным дерматитом, дерматомиозитом и др. [8].
Системная красная волчанка (СКВ) проявляется эритемой на лице примерно в половине случаев и может стартовать с кожных проявлений без системной патологии. Для эритемы при СКВ характерны умеренная отечность кожи, красный с фиолетовым оттенком цвет, локализация на щеках и носу в форме бабочки, провоцирующим фактором может быть инсоляция [8]. Для подтверждения СКВ используют диагностические критерии ACR (1997) и SLICC (2012), в которых помимо клинических симптомов присутствуют такие показатели лабораторной диагностики, как лейкопения ( 9 /л по крайней мере один раз), лимфопения ( 9 /л по крайней мере один раз), тромбоцитопения ( 9 /л по крайней мере один раз), гемолитическая анемия, иммунологические критерии (высокие уровни ANA, Anti-dsDNA Anti-Sm, антифосфолипидные антитела, низкий комплемент С3 и С4).
Дерматомиозит – это системное заболевание соединительной и мышечной ткани, которое проявляется в мышечной слабости скелетной и гладкой мускулатуры различной степени выраженности и характерных симтомах на коже, в том числе на лице. В некоторых случаях кожные высыпания возникают до появления симптомов поражения мышц. Кожные проявления характеризуются симптомом Готтрона — красными узелками, бляшками, пятнами на коже в области разгибательных поверхностей суставов (чаще межфаланговых, пястно-фаланговых, локтевых и коленных) (рис. 2); гелиотропной сыпью — лиловыми или красными пятнами или папулами на верхних веках и пространстве между верхним веком и бровью (симптом лиловых очков), а также папулами и пятнами на лице (рис. 3), груди и шее (V-образная) (рис. 4), верхней части спины и верхних отделах рук (симптом шали), животе, ягодицах, бедрах и голенях. Часто на коже у больных появляются изменения по типу ветки дерева (древовидное ливедо) бордово-синюшного цвета в области плечевого пояса и проксимальных отделов конечностей (рис. 5) [8]. При диагностике дерматомиозита обращают внимание на характерные симптомы, а именно нарастающую симметричную слабость в проксимальных мышцах конечностей в сочетании с повышением креатинфосфокиназы, типичным поражением кожи и системными проявлениями (лихорадкой, артритом/артралгиями, повышением СОЭ и С-реактивного белка).
Высыпания на коже лица при себорейном дерматите характеризуются пятнами, папулами красного цвета с шелушением на поверхности, поражение чаще затрагивает складки (носощечную, ретроаурикулярную и др.), область бровей и бороды у мужчин (рис. 6). Кроме высыпаний на лице часто поражаются другие области, богатые сальными железами, – волосистая часть головы, область грудины, межлопаточная область [8].
Заключение
Дифференциальный диагноз транзиторной и постоянной эритемы на коже лица обширен и охватывает множество как доброкачественных, так и злокачественных заболеваний и состояний. Большинство из них, в том числе розацеа, доброкачественного характера. Однако необходимо помнить, что эритема на лице может быть признаком тяжелых жизнеугрожающих (злокачественных опухолей, анафилаксии, системного мастоцитоза, дерматомио-зита, системной красной волчанки), неврологических, сердечно-сосудистых заболеваний или являться следствием терапии сопутствующей патологии.
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
* ФГБОУ ДПО РМАНПО Минздрава России, Москва, Россия
** Медицинский центр «Профессионал», Москва, Россия
Розацеа: аспекты классификации и диагностического поиска при транзиторной и постоянной эритеме лица/ Т. А. Сысоева, И. Е.Фролова, Е. К. Мураховская, А. С. Бишарова, И. Б. Мерцалова
Для цитирования: Сысоева Т. А., Фролова И. Е., Мураховская Е. К., Бишарова А. С., Мерцалова И. Б. Розацеа: аспекты классификации и диагностического поиска при транзиторной и постоянной эритеме лица // Лечащий Врач. 2021; 5 (24): 52-56. DOI: 10.51793/OS.2021.36.75.011
Теги: кожа лица, покраснение, телеангиэктазии, транзиторная эритема




.gif)
.gif)
.gif)
.gif)
_575x.png)