что делают на экг беременным на ранних сроках
Электрокардиография во время беременности: за и против
В процессе беременности женщина проходит процедуру снятия электрокардиограммы хотя бы дважды как для себя, так и для плода.
Регистрация кардиограммы производится за счет расположенных на поверхности кожи электродов, с их помощью определяется электрическая активность сердца, показатели которой фиксируются на бумаге, среди которых указывается ритм и частота сердцебиения.
В случае отсутствия особых медицинских показаний, беременной женщине электрокардиограмма снимается дважды: при постановке на учет по беременности и при выходе в декретный отпуск.
Проведение данной процедуры необходимо для выявления возможных отклонений в работе сердца, и, в случае, если отклонения есть, беременной рекомендуется наблюдаться у кардиолога. Различные формы аритмий, блокада — являются наиболее распространенными отклонениями.
Необходимо ли делать ЭКГ во время беременности?
Проведение исследования электрокардиограммы необходимо сделать для преждевременного выявления неправильной сердечной активности, кроме того, с помощью экг возможно предупредить гестоз, расстройство органов и систем в организме, которые могут привести к ряду осложнений в процессе течения беременности. В случае, если беременность протекает нормально, тогда и не наблюдается существенных изменений в кардиограмме. Однако изменения в кардиограмме во время беременности все-таки происходят, и они связаны со смещением диафрагмы и сердца.
Показания к ЭКГ исследованию
В процессе беременности женщину могут направить на внеплановое обследование ЭКГ при часто возникающих скачках давления (резкие повышения и понижения).
Кроме того, явными показаниями к внеплановым обследованиям ЭКГ являются боли в области сердца, частые головокружения и внезапные обмороки.
Также дополнительное снятие кардиограмм назначают в случае появления осложнений в процессе течения беременности, таких как тяжелая форма токсикоза, мало или многоводие.
Однако, внеплановое назначение процедуры ЭКГ не говорит о критических проблемах со здоровьем, и оно необходимо для уточнения тех или иных параметров организма и является полностью безопасным как для женщины, так и для ребенка, находящегося в животе.
Процедура проведения ЭКГ у беременных
Вредно ли проводить при беременности
На сегодняшний день является одним из самых безопасных способов диагностики для всех групп населения, для беременных. Электрокардиография не производит никакого отрицательного влияния, поскольку данный метод исследования является пассивным и не оказывает никакого воздействия на организм, а лишь осуществляет регистрацию электрического поля человека, исходящего от сердца.
Электрокардиографическое обследование не имеет никаких противопоказаний и может проводиться большое количество раз вне зависимости от временных промежутков. Данное исследование проводится и у беременных, и у маленьких детей, и у тяжелых больных.
Расшифровка результатов ЭКГ беременной
Полной расшифровкой кардиограмм может заниматься только врач, однако общие параметры полезно знать всем.
Основным моментом при расшифровке кардиограммы является изучение частоты и характера сердцебиения, нормальной ЧСС (частота сердечных сокращений) считается значение в диапазоне от 60 до 80 ударов в минуту.
ЧСС менее 60 ударов считается брадикардией, а учащение более 90 — тахикардией.
В процессе беременности может возникнуть возбуждение в предсердиях, и при частом возникновении подобного явления необходимо дополнительное обследование.
Регистрация ЭКГ плода во время беременности
Проведение данной процедуры является абсолютно безопасным как для мамы, так и для ее будущего ребенка.
ЭКГ при беременности. Норма и причины отклонений
Электрокардиография (ЭКГ) – процедура определения электрической активности сердца и последующая ее регистрация на пленке. Метод дает информацию о частоте и ритме сердцебиения, показывает расположение сердца, позволяет оценить скорость проведения электрического импульса.
Исследование проводится с помощью специального прибора. К коже прикрепляют электроды, электрокардиограф фиксирует суммарную разность потенциалов всех клеток сердца в определённом отведении (между двумя точками) и выводит данные.
С помощью ЭКГ диагностируют отклонения в работе сердца: блокады, различные формы аритмии, нарушения функций.
За время беременности женщины проходят ЭКГ минимум два раза. Процедура проводится как для самой беременной, так и для плода. В случае отсутствия показаний к проведению исследования, кардиограмму снимают для постановки на учет и оформления декретного отпуска.
В период беременности объем циркулирующей крови увеличивается, меняется уровень гормонов, как следствие повышается нагрузка на сердечнососудистую систему. ЭКГ проводится на ранних сроках беременности, чтобы диагностировать отклонения, если они имеются, назначить необходимое лечение, предотвратить возможные осложнения.
Показания к ЭКГ:
Если беременность протекает нормально, то электрокардиограмма не покажет сильных изменений. При выявлении отклонений от нормальных показателей, негативных изменений беременную направляют к кардиологу.
Процедура ЭКГ
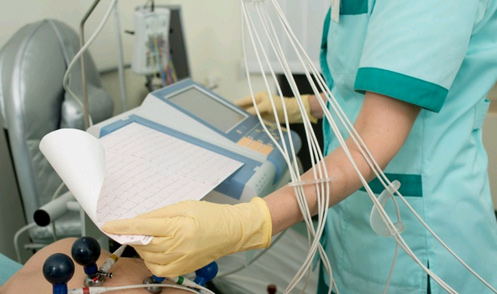
ЭКГ для беременных не отличается от стандартной процедуры электрокардиографии. Пациент находится в положении лежа. Врач дает возможность несколько минут отдохнуть и расслабиться, так как стресс и физическое напряжение оказывают влияние на результаты кардиограммы.На голени и запястья крепятся специальные пластины, к груди – электроды. Поверхность кожи обезжиривают, протирая спиртом, для улучшения проведения импульса.
На правую руку размещают красный электрод, на левую – желтый. На левую ногу прикрепляют зеленый электрод, на правую – черный. Он необходим для заземления тока, в случае если электрокардиограф выйдет из строя. На выходной ленте отображаются 12 графиков с направлениями сердечных электроимпульсов.На обследование нужно приходить отдохнувшей, не волноваться, принять пищу за два часа до обследования.Процедура занимает от 15 до 20 минут. Полученную кардиограмму отправляют на расшифровку к врачу.
Отведения для обычной процедуры ЭКГ
Дополнительные отведения
Расшифровка и норма показаний
Правильный ритм – синусовый. Предсердный или желудочковый ритмы требуют дополнительной диагностики и лечения.
Положение сердца характеризуется показателем ЭОС (электрическая ось сердца). Норма: от 30 до 70 градусов. Во время беременности значение от 70 до 90 градусов не является патологией. Зачастую происходит смещение сердца и диафрагмы. Движение происходит по сагиттальной оси. В таком случае показатели нормы синусовые. После рождения ребенка показатели приходят в норму.
Скорость проведения возбуждения определяется по расположению и размеру зубцов на кардиограмме. Время проведения электрического импульса увеличивается при блокадах (предсердная, атриовентрикулярная, блокада ножек пучка Гиса)
Пример нормы заключения ЭКГ: Ритм правильный синусовый, ЧСС 75 уд/мин, ЭОС нормальная
ЭКГ плода (КТГ): Проводится на последних сроках беременности, перед родами. Показывает частоту сердцебиения плода, движения ребенка. При родах – частоту схваток. На более ранних сроках КТГ проводят для изучения состояния плода.
Безопасность
Электрокардиография – один из самых безопасных видов диагностики. Процедура ЭКГ является абсолютно безболезненной и безопасной для будущей мамы и ребенка. Во время исследования не происходит какого-либо воздействия на органы и ткани. Не вызывает изменений в молоке женщины. ЭКГ – это всего лишь регистрация электрополя, идущего от сердца. Не имеет противопоказаний. Проводится для беременных женщин, плода, маленьких детей, людей в тяжелом состоянии.
ЭКГ при беременности
Процедура ЭКГ позволяет определить, насколько активно работает сердце и его ритм. Результаты исследования фиксируются на ленте, которые впоследствии позволяют специалисту сделать вывод о работе сердечной мышцы выявить имеющиеся нарушения.
Когда женщина ожидает рождение малыша, то на ее сердечную мышцу ложится немалая нагрузка. Возникает это в виду повышенного обмена крови. В связи с этим кардиологи настоятельно рекомендуют тем женщинам, у которых есть хоть малейшие проблемы с сердцем, еще до зачатия малыша, пройти курс лечения. Будущим мамам во избежание возможных осложнений рекомендовано провериться у специалиста и выяснить, есть ли проблемы в сфере кардиологии.
Процедура проведения ЭКГ
Проведение исследования ЭКГ для беременных не представляется болезненным и полностью безопасно для здоровья. Поэтому беременные женщины могут не опасаться и смело следовать предписаниям специалиста. В обязательном порядке врач назначает проведение процедуры ЭКГ в момент постановки беременной женщины на учет, а также при малейших жалобах пациентки на недомогания или изменения в работе сердечной мышцы.
Как подготовится к процедуре?
Чтобы результаты ЭКГ при беременности правильно были максимально точны, необходимо должным образом подготовиться к процедуре. Прежде чем зайти в кабинет, следует минут 10-20 отдохнуть, посидев спокойно. Принять пищу (не слишком плотно перекусив) следует за пару часов до проведения процедуры. При этом идти на голодный желудок тоже не желательно, поскольку результаты анализов будут не очень точными.
Проводится процедура в положении лежа. Те участки кожи, к которым прикрепляются датчики, оголяются. Запись результатов исследования производится на ленту, а длится процедура всего несколько минут.
Какие показания возможны для проведения процедуры ЭКГ?
— Любые осложнения в период вынашивания малыша.
— Постановка беременной женщины на учет в медицинское учреждение с целью определения показателей работы сердца. Эти данные в дальнейшем будут сверяться с показаниями последующих результатов ЭКГ, если женщину снова направят на обследование.
— Болезненные ощущения в области сердца.
— Скачки артериального давления.
Важно помнить, что противопоказаний к данной процедуре не имеется. А своевременная диагностика отклонений в работе сердца позволит сохранить здоровье будущей маме и ребенку.
Ведение беременности: 1 триместр
Первые 12 недель после зачатия ребенка — это период активного роста и развития эмбриона, поэтому ведение беременности в 1 триместре под наблюдением квалифицированного и заботливого акушер-гинеколога может стать наилучшим решением для родителей и малыша. В этой статье мы подробно рассмотрим, в чем заключается особенность этого периода, почему позаботиться о здоровье мамы и ребенка очень важно уже сейчас и что входит в программу профессионального ведения беременности в 1 триместре в нашей клинике.
Развитие плода в 1 триместре беременности (1-12 неделя)
Задержка менструации на 10-14 дней — повод обратиться к гинекологу. Под 1 триместром беременности принято считать период развития эмбриона (плода) с момента оплодотворения яйцеклетки и крепления зиготы (плодного яйца) к стенке матки до 12-й недели. Этот этап характеризуется последовательной сменой бластогенеза, органогенеза, плацентарии, а также включает начало фетального периода, когда у плода уже сформированы все системы органов, конечности и даже визуальный облик младенца.
Особенно внимательными к развитию беременности в 1 триместре должны быть мамы, которые ранее сталкивались с проблемой бесплодия, невынашивания, внематочной беременностью. Акушер-гинекологи нашей клиники не только сами проведут пренатальную диагностику в рамках программы наблюдения за развитием малыша, но и в условиях стационара помогут скорректировать патологии в развитии плода. Мы ведем беременность после ЭКО и уже более 20 лет помогаем женщинам испытать радость материнства.
Как проходит 1-2 неделя беременности
Срок беременности исчисляется с 1 дня последней менструации. Беременность начинается с овуляции и оплодотворения. На этом этапе происходит крепление зиготы в полости матки. Крайне важно, чтобы анатомия (проходимость) маточных труб женщины не была нарушена. Эндометрий должен быть готов к принятию зиготы, а в полости матки (ее слизистой оболочке) не должно быть никаких воспалительных процессов — это повышает вероятность низкой плацентации. Движение зиготы по маточной трубе занимает, в среднем, 2-3 суток. Нарушение проходимости маточных труб и, в связи с этим, задержка оплодотворенной яйцеклетки может стать причиной внематочной беременности.
В рамках планирования и ведения беременности (в 1 триместре) женщина проходит УЗИ диагностику, а также сдает анализы, направленные на выявление таких отклонений. Именно при этом сроке беременности уже можно определить плодное яйцо в матке и, например, исключить внематочную беременность.
Главным индикатором, по которому констатируют беременность и далее наблюдают за ее развитием, является уровень ХГЧ (хорионического гонадотропина человека) в крови. При положительном результате теста на беременность уровень ХГЧ превышает 30. Диагностировать беременность по ХГЧ можно уже через 2-4 дня после задержки менструации.
На начальном этапе ведения беременности в 1 триместре крайне важно восполнить дефицит питательных веществ (железа, магния, фолиевой кислоты), которые дают необходимые компоненты для роста плода, восстановить гормональный баланс. Делать это необходимо строго под контролем врача и уже после сдачи анализов — самопроизвольный прием медикаментов даже растительных может нанести непоправимый ущерб здоровью матери и ребенка.*
* Печально известный исторический пример — талидамидная катастрофа 1961 г.
Как проходит 3-8 неделя беременности
У эмбриона формируются органы: сердце, нервная трубка, кишечник и др. Плацента осуществляет ряд жизненно-важных функций: питание, дыхание, выделение, синтез гормонов и питательных веществ, кровообращение. Процессы активного синтеза белков и факторы роста эмбриона требуют от мамы хорошего кровоснабжения.
Органогенез с 3 недели беременности считается самым важным и рискованным периодом развития. Любой внутренний сбой в связке: «мать — плацента — формирующиеся органы эмбриона» может привести к фатальным порокам развития.
На 6-7 неделе беременности УЗИ-диагностика уже позволяет зафиксировать сердцебиение малыша.
На 7-8 неделе 1 триместра беременности у плода формируются конечности, завершается процесс эмбриогенеза — это значит, что у эмбриона в зачаточном состоянии сформированы все органы и ткани.
Срок 7-8 недель является оптимальным для того, чтобы пройти первое масштабное клинико-лабораторное обследование и встать на учет. Вы можете обратиться в нашу клинику по вопросу ведения беременности в 1 триместре — мы сами заведем будущей маме обменную карту и поможем пройти современную диагностику в комфортных условиях.
Стадия активного роста и усложнения организма малыша. У плода формируется лимфатическая система и появляются сложные рефлексы — ребенок может закрывать ладонями лицо, подносить большой палец ко рту.
Таким образом, в 1 триместре беременности в организме женщины происходят наиболее важные и существенные изменения — он начинает работать буквально за двоих, направляя ресурсы на активный рост и развитие плода. Чтобы обеспечить хорошее кровообращение, усиливается работа сердца. Чтобы малыш получал необходимое количество кислорода — интенсивнее становится легочная вентиляция. Почки теперь отвечают за выведения продуктов обмена матери и плода. Матка увеличивается в размере, что нередко приводит к застойным движениям в кишечнике — к запорам. Меняются вкусовые ощущения; женщина может испытывать тошноту и токсикоз в 1 триместре беременности. Легкая степень токсикоза на раннем сроке беременности лечится медикаментозно. Средняя и тяжелая степень токсикоза в 1 триместре беременности лечится в условиях дневного стационара (например, с использованием гормональной инфузионной терапии).
Важно, чтобы будущая мама не просто проходила обследования по программе, но и получала поддержку. Обращаясь по вопросу ведения беременности в 1 триместре в нашу клинику, вы можете рассчитывать на помощь высокопрофессиональных акушер-гинекологов, постоянную обратную связь с доктором, европейский уровень медицинского сервиса.
Программа ведения беременности в 1 триместре
План обследований во время 1 триместра беременности разработан строго в соответствии с нормативными документами Министерства Здравоохранения РФ и не содержит «ненужных» обследований.
Программа ведения беременности включает:
Ведение беременности после ЭКО в 1 триместре
Программа ведения беременности после ЭКО в 1 триместре может несколько отличаться от обычной. Во-первых, женщина продолжает наблюдаться в центре ЭКО у репродуктолога вплоть до срока 6-7 недель, когда врач может зафиксировать сердцебиение эмбриона. Только после этого будущая мама может обратиться к акушер-гинекологу. На первом этапе врач принимает решение о целесообразности поддерживающей гормональной терапии, назначенной ранее в центре ЭКО. По возможности, мы стараемся либо уменьшить дополнительную гормональную терапию, либо отменить.
Таким образом, наблюдение за беременностью после ЭКО начинается на более раннем сроке, а программа может быть скорректирована в зависимости от особенностей индивидуального случая: одноплодная это или многоплодная беременность, какие проблемы стоит учитывать и др.
Преимущества ведения беременности в нашей клинике
Отделение гинекологии и акушерства клиники Пирогова на Васильевском острове (СПб) входит в ТОП-3 лучших в городе по результатам VIII и IX рейтинга частных клиник (2018—2019 гг.). Посмотреть отзывы о ведении беременности можно на нашем сайте, а также на независимых площадках. Обращаясь к нам, вы можете быть уверены в высоких стандартах диагностики и профессионализме врачей. Своим пациентам мы предлагаем:
ЭКГ при беременности
ЭКГ при беременности
Можно ли делать ЭКГ при беременности?
ЭКГ при беременности – это диагностическая процедypa, которая позволяет изучить активность сердца в динамике. В медицине с помощью электрокардиографа можно получить информацию по скорости проведения импульса, частоте и ритме сердцебиения, при этом данные фиксируются на бумажном носителе.
Необходимость делать экг при беременности прописана в обязательных диагностических процедypaх, которую проводят 1 раза за весь 9-ти мecячный период. Электрокардиограф не несет никакой нагрузки, снимаются и регистрируются только показатели сердца с помощью специальных датчиков.
Не редко у женщин возникает вопрос: как часто можно делать экг при беременности? Так как электрокардиограмма абсолютно безопасная, то ограничений по количеству процедур нет. Диагностика требуется для определения, насколько хорошо сердечная мышца справляется с увеличенной нагрузкой на ранних сроках, а также ЭКГ проводят на профосмостр при беременности.
Как делают экг беременным?
Датчики-электроды устанавливаются на голени и запястья, перед этим место крепления протирается спиртом для лучшего прохождения импульса. Непосредственно процедypa фиксации данных длиться около 10-15 минут. За это время специалист получает бумажную версию, где указаны 12 графиков сердечных электроимпульсов.
Нормы и расшифровка экг при беременности
Основным параметром ЭКГ является изменения ритмичности биения сердца (ЧСС) норма, которого находится в пределах от 60 до 80 ударов в минуту. Может быть диагностирована, как брадикардия, когда ЧСС понижена, или тахикардия, при повышенных показателях.
Необходимо понимать, что норма экг при беременности имеет незначительные отличия от параметров небеременных женщин. Так, купол диафрагмы по мере роста плода и увеличения маточной полости, приводит к повороту сердца вокруг своей саггитальной оси. Существуют и другие показатели, которые несколько меняются при внутриутробном развитии:
Стоит отметить, что не редко у беременных наблюдается нарушение процесса реполяризации миокарда желудочков, в данном случае потребуется детальная расшифровка ЭКГ у врача-кардиолога и возможно необходимо будет сделать повторную кардиограмму на поздних сроках вынашивания.
ЭКГ при беременности: расшифровка показателей
Электрокардиография (кардиограмма, ЭКГ) — дополнительный метод исследования, который позволяет оценить работу электропроводящей системы сердца. По времени исследование занимает не более 5-10 мин и обладает минимальным количеством противопоказаний.
Для проведения ЭКГ используется специальное медицинское устройство, которое посредством наложения на гpyдь, руки и ноги датчиков регистрирует электрическую активность сердца и показывает результаты на бумаге в графическом виде или на мониторе в цифровом.
На протяжении беременности всем женщинам, которые стали на учет в женскую консультацию, ЭКГ проводится дважды. Первый раз — после первичного осмотра, что позволяет провести общую оценку работу сердца у беременной. Второй раз — перед оформлением декретного отпуска. При необходимости, если имеются симптомы заболевания сердца, ЭКГ может назначаться в любой нужный момент.
Видео: Расшифровка кардиограммы: норма и патологии
Описание электрокардиографии
Сердце во время сокращения генерирует электрические импульсы, которые улавливаются с помощью электрокардиографа.
Первая электрокардиограмма была записана французским физиком Габриелем Липпманом, который для этого использовал ртутный электрометр. Позже нидерландский физиолог Виллем Эйнтховен создал струнный гальванометр и первым определил значения зубцов ЭКГ.
ЭКГ при исследовании здоровых сердец имеет определенные характеристики. Если ЭКГ отличается от нормы, это может указывать на проблемы с сердцем. Врач может рекомендовать ЭКГ при определении риска развития сердечного заболевания. Особенно это касается тех случаев, когда отмечается наследственная предрасположенность к болезням сердца или другой фактор риска (курение, избыточный вес, сахарный диабет, высокий уровень холестерина или высокое артериальное давление).
Врач может также рекомендовать ЭКГ при проявлении нeблагоприятных симптомов: боли в гpyди, одышки, головокружения, обморока, быстрого или нерегулярного сердцебиения.
ЭКГ — безопасная и неинвазивная процедypa без каких-либо существенных рисков и побочных действий для здоровья беременной и ребенка.
Процедypa ЭКГ
Нет необходимости ограничивать себя в приеме пищи или жидкости перед проведением исследования. Другое дело, когда ведется прием каких-либо препаратов и о подобном нужно всегда дать знать лечащему врачу. Также нужно уведомить о наличии какие-либо аллергических реакций на клейкие ленты и вещества, которые нередко используются для прикрепления электродов.
Перед исследованием нужно будет снять верхнюю одежду, чтобы электроды можно было прикрепить к гpyди и конечностям. (Для женщин, носящих отдельную верхнюю часть с брюками или юбкой, можно обеспечить легкий доступ к грудной клетке). В некоторых случаях рекомендуется даже снять бюcтгальтер, чтобы врач смог правильно приложить электроды.
Для прикрепления электродов к грудной клетке, рукам и ногам используют присоски или липкий гель. С помощью установленных датчиков обнаруживаются электрические токи, генерируемые сердцем — они измеряются и записываются электрокардиографом.
Три основных типа ЭКГ:
Когда процедypa завершена, все электроды снимаются. ЭКГ полностью безболезненна и неинвазивна, поскольку кожа никак не травмируется.
Врач может интерпретировать результаты ЭКГ на основании истории болезни, симптомов и клинического состояния сразу после обследования или же заключение передается с карточкой беременной несколько позже. Как правило, в заключении указывается частота сердечных сокращений (ЧСС), положение электрической оси сердца (вправо, влево, нормальная), правильность или отклонения сердечного ритма.
Как пример, может быть дано следующее заключение ЭКГ (вариант нормы): Ритм правильный синусовый, ЧСС 85 уд/мин, нормальная ЭОС.
Возможные осложнения ЭКГ
ЭКГ — безопасная процедypa без каких-либо известных рисков. Прибор не передает электрический ток в грудную клетку. Некоторые люди могут иметь аллергию или чувствительность к электродам, что может привести к покраснению кожи, поэтому о подобных известных реакциях следует сообщить врачу перед процедурой.
После ЭКГ нет надобности соблюдать какие-либо режимы. ЭКГ неинвазивна и не включает использование медикаментов (например, анестетиков), поэтому не требуется времени на восстановление.
Результаты ЭКГ позволяют врачу определить, нужно ли специальное лечение или нет.
Некоторые из различных сердечных заболеваний, которые могут быть диагностированы с помощью ЭКГ, включают:
У женщины с сердечным заболеванием может быть нормальный результат ЭКГ, если оно не вызывает нарушение электрической активности сердца. В таких случаях могут быть рекомендованы другие диагностические методы, особенно если имеются подозрения на патологию сердца.
Изменения в сердечно-сосудистой системе во время беременности
Глубокие изменения начинают определяться уже на ранних сроках беременности, так что к восьминедельному сроку сердечный выброс увеличился на 20%. В первую очередь возникает периферическая вазодилатация. Это связано с факторами, зависящими от эндотелия, включая синтез оксида азота, усиленным выделением эстрадиола и, возможно, сосудорасширяющими простагландинами (PGI2).
Периферическая вазодилатация приводит к падению системного сосудистого сопротивления на 25-30%, и для компенсации этого сердечный выброс увеличивается примерно на 40%. Поэтому во время беременности нередко определяется тахикардия (учащенное сердцебиение).
Работа сердца преимущественно усложняется за счет увеличения ударного объема, и в меньшей степени — увеличения частоты сердечных сокращений. Максимальный сердечный выброс обнаруживается примерно на 20-28 неделе беременности.
Увеличение ударного объема возникает на фоне повышения мышечной массы стенки желудочка и конечного диастолического объема (но не конечного диастолического давления). Сердце физиологически расширяется и сократимость миокарда увеличивается. Хотя ударный объем в конце беременности несколько снижается, сердечный ритм у матери остается прежним, что позволяет сохранить увеличенный сердечный выброс.
Артериальное давление снижается в первом и втором триместрах, но увеличивается до небеременных показателей в третьем триместре.
Существует определенное влияние положения тела женщины на гемодинамический профиль как матери, так и плода.
Понижение сердечного выброса связано с уменьшением кровотока в матке и, следовательно, с перфузией плаценты, что может вызвать нeблагоприятные последствия для плода.
Несмотря на увеличение объема крови и ударного объема во время беременности, легочно-капиллярное давление и центральное венозное давление существенно не увеличиваются. Все же легочное сосудистое сопротивление, как и системное сосудистое сопротивление, при нормальной беременности значительно снижается, поэтому женщины в положении более склонны к отеку легких.
Во время родов еще больше увеличивается сердечный выброс (на 15% во время первого периода родов и на 50% — второго). Сокращения матки приводят к автопереливанию 300-500 мл крови обратно в материнское кровообращение. При этом возникающая симпатическая реакция на боль и беспокойство еще больше повышает сердечный ритм и кровяное давление. Сердечный выход увеличивается между сокращениями, а еще больше — во время схваток.
После родов происходит немедленный рост сердечного выброса из-за снижения давления в нижней полой вены и сокращения матки, которая перенаправляет кровь в системный кровоток. Сердечный выброс увеличивается на 60-80%, а затем быстро снижается до первоначального уровня. Поступление жидкости из экстраваскулярного прострaнcтва увеличивает объем венозного возврата и ударный объем.
Сердечный выброс практически возвращается к норме (значений до беременности) через две недели после родов, хотя некоторые патологические изменения (например, гипертония во время преэклампсии) могут занять гораздо больше времени.
Показатели ЭКГ при беременности
Вышеуказанные физиологические изменения в организме беременной приводят к изменениям в сердечно-сосудистой системе, которые могут быть неправильно истолкованы как патологические. Они могут включать ограничивающий или коллапсирующий пульс и систолический шум, присутствующий у более чем 90% беременных женщин. Шум может быть громким и слышимым во всем прекардиальной области, при этом первый тон сердца звучит громче, чем второй тон. Дополнительно могут отмечаться эктопические удары и периферический отек.
Нормальные данные ЭКГ при беременности, которые могут частично относиться к изменениям положения сердца, включают:
Электрокардиография, как и другие методы диагностики, имеет определенные недостатки:
Однако, абсолютная безопасность ЭКГ и простота выполнения процедуры делает этот вид диагностики широко доступным, поэтому его используют для изучения состояния как тяжелобольных, детей, так и беременных.
Видео: Кардиотокограмма (КТГ): что это такое, как интерпретировать
Электрокардиограмма при беременности
В гестационный период работа сердечно-сосудистой системы подвержена преобразованиям, связанным с появляющейся нагрузкой. На выявление возможных изменений функционирования сердца направлена процедypa электрокардиографии.
Что представляет собой этот тест, какое влияние оказывается на плод, процесс подготовки, проведение обследования и допустимые нормы рассмотрим в данной статье.
Что такое ЭКГ
Электрокардиография — метод исследования электрических полей, образующихся при работе сердца с последующей регистрацией полученных результатов на бумажной пленке.
Обследование дает точные сведения о частоте и ритме сердцебиения, фиксируя скорость электрического импульса.
При проведении кардиограммы к коже пациента прикрепляются электроды для получения информации специальным прибором, фиксирующим регулярность сокращений.
Диагностирование регистрирует нарушения сердечных функций, отдельные формы аритмии и наличия конкретных заболеваний, связанных с работой сердца.
Беременные женщины за весь период вынашивания проходят электрокардиографию минимум дважды при отсутствии проблем с сердечной деятельностью. При необходимости процедypa совершается чаще.
Диагностика разрешена маленьким детям и формирующемуся плоду для регистрации состояния здоровья.
ЭКГ при беременности на ранних сроках назначается врачом для диагностики возможных отклонений и определения правильной схемы лечения.
Посещение электропроцедуры желательно при:
Если протекание гестации благоприятно, то электрокардиограф не отметит пагубных изменений.
При наличии негативных показателей будущей маме дается направление на электрокардиограмму.
Подготовка к снятию кардиограммы: о приеме пищи и напитков
Перед началом диагностики стоит обратить внимание на следующие пункты:
К ряду распространенных вопросов относится: «Можно ли кушать перед ЭКГ?».
Принимать еду разрешается за два часа до начала процедуры. Проведение диагностики натощак не разрешено, так как это отражается на итогах анализа.
Перед осуществлением ЭКГ необходимо исключить физические нагрузки.
Как делают ЭКГ беременным
Данный процесс для женщин в положении идентичен со обыкновенным приёмом электрокардиографии. Пациентке предлагается лечь на кушетку.
Доктор отводит время отдыха и расслабления — переживания перед предстоящим диагностированием сказываются на будущих результатах.
Перед фиксацией специальной аппаратуры на отдельные части тела кожный покров обезжиривается с помощью спирта или геля для проводимости импульса.
В области грудной клетки врач располагает четыре разноцветных электрода. На запястья и голени прикрепляются пластинки:
На бумажной пленке выводится изображения сердечных импульсов. При осуществлении процедуры необходимо сохранять спокойствие, приходить бодрым и отдохнувшим.
Время проведения: 10-15 минут.
Влияние ЭКГ на плод
Важным вопросом для будущей матери является: «можно ли делать ЭКГ при беременности?» и «какое влияние оказывается на малыша?».
Известно, что ЭКГ вредит ребенку и беременным категорически запрещается. Однако данное суждение опровергнуто медиками — кардиограмма признана безопасной, безболезненной процедурой и не способна пагубно сказываться на развивающийся эмбрион.
Импульсы негативно не отображаются на плаценте, органах и тканях, на молоке будущей матери.
Процедypa не имеет противопоказаний.
Заболевания, выявляемые в ходе диагностирования
Кардиограмма обнаруживает следующие болезни:
Возможно фиксирование пониженного уровня калия и кальция в крови, причины симптомов затрудненного дыхания, головокружения, учащенного сердцебиения, патологии сердечных мышц.
Нормы и допустимые особенности кардиограммы
Расшифровка ЭКГ у беременных в гестационный период связана с физиологическими особенностями организма. Так, норма показаний частоты сокращений: 60-80 ударов/мин.
При вынашивании из-за повышения кругооборота крови и изменения гормонального фона количественный уровень ЧСС может увеличиваться, однако в идеале не должно превышать 80 сокращений.
Положение сердца выражается значениям по оси. Нормальный показатель: 30-70, но при вынашивании отметка от 70 до 90 допустима.
Вероятно изменение местоположения диафрагмы, перемещение происходит по сагиттальной оси. После рождения малыша прежние значения восстанавливаются.
При беременности допустимо наличие других экстразистол (сокращения сердечных мышц), так как изменения возникают в отдельных участках сердца.
Установление предсердного или желудочкового ритма обязано дополнительно исследоваться врачом.
Перед нахождением и фиксацией возможных патологий при негативном итоге кардиограммы диагностика производится несколько раз.
Врачом устанавливаются различия двух результатов, и при нахождении отклонений от нормы пациентке назначается УЗИ сердца для выявления анатомических нарушений.
В заключении указывается характер сердечного ритма, ЧСС и ЭОС (электрическая ось сердца) и описываются найденные в ходе исследования нарушения.
Диагноз устанавливается исходя из выведенных итогов кардиограммы, с учетом симптомов и характерных признаков конкретного заболевания, жалоб больной.
Расшифровывание полученных сведений о состоянии пациента занимает от 5 до 10 минут.
Недостатки и ограничения
Кардиограмма наряду с другими диагностическими методами имеет собственные недочеты. К примеру:
Перед посещением процедуры важно проконсультироваться с ведущим беременность гинекологом и специалистами узкого профиля.
На основании проведенного диагностирования и полученных анализов врач назначит грамотную схему лечения и составит план ведения родов.
Полезное видео: электрокардиограмма что это такое
Нормальные и патологические результаты ЭКГ у беременных
ЭКГ при беременности отличается от кардиограммы у небеременной женщины. Это связано с развивающимися изменениями в гемодинамике, электролитном составе и гормональных перестройках. Это необходимо учитывать при интерпретации результата – то, что вне беременности норма, во время нее может быть признаком патологии, и наоборот. Этот метод исследования позволяет выявлять различные отклонения в работе сердца, поэтому широко применяется в акушерстве. Но интерпретировать результат ЭКГ должен специалист, который имеет соответствующую специализацию.
Историческая справка! ЭКГ при беременности впервые была произведена в 1913 году. Сам метод электрокардиографии ведет свою историю с середины 19-го века, когда было замечено, что сердце генерирует определенное количество электричества.
Диагностическая ценность метода
Кардиограмма при беременности позволяет получать следующую информацию:
Особенности ЭКГ у беременных
Норма ЭКГ при беременности включает определенные изменения, которые для небеременных нормальными не являются.
Изменение электрической оси, когда сердце занимает более горизонтальное положение. Эта особенность выявляется примерно с 25-26 недель, когда увеличенная матка начинает отклонять диафрагмальный купол вверх. На ЭКГ это проявляется следующими признаками:
Изменения, характерные для гиперкинетического кровообращения, то есть для возросшего сердечного выброса. Эти увеличение происходит на время беременности, чтобы обеспечить нормальный кровоток в плаценте и в организме малыша. ЭКГ признаками этого изменения будут являться:
Во время беременности скорость распространения импульса по сердцу возрастает. Это уменьшенное время обусловлено влиянием эстрогенов и кортикостероидов на сердечную деятельность. Поэтому возрастает частота сокращений сердца до 90 в минуту.
Выявляемые отклонения
Плохая ЭКГ у беременной чаще всего проявляется следующими нарушениями:
Другие нарушения встречаются очень редко. Обычно они связаны с заболеваниями сердца, которые существовали у женщины еще до беременности.
Плохая электрокардиограмма – это повод обратиться к кардиологу. Совместно с акушером-гинекологом он определит оптимальную тактику вашего ведения, а также подберет наилучший способ родоразрешения. При некоторых сердечных патологиях самостоятельные роды могут быть недопустимы. К тому же на основании ЭКГ анестезиолог сможет подобрать щадящий метод обезболивания при кесаревом сечении.
Особенности процедуры
Для интерпретации ЭКГ большое значение имеет скорость движения ленты в приборе. Обычно она устанавливается на значении 50 мм/секунду. Однако она может быть больше или меньше в 2 раза. На тело беременной женщины устанавливаются электроды в соответствующие места – существует 6 стандартных отведений, но в некоторых случаях могут применяться и дополнительные отведения. Последние позволяют детализировать раннее полученную информацию.
Для получения наиболее точной ЭКГ на электроды необходимо нанести специальный гель. Он улучшает проводимость электрического импульса от сердца к прибору, так как воздушная прослойка, которая создается между телом и датчиками не является токопроводящей и гасит сигнал.
Показания для электрокардиографии
ЭКГ при беременности проводят не всем женщинам – это не скрининговое обследование. Поэтому есть определенные показания, когда это диагностический тест является необходимым. К таким случаям относятся:
Расшифровка ЭКГ
Результат ЭКГ – это графическая запись электрических полей, образуемых вследствие сердечной деятельности. Этот метод исследования позволяет получать ценную информацию, при этом не затрачивая больших материальных средств на диагностику.
Важно различать понятия! Электрокардиография – процесс регистрации импульсов сердца, а электрокардиограмма – собственно запись этих импульсов (пленка, которая и выдается пациенту на руки). Врач расшифровывает как раз эту пленку, давая заключение.
При расшифровке ЭКГ врач учитывает следующие параметры:
О плохой ЭКГ говорят любые нарушения в вышеперечисленных параметрах. На основании их выдается заключение, так как для той или иной патологии характерны определенные признаки.
ЭКГ при беременности
С наступлением беременности изменяется гормональный фон женщины, начинает функционировать маточно-плацентарное кровообращение, происходит увеличение объёма крови, что, безусловно, заставляет сердце и сосуды «работать» в более напряженном режиме.
Наблюдение у специалиста
Организм беременной женщины испытывает повышенную нагрузку, не исключение и сердечно-сосудистая система. Беременная женщина с момента постановки на учет регулярно наблюдается у специалистов, сдает необходимые анализы и проходит обследования. Это необходимо для того, чтобы контролировать все изменения в организме женщины, следить за протеканием беременности. Электрокардиография является одним из инструментальных методов исследования, который показан всем беременным женщинам.
ЭКГ позволяет оценить работу сердца, частоту сердечных сокращений, состояние сердечной мышцы, наличие или отсутствие нарушений проводимости и ритма. Иногда беременные женщины отказываются проходить обследование, мотивируя это отсутствием жалоб или тем, что это может навредить будущему ребенку. Будущим мамам необходимо знать: ЭКГ при беременности не имеет никаких противопоказаний! ЭКГ при беременности назначают всем женщинам при постановке на учет. ЭКГ — безопасный инструментальный метод обследования как для матери, так и для будущего малыша на любых сроках.
Зубцы, сегменты и интервалы на ЭКГ
При расшифровке ЭКГ специалист обращает внимание на ритмичность сокращения сердца, оценивает источник сердечного ритма, высчитывает частоту сокращений сердца, соотносит её с условной нормой, также врач оценивает положение электрической оси сердца, определяет время сокращения и расслабления предсердий и желудочков, изучает основные зубцы, интервалы и сегменты линии ЭКГ.
По пленке ЭКГ врач может увидеть нарушения ритма и проводимости сердца, состояние сердечной мышцы в целом. Особенно важно проведение ЭКГ в экстренных ситуациях, ведь грамотная расшифровка ЭКГ в совокупности с правильно оказанной медицинской помощью может спасти жизнь будущей маме и малышу.
2 Особенности ЭКГ при наступлении беременности
Тахикардия при беременности
Поскольку физиологические показатели сердечно-сосудистой системы у женщины изменяются, вполне очевидно, что и при расшифровке ЭКГ специалист отметит некоторые изменения, характерные для беременности. Давайте разберем, что меняется на ЭКГ при беременности?
3 Частота сердцебиения
Для беременной женщины характерна склонность к учащенному сердцебиению 80-90 ударов в минуту, нормой может считаться и частота до 100 ударов в минуту. На пленке физиологическая тахикардия будет проявляться укорочением интервалов R-R. Причина учащения сердцебиения в том, что объём крови в организме женщины увеличивается, а тонус сосудов под действием возросшего количества гормонов, наоборот, снижается. Поэтому сердцу необходимо сокращаться чаще, чтобы справиться с возросшей нагрузкой.
4 Изменение электрической оси сердца (ЭОС)
Электрическая ось сердца особенно на поздних сроках беременности принимает горизонтальное положение. Это связано с тем, что с увеличением матки, приподнимается купол диафрагмы и сердце располагается более горизонтально, относительно своей оси. После родов и сокращения матки ЭОС принимает свое обычное положение.
5 Дыхательная аритмия
Дыхательная аритмия при беременности
На ЭКГ проявляется то укорочением, то удлинением интервалов R-R на вдохе. У беременных женщин, особенно у пациенток с проявлениями вегето-сосудистой недостаточности, может наблюдаться учащение пульса на вдохе и урежение на выдохе, так называемая дыхательная аритмия. Это состояние связано с превалирующим влиянием блуждающего нерва или nervi vagi и дисбалансом вегетативной нервной системы. Это не патология, а вариант нормы нередко встречающийся при беременности.
6 Единичные желудочковые или предсердные экстрасистолы
При расшифровке ЭКГ врач обращает внимание на появления единичных комплексов, отражающих сокращение предсердий или желудочков. Если пациентка не предъявляет жалоб, у неё в анамнезе не было заболеваний сердца и сосудов, то единичные экстрасистолы не повод для беспокойства.
Также к особенностям ЭКГ беременной женщины можно отнести некоторое снижение сегмента S-T, повышением высоты зубцов RI, SIII, QIII, некоторое увеличение глубины зубца Q, уплощение или двухфазность зубца Р в III отведении двухфазный зубец Т в III отведении. Эти особенности обязательно учитываются функциональными диагностами, терапевтами и гинекологами при расшифровке ЭКГ здоровой беременной женщины.
7 Когда следует назначить ЭКГ внепланово?
Боли в области сердца
Врач, наблюдающий беременную женщину, обязательно назначит её ЭКГ, если у неё появились следующие жалобы:
Безусловно, многие из этих жалоб могут просто указывать на «интересное» положение женщины и свидетельствовать о перестройке организма во время беременности, но лучше в какой-то степени перестраховаться и лишний раз сделать кардиограмму, чем пропустить начало сердечно-сосудистой патологии.
Обязательно проведение ЭКГ, если у беременной женщины «прыгает» давление от низких до повышенных цифр, а также если развились осложнения беременности: токсикоз, гестозы, маловодие или многоводие.
8 Как проводится исследование?
Проведение ЭКГ у женщин во время беременности ничем не отличается от проведения у других пациентов. Исследование проводят в положении лёжа на спине, процедypa абсолютна безболезненна. Женщина перед процедурой не должна заниматься физическими упражнениями, за 1-2 часа рекомендуется исключить прием пищи, курение, напитки содержащие кофеин. Общее переутомление, переполненный желудок, вредные пристрастия могут исказить результаты обследования.
Одежда беременной женщины должна быть свободной, чтобы можно было беспрепятственно оголить грудную клетку, кисти рук и лодыжки — места прикрепления электродов. Во время проведения ЭКГ женщина должна быть абсолютна спокойна, дышать свободно и ровно. Если медработник замечает волнение беременной женщины перед процедурой, он обязан успокоить её, объяснить, что манипуляция совершенно безопасна, её можно неоднократно проводить на любых сроках беременности без каких-либо негативных последствий на плод.
После проведения ЭКГ женщина должна избегать резких подъемов с кушетки, поскольку на поздних сроках беременности слишком быстрый переход из горизонтального положения в вертикальное может вызвать ортостатическую гипотензию и даже обморок.