что делать при опухоли печени
Что такое рак печени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рудакова В. С., хирурга со стажем в 11 лет.
Определение болезни. Причины заболевания
Рак печени (в научной литературе — гепатоцеллюлярная карцинома, гепатоцеллюлярный рак, печёночно-клеточный рак) — это злокачественная опухоль, развивающаяся из клеток печени (гепатоцитов) в результате их трансформации.
Другими факторами риска являются:
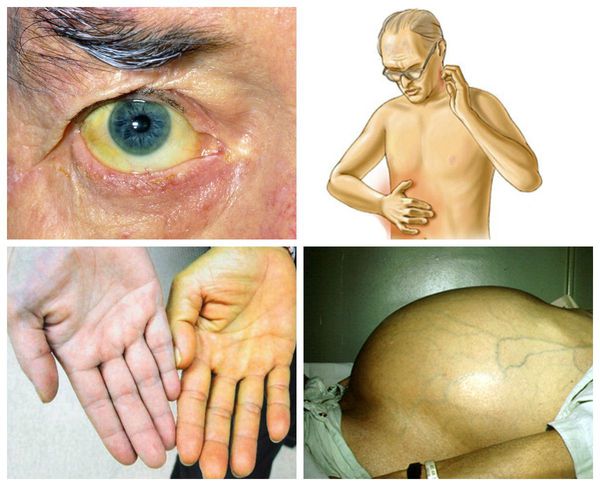
Симптомы рака печени
Обычно рак печени никак себя не проявляет, особенно на ранних стадиях. В связи с этим опухоль в печени часто выявляют во время планового УЗИ брюшной полости по поводу другого заболевания.
При больших образованиях в печени пациент может жаловаться на:
В некоторых случаях при распаде опухоли может беспокоить повышение температуры.
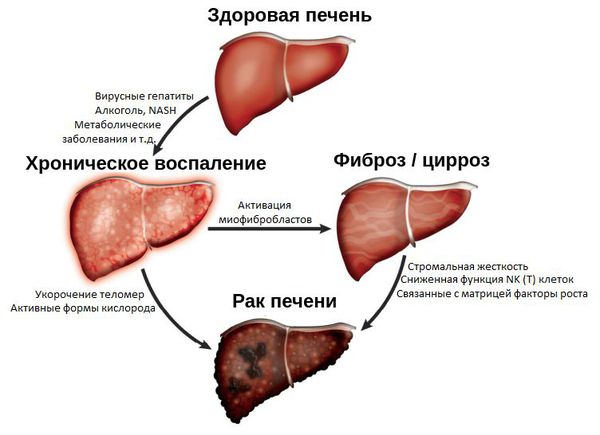
Патогенез рака печени
На развитие рака печени влияют два фактора:
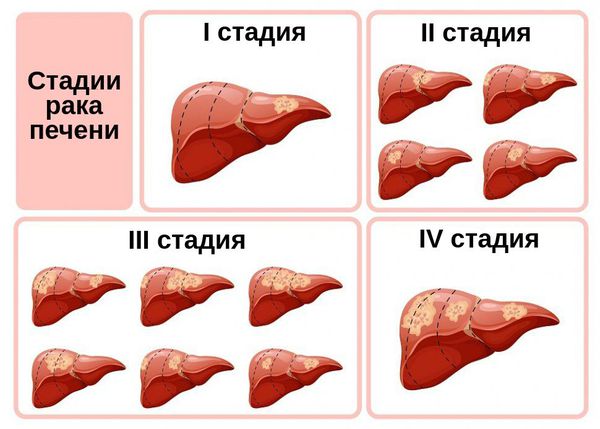
Классификация и стадии развития рака печени
Самой частой формой рака печени является именно гепатоцеллюлярная карцинома. В редких случаях встречаются:
TNM — классификация злокачественных опухолей — основана на патологических особенностях, которые влияют на прогноз заболевания. Каждая категория указывает на наличие или отсутствие различных изменений:
Существуют и другие классификации, которые учитывают и характеристики опухоли, и функцию печени: классификация по Okuda, Барселонская классификация рака печени (BLCL), классификация итальянской программы по изучению рака печени (система CLIP) и др.
При определении работы печени и степени выраженности цирроза применяют модель для оценки терминальной стадии заболевания печени — MELD. Для подсчёта баллов MELD необходимо знать результаты анализа крови: сывороточный креатинин, общий билирубин и МНО (свёртываемость крови).
При отсутствии внепечёночных метастазов и наличии операбельного рака печени чаще всего степень выраженности цирроза оценивают по классификации Чайлда — Пью, которая приведена в таблице ниже.
От суммы всех баллов зависит класс цирроза печени:
Точная оценка стадии рака, степени фиброза, объёма поражения печени, сопутствующей патологии позволяет выбрать оптимальную тактику лечения и уменьшить риск летальности и осложнений после операции.
Осложнения рака печени
Все осложнения болезни связаны с распространением онкологического процесса.
Попадание клеток опухоли в магистральные печёночные сосуды может привести к таким осложнениям, как:
Распространение опухоли на близлежащие органы может привести к кишечной непроходимости — частичному или полному нарушению продвижения содержимого по пищеварительному тракту, связанное с механическим препятствием.
При метастазах в кости могут беспокоить боли в костях. Распадающаяся распространённая опухоль может вызвать раковую интоксикацию с тошнотой, рвотой, повышением температуры тела и т. д.
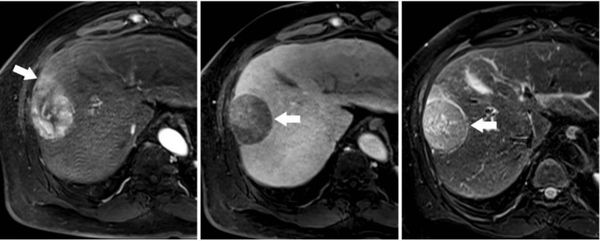
Диагностика рака печени
Всем пациентам, которые входят в группу риска — людям с хроническим воспалением в печени, циррозом — необходимо выполнять УЗИ брюшной полости один раз в шесть месяцев, а также сдавать кровь на онкомаркер АФП (альфа-фетопротеин). Динамическое наблюдение за данными пациентами позволяет диагностировать рак печени на ранних стадиях, т. е. до появления специфических симптомов, когда опухоль ещё можно излечить.
Лечение рака печени
Лечение рака печени — это длительный, поэтапный процесс, который не всегда приводит к положительному результату. Тактика лечения зависит от стадии онкологического процесса, наличия цирроза и сопутствующей болезни.
Стандартным методом лечения рака печени являются резекция и трансплантация печени. Если пациентам невозможно выполнить резекцию печени, они вышли за принятые критерии для трансплантации либо ожидают пересадку печени, то прибегают к нерезекционной локорегиональной терапии — местным чрескожным методам лечения, не связанным с операцией:
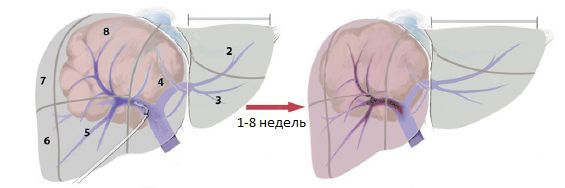
Резекция печени
Резекция — это удаление всей опухоли в пределах здоровых тканей. Единственным абсолютным противопоказанием к такой операции являются поражённые лимфоузлы и метастазы (однако иногда этот критерий имеет исключения). Относительными противопоказаниями к резекции считаются:
Пациентам с нормальной печёночной паренхимой — основной тканью печени — можно выполнить обширную резекцию печени, но только если оставшегося объёма печени будет достаточно для нормального функционирования.
Трансплантация печени
Сейчас существует множество критериев для трансплантации печени. Большинство включают разнообразные маркеры, такие как АФП, PIVKA и др.
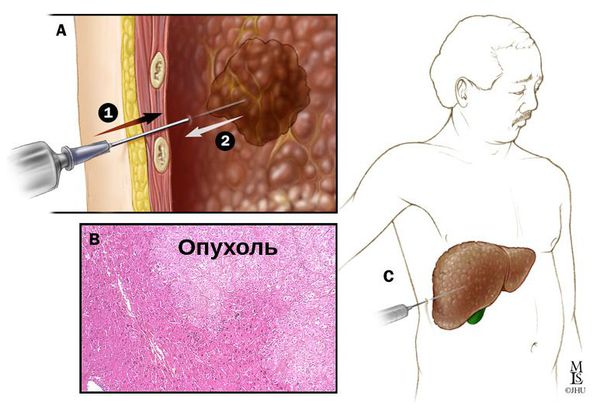
Черескожная инъекция этанола
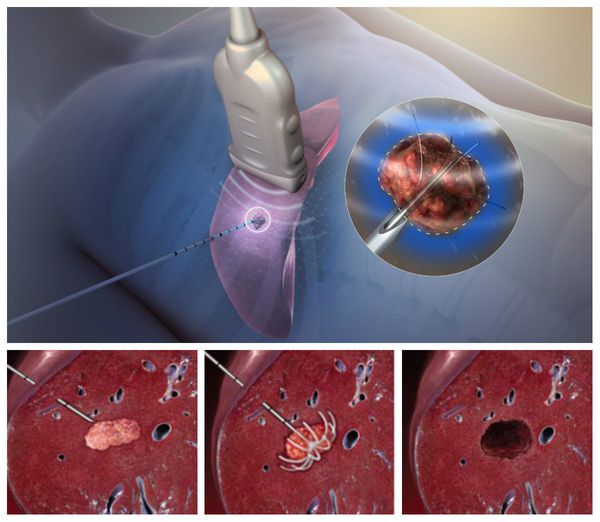
Радиочастотная абляция
Данный метод разрушения опухоли предполагает использование высокой температуры. Под контролем УЗИ или КТ в опухоль вводят специальную иглу-электрод с неизолированным наконечником. Под воздействием высокочастотного переменного тока наконечник нагревается и приводит к «сухому» некрозу ткани вокруг него.
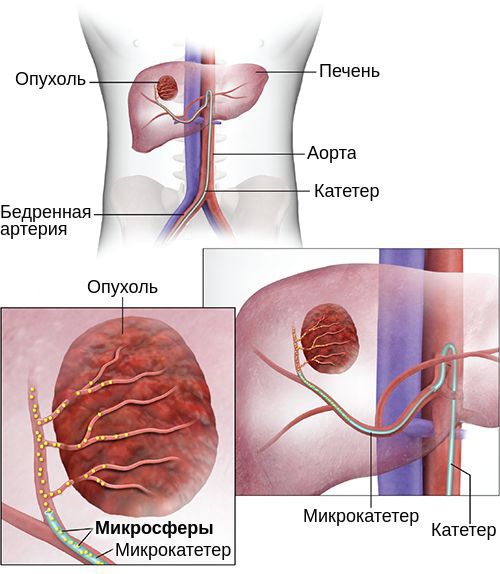
Транскатетерная артериальная эмболизация и трансартериальная химиоэмболизация
Химиотерапия и иммунотерапия
Сейчас активно ведутся исследования иммунотерапии при раке печени (атезолизумаб, бевацизумаб и др.). В ряде случаев они значительно уменьшили размер опухоли.
Радиационная терапия
Безопасная доза для печени составляет 30 Гр. Более высокие дозы вызывают лучевой гепатит и печёночную недостаточность. Поэтому лучевую терапию раньше применяли редко. Сейчас она является наиболее перспективной для пациентов с неоперабельными опухолями в воротах печени, расположенными рядом с портальной веной или нижней полой веной, которым не показана радиочастотная абляция.
Для введения высоких доз в центр опухоли используется специальное оборудование, которое позволяет учитывать дыхательные движения, что уменьшает риск повреждения соседних органов.
Как выбрать метод лечения
Выбор подходящего лечения напрямую зависит от распространённости онкологического процесса и выраженности печёночной недостаточности.
Пациентам с циррозом печени класса В рекомендована нерасширенная резекция печени, так как расширенная сопряжена с высокими послеоперационными рисками.
Пациентам с гепатоцелюллярной карциномой в пределах Миланских критериев при циррозе печени класса В или С целесообразно выполнить трансплантацию печени.
При неоперабельном раке необходимо рассмотреть вопрос о нерезекционной локорегиональной терапии, которая позволит увеличить продолжительность жизни и в некоторых случаях дождаться органа для трансплантации.
Прогноз. Профилактика
К профилактическим мерам относятся: