что делать при обвитии ребенка пуповиной вокруг шеи
Обвитие пуповиной: причины и последствия для малыша
Обвитие пуповиной – достаточно распространенный диагноз, который ставят примерно 25-30% беременных. Почему это происходит, опасно ли это для плода и что делать – читайте далее в статье.
понедельник, апреля 1st, 2019
Беременность – состояние волнующее и радостное, но нередко оно сопряжено с целым рядом беспокойств и тревог. Чаще всего будущие мамы переживают напрасно, но иногда повод для беспокойства все-таки есть. Например, когда УЗИ показывает, что плод обмотан пуповиной.
Такой диагноз не всегда считается патологией и встречается примерно у каждой третьей беременной. Если об этом стало известно на ранних сроках беременности, бояться нечего. Размеры плода в это время достаточно невелики, места у него много, он может свободно переворачиваться и плавать в околоплодных водах, запутываясь в пуповине по несколько раз в день и успешно распутываясь из нее. Однако в случае обнаружения проблемы на поздних стадиях беременности, особенно, когда ребенок уже занял свое место и подготовился к появлению на свет, следует предпринимать меры незамедлительно.
Почему происходит обвитие пуповиной
Пуповина – орган, который соединяет плод с плацентой и является своего рода транспортером крови и полезных веществ от материнского организма к детскому. Она формируется, начиная с 11 недели беременности, ее длина в норме составляет 40-70 сантиметров, а толщина – до 2 сантиметров. Обвитие пуповиной происходит по ряду причин:
Длина этого органа определяется генетически и не зависит от таких внешних факторов, как образ жизни женщины, ее вес и прочее. Если пуповина длиннее 70 сантиметров, она образовывает петли, в которые может попасть малыш. Пуповина вокруг шеи во время беременности – наиболее распространенный вариант. Но в петли пуповины могут попасть и конечности ребенка.
Некоторые малыши ведут себя слишком активно в утробе, что повышает риск обвития пуповиной. Такая подвижность может быть проявлением неусидчивого характера крохи, а может – симптомом хронической гипоксии (кислородного голодания). Когда ребенку не хватает кислорода, он начинает беспокоиться и сообщать маме о своем состоянии активными шевелениями. Поэтому врачи рекомендуют очень внимательно прислушиваться к толчкам ребенка и отслеживать их интенсивность.
В норме количество шевелений в течение суток должно быть не меньше 6 и не больше 10. Если заметили, что количество толчков значительно превышает этот показатель, или же наоборот – их слишком мало, стоит незамедлительно обратиться к врачу.
Чрезмерное количество околоплодных вод, особенно на поздних сроках, считается осложнением течения беременности. Обилие амниотической жидкости создает в утробе условия, при которых малыш продолжает активно передвигаться в то время, как уже должен занять место и подготовиться к рождению. Состояние опасно и тем, что ребенок рискует запутаться в пуповине.
Опасно ли обвитие пуповиной?
Многие будущие мамы убеждены, что обвитие пуповиной вокруг шеи может привести к тому, что ребенок задохнется в утробе. Это не соответствует действительности. Дышать самостоятельно малыш начинает только после рождения, когда из его ротовой полости будет удалена слизь. До этого его дыхательные пути не задействованы, а снабжение кислородом происходит через пуповину.
В определенных случаях – да. Чтобы понять, есть ли риск для ребенка, проводят кардиотокографию, которая позволяет оценить работу его сердца. Если исследование зафиксировало уменьшение количества сердечных сокращений, это повод предпринимать меры. Замедленное сердцебиение и нарушение кровотока могут спровоцировать кислородное голодание плода. Последствия этого могут быть непоправимыми.
Никаких медицинских манипуляций, с помощью которых можно устранить обвитие пуповиной – не существует. Но кое-что сделать вы все же можете. Попробуйте специальный комплекс упражнений для беременных.
Само по себе обвитие пуповиной не может быть поводом оперативного вмешательства во время родов. Однако, оно несет опасность для малыша именно в процессе рождения. Если обвитие пуповиной многократное и тугое, есть риск, что ее длины не хватит, чтобы позволить крохе беспрепятственно пройти по родовым путям. Кроме того, в такой ситуации возможно преждевременное отслоение плаценты – самое опасное усложнение во время родов. Пока малыш не начнет дышать самостоятельно, кислород он будет получать через плаценту. Ее отслоение раньше срока чревато гипоксией для малыша.
Обвитие пуповиной не всегда несет риск для ребенка. Но пренебрегать этим состоянием не стоит. Если врач поставил такой диагноз, стоит более внимательно наблюдать за течением беременности и обращаться к специалисту при малейших подозрениях на то, что что-то не так.
Обвитие пуповиной: пугаться не надо
Любая будущая мама слышала: «Не вешай белье, ребенок запутается в пуповине». А уж если доктор на УЗИ обнаруживает обвитие пуповиной, беременная пугается не на шутку. Ведь это ужас – ребёнок в петле! На самом деле обвитие не так страшно, как принято считать.
Пуповина как она есть
Начнём, пожалуй, с теории. Пуповина (пупочный канал) – это «трубка», которая связывает ребёнка с матерью вплоть до его появления на свет. Состоит она из трёх сосудов и соединительной ткани. Одна пупочная вена отвечает за доставку к малышу от плаценты крови, насыщенной кислородом и питательными веществами. А две другие «забирают» кровь с продуктами обмена плода.
Толщина пуповины может несколько разниться. Зависит это от того, как много в ней так называемого вартонова студня – специального желеобразного вещества, которое уберегает сосуды от сдавливания. Нормальной считается толщина в полтора – два сантиметра. Именно такие размеры говорят о достаточном количестве вартонова студня, а это обеспечивает хороший кровоток.
Длина пуповины тоже неодинакова. Традиционно выделяют три размера:
Все эти варианты считаются нормальными. Лишь слишком короткая пуповина опасна для ребёнка, поскольку она может мешать ему продвигаться по родовым путям. К счастью, абсолютно короткая пуповина (короче 40 см) встречается не так часто, в 12 – 13% случаев. Часто это обнаруживается во время родов, иногда приходится прибегать к экстренному кесареву сечению, однако далеко не всегда. Существует возможность, что младенец появится на свет естественным путём.
Пуповина достаточно крепка и выдерживает немаленькие нагрузки. За время беременности она может растягиваться, сжиматься, перекручиваться безо всякого вреда для ребёнка.
Почему возникает обвитие
Это просто невероятно, какой активный образ жизни ведут дети в материнских утробах! На небольших сроках беременности, когда места для «бэби-фитнеса» ещё много, они и плавают, и кувыркаются, и «танцуют». И результатом этих «экзерсисов» может стать обвитие пуповиной. Причем происходит это очень часто, просто потом многие малыши сами распутывают завязавшиеся узлы. Так что, если ваш ребёнок ещё мал, то диагноз «обвитие пуповиной» не должен пугать вас. Скорее всего, кроха сам решит вопрос и освободится от пут. Однако за ним и его состоянием теперь будут следить с особым вниманием.
Какие бывают обвития?
Обвития пуповиной бывают разными:
Чем чревато обвитие пуповиной?
Хотя не стоит сразу впадать в панику, если вам сообщили об обвитии пуповиной, но всё же считать это состояние полностью безопасным нельзя. Каждый случай индивидуален.
А вот нормальная или короткая пуповины могут так сильно сдавить его, что приведут к нехватке кислорода. В этом случае малыш ощущает дискомфорт и сам пробует освободиться, начинает активно двигаться, чтобы распутаться. Часто это получается.
Однако бывают случаи, когда обвитие приводит к затруднению кровотока в пупочном канатике. Это может привести к серьёзной гипоксии и требует обязательного вмешательства врачей.
Когда обвитие обнаружено
УЗИ показало обвитие пуповиной? Скорее всего, вам назначат дополнительные обследования:
Возможно, ультразвуковые исследования будут проводить чаще обычного (в сложных ситуациях даже до нескольких раз в неделю). Ведь именно с помощью УЗИ специалисты могут оценить общее состояние малыша, динамику его роста, состояние плаценты, пуповины и амниотической жидкости и сделать выводы о том, как чувствует себя плод и в какой степени на него влияет обвитие пуповиной.
Допплерометрия
Это исследование помогает выявить особенности кровотока в плаценте, пуповине и артериях головного мозга малыша. Если будут обнаружены нарушения, то это повод для назначения лечения.
Кардиотокография (КТГ)
Назначают КТГ с 33-й недели беременности. Раньше исследование неинформативно из-за того, что сердечнососудистая система плода ещё незрелая. Довольно длительная (в течение 40 – 60 минут) процедура позволяет оценить характер сердцебиения плода и частоту его движений. Делается это при помощи специального аппарата с датчиком, который крепят к животу будущей мамы. Если младенец обвит пуповиной, то во время его шевелений фиксируется снижение частоты сердцебиения. Чем больше выражен этот признак, тем серьёзнее неблагополучие. По результатам КТГ акушеры-гинекологи делают выводы о состоянии ребёнка и в случае необходимости назначают лечение.
Что делать при обвитии пуповиной?
Что можно сделать в случае подтверждённого исследованиями обвития пуповиной?
Состояние ребёнка при умеренных нарушениях корректируется витаминами и нутриентами. Таким образом компенсируется уменьшение объёма поступающей к плоду крови, и он получает достаточное количество необходимых для нормального роста и развития веществ. Могут понадобиться и препараты, которые способствуют улучшению такого показателя как «текучесть» крови. Чаще всего этих мер оказывается достаточно для нормализации состояния малыша.
Будьте бдительны!
Если на УЗИ доктор обнаружил обвитие пуповиной, то будущей маме следует внимательно прислушиваться к себе, ведь именно вы можете уловить первые сигналы о помощи, которые подаёт ребёнок.
На что же обратить внимание? На шевеления ребёнка.
Наверняка вы уже примерно поняли, вернее, прочувствовали суточный ритм своего малыша: «жаворонок» он у вас или «совёнок», активный или не слишком. Так вот, имейте в виду, что если малыш страдает от гипоксии, то его привычный ритм сбивается, меняется и характер движений.
Если кровоток снижается незначительно, то движения замедляются, становятся более редкими, малыш как бы экономит силы.
При острой гипоксии ситуация противоположная: кроха двигается активно, буквально мечется, может даже переворачиваться. Ведь ему неожиданно и в серьёзной степени не хватает кислорода. Его состояние в таком случае похоже на панику, а резкие движения – это, во-первых, попытка избавиться от пут, вызвавших гипоксию, а во-вторых – сигналы бедствия, мольба о помощи.
Если вдруг освободиться самостоятельно малышу не удаётся, то наступает вторая фаза острой гипоксии. Внимательную маму обеспокоит резкое прекращение шевелений малыша после повышенной активности. Происходит это потому, что силы его иссякли во время предшествующей затишью борьбы.
Если вы заметили, что ребёнок после периода непривычной активности вдруг затих – срочно обращайтесь к врачам, причём не в районную женскую консультацию, а лучше всего в роддом.
Роды при обвитии пуповиной
Многие считают, что обвитие пуповиной – прямое показание для кесарева сечения. Однако это совсем не так. Даже в случае многократного обвития чаще всего естественные роды не представляют для ребёнка опасности. Просто в ходе таких родов обязательно проводится длительный мониторинг сердцебиения малыша. Если становится понятно, что возникла острая гипоксия, то есть два варианта развития событий:
Как бы странно это ни звучало, но в медицине обвитие пуповиной не считается патологическим состоянием.
Поэтому, если вам на УЗИ сообщили об обвитии пуповиной, не нервничайте, живите обычной жизнью будущей мамы, старайтесь мыслить позитивно, больше гуляйте, заботьтесь о своём здоровье, занимайтесь спортом. Только без экстрима. Потому что выброс адреналина у будущей мамы обязательно сказывается и на её ребёнке. Двигательная активность малыша увеличивается, а это грозит ещё большим запутыванием в пуповине. Так что – спокойствие, и только спокойствие. И всё обязательно будет хорошо.
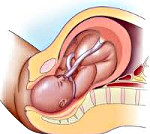
Обвитие пуповиной
Обвитие пуповиной – патология, характеризующаяся расположением одной или нескольких петель пуповины вокруг шеи или тела плода. Клинически со стороны матери данное состояние никак не проявляется, редко возникает риск преждевременной отслойки плаценты. У ребенка при обвитии пуповиной присутствует вероятность развития внутриутробной гипоксии, что сопровождается ухудшением работы ЧСС и двигательной активности. Диагностика базируется на данных УЗИ, кардиотокографии, цветного допплеровского картирования. Лечение обвития пуповиной зависит от состояния ребенка и матери, преимущественно используется выжидательная тактика.
Общие сведения
Обвитие пуповиной – особое состояние в акушерстве, сопровождающееся обматыванием пупочного канатика вокруг туловища, ножек или шеи плода. Такое состояние относится к патологии беременности, так как может спровоцировать развитие серьезных последствий – преждевременной отслойки плаценты, неправильного положения и предлежания, гипоксии или асфиксии плода. Пуповина представляет собой канатик из соединительной ткани, внутри которого проходит вена и две артерии. Она обеспечивает связь между плацентой и плодом. Обвитие пуповиной диагностируется примерно у каждой 4-5 женщины в период вынашивания на разных сроках гестации. Петли располагаются преимущественно вокруг шеи плода.
Осложнения в процессе вынашивания или родов, возникшие на фоне обвития пуповиной, развиваются примерно у 10% беременных. Обвитие представляет угрозу, если пуповина слишком короткая – менее 40 см. В такой ситуации существует высокий риск преждевременной отслойки плаценты. При длинной пуповине (от 70 см) обвитие также опасно, так как возможно расположение нескольких петель вокруг анатомических частей ребенка, а также формирование узлов, при затягивании которых с высокой вероятностью происходит асфиксия плода.
Причины обвития пуповиной
Обвитие пуповиной развивается на разных сроках беременности и может быть спровоцировано несколькими факторами. Одним из наиболее значимых является гипоксия плода. В данном случае из-за недостатка кислорода ребенок начинает совершать активные хаотичные движения, вследствие которых запутывается в петлях пупочного канатика. Обвитие пуповиной часто диагностируется при ее длине более 70 см. В таком случае образуются петли, в которые ребенок самостоятельно проскальзывает. Обвитие пуповиной может быть связано и с генетическим фактором, поэтому его также следует учитывать.
Часто обвитие пуповиной возникает на фоне многоводия. При такой акушерской патологии в маточной полости имеется достаточно места для движений плода, в результате которых он запутывается в петлях. При недостатке пространства обвитие пуповиной развивается на фоне малой активности ребенка. Доказано, что в такой ситуации канатик склонен самостоятельно образовывать петли, которые в последующем располагаются вокруг тела или шеи ребенка. Стать причиной обвития пуповиной может и любая экстрагенитальная патология матери, спровоцировавшая гипоксию плода и, как следствие, увеличение его двигательной активности. Риск патологии увеличивается на фоне железодефицитной анемии у беременных.
Обвитие плода пуповиной чаще наблюдается у женщин, подверженных воздействию негативных факторов в период беременности (плохая экологическая обстановка, вредные условия производства). Нередко обвитие пуповиной развивается, если пациентка склонна к вредным привычкам – курению, наркомании, алкогольной зависимости. Систематические стрессы, эмоциональные нагрузки, способствующие увеличению концентрации адреналина в крови будущей мамы, тоже увеличивают риск данной патологии. Недостаточное поступление питательных компонентов с пищей, несбалансированное питание – предрасполагающий фактор, который может послужить причиной обвития пуповиной.
Симптомы обвития пуповиной
Обвитие пуповиной разделяется на несколько видов с учетом определенных значимых факторов. От них зависит прогноз беременности и план родоразрешения. В зависимости от того, сколько петель присутствует, выделяют следующие формы обвития пуповиной:
Если обвитие пуповиной многократное, выделяют такие его варианты: изолированный (все петли располагаются вокруг одной анатомической области) и сочетанный (в этом случае петли локализуются в нескольких анатомических зонах, к примеру, на шее и теле плода). Также различают тугое и нетугое обвитие пуповиной. Последний вариант диагностируется у 90% пациенток с таким диагнозом и имеет благоприятный прогноз. При тугом обвитии пуповиной присутствует огромный риск передавливания сосудов и прекращения кровообращения, что становится причиной острой гипоксии и асфиксии плода.
Обвитие плода пуповиной не проявляется патологическими симптомами со стороны матери. Женщина не ощущает дискомфорта, однако она может заметить повышенную двигательную активность плода. Такие проявления характерны для внутриутробной гипоксии. При аускультации сердцебиения плода возможно учащение показателей. Выявление обвития пуповиной до 32 недель с высокой вероятностью заканчивается самостоятельным распутыванием ребенка, на более поздних сроках из-за уменьшения пространства в матке вероятность устранения обвития снижается, ведение беременности требует тщательного наблюдения со стороны акушера-гинеколога.
Диагностика обвития пуповиной
Диагностировать обвитие пуповиной удается в ходе планового УЗИ при беременности с 14 недели гестации, когда плацента и канатик полностью сформировались. В процессе сканирования врач УЗ-диагностики определяет присутствие петель и их локализацию. Важно понимать, что обвитие пуповиной не всегда грозит серьезными осложнениями для плода, на ранних этапах он легко запутывается и выпутывается, так как имеет небольшие размеры, а в матке достаточно пространства для движения. При обнаружении патологии назначается цветовое допплеровское картирование. Оно позволяет увидеть кратность обвития пуповиной и направление течения крови по артериям и вене. При наличии 2-х и больше петель требуется тщательное наблюдение и подробное изучение типа обвития. Для этого применяется трехмерное эхографическое обследование. Оно позволяет подробно рассмотреть локализацию пупочного канатика и отличить обвитие от истинного узла.
Чтобы оценить состояние плода при обвитии пуповиной, проводится допплерометрия. С ее помощью специалист видит интенсивность кровотока в сосудах и выявляет возможное недостаточное поступление кислорода, обращает внимание на двигательную активность. Используя кардиотокографию, удается оценить работу сердечно-сосудистой системы ребенка, его активность и выявить присутствующие признаки гипоксии. Характерный признак недостатка кислорода, определяемый при кардиотокомониторинге – уменьшение ЧСС при совершении движений. В ходе КТГ при обвитии пуповиной также обращают внимание на тонус матки.
Лечение обвития пуповиной
Специальное лечение обвития пуповиной не предусмотрено. При обнаружении такого патологического состояния женщина должна быть готова чаще посещать гинеколога и не отказываться от проведения дополнительных диагностических мероприятий. При обвитии пуповиной с целью раннего обнаружения симптомов кислородного голодания плода каждую неделю показано кардиотокографическое мониторирование. Госпитализация при обвитии пуповиной плода обоснована, если имеются признаки острой гипоксии и нарушения маточно-плацентарного кровообращения.
При обвитии пуповиной пациентке следует полностью исключить любые переживания и стрессы. Эмоциональные всплески способствуют повышеннию синтеза адреналина, который негативно сказывается на состоянии плода и способствует нарушению маточно-плацентарного кровотока. Обвитие пуповиной также предполагает соблюдение рационального питания. Следует употреблять побольше полезной витаминизированной пищи. При обвитии пуповиной рекомендуется избегать воздействия негативных факторов окружающей среды, в том числе и пассивного курения, нахождения в задымленных помещениях, работы на вредных производствах.
Медикаментозное лечение обвития пуповиной рутинно не назначается. В отдельных случаях врач может рекомендовать прием препаратов, улучшающих маточно-плацентарный кровоток, витаминные комплексы. Способ родоразрешения зависит от типа обвития пуповиной, а также состояния матери и плода. Наиболее благоприятным вариантом является нетугое однократное изолированное обвитие пуповиной. В данном случае показаны физиологические роды с дежурным или персональным врачом. В заблаговременной госпитализации необходимости нет.
В случае естественных родов при обвитии пуповиной важно тщательно следить за состоянием матери и плода. Каждые 30 минут врач должен контролировать сердечный ритм ребенка с помощью кардиомониторинга и при замедлении ЧСС ускорить процесс родоразрешения. При рождении плода с обвитием пуповиной шеи петля снимается, как только головка пройдет родовой канал. При тугом многократном обвитии пуповиной и признаках гипоксии показано экстренное кесарево сечение независимо от срока эмбриогенеза. В этом случае возможно развитие гипоксии и даже внутриутробной гибели плода.
При тугом многократном обвитии пуповиной физиологические роды противопоказаны, так как ребенок и без того подвергается кислородному голоданию. Во время схваток и потуг сосуды сильно сужаются, что приводит к еще большему дефициту кислорода и развитию удушья. Также тугое обвитие пуповиной может стать причиной преждевременной отслойки плаценты. С целью профилактики данного осложнения в родах проводится плановая госпитализация в 37 недель с последующим родоразрешением путем кесарева сечения.
Прогноз и профилактика при обвитии пуповиной
При обвитии пуповиной прогноз в целом благоприятный. В большинстве случаев удается доносить беременность до 38 недель и родить здорового малыша. Главное – следовать предписаниям акушера-гинеколога. Профилактика обвития пуповиной предполагает устранение причинных факторов. Пациентка должна исключить стрессы, негативные влияния внешней среды, профессиональные вредности и пагубные привычки. Также важно обеспечить рациональное питание, обогащенное витаминами, регулярные прогулки на воздухе.
Предупредить обвитие пуповиной поможет специальная ЛФК для беременных, которую может назначить специалист. Положительно сказывается на состоянии плода дыхательная гимнастика. Такие упражнения при обвитии пуповиной позволят восполнить дефицит кислорода. Профилактика обвития пуповины также заключается в своевременной диагностике и лечении железодефицитной анемии, которой часто страдают беременные. Чтобы избежать акушерской патологии, женщина должна следовать рекомендациям врача и сдавать все назначенные анализы.
Реанимация и интенсивная терапия новорожденных с асфиксией
Общепринятого определения асфиксии новорожденного пока не существует. Наиболее информативной и объективной представляется дефиниция асфиксии, представленная Н. П. Шабаловым и соавторами (2003). Они считают асфиксией новорожденного синдром, характеризующ
Общепринятого определения асфиксии новорожденного пока не существует. Наиболее информативной и объективной представляется дефиниция асфиксии, представленная Н. П. Шабаловым и соавторами (2003). Они считают асфиксией новорожденного синдром, характеризующийся отсутствием эффективности газообмена в легких сразу после рождения, неспособность самостоятельно дышать при наличии сердцебиений и (или) других признаков живорожденности (спонтанное движение мышц, пульсация пуповины).
До середины 1980-х гг. основным критерием диагностики асфиксии была оценка по шкале Апгар, что нашло отражение в Международной классификации болезней 9-го пересмотра (1975). Однако в 1986 г. Американская академия педиатрии и Американский колледж акушеров и гинекологов на основании многочисленных катамнестических исследований пришли к заключению о том, что баллы по шкале Апгар через 1 и 5 мин после рождения слабо коррелируют как с причиной данного состояния, так и с прогнозом и сами по себе не должны рассматриваться как показатели проявления или последствия асфиксии.
В то же время при состоянии с низкой оценкой по шкале Апгар (0–3 балла), сохраняющемся в течение 15 мин, детский церебральный паралич наблюдается у 10%, а в течение 20 мин — у 60% пациентов.
Несмотря на критическое отношение к шкале Апгар и вопреки мнению о том, что она не должна рассматриваться в качестве критерия диагностики и степени тяжести асфиксии в родах (Н. П. Шабалов и соавт., 2003), целесообразо обратиться непосредственно к Международной классификации болезней 10-го пересмотра (1993).
Рубрика Р 21. Асфиксия при родах
Примечание. Эту рубрику не следует использовать при низких показателях по шкале Апгар без упоминания об асфиксии и других дыхательных расстройствах.
Р 21.0. Тяжелая асфиксия при рождении.
Пульс при рождении менее 100 уд./мин, замедляющийся или устойчивый, дыхание отсутствует или затруднено, кожа бледная, мышцы атоничны. Асфиксия с оценкой по шкале Апгар 0–3 балла через минуту после рождения. Белая асфиксия.
Р 21.1. Средняя и умеренная асфиксия при рождении.
Нормальное дыхание в течение первой минуты после рождения не установилось, но частота сердцебиений составляет 100 уд./мин или более, незначительный мышечный тонус, незначительный ответ на раздражение.
Оценка по шкале Апгар 4–7 баллов через минуту после рождения. Синяя асфиксия.
Различают также острую асфиксию, являющуюся проявлением интранатальной гипоксии, и асфиксию, развившуюся на фоне хронической внутриутробной антенатальной гипоксии.
Частота встречаемости асфиксии новорожденных, по данным различных авторов, колеблется в весьма широких пределах, что, очевидно, связано с отсутствием общепринятой дефиниции. Так, Саrter и соавторы (1993) полагают, что частота асфиксии составляет 1–1,5%. Еще в 10–15% случаев низкая оценка по шкале Апгар оказывается обусловлена кардиореспираторной депрессией. В сумме названные состояния составляют до 16,5%. Примерно такие же показатели за 2003 г. опубликованы Министерством здравоохранения и социального развития РФ. При этом летальность от асфиксии среди доношенных детей составляет 0,2%, а среди недоношенных — 1,16%.
По данным С. Г. Эзутаган (1999), частота перинатальной асфиксии у недоношенных детей составляет 30%, а у доношенных новорожденных — 20%.
Н. Н. Володин и С. О. Рогаткин (2004) сообщают, что ежегодно в мире рождаются в состоянии асфиксии 4 млн детей: 840 тыс. из них умирают, еще столько же в дальнейшем страдают от стойких нарушений функциональной деятельности центральной нервной системы.
Выделяют пять главных причин асфиксии новорожденного.
Гипоксемия, гиперкапния и связанный с ними ацидоз являются ведущими звеньями патогенеза асфиксии. Они активируют гемодинамическое перераспределение объемов крови, секрецию гормонов стрессового типа, продукцию цитокинов, молекул адгезии и факторов роста, каскадную систему плазменных протеаз. Эти же факторы после реоксигенации активируют перекисное окисление липидов клеточных мембран с образованием метаболитов арахидоновой кислоты (простагландинов и лейкотриенов) и повышением содержания клеточных метаболитов (аденозина, оксида азота, эндотелина и др.).
Напряжение кислорода в крови ниже 40 мм рт. ст. включает так называемый «ишемический рефлекс», хеморецепторный механизм которого приводит к возбуждению одновременно вазомоторного и дыхательного центров, централизации кровообращения, т. е. ишемии кожи, легких, почек, печени, желудочно-кишечного тракта, ради обеспечения жизненно важных органов (сердца, мозга, диафрагмы, надпочечников).
В процессе централизации кровообращения, кроме адреналина и норадреналина, участвуют ангиотензин II и вазопрессин.
Высокое сопротивление сосудов малого круга, поддерживаемое гипоксемией и гиперкапнией, является причиной легочной гипертензии и шунтирования крови, дыхательной недостаточности, а также перегрузки правых отделов сердца давлением, а левых отделов — объемом.
Отрицательным эффектом гипоксемии, гиперкапнии и централизации кровообращения является накопление недоокисленных продуктов и тяжелый смешанный ацидоз. Компенсаторная активация анаэробного гликолиза с накоплением лактата еще больше усиливает ацидоз. Последний крайне отрицательно влияет на системную гемодинамику, микроциркуляцию, гемореологию, водно-электролитный баланс, обменные процессы.
Нарастание гипоксии и смешанного ацидоза вызывает раскрытие прекапиллярных сфинктеров, децентрализацию кровообращения с падением артериального давления, т. е. гемодинамический коллапс, снижающий тканевую перфузию в жизненно важных органах.
В сосудах ишемизированных тканей активизируются тромбоциты, эндотелиоциты, моноциты, что приводит к активации каскада плазменных протеаз, а также освобождению клеточных ферментов, про- и антикоагулянтов, метаболитов арахидоновой кислоты, активных форм кислорода и оксида азота, которые причастны к повреждению функции органов.
Активация тромбиновой, фибринолитической, кининовой и системы комплемента ведет к эндотоксикозу продуктами протеолиза и наряду с ацидозом — к повреждению мембран клеток, митохондрий, лизосом, гематоэнцефалического барьера, повышению сосудистой проницаемости, падению сосудистого тонуса, деструкции клеток, отеку интерстициального пространства, сладж-феномену, запуску внутрисосудистого свертывания, тромбозу, блокаде микроциркуляции, дистрофическим процессам, в конечном счете — к полиорганной недостаточности.
Клинические признаки и симптомы
При асфиксии средней тяжести ребенок рождается с апноэ или с единичными гаспами, с частотой сердцебиений 90–160 уд./мин, со сниженным мышечным тонусом и рефлекторным ответом на назофарингеальный катетер, с выраженным цианозом (синяя асфиксия). Общее состояние оценивается как тяжелое или средней тяжести. В первые минуты жизни ребенок вял, быстро охлаждается. Слабо реагирует на осмотр и раздражения. Спонтанная двигательная активность низкая. Физиологические рефлексы угнетены. При аускультации сердца часто выявляют тахикардию, приглушенность тонов, акцент II тона над легочной артерией. Дыхание нередко с участием вспомогательной мускулатуры, аускультации — ослабленное, с обилием сухих и разнокалиберных влажных хрипов.
Нередко уже в первые часы жизни появляются гипервозбудимость, крупноразмашистый тремор рук, гиперстезия, спонтанный рефлекс Моро, кратковременные судороги. В то же время у некоторых пациентов нарастают клинические признаки угнетения центральной нервной системы. Динамика мышечного тонуса, физиологические рефлексы, признаки угнетения или повышенной возбудимости нервной системы весьма индивидуальны и во многом зависят от адекватности оказания помощи.
Тяжелая асфиксия характеризуется наличием при рождении признаков II или III стадии шока: дыхание отсутствует или наблюдаются неэффективные гаспы, пульс менее 100 уд./мин, кожные покровы очень бледные (белая асфиксия), мышцы атоничны, реакция на назофарингеальный катетер отсутствует, симптом «белого пятна» более 3 с, артериальная гипотония.
Общее состояние оценивается как тяжелое или крайне тяжелое.
В первые часы и дни жизни клиническая картина обусловлена полиорганной недостаточностью. Со стороны центральной нервной системы: гипоксически-ишемическая энцефалопатия, отек мозга, внутричерепные кровоизлияния, судороги.
Со стороны легких: синдром аспирации меконием, легочная гипертензия, синдром дыхательных расстройств II типа.
Со стороны сердечно-сосудистой системы: шок, гипотензия, полицитемия, гиперволемия или гиповолемия, патологическое шунтирование крови, трикуспидальная недостаточность, ишемические некрозы эндокарда/миокарда.
Со стороны выделительной системы: олигурия, острая почечная недостаточность с тромбозами сосудов почек или без них.
Со стороны желудочно-кишечного тракта: функциональная непроходимость, рвота, срыгивания, печеночные дисфункции, некротизирующий энтероколит.
Со стороны эндокринной системы: транзиторная недостаточность симпато-адреналовой системы, щитовидной железы, надпочечников.
Все это сопровождается нарушениями гомеостаза (декомпенсированный ацидоз, гипогликемия, гипокальциемия, гипоантриемия, гипомагниемия) и гемостаза (тромбоцитопения, ДВС-синдром).
Вторичный иммунодефицит, сопровождающий полиорганную недостаточность, способствует активации и генерализации внутриутробных инфекций, а также развитию госпитальных инфекций.
Диагностика и рекомендуемые клинические исследования
Критериями тяжелой асфиксии являются:
Важными критериями тяжести асфиксии являются ответ на адекватную терапию, а также течение и исход патологии в раннем неонатальном периоде, отражающие выраженность повреждения витальных функций. Следовательно, окончательно тяжесть асфиксии диагностируют не сразу после родов, а по окончании раннего неонатального периода.
Необходимый объем исследований:
В оптимальном варианте — допплерографическое определение центральной и церебральной гемодинамики.
С учетом необходимости проведения дифференциального диагноза с тяжелыми инфекционными заболеваниями показано микробиологическое, вирусологическое исследование.
Дифференциальный диагноз в первую очередь необходимо проводить со следующими состояниями:
Общие принципы лечения
Проведение реанимационных мероприятий при асфиксии новорожденных регламентируется приказом министра здравоохранения и медицинской промышленности РФ «Первичная и реанимационная помощь новорожденному в родильном зале» (1995 г.).
При оказании реанимационной помощи новорожденному необходимо строго соблюдать следующую последовательность действий:
Лекарственные средства (ЛС) при первичной реанимации назначаются при отсутствии сердцебиения и в тех случаях, когда несмотря на искусственную вентиляцию легких (ИВЛ) 100% кислородом и непрямой массаж сердца, проведенные в течение 30 с, у ребенка сохраняется брадикардия ниже 80 уд./мин.
Используются следующие ЛС: раствор адреналина гидрохлорида, препараты, восполняющие объем циркулирующей жидкости (раствор альбумина 5%, изотонический раствор натрия хлорида, раствор рингера), раствор гидрокарбоната натрия 4%.
Адреналина гидрохлорид является синтетическим аналогом адреналина надпочечников. Обладает адренопозитивным действием, оказывая стимулирующее влияние на α- и β-адренорецепторы. Инотропное кардиотоническое действие адреналина связано с воздействием на β1-адренорецепторы, локализующиеся в миокарде. Это ведет к повышению силы и частоты сердечных сокращений. Наряду с этим адреналин, воздействуя на α-адренорецепторы, повышает периферическое сосудистое сопротивление и артериальное давление крови, тем самым увеличивая коронарный кровоток и кровоснабжение миокарда.
Бронхорасширяющее действие адреналина обусловлено воздействием на β2-адренорецепторы.
Адреналин вводится новорожденным в разведении 1:10 000 в объеме 0,1–0,3 мл/кг массы тела (0,01–0,03 мг/кг) внутривенно или эндотрахеально. При введении через эндотрахеальную трубку требуется дополнительное разведение физиологическим раствором (1:1). Внутривенно адреналин вводится струйно.
В результате должно наблюдаться увеличение частоты сердечных сокращений до 100 уд./мин и выше через 30 с после введения ЛС. Если частота сердечных сокращений остается менее 100 уд./мин, следует повторить введение адреналина. При отсутствии эффекта и признаков общей кровопотери или гиповолемии необходимо ввести восполнители объема циркулирующей крови.
Показаниями к восполнению объема циркулирующей крови служат кровопотеря и гиповолемия. При этом наблюдаются следующие симптомы:
Восполнители объема циркулирующей крови (изотонический раствор натрия хлорида, раствор альбумина 5%, раствор рингера) вводятся новорожденным при первичной реанимации в вену пуповины из расчета 10 мл/кг массы тела в течение 5–10 мин.
Показания к применению гидрокарбоната натрия:
Используется 4% раствор гидрокарбоната натрия, содержащий 0,5 мэкв/мл. Назначается в дозе 2 мэкв (4 мл 4% раствора) на кг массы тела. Вводится в вену пуповины на фоне ИВЛ со скоростью не выше 1 мэкв /кг/мин.
Ожидаемый эффект: увеличение частоты сердечных сокращений до 100 и более ударов в минуту на фоне уменьшения метаболического ацидоза.
Положительный эффект от реанимационных мероприятий — в течение первых 20 мин после рождения восстанавливаются адекватное дыхание, нормальные частота сердечных сокращений и цвет кожных покровов — служит основанием к прекращению ИВЛ и непрямого массажа сердца. Однако реанимация в родильном зале является лишь первым этапом оказания помощи детям, родившимся c асфиксией.
Дальнейшее наблюдение и лечение новорожденных, перенесших асфиксию, в том числе и детей, у которых не восстановилось адекватное дыхание, наблюдаются судороги, центральный цианоз, проводится в отделении интенсивной терапии.
При внутривенном введении раствора гидрокарбоната натрия на фоне неадекватной вентиляции возможно усиление ацидоза, а избыточное введение этого ЛС ведет к гипернатриемии и риску развития внутрижелудочковых кровоизлияний.
Эффективная сердечно-легочная реанимация при асфиксии является главным фактором, улучшающим прогноз. При средней и умеренной асфиксии прогноз, как правило, благоприятный. При тяжелой асфиксии персистирующая низкая оценка по шкале Апгар (0–3 балла) на 10, 15 и 20-й минутах достаточно тесно коррелирует с неблагоприятным исходом и указывает на повышенный риск смерти (60% — у доношенных новорожденных и 50–100 % — у детей с очень малой массой тела).
Литература
А. Г. Антонов, доктор медицинских наук, профессор
НЦАГиП РАМН, Москва