что делать если холедох расширен
Холедохолитиаз
Холедохолитиаз ― это осложненная форма течения желчнокаменной болезни с нахождением конкрементов в общем протоке. Из-за закрытия холедоха желчь остается внутри пузыря, давит на стенки, застаивается, что способствует ее инфицированию. Лечение холедохолитиаза назначается с пожизненной диетой, приемом ферментов. Избавиться от мелких камней, врачи стараются, нормализуя перистальтику и желчный отток. В отягощенных случаях, нужна помощь хирурга.
Симптоматически различают следующие формы:
Холедохолитиаз часто бессимптомный, острая стадия наступает внезапно. Поэтому он занимает 30% неотложных хирургических патологий. 60% пациентов ― люди старше 55 лет, преимущественно женщины.
Резидуальный холедохолитиаз относится к артифициальным заболеваниям, связанным с инвазивным вмешательством. Песок мог подняться выше во время резекции пузыря или при введении контрастного вещества перед рентгеном.
Волнянкина Татьяна Владимировна
Ведущий пластический хирург высшей квалификации, член ОПРЭХ, ОСЭМ
Самарцев Виктор Иванович
Ведущий пластический хирург, врач высшей квалификации, член ОПРЭХ
Варванович Маргарита Сергеевна
Челюстно-лицевой хирург, пластический хирург
Широкопояс Александр Сергеевич
Врач-эндоскопист первой категории, гастроэнтеролог, колопроктолог, хирург первой категории, терапевт, кандидат медицинских наук
Ракинцев Владислав Сергеевич
Северцев Алексей Николаевич
Чудаев Дмитрий Борисович
Онколог, врач-хирург, ведущий хирург
Признаки
Сбор анамнеза при госпитализации выявляет триаду Вилларда. То есть всегда имеются 3 характерных симптома: острая боль, желтуха, высокая температура.
Обтурационный холедохолитиаз протекает с быстрым присоединением осложнений. Вы можете почувствовать резкую слабость, скачок артериального давления. Усилится потоотделение, мочеиспускание участится. Неукротимая рвота, а после опорожнения желудка, пустая. Спазмы рефлекторно провоцируют тошноту.
Объективно определяется ряд признаков:
Можно ли обойтись без операции?
Чтобы создать условия для очищения холедоха, назначаются:
Лучший результат показывает комбинация Дюспаталина с урсохолиевыми препаратами. Эффективность колеблется в пределах 85-95%. Спазмолитик не влияет на перистальтику ЖКТ, способствует высвобождению желчи. Расслабленный холедох легко опорожняется от камней при ее вытекании.
Консервативное лечение холедохолитиаза включает диету №5. Лечебный стол направлен на снижение давления в ЖП и 12-перстной кишке, профилактику застойных явлений и инфекции. Питание пятиразовое, низкой калорийности без острых, жирных блюд.
Методы дробления камней
Литотрипсия относится к малоинвазивным манипуляциям. Ее невозможно выполнить без эндоскопического проникновения в брюшную полость. Существует три техники лечения, отличающиеся способом захвата твердых частиц и их дроблением.
Холедохолитиаз
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Причём они либо попадают туда из желчного пузыря, либо образуются непосредственно в холедохе. Как правило, лечение такого заболевания оперативное. Отметим, что заболевание является достаточно серьёзным особенно в тех случаях,когда развиваются тяжёлые осложнения в виде перекрытия протока, тогда возникает угроза жизни пациенту.
Как камни появляются в желчном протоке?
Обычно они формируются в желчном пузыре и перемещаются с током желчи через пузырный проток. При этом общий вид камней, находящихся в пузыре и в протоках, их микроструктура и химический состав идентичны. Доказательством пузырного происхождения конкрементов считается наличие на их поверхности граней, которые формируются вследствие соприкасания нескольких камней в желчном пузыре. Вероятность перемещения камней в холедох тем больше, чем шире диаметр пузырного протока. В некоторых случаях камнеобразование может происходить непосредственно в просвете самого холедоха. Это возникает при условии затруднения оттока желчи по протокам.
Причинами образования камней в желчевыводящих путях могут быть:
Диагностика холедохолитиаза не может основываться только на клинике. Пузырные камни в общем желчном протоке клинически выявляются не всегда, и могут существовать бессимптомно длительное время. Только появление приступа печеночной колики с последующей желтухой наводит на мысль о возможной проблеме в желчевыводящих путях. Характер печеночной колики при холедохолитиазе ничем не отличается от таковой, исходящей из желчного пузыря. Хотя иногда боль может локализоваться несколько выше и медиальнее, чем при холецистолитиазе, в надчревной области. Еще реже наблюдается непереносимая боль при внезапной закупорке камнем области дуоденального сосочка (так называемый “сосочковый илеус”).
При наличии мелких (менее 5-7 мм) конкрементов в желчном пузыре у любого больного с желчнокаменной болезнью следует подозревать присутствие камней в холедохе, так как такие размеры позволяют им беспрепятственно мигрировать через пузырный проток. Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Лабораторная диагностика.
Бессимптомный холедохолитиаз может не сопровождаться изменениями в лабораторных анализах. При развитии воспаления в крови повышается уровень лейкоцитов, СОЭ. При нарушении оттока желчи наблюдают повышение концентрации билирубина (за счёт прямой фракции), повышение уровня аминотрансфераз (трансаминаз) и щелочной фосфатазы в биохимическом анализе крови, увеличивается содержание жёлчных пигментов в моче. Может отсутствовать стеркобилин в кале. Очень грозным лабораторным симптомом является повышение амилазы крови, так как это говорит о поражении поджелудочной железы.
Инструментальная диагностика.
Поэтому во многих случаях приходится прибегать к дополнительным методам:
Следующие два метода диагностики являются инвазивными, поэтому могут применяться только при нахождении пациента в стационаре. Речь идет об эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) и чрескожной чреспеченочной холангиографии (ЧЧХГ).
К дополнительным методам обследования можно отнести компьютерную томографию и видеодуоденоскопию.
Основные проявления холедохолитиаза
При латентном холедохолитиазе характерны жалоба на тупую боль под правой реберной дугой.
При диспептической форме холедохолитиаза больной жалуется на нехарактерную давящую боль под правой реберной дугой или в надчревной области, на диспепсию, тошноту, отрыжку, газы и непереносимость жирной пищи.
Подробнее об осложнениях холедохолитиаза
2. Желтуха. Всегда имеет застойный характер. Закупорка, как правило, бывает неполной и интенсивность повышения билирубина колеблется. Подозрительной в отношении холедохолитиаза должна быть не только любая желтуха на фоне печеночной колики, но и мимолетная субиктеричность, особенно, если она часто повторяется. Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
Лечение холедохолитиаза может быть только хирургическим. Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
Наиболее часто при холедохолитиазе проводится удаление конкрементов желчных протоков эндоскопическим способом.
В стационаре пациенту проводят ЭРХПГ для уточнения наличия камня, его локализации и других параметров. Если диагноз холедохолитиаза подтвержден, это исследование превращается из диагностического в лечебное. Выполняется рассечение суженной зоны Фатерова сосочка (папиллосфинктеротомия), дробление камней (литотрипсия) или их удаление (экстракция). Тактика хирурга зависит от размеров камня. Камни более 2 см обычно дробят, менее 1 см чаще отходят самостоятельно в течение 2 суток. Но как показывает практика, в большинстве случаев, чтобы удалить или обеспечить самостоятельное отхождение камней, приходится прибегать к эндоскопической папиллосфинктеротомии. Редко удается этого избежать.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургической операции. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят рассечение холедоха (холедохотомию) специальным инструментом и удаление камней. Во всех случаях лечения холедохолитаза одномоментно проводят удаление желчного пузыря (если он не был удален ранее). В дальнейшем после хирургического лечения необходимо проходить послеоперационное обследование, соблюдать рекомендации по режиму, питанию и приему медикаментов, которые будут назначены лечащим врачом в стационаре.
В любом случает тактика обследования и лечения должна определяться специалистом и направляться от простых методов диагностики и лечения к более сложным.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических и эндоскопических технологий.
Холедохолитиаз
Холедохолитиаз – это наличие в желчных протоках конкрементов, вызывающих нарушение желчеоттока. Симптомы холедохолитиаза определяются степенью перекрытия протока камнем и включают боль, желтуху, иногда повышение температуры тела. На начальных стадиях заболевание может проходить бессимптомно. Для постановки точного диагноза проводят УЗИ печени и желчного пузыря, холедохоскопию, эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию, МР-холангиопанкреатографию, оценивают биохимические пробы печени. Удаляют камни хирургическим путем либо эндоскопическим методом.
МКБ-10
Общие сведения
Холедохолитиаз – это одна из форм желчнокаменной болезни, при которой камни образуются в холедохе или попадают туда из желчного пузыря. Конкременты в желчном пузыре – явление очень распространенное. Они встречаются приблизительно у трети женщин и у четверти мужчин на территории Европы и Северной Америки. Среди пациентов с желчнокаменной болезнью около 5-15% страдают холедохолитиазом.
После удаления желчного пузыря риск холедохолитиаза увеличивается, но протекает он в таких случаях в основном бессимптомно. Важность этой проблемы также связана с частыми осложнениями, которые требуют неотложной помощи и создают риск для жизни пациента. Диагностику и лечение холедохолитиаза проводят в отделениях гастроэнтерологии и абдоминальной хирургии.
Причины холедохолитиаза
Основная причина холедохолитиаза – миграция камней небольшого размера из желчного пузыря в протоки. По статистике, данное явление провоцирует приблизительно 85% всех случаев заболевания. Перемещение конкрементов осуществляется за счет увеличения давления в желчном пузыре, усиления сократительной функции его стенок. Большое значение имеет размер камня: чем меньше конкремент, тем больше шансов, что он мигрирует в протоки.
Непосредственно в холедохе камни образуются приблизительно у 10-15% пациентов. Предрасполагает к камнеобразованию в желчных путях:
Патогенез
В основе патогенеза холедохолитиаза лежит повышение давления в желчных протоках. В результате камень перемещается из одного отдела в другой, вызывая раздражение стенок, отек и дальнейшее перекрытие просвета холедоха. Если камень небольшой, а в холедохе и в области фатерова сосочка нет стриктур, он может самостоятельно выйти в просвет двенадцатиперстной кишки. В противном случае произойдет полная либо частичная закупорка желчного протока. В результате нарушается эвакуация желчи, холедох выше места закупорки расширяется, возникает воспаление, формируется благоприятная среда для роста бактерий.
Симптомы холедохолитиаза
Около 15% всех случаев холедохолитиаза протекают бессимптомно. Такое течение наблюдается у пациентов с удаленным желчным пузырем и в тех случаях, когда камни небольшого размера быстро эвакуируются из холедоха в двенадцатиперстную кишку, не вызывая закупорки, с которой связаны основные проявления заболевания.
Одним из первых симптомов холедохолитиаза является боль. Она носит глубокий висцеральный характер, частично напоминает боль при остром холецистите; может быть тупой, ноющей или достаточно резкой, с небольшими изменениями интенсивности. Боль локализуется в эпигастрии или в правом подреберье, часто отдает в спину. Когда камень опускается в область фатерова сосочка, болевой синдром может приобрести опоясывающий характер, как при остром панкреатите. Если в этом отделе камень не блокируется, он выходит в просвет двенадцатиперстной кишки, и все симптомы самостоятельно исчезают до следующего приступа.
Второй симптом холедохолитиаза – желтуха. Развивается она приблизительно через 12 часов после появления боли, иногда процесс может затянуться на сутки. При этом болевой синдром уменьшается или исчезает полностью. Особенность желтухи при холедохолитиазе – ее перемежающийся характер. Интенсивность желтизны кожи и слизистых то усиливается, то ослабевает. Это позволяет дифференцировать заболевание с раком головки поджелудочной железы, острыми вирусными гепатитами, лептоспирозом, которые тоже могут иногда протекать с выраженным болевым синдромом. При затяжном течении холедохолитиаза со значительной закупоркой протока у пациентов обесцвечивается кал, вплоть до ахолии, темнеет моча.
Осложнения
Осложняется холедохолитиаз холангитом, панкреатитом, при длительном течении – вторичным билиарным циррозом. При присоединении холангита (воспаления желчных путей), кроме основных симптомов, у больного наблюдается повышение температуры, признаки интоксикации (тошнота, рвота, сильная общая слабость). Иногда пациенты жалуются на интенсивную боль в спине. Панкреатит проявляется сильными болями с левой стороны либо болями опоясывающего характера, непрерывной рвотой, снижением перистальтики или полным парезом кишечника. В крови повышается уровень ферментов поджелудочной железы. Цирроз печени развивается долго, после частых рецидивов холедохолитиаза, осложнявшихся холангитом.
Диагностика
Для уточнения диагноза холедохолитиаза проводят ряд исследований. Начинают с УЗИ печени и желчного пузыря, биохимических проб печени.
Лечение холедохолитиаза
Наиболее часто при холедохолитиазе проводится экстракция конкрементов желчных протоков при РХПГ. Во время эндоскопии через сфинктер Одди вводят специальный баллонный катетер, который расширяет проток и дает возможность легко удалить камень. Если камень большой, проводят холедохотомию или сфинктеротомию. Методика ЭРХПГ позволяет удалить камень в 85% случаев. Конкременты размером больше 18 мм предварительно подвергают дроблению. Делают это с помощью механического литотриптора, методом лазерной либо магнитно-волновой литотрипсии. После дробления эффективность экстракции конкрементов желчных протоков при РХПГ повышается до 90%.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургическому вмешательству. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят холедохотомию или полное удаление желчного пузыря (холецистэктомию). Удалять желчный пузырь рекомендуют во всех случаях повторного возникновения холедохолитиаза. Консервативное лечение холедохолитиаза проводится редко, только в тех случаях, если оперативное вмешательство невозможно.
Прогноз и профилактика
После удаления камня рецидивы на протяжении пяти лет развиваются приблизительно у четверти всех пациентов. При повторном приступе холедохолитиаза рекомендуют удалять желчный пузырь. Для профилактики назначают урсодезоксихолевую кислоту. Принимать ее нужно не меньше, чем шесть месяцев в году, иначе эффективность лечения окажется сомнительной.
Диагностика и лечение холедохолитиаза в эпоху эндохирургии



Казанская государственная медицинская академия
Первым в мире лапароскопическую холецистэктомию (ЛХЭ) выполнил профессор Erich Muhe из Боблингена, Германия, 12 сентября 1985г., за что немецким обществом хирургов ему был объявлен выговор. В 1992 от этого же общества он получил высшую премию организации – ежегодную награду Германского хирургического общества.
Доктор Philip Mouret, Лион, Франция выполнил ЛХЭ в 1987. Хирурги Reddick и Olsen выполнили ту же процедуру в 1989 в США. С этого момента ЛХЭ быстро распространилась по всему миру, как метод лечение желчнокаменной болезни (ЖКБ). Хотя хирурги и были очарованы малоинвазивностью операции, серьёзной проблемой оставался холедохолитиаз (ХДЛ), частота которого достигала 10% из всех больных, страдающих ЖКБ. Поэтому хирурги задумались о путях диагностики – до, во время и после операции, а также лечения ХДЛ малоинвазивными методами.
В 1991 Reddick и Olsen опубликовали первое описание лапароскопической холангиографии. Однако, хотя техника была вполне осуществимой, выполнение процедуры было затруднительным теми инструментами, которые существовали в то время. Поэтому врачи больше полагались на дооперационные методы диагностики ХДЛ – ретроградную холангиопанкреатикографию (РХПГ). В случае обнаружения холедохолитиаза до операции конкременты удаляли при эндоскопической папиллосфинктеротомии (ЭПСТ) с последующей ЛХЭ.
Эра ЛХЭ продолжается более 25 лет. За этот период диагностика и лечение ХДЛ эволюционировала. Она может быть дооперационной, интраоперационной и послеоперационной.
(А) Предоперационная диагностика и лечение ХДЛ
Большинство больных с холедохолитиазом могут быть идентифицированы до операции.
Клинические проявления
1. Многие пациенты жалуются на боли в верхнем отделе живота, начинающиеся в эпигастрии и распространяющиеся в зону правого подреберья с иррадиацией в спину или плечо.
2. Иногда больные имеют в анамнезе кратковременную желтуху или эпизоды потемнения мочи.
3. Боли в животе нередко сопровождаются ознобом и температурой.
4. У больных могут быть приступы холангита или панкреатита.
Биохимические тесты
1. Уровень прямого билирубина в плазме выше, чем непрямого.
2. Повышение щелочной фосфатазы
3. Повышение уровня трансаминаз
4. Повышение уровня амилазы или липазы
Радиологические тесты
1. Обычная рентгенография брюшной полости может показать затенение в правой гипохондриальной области.
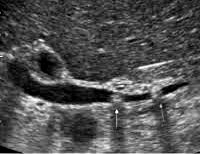
2. УЗИ может показать 1-2 конкремента в нижней части ОЖП, однако нередко этот отдел холедоха скрыт газами 12-перстной кишки, тогда проток не виден чётко. В этом случае УЗИ показывает расширение проксимальной части жёлчного протока и внутрипечёночную дилатацию.
3. Магнито-резонансная холангиография – это не инвазивная процедура, дающая отличную визуализацию печени, жёлчного пузыря и протоков на всём их протяжении.
4. КТ – сканирование. Эффективно при механической желтухе.
Эндоскопический тест
1. Эндосонография. Это инвазивная процедура, но менее опасная, чем РХПГ. Эффективна для диагностики конкрементов в терминальном отделе холедоха.
2. РХПГ – инвазивное исследование, позволяющее уточнить анатомию и причину обструкции билиарного тракта. Кроме того, процедура позволяет сразу перейти к лечению обструкции в зависимости от её природы.
Лечение
1. При наличии ХДЛ выполняют РХПГ, сфинктеротомию и экстракцию конкрементов. Далее показана ЛХЭ.
2. Если жёлчные протоки не очищены полностью, или конкременты более 2,5 см в диаметре, хирург может поступить следующим образом:
· Произвести эксплорацию холедоха и удаление конкрементов лапароскопически после ЛХЭ.
· Выполнить открытую холецистэктомию (ОХЭ) с эксплорацией холедоха.
(Б) – интраоперационная диагностика и лечение ХДЛ
Клинические проявления
В следующих ситуациях хирург хотел бы подтвердить/исключить ХДЛ интраоперационно:
1. Дооперационный уровень цифр биохимических тестов находится на верхней границе нормы – билирубин и щелочная фосфатаза.
2. Умеренное расширение ОЖП, но его терминальный отдел чётко не виден на УЗИ.
3. Рецидивирующие приступы желтухи у больного с множественными конкрементами в жёлчном пузыре, когда дооперационные УЗИ/МРТ/билирубин – в норме.
4. При лапароскопической диссекции обнаруживают широкий пузырный проток.
Диагностика
Интраоперационная диагностика конкрементов в ОЖП может быть произведена при помощи
· Интраоперационной лапароскопической холангиографии
· Интраоперационного лапароскопического УЗИ
Холангиография – наиболее известный метод видуализации конкрементов в ОЖП. Кроме того, это первый шаг к эксплорации холедоха через пузырный проток. При УЗИ используют высокочастотный датчик в 7-10 МГц.
Лапароскопическое УЗИ даёт более точную информацию, чем холангиография, имеет следующие преимущества:
1. Отсутствует облучение.
2. Исследование повторяемо.
3. Более чувствительно для обнаружения камней.
4. Более специфично.
Лапароскопическое УЗИ несёт в себе некоторые неудобства в сравнении с холангиографией:
1. Терминальный отдел холедоха чётко не виден.
2. Панкреатит или жировые отложения вокруг поджелудочной железы затрудняют визуализацию.
3. Дуоденальные дивертикулы, содержащие газ, симулируют тень конкрементов.
4. Существует кривая обучения.
5. Оборудование не всем доступно.
Лечение
Если диагноз холедохолитиаза установлен на операции, выбор тактики зависит от различных факторов –
1. Состояние пациента
2. Калибр ОЖП и место расположения конкремента
3. Квалификация врача, выполняющего РХПГ в клинике
4. Наличие оборудования для эксплорации ОЖП
5. Опыт хирурга в лапароскопической билиарной хирургии
Выбор метода лечения будет таков:
1. Завершение ЛХЭ и клиническое наблюдение за больным. Такой путь возможен, если конкременты в ОЖП очень малы.
2. Завершение ЛХЭ и выполнение послеоперационной РХПГ. Такая тактика оптимальна, когда диаметр камней 4-5мм, маловероятно, что они выйдут сами, а РХПГ доступна.
3. ЛХЭ и лапароскопическая эксплорация ОЖП.
Здесь возможны два пути:
· Доступ к ОЖП через пузырный проток
— холедохотомия с внутренним дренажём
— холедохотомия без дренажа
— холедохотомия с Т-образным дренажём
4. Открытая холецистэктомия с открытой эксплорацией холедоха
i) Лапароскопический доступ к ОЖП через пузырный проток
Этот доступ приемлем в тех случаях, когда нет большого различия между диаметром протока и размерами конкрементов.
Показания
1. Одиночные/множественные конкременты диаметром 6мм или менее
2. Пузырный проток диаметром 4мм или более
3. Пузырный проток впадает в ОЖП прямо c латеральной стороны
4. Плохие условия для наложения лапароскопических швов
Противопоказания
1. Конкременты диаметром более 6мм
2. Пузырный проток диаметром менее 4мм
3. Внутрипечёночные конкременты
4. Пузырный проток впадает в ОЖП сзади или дистальнее расположения конкрементов в ОЖП
Процедура
Дилатация пузырного протока важна для успешного проведения транспузырной процедуры. Проволочный проводник вводят через отверстие в пузырном протоке в ОЖП. Далее баллонный дилататор или буж вводят по проводнику. Необходимо соблюдать осторожность, чтобы не оторвать пузырный проток от желчного пузыря. Это возможно либо при дилатации, либо при излишней тракции за жёлчный пузырь. Если отрыв происходит, становится невозможным ввести инструмент в культю пузырного протока. Это наиболее частая причина неудач. Поэтому отверстие в пузырном протоке (ПП) не должно превышать 50% его периметра.
Холедохоскопию выполняют через пузырный проток. Конкремент захватывают корзинкой под прямым визуальным контролем холедохоскопа.
Некоторые хирурги вводят корзинку в пузырный проток под флюороскопическим контролем. Конкременты иногда крупнее, чем внутренний диаметр пузырного протока. В этой ситуации захваченный в ловушку конкремент и корзинка могут застрять в ОЖП, что делает невозможным их удаление через пузырный проток. В этой ситуации требуется холедохотомия. Поэтому «слепая» техника менее благоприятна, даёт большее число осложнений и оставленных конкрементов.
Преимущества
1. Т-образный дренаж исключен
2. Риск стриктуры ОЖП после холедохотомии маловероятен
ii) – Лапароскопическая холедохотомия при конкрементах ОЖП
Этот доступ показан, когда конкременты ОЖП велики.
Показания
2. Адекватная дилатация ПП невозможна
3. Конкременты ОЖП больше, чем диаметр пузырного протока
4. Неудачная экстракция через ПП, при дилатации ОЖП
5. Крупный плотный камень нижней части ОЖП, который может потребовать литотрипсии
6. Внутрипечёночные конкременты
Противопоказания
1. Диаметр ОЖП менее 6мм
2. Неблагоприятные условия для наложения лапароскопического шва
Процедура
Выполняют разрез длиной 1 см на передней стенке супрадуоденальной части ОЖП. Холедохоскоп вводят через правый среднеключичный порт. Лапароскопическое и холедохоскопическое изображение контролируют по одному или двум мониторам. Холедохоскоп осторожно вводят в протоковую систему. Тёплый солевой раствор постоянно подают в проток через рабочий канал холедохоскопа для получения качественного изображения. Конкремент визуализируют, корзинку проводят за конкремент, открывают, захватывают камень и извлекают его наружу.
Для плотных конкрементов диаметром более 2,5см рекомендован ригидный эндоскоп – нефроскоп/уретероскоп и дробление камня при помощи литотриптера, Полноту удаления конкрементов из ОЖП контролируют проведением ригидной оптики до сфинктера Одди. Проксимальные протоки также визуализируют для того, чтобы убедиться в отсутствии конкрементов в печёночных протоках.
Если хирург удовлетворён результатами холедохолитотомии, процедура может быть завершена одним из следующих способов.
1. Оставление 10см внутреннего стента, введенного через ОЖП в двенадцатиперстную кишку, при этом нижний конец трубки находится в дуоденум, а верхний – в ОЖП. Холедохотомное отверстие ушивают непрерывным викриловым швом 4/0. Месяц спустя на основании УЗИ и биохимических анализов убеждаются в чистоте протоков и удаляют стент через дуоденоскоп.
2. Холедохотомическое отверстие ушивают без стента – когда хирург уверен в отсутствии резидуальных конкрементов в ОЖП, также как и в отсутствии дистальной билиарной стриктуры.
3. Ушивание холедохотомического отверстия на Т-образном дренаже. Некоторые хирурги привыкли к такому завершению холедохотомии в эпоху открытой хирургии, этот путь позволяет им чувствовать себя комфортно. Другой резон – возможность выполнения через Т-образный дренаж холангиографии в конце операции. Если при этом обнаружены остаточные конкременты, хирург может продолжить лапароскопичекую эксплорацию холедоха, перейти к открытой процедуре или отдать предпочтение последующей РХПГ или литотрипсии.
Эту операцию выполняют, при:
· Серьёзной дилатации ОЖП
· Наличии дистальной стриктуры холедоха
· Первичных конкрементах ОЖП
1. Антеградная – сфинктеротомию выполняют через холедохотомное отверстие
2. Ретроградная – сфинктеротомию выполняют через дуоденоскоп.
Оба доступа в интраоперационном исполнении весьма громоздки и могут закончиться неудачей.
(С) – послеоперационная диагностика и лечение конкрементов ОЖП.
Клинические проявления
Больные с оставленными конкрементами после ЛХЭ могут обратиться повторно с:
· Приступами болей в правом подреберье с иррадиацией в спину
· Эпизодами желтухи и потемнения мочи
· Эпизодами ознобов и повышения температуры
Диагноз
Может быть подтверждён:
1. Биохимическими тестами-
a. Повышение уровня билирубина сыворотки
b. Повышение уровня щелочной фосфатазы
c. Повышение уровня трансаминаз
2. УЗИ брюшной полости
Лечение
Зависит от доступности тех или иных методов, а также от размеров конкрементов. На сегодня процедурой выбора признана РХПГ. Если она не доступна, то можно прибегнуть к:
· Лапароскопическлй эксплорации ОЖП при его достаточной дилатации
· Открытой эксплорации холедоха с оставлением Т-образного дренажа