Ольфакторная менингиома что это
Менингиомы ольфакторной ямки. Классификация, клинические проявления и лечение доброкачественных новообразований мозга
1. Виды менингиом
Менингиомы – наиболее часто встречающиеся, в большинстве своем доброкачественные опухоли мозга, которые могут иметь различную локализацию. Они могут быть:
Менингиомы, локализующиеся в ольфакторной ямке, относятся к разряду парасаггитальных и встречаются довольно редко – до 10% случаев. Эти опухоли опасны тем, что имеют обыкновение разрушать обонятельные луковицы и осуществлять компрессию лобных доль головного мозга.
2. Основные симптомы новообразований ольфакторной ямки
Среди основных симптомов патологии можно назвать следующие:
По мере роста опухоли к перечисленным симптомам могут также присоединиться и зрительные нарушения. Это свидетельствует о том, что новообразование достигло области расположения зрительных нервов и осуществляет на них давление. В тяжелых случаях проявляется тенденция к постепенному нарастанию общемозговых симптомов – тошноты, рвоты, слабости мышц верхних/нижних конечностей и т.д..
3. Классификация
Нейрохирурги разделяют менингиомы ольфакторной ямки на три условных группы:
В первом случае речь идет о менингиоме больших размеров, которая сдавливает один или оба зрительных нерва. Во втором случае происходит неравномерное сдавление зрительных нервов – тот, что сдавлен сильнее, постепенно атрофируется, а более слабое сдавление второго приводит к застою диска второго глаза. В третьем случае, скорее всего, существует опухоль, локализующаяся на определенном удалении от зрительных нервов. Она провоцирует повышение внутричерепного давления вследствие нарушения циркуляции спинномозговой жидкости (ликвора), что и вызывает явление застойного диска на обоих глазах
Зрительные расстройства, как правило, начинаются на одном глазу, со стороны локализации опухоли, а через некоторое время пациент замечает снижение остроты зрения и на другом глазу.
4. Лечение заболевания
Лечение менингиом ольфакторной ямки проводится традиционным хирургическим методом. Определенная сложность состоит в близости расположения опухоли к жизненно важным для функционирования организма мозговым центрам.
Ольфакторная менингиома что это
Менингиомы возникают из арахноидальной оболочки головного мозга и могут быть расположены в любом месте по его поверхности, а также в желудочках. Они классифицируются по системе ВОЗ.
К I степени относится 80% всех менингиом. Существует, по меньшей мере, девять гистологических подтипов, которые, однако, не отличаются в отношении прогноза.
Менингиомы II степени (атипичные менингиомы) имеют более высокую клеточность и повышенную пролиферативную активность, и, как правило, более высокий уровень рецидива.
Менингиомы III степени (анапластические менингиомы, папиллярные менингиомы) — агрессивные злокачественные опухоли со склонностью к метастазированию.
Генетически было установлено, что делеция хромосомы 22 или потеря всей хромосомы приводит к раннему возникновению заболевания. Генетическое развитие более агрессивных типов возможно с течением времени при неоднократных рецидивах, но это не является правилом, как при астроцитомах и считается редким состоянием.
а) Эпидемиология менингиом. Менингиомы чаще возникают у женщин (2,5:1). Как правило, они встречаются в старшей возрастной группе с пиком заболеваемости на шестом десятилетии и более. В детском возрасте также выявляются менингиомы, но они, как правило, встречаются чаще у мальчиков и имеют преимущественное расположение в желудочках. В Европе эпидемиологическая информация о менингиомах ограничена, однако возможна экстраполяция данных из североамериканских региональных реестров и баз данных.
Многие пациенты могут прожить почти нормальную жизнь с этим заболеванием, но обязательно должны находиться под непрерывным наблюдением.
Ионизирующее излучение является наиболее значимым определяющим фактором, связанным с этиологией менингиом. Наследственный компонент также обсуждается и, безусловно, присутствует у пациентов с нейрофиброматозом 2 типа.
б) Симптомы менингиом. Менингиомы проявляются широким спектром симптомов. В зависимости от расположения они вызывают припадки (височная, перироландовая), очаговые неврологические дефициты, симптомы окклюзионной гидроцефалии, нарушения зрения или поведенческие расстройства (большие фронтобазальные опухоли). Многие менингиомы протекают бессимптомно и обнаруживаются случайно.
Не существует никаких конкретных неврологических симптомов или синдромов, связанных с менингиомами.
в) Осложнения менингиом:
1. Гормональное влияние. Менингиомы наиболее часто встречаются у женщин, и пока еще не решен вопрос, как повышение уровня блокирования рецепторов стероидных гормонов влияет на биологическое поведение менингиом. Поэтому ведутся дискуссии о роли заместительной гормональной терапии у женщин в постменопаузе в отношении роста, развития или рецидива менингиомы.
2. Беременность. При беременности может произойти быстрый рост опухоли, который может вызвать внутриопухолевое кровоизлияние, являющееся угрозой для матери и плода.
3. Инсульт. Компрессия опухолью сонной артерии и последующий стеноз или даже полная обструкция может привести к инсульту.
4. Вовлечение зрительного нерва. Вовлечение в патологический процесс зрительного нерва приводит к слепоте.
5. Компрессия спинного мозга. Менингиомы краниовертебрального перехода, оставаясь незамеченными в течение длительного времени, могут привести к острой параплегии при хлыстовой травме.
6. Метастазы рака. Возможно, в связи с нерешенным вопросом гормонального влияния на развитие и рост менингиомы, существует взаимосвязь с метастазированием рака молочной железы. Таким образом, при любой случайно обнаруженной менингиоме у женщины с раком молочной железы имется еще одна причина для ее удаления.
и последующим генерализованным припадком перенесла экстренное удаление опухоли в сочетании с кесаревым сечением.
г) Диагностика менингиомы. При подозрении на менингиому в настоящее время обязательно использование нейровизуали-зационных методов, в первую очередь МРТ, так как при ней можно получить соответствующую информацию во всех трех плоскостях, что в свою очередь позволяет оценить вовлечение соседних структур, таких как венозные синусы или черепные нервы. Менингиомы имеют однородный сигнал и, как правило, прилежат широким основанием к твердой мозговой оболочке конвекситальной поверхности или основания черепа. Они могут содержать кальцификаты, которые можно выявить при КТ. Наличие перифокального отека обычно свидетельствует о нарушени целостности паутинной оболочки и вовлечении вещества мозга.
Перифокальный отек особенно характерен для секреторных менингиом. МР-спектроскопия может дать дополнительные данные.
Ангиография больше не является частью рутинного обследования при менингиомах. При ее выполнении по определенным причинам, как правило, выявляется источник кровоснабжения из наружной сонной артерии. Если источником крови служит внутренняя сонная артерия, должны быть рассмотрены другие дифференциальные диагнозы: либо более злокачественный вариант менингиомы, например папиллярная или менингосаркома, либо гемангиоперицитома.
д) Лечение менингиомы. Лечение при менингиоме в основном хирургическое. Большинство опухолей возможно и необходимо резецировать максимально радикально, степень радикальности оценивается в соответствии с системой классификации по Симпсону. Некоторые менингиомы радикально удалить невозможно (в основном опухоли основания черепа), поэтому лечение складывается из комбинации хирургического и радиохирургического метода.
1. Консервативное лечение. Инцидентальные менингиомы, окончательно определенные как бессимптомные после тщательного изучения анамнеза, можно наблюдать с помощью нейровизуализации через определенные интервалы времени, составляющие шесть месяцев у лиц молодого возраста и до одного года у пациентов старше 70 лет. Дальнейшие интервалы корректируются в соответствии с характеристиками роста. Такая тактика не касается случайно выявленных менингиом, расположенных в области турецкого седла, которые еще не вызвали симптомы, но смещают и сдавливают хиазму; то же относится и к менингиомам в задней черепной ямке. При этом рекомендуется раннее лечение.
При бессимптомных менингиомах в течение длительного времени может быть достигнута стабилизация заболевания. Особое внимание должно быть уделено в перименопаузальный период, во время которого опухоль может начать расти.
Профилактика противосудорожными препаратами может быть необходима у некоторых пациентов с симптоматической эпилепсией. Профилактика проводится, пока опухоль остается на месте и вызывает судорожную активность.
Радиохирургия имеет важную роль в лечении остаточных опухолей основания черепа, либо в качестве первичного лечения изолированной менингиомы кавернозного синуса или при менингиоме оболочек зрительного нерва. Часто радиохирургия сочетается с хирургическим лечением с соблюдением допустимых пределов.
Эндоваскулярная эмболизация в качестве отдельного метода не нашла применения в клинической практике. Она может быть использована до операции в отдельных случаях.
Химиотерапия не играет никакой роли в лечении менингиом I и II степени. В случаях, когда исчерпаны все хирургические и прочие возможности, вплоть до радиохирургии, может быть предпринято экспериментальное лечение гидрокси-мочевиной, которая показала «случайную» эффективность, не подтвержденную контролируемыми клиническими испытаниями. Применение гормонов также не дало какого-либо эффекта. При анапластическом варианте имеются отдельные сообщения об использовании химиотерапии, но успех ограничен временной стабилизацией роста.
2. Хирургическое лечение. Роль хирургического лечения менингиом хорошо известна. Резекция менингиомы со степенью I по Симпсону должна привести к окончательному излечению в большинстве случаев.
Принципы резекции стандартизированы и включают микрохирургию, минимальную инвазивность, навигацию и при необходимости интраоперационный мониторинг. Парадигма заключается в максимальной радикальности, вплоть до наложения интракраниальных вставок при необходимости или неизбежности повреждения черепных нервов. Кроме того, сложная локализация на основании черепа может потребовать междисциплинарного подхода с участием челюстно-лицевых хирургов, офтальмологов и ЛОР-специалистов для определения возможной зоны резекции. «Неоперабельные» части опухоли могут быть оставлены для дальнейшего наблюдения. Они могут оставаться неизменными в течение многих лет. При четко документированном рецидиве или продолженном росте опухоли пациенту должна быть предложена лучевая терапия, с совместным планированием радиолога и нейрохирурга.
— Резекция конвекситальных менингиом. Разрез планируется так, чтобы была доступна вся область опухоли. Пораженная твердая мозговая оболочка удаляется вместе с опухолью и замещается надкостничным лоскутом.
— Резекция менингиом крыльев клиновидной кости. Как правило, используется птериональный доступ с разведением сильвиевой борозды. Удаляется экзофитная часть, в том числе ТМО, кость резецируется насколько это возможно, иногда с удалением боковых стенок глазницы и стенки верхней глазничной щели. При реконструкции используют метилметакрилат или титановую сетку и надкостницу.
— Парасагиттальные и фалькс-менингиомы. Доступ к синусу планируется достаточно далеко по бокам с обеих сторон опухоли, так чтобы межполушарное пространство было доступно с обеих сторон. В случае облитерации синуса после удаления экзофитной части опухоли синус пересекается по переднему и заднему краю опухоли, инфильтрированная часть, включая и часть серпа, иссекается. При отсутствии вовлечения нижнего сагиттального синуса его следует сохранить, поскольку он может служить важной составляющей вновь сформированного канала венозного оттока. В случае поражения только наружной оболочки синуса опухоль отделяется острым путем, после чего кровотечение останавливается коагуляцией.
Если опухоль инфильтрирует всю стенку и после удаления ожидается формирование слишком большого дефекта, зона инфильтрации не иссекается и в дальнейшем наблюдается. В случае продолженного роста возможны два альтернативных подхода. Можно подождать, пока синус облитерируется, что обычно происходит медленно, с формированием достаточных коллатералей. Затем остаточную часть опухоли можно резецировать блоком. Другой, менее предпочтительный подход,—лучевая терапия.
— Фронтобазальные менингиомы. Доступы различаются в зависимости от объема и локализации, от небольшой фронтобазолатеральной краниотомии и до большого птерионального, орбитозигоматического и даже бифронтального трансбазального доступа. Большинство расположенных над турецким седлом менингиом и ольфакторных менингиом можно удалить через птериональный доступ. Чтобы минимизировать частоту рецидивов при коагуляции и удалении инфильтрированной ТМО необходима педантичность. При распространении в зрительный канал необходимо его открытие для мобилизации нерва и удаления пораженной оболочки.
В случае компрессии нервов любые манипуляции с нервными структурами должны быть минимальными, а опухоль постепенно уменьшена в размере изнутри для постепенной декомпрессии нервных структур. Большие ольфакторные менингиомы могут проникать в основание черепа, вызывая необходимость пластики костным трансплантатом, сформированным из кортикального слоя конвекситальной поверхности черепа.
3. Дополнения к хирургической резекции:
— Предоперационная эмболизация. Имеет значение только в тех случаях, когда области, затрагиваемые на позднем этапе операции, имеют интенсивное кровоснабжение. Описано несколько случаев применения данной методики. После ее проведения возможно набухание опухоли, что особенно опасно в тех случаях, когда уже присутствует компрессия ствола мозга или при больших бифронтальных или височных менингиомах, которые уже вызвали значительный перифокальный отек.
— Радиохирургия. Радиохирургия в основном используется в сочетании с хирургическим лечением, иногда в качестве первичного метода. В последние десятилетия достигнуты значительные успехи в данной области, а излучение высокой интенсивности может быть безопасно даже в очень критических областях, таких как кавернозный синус, находящийся в сложной взаимосвязи с прилежащими оптическими и гипоталамическими структурами. Споры о том, что лучше: разовое облучение гамманожом или линейным ускорителем либо фракционное облучение, до сих пор не завершены.
е) Дифференциальный диагноз менингиомы. Практически не существует внутричерепных опухолей, прилежащих к ТМО, которые могут быть ошибочно приняты за менингиомы. Единственная напоминающая менингиому опухоль—гемангиоперицитома, отличительными чертами которой является большее разрушение костей, часто очень неоднородная структура, кровоснабжение из внутренней сонной артерии и выраженный перифокальный отек.
Лимфомы и метастазы могут возникнуть в любом месте, также являясь дуральными новообразованиями. В случае, когда форма и другие структурные характеристики вызывают подозрения на дифференциальный диагноз такого рода, необходимо тщательно проанализировать весь анамнез.
ж) Прогноз менингиомы. Прогноз при менингиомах, как правило, благоприятный. Большинство пациентов могут рассчитывать на излечение или, по крайней мере, на долгосрочный контроль над своей болезнью. Заболевание может прогрессировать локально при невозможности применить полноценное лечение, в частности, в случае менингиомы оболочек зрительного нерва, которая не может быть резецирована радикально и лишь частично контролируется лучевой терапией.
Частота рецидивов низкая при конвекситальных менингиомах I степени и высокая для менингиом основания черепа или средней линии.
Атипичные менингиомы (класс II по ВОЗ) требуют более тщательного мониторинга, но могут иметь такой же хороший прогноз, как при I степени, — только с необходимостью нескольких терапевтических вмешательств в течение жизни.
Анапластические менингиомы имеют плохой прогноз. Даже при сочетании всех возможных вариантов лечения, таких как резекция, лучевая и химиотерапия, средняя выживаемость в большинстве опубликованных исследований составляет менее четырех лет, особенно в связи с тенденцией к метастазированию.
з) Гемангиоперицитома. Эта опухоль не является исключительно дуральным новообразованием, но в данном контексте заслуживает особого внимания. Опухоль часто имитирует менингиомы, но вызывает большую эрозию костей, кровоснабжается из внутренней сонной артерии, а также чаще сопровождается отеком. Лечение такое же как при менингиомах, и в качестве основного средства выступает резекция. Эти опухоли, однако, имеют высокую частоту местного рецидивирования, несмотря на кажущийся достаточным контроль после резекции и местного облучения. Часто используется химиотерапия, особенно после выявления метастазов. Прогноз лучше, чем при анапластической менингиоме, но по-прежнему неблагоприятный в долгосрочной перспективе.
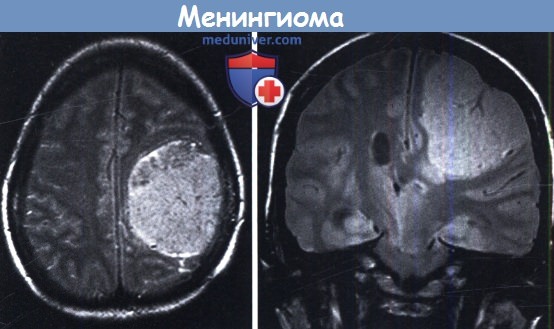
Медленное прогрессирование в конечном итоге привело к потере зрения в левом глазу.
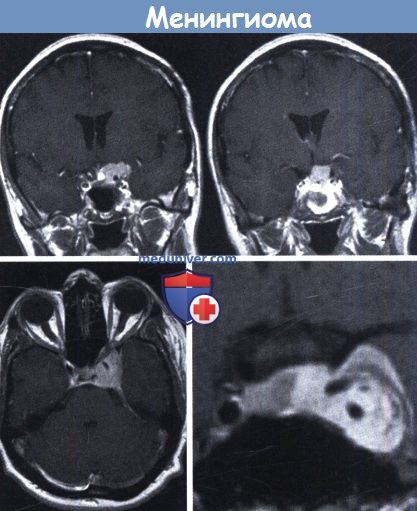
Было проведено радиохирургическое лечение. 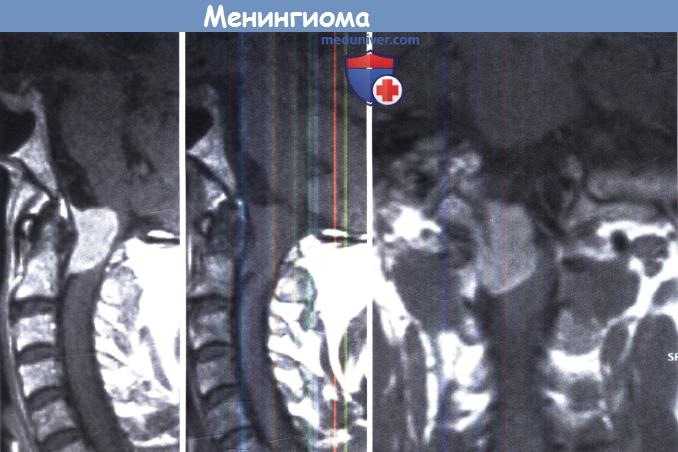
МРТ с и без контрастирования (левая и средняя) в сагиттальной и коронарной плоскости (справа). 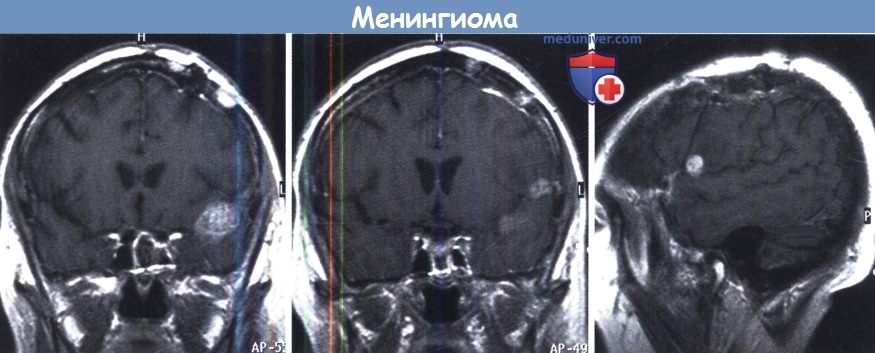
Менингиома краниовертебрального перехода вызвала двустороннюю слабость ног и гипестезию. 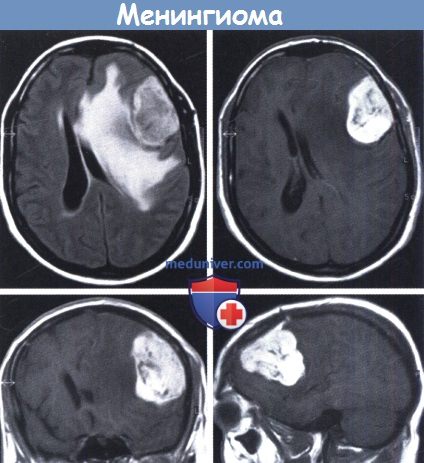
Боковое смещение срединных структур в данном случае вызвано больше отеком, чем опухолью. 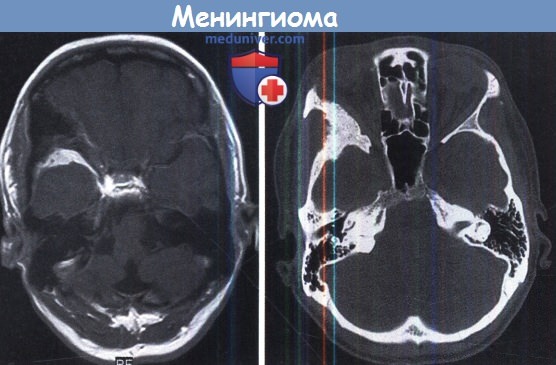
Эти опухоли, как правило, имеют паренхиматозный компонент в основании средней черепной ямки. 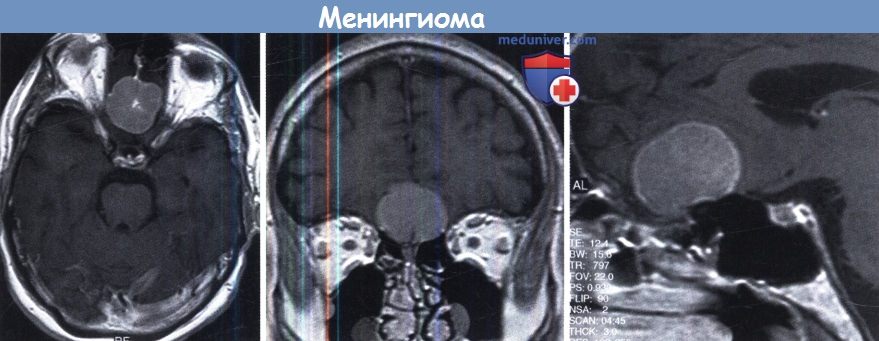
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Менингиома
Менингиома в большинстве случаев представляет собой доброкачественную опухоль, развивающуюся из клеток арахноэндотелия (твердой мозговой оболочки или реже сплетений сосудов). Симптомами новообразования являются головные боли, нарушение сознания, памяти; мышечная слабость; эпилептические приступы; нарушение работы анализаторов (слухового, зрительного, обонятельного). Диагноз ставится на основании неврологического обследования, МРТ или КТ головного мозга, ПЭТ. Лечение менингиомы хирургическое, с вовлечением лучевой или стереотаксической радиохирургии.
Общие сведения
Менингиома представляет собой опухоль, чаще всего доброкачественной природы, произрастающую из арахноэндотелия мозговых оболочек. Обычно опухоль локализуется на поверхности мозга (реже на конвекситальной поверхности либо на основании черепа, редко в желудочках, или в костной ткани). Как и для многих других доброкачественных опухолей, для менингиом характерен медленный рост. Довольно часто не дает о себе знать, вплоть до значительного увеличения новообразования; иногда бывает случайной находкой при компьютерной или магнитно-резонансной томографии.
В клинической неврологии менингиома по частоте встречаемости занимает второе место после глиом. Всего менингиомы составляют примерно 20-25% от всех опухолей центральной нервной системы. Менингиомы возникают преимущественно у людей в возрасте 35-70 лет; чаще всего наблюдаются у женщин. У детей встречаются довольно редко и составляют примерно 1,5% от всех детских новообразований ЦНС. 8-10% опухолей паутинной мозговой оболочки представлены атипичными и злокачественными менингиомами.
Причины развития менингиомы
Выявлен генетический дефект в 22 хромосоме, ответственный за развитие опухоли. Он находится недалеко от гена нейрофиброматоза (НФ2), с чем и связывают повышенный риск развития менингиомы у пациентов с НФ2. Отмечена связь развития опухоли с гормональным фоном у женщин, которая и обуславливает большую заболеваемость женского пола менингиомой. Выявлена закономерная связь между развитием рака молочной железы и опухоли мозговых оболочек. Кроме того, менингиома склонна увеличиваться в размерах при беременности.
Также провоцирующими факторами развития опухоли могут быть: черепно-мозговая травма, радиоактивное облучение (любое ионизирующее, рентгенологическое излучение), всевозможные яды. Тип роста опухоли чаще всего экспансивный, то есть менингиома растет единым узлом, раздвигая окружающие ткани. Возможен и мультицентрический рост опухоли из двух и более очагов.
Макроскопически менингиома представляет собой новообразование округлой формы (или реже подковообразной), чаще всего спаянное с твердой мозговой оболочкой. Размер опухоли может составлять от нескольких миллиметров до 15 см и более. Опухоль плотной консистенции, чаще всего имеет капсулу. Цвет на разрезе может варьировать от серых оттенков до желтых с серым. Образование кистозных выростов не характерно.
Классификация менингиомы
По степени злокачественности выделяют три основных типа менингиом. К первому из них относятся типичные опухоли, разделяющиеся на 9 гистологических вариантов. Больше половины из них представлены менинготелиальными опухолями; около четверти составляют менингиомы смешанного типа и чуть более 10% фиброзные новообразования; остальные гистологические формы встречаются крайне редко.
Ко второй степени злокачественности следует отнести атипические опухоли, которые обладают высокой митотической активностью роста. Такие опухоли обладают способностью к инвазивному росту и могут прорастать в вещество головного мозга. Атипичные формы склонны к рецидивированию. И наконец, к третьему типу относят самые злокачественные или анапластические менингиомы (менингосаркомы). Они отличаются не только способностью проникать в вещество мозга, но и возможностью метастазировать в отдаленные органы и часто рецидивировать.
Симптомы менингиомы
Заболевание может протекать бессимптомно и никак не влиять на общее состояние пациента, вплоть до приобретения опухолью значительных размеров. Симптомы менингиомы зависят от той анатомической области головного мозга, к которой она примыкает (область больших полушарий, пирамиды височной кости, парасагиттальный синус, тенториум, мостомозжечковый угол и пр.). Общемозговыми клиническими проявлениями опухоли могут быть: головные боли; тошнота, рвота; эпилептические припадки; нарушения сознания; мышечная слабость, нарушения координации; зрительные нарушения; проблемы со слухом и обонянием.
Очаговая симптоматика зависит от расположения менингиомы. При расположении опухоли на поверхности полушарий может проявляться судорожный синдром. В ряде случаев при такой локализации менингиомы имеется пальпируемый гиперостоз костей черепного свода.
При развитии опухоли в задней черепной ямке могут возникать проблемы слухового восприятия (тугоухость), нарушения координации движений и походки. При расположении в области турецкого седла возникают нарушения со стороны зрительного анализатора, вплоть по полной потери зрительного восприятия.
Диагностика менингиомы
Диагностика опухоли представляет собой трудность, в связи с тем, что долгие годы менингиома может никак себя клинически не проявлять в виду ее медленного роста. Часто пациентам с неспецифическими проявлениями приписываются возрастные признаки старения, поэтому ошибочный диагноз дисциркуляторной энцефалопатии у больных с менингиомой не является редкостью.
При появлении первых клинических симптомов назначается полное неврологическое обследование и офтальмологическая консультация, в ходе которой офтальмолог исследует остроту зрения, определяет размеры полей зрения и проводит офтальмоскопию. Нарушения слуха являются показанием к консультации отоларинголога с проведением пороговой аудиометрии и отоскопии.
Обязательным в диагностике менингиомы является назначение томографических методов исследования. МРТ головного мозга позволяет определить наличие объемного образования, спаянность опухоли с твердой мозговой оболочкой, помогает визуализировать состояние окружающих тканей. При МРТ в Т1 режиме сигнал от опухоли схож с сигналом от мозга, в режиме Т2 выявляется гиперинтенсивный сигнал, а также отек мозга. МРТ может применяться во время операции для контроля удаления всей опухоли и для того, чтобы получить материал для гистологического исследования. МР спектроскопия применяется для определения химического профиля опухоли.
КТ головного мозга позволяет выявить опухоль, но в основном применяется для определения задействования костной ткани и опухолевых кальцинатов. Позитронно-эмиссионная томография (ПЭТ головного мозга) применяется с целью определения рецидивирования менингиомы. Окончательный диагноз выставляется неврологом или нейрохирургом, исходя из результатов гистологического исследования биоптата, которое определяет морфологический тип опухоли.
Лечение менингиомы
Доброкачественные или типичные формы менингиом подвергаются хирургическому удалению. С этой целью вскрывается черепная коробка и производится полное или частичное удаление менингиомы, ее капсулы, волокон, пораженной костной ткани и примыкающей к опухоли твердой мозговой оболочки. Возможна одномоментная пластика образовавшегося дефекта собственными тканями или искусственными трансплантатами. В предоперационном периоде иногда прибегают к предварительной эмболизации менингиомы.
При атипичных или злокачественных опухолях с инфильтративным типом роста не всегда бывает возможным удалить опухоль полностью. В таких ситуациях удаляют основную часть новообразования, а за остальной наблюдают в динамике посредством неврологического обследования и данных МРТ. Наблюдение также показано для пациентов с отсутствием симптоматики; у пожилых пациентов с медленным ростом опухолевой ткани; в случаях, когда хирургическое лечение грозит осложнениями или не выполнимо, в виду анатомического расположения менингиомы.
При атипичном и злокачественном типе менингиомы применяется лучевая терапия или ее усовершенствованная разновидность − стереотаксическая радиохирургия. Последняя представлена в виде гамма-ножа, системы Новалис, кибер-ножа. Радиохирургические методики воздействия позволяют ликвидировать опухолевые клетки головного мозга, уменьшить размеры новообразования, и при этом не страдают окружающие опухоль ткани и структуры. Радиохирургические методики не требуют анестезии, не вызывают боли и не имеют послеоперационного периода. Больной обычно сразу может отправляться домой. Подобные методики не применяются при внушительных размерах менингиомы. Химиотерапия не показана, так как большинство опухолей твердой мозговой оболочки имеют доброкачественное течение, но в этой области ведутся клинические разработки.
Консервативная медикаментозная терапия направлена на уменьшение отека мозга и имеющихся воспалительных явлений (если они имеют место быть). С этой целью назначаются глюкокортикостероиды. Симптоматическое лечение включает в себя назначение антиконвульсантов (при судорогах); при повышенном внутричерепном давлении возможно проведение оперативных вмешательств, направленных на восстановление циркуляции цереброспинальной жидкости.
Прогноз
Прогноз типичной менингиомы при своевременном выявлении и хирургической ликвидации вполне благоприятный. Такие больные имеют показатель 5-летней выживаемость равный 70-90%. Остальные же типы менингиом склонны к рецидивированию и даже после успешного удаления опухоли могут приводить к летальному исходу. Процент 5-летней выживаемости пациентов с атипичными и злокачественными менингиомами составляет около 30%. Неблагоприятный прогноз наблюдается и при множественных менингиомах, составляющих около 2 % от всех случаев развития данной опухоли.