Навигация
Обследование
Врачи
Посмотреть
Информация
Записаться к доктору
Задать вопрос
Ответ будет направлен Вам на указанный e-mail в течение дня!
г. Одинцово, ул. Триумфальная 4
Одонтогенный гайморит — симптомы, причины, лечение
Одонтогенный гайморит — симптомы, причины, лечение
Одонтогенный гайморит — симптомы, причины, лечение
Отоларингология
Гайморит — это разновидность синусита. Развитие гайморита одонтогенной природы не связано с простудными заболеваниями или ОРВИ. Основная причина недуга — больные зубы. Сначала имеет место развитие воспалительного заболевания зуба, после воспалительный процесс с верхней челюсти выходит за пределы ротовой полости и локализуется в гайморовой пазухе.
К подобному состоянию нельзя относиться попустительски. Вовремя обнаруженные симптомы и диагностика, проведённая грамотным лор-врачом, позволят своевременно диагностировать зубной гайморит и избежать серьёзных осложнений.
Что такое гайморовы пазухи
Гайморовы пазухи (их также называют верхнечелюстными) — это особые полости по обеим сторонам носа, заполненные воздухом. Каждая полость соединена с носовым проходом маленькими отверстиями — соустьями. Полости покрыты слизистой оболочкой. Функция слизи — задерживать в ней бактерии и вредные частицы, а затем выводить их из организма посредством тех самых соустий. При возникновении отёка выводное отверстие сильно сужается, в результате чего слизь вместе с вредными частицами и бактериями не может выйти наружу и застаивается. В это время больной начинает испытывать распирающие боли в области щек — так начинается воспаление верхнечелюстной пазухи. Лечением верхнечелюстной пазухи нельзя пренебрегать, поскольку бездействие может спровоцировать тяжёлые последствия вплоть до сепсиса и менингита.
Классический гайморит может быть двусторонним, когда поражаются обе пазухи. При одонтогенной форме воспалительный процесс запускается в той пазухе, с какой стороны расположен больной зуб.
Виды одонтогенного воспаления
Болезнь начинается с серозной формы. Для неё характерны отёчность слизистой оболочки, заложенность носа, расширение капилляров, усиленная выработка секрета. Отёчность тканей приводит к сужению соустий, слизистые массы не находят выхода наружу и слизь с патогенным содержимым скапливается в пазухе. Так серозное воспаление переходит в гнойное.
Также выделяют острую форму протекания заболевания и хроническую. Хронический одонтогенный гайморит возникает из-за неправильного лечения острого. Хронический одонтогенный гайморит протекает годами, обостряясь во время снижения иммунитета или при попадании инфекции.
Одонтогенный гайморит диагностируется врачом-оториноларингологом, а лечением занимаются два специалиста: врач-стоматолог и оториноларинголог.
Причины возникновения одонтогенного гайморита
Понять, почему возникает острый одонтогенный гайморит очень легко — достаточно обратиться к анатомии. Если посмотреть на строение черепа, то можно увидеть: 5, 6 и 7 зубы верхней челюсти расположены очень близко к гайморовой пазухе. Бывают случаи, что эти зубы даже заходят в её полость. Инфекция, находящаяся в зубе, легко истончает и без того небольшое расстояние между зубом и стенкой пазухи и беспрепятственно проникает внутрь, таким образом запуская воспалительный процесс.
Развитие в острой форме происходит в силу следующих причин:
• Неправильная гигиена полости рта. Самая частая причина заболевания — это пренебрежение элементарными правилами ухода за ротовой полостью: неправильная и нерегулярная чистка зубов, затягивание визита к стоматологу, когда есть проблемы с зубами. В особой группе риска те пациенты, у кого диагностирована запущенная форма кариеса с развивающимся некрозом зубного нерва.
• После удаления зуба. Попадание инфекции после удаления зуба связано с образованием свища — небольшого канала, через который инфекция попадает в гайморову пазуху. Это происходит в случае, когда корни больного зуба входили в гайморову полость.
• Неправильно установленная пломба. К сожалению, бывают случаи, когда развитию воспаления способствуют неумелые действия недостаточно квалифицированных стоматологов. Часть пломбы может попасть в пазуху, и она тут же будет воспринята организмом, как инородная частица, и запустится воспалительный процесс. Если после посещения зубного врача у вас начался насморк, нужно проконсультироваться с оториноларингологом.
• Заболевания ротовой полости. Кариес, болезни дёсен, пародонтоз, наличие кист — все те болезни, при которых на слизистой оболочке полости рта находится очаг инфекции.
• Сниженный иммунитет. Снижение иммунитета приводит к активности бактерий, которые постоянно находятся в ротовой полости.
Симптомы заболевания
Симптоматика болезни схожа с классическим воспалением гайморовых пазух. Только высококвалифицированный оториноларинголог сможет отличить одонтогенный синусит от обычного.
Признаками одонтогенного гайморита являются:
• постоянная заложенность носа;
• гнойные выделения из носа с характерным запахом;
• возникновение запаха из ротовой полости больного;
• болевые ощущения в области щёк под глазами;
• острая зубная боль в верхней челюсти;
• повышенная температура тела.
Также к симптомам относится общее ухудшение самочувствия, не проходящее чувство усталости, проблемы со сном.
Специфическими симптомами одонтогенного гайморита гнойной формы являются болевые ощущения при лёгком надавливании на одну из щёк или при небольшом постукивании по зубам, расположенным в области воспалённой пазухи.
Хронический одонтогенный синусит проявляется дискомфортом в области поражённой пазухи. В целом больной чувствует себя удовлетворительно, пока не наступает период обострения.
Диагностика и лечение
Лечение воспалённой верхнечелюстной пазухи, как и любого другого заболевания, начинается с диагностики и определения причин, приведших к воспалительному процессу. Одонтогенный гайморит — коварное заболевание, которое необходимо лечить под контролем врача — оториноларинголога. Он выявит точную причину болезни и расскажет, как лечить недуг.
Диагностика начинается с осмотра пазух. Для выявления и лечения больного зуба, вызвавшего воспаление, пациента направляют на рентгенологическое исследование, а в особо тяжёлых случаях на компьютерную томографию.
Эффективное лечение состоит из нескольких этапов. Традиционно, первый этап лечения заключается в устранении причины нагноения. Если первопричина заболевания — проблемный зуб, то на начальном этапе болезнь лечится удалением зуба. Проводится удаление в стоматологии — прежде чем удалить зуб, нужно со всей ответственностью подойти к выбору клиники, поскольку неопытный врач может только усугубить ситуацию.
Если мы имеем дело с перфорацией гайморовой пазухи и проникновением в неё, например, части материала для пломбирования зуба — в этом случае показано хирургическое лечение. Операция проводится с целью удаления из пазухи инородного тела и последующим устранением места дефекта.
Если гайморит без перфорации, чтобы высвободить из пазухи гнойный массы, проводится пункция (прокол) верхнечелюстной пазухи.
Устрание симптомов заключается в приёме антибактериальных препаратов, промываниях носовой полости, использовании сосудосуживающих капель, а также проведении физиопроцедур.
Высококвалифицированный лор-врач, современное оборудование и гибкая ценовая политика — вот три составляющих успеха нашей клиники.
Если вы столкнулись с проблемой гайморита, не затягивайте с визитом к врачу!
Одонтогенный гайморит
Комплексный мультидисциплинарный подход к лечению в ЛОР-отделении стоматологии!
Одонтогенный гайморит — воспаление гайморовых пазух, которое развивается от инфицированных зубов верхней челюсти. Проникновению инфекции также способствуют стоматологические манипуляции в области верхнечелюстных синусов — лечение и удаление зубов, имплантация и синус-лифтинг. Без выявления и устранения причины стандартное лечение у ЛОР врача в поликлинике не приносит результатов. Лечение одонтогенных инфекций должно быть комплексным!
ЦПС «Доктор Левин» более 20 лет специализируется на лечении пациентов с совмещенными ЛОР и стоматологическими патологиями. Комплексные программы реабилитации проводят челюстно-лицевые хирурги с отоларингологической подготовкой.
Причины возникновения одонтогенного гайморита
Гайморовы пазухи (верхнечелюстные синусы) отделяются от полости рта тонкой костной прослойкой, в которой расположены корни верхних жевательных зубов. Такое близкое соседство несет угрозу инфицирования пазух. В 15% случаев верхушки корней анатомически расположены под слизистой оболочкой синуса, не имея костного слоя, что еще больше повышает риски развития одонтогенного гайморита.
Условно причины можно разделить на 2 категории:
Несвоевременное лечение зубов
При пульпитах, периодонтитах инфекция из зубных каналов медленно, но уверенно распространяется на окружающие костные ткани. Без лечения очаги инфицирования разрастаются, расплавляют костную перегородку, открывая «ворота» для проникновения патогенной микрофлоры. В запущенных ситуациях на корнях зубов образуются кисты, при разрушении костного барьера прорастают в пазуху.
Врачебные ошибки
В результате ошибок стоматолога возможно механическое повреждение дна синуса (перфоративная форма заболевания). Как результат — образование сообщения с пазухой, проникновение инородных тел с ответной реакцией организма в виде одонтогенного гайморита.
Самые частые ошибки лечения, после которых пациенты обращаются в наш Центр:
Как избежать
Предупредить развитие одонтогенного гайморита можно только двумя способами:
В нашем Центре ни одна стоматологическая манипуляция, особенно на границе с верхнечелюстными синусами, не выполняется без тщательного рентгенологического обследования на компьютерном томографе.
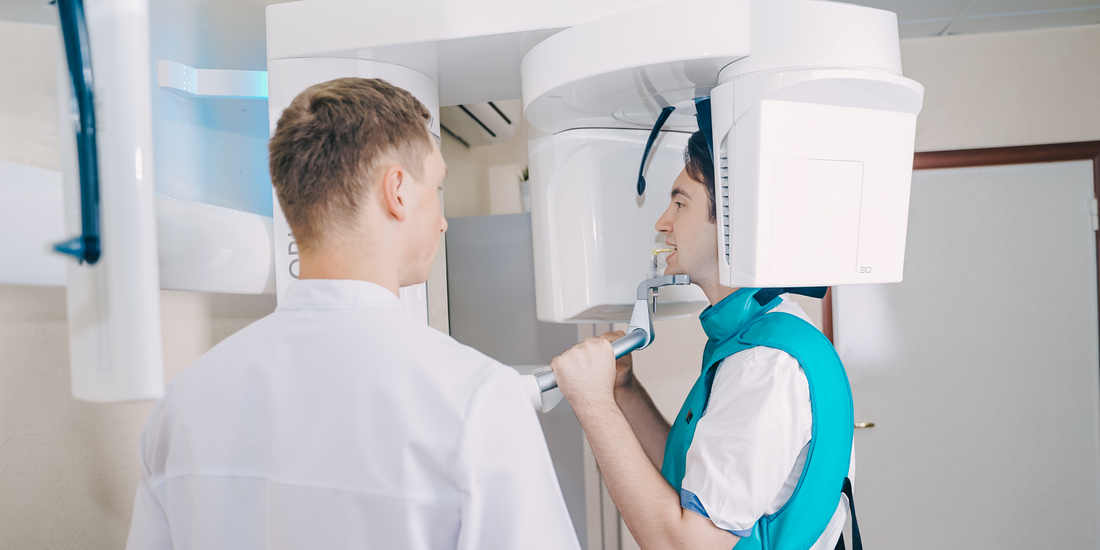
По результатам компьютерной томографии определяем расположение корней, размеры костной перегородки. Это дает возможность спланировать лечение так, чтобы избежать рисков.
Операции по удалению зубов и другие вмешательства в области гайморовых пазух в нашем Центре выполняют только челюстно-лицевые хирурги с ЛОР-подготовкой. Глубокие познания анатомии верхнечелюстной области позволяют избежать ошибок, которые может допустить обычный стоматолог. Но каждый случай индивидуален, и даже если что-то пойдет не так, наши врачи всегда готовы к любому повороту событий и исправлению ситуации.
Симптомы одонтогенного гайморита
Воспаление от инфицированных зубов развивается постепенно и на начальных стадиях чаще всего протекает бессимптомно. Если проводилось стоматологическое лечение, симптоматика также может проявиться не сразу — все зависит от иммунной системы организма, реакции на инородные тела. Бывают случаи, что гайморит не дает о себе знать в течение нескольких лет.
Но рано или поздно инфекция о себе заявит. Симптомы одонтогенного гайморита практически не отличаются от риногенного (когда инфекция проникает через нос в результате простуды, гриппа или ОРВИ):
Ничего не подозревающий пациент первом делом обращается к ЛОРу, а нужно к стоматологу. Однако есть моменты, которые указывают на одонтогенное происхождение воспаления пазухи:
Самый главный отличительный признак — беспокоит только одна пазуха, которая связана с больными зубами или стоматологическим лечением. В таком случае в первую очередь нужно решить проблемы стоматологического характера. Как правило, симптомы гайморита исчезают уже через две недели после устранения источника воспаления.
В чем опасность заболевания
Без должного лечения в пазухе развивается хронический воспалительный процесс с патогенной микрофлорой, разрушающей слизистую пазухи и окружающие костные ткани. Поскольку верхнечелюстные синусы близко расположены к анатомически важным структурам, могут возникнуть тяжелейшие осложнения:
Очаги инфекции, спровоцированные наличием инородного тела, могут вызывать предраковое состояние.
Почему стоит доверить лечение ЛОР-отделению стоматологии
ЛОР-стоматология — это симбиоз двух медицинских направлений, мультидисциплинарный подход при лечении воспалений верхнечелюстных синусов одонтогенного происхождения. Только опытный челюстно-лицевой хирург с ЛОР-подготовкой может поставить точный диагноз и составить обоснованный план реабилитации.
Как правило, одонтогенные причины развития гайморита попросту игнорируются в ходе рутинного обследования у отоларинголога. Лечение в условиях городской поликлиники без качественной диагностики или при ее отсутствии вовсе превращается в многосерийный сериал с ежемесячными посещениями ЛОР-врача, затягивается на долгие годы, доставляя неудобства и ухудшая качество жизни.
Назначается унифицированная медикаментозная терапия или травматичные проколы пазухи, которые если и приносят облегчение, то на непродолжительное время. Воспаление из острой стадии переходит в хроническую с периодическими обострениями. Человек безрезультатно бегает от одного врача к другому, но без выявления и устранения причины одонтогенный гайморит вылечить невозможно!
Диагностика
Одонтогенная форма гайморита часто остается невыявленной ЛОР-специалистами из-за отсутствия высокоточной диагностики и банального игнорирования «зубной» причины возникновения заболевания. Такие пробелы приводят к тому, что даже после проведенного медикаментозного и оперативного лечения человек продолжает страдать.
Крайне важна дифференциальная диагностика, которая позволяет определить форму гайморита и подобрать соответствующее лечение.
Только компьютерная томография обеспечивает получение информативных 3D-снимков для визуализации костной и прилегающих мягких тканей, состояния зубов, наличия инородных тел и новообразований в пазухе.
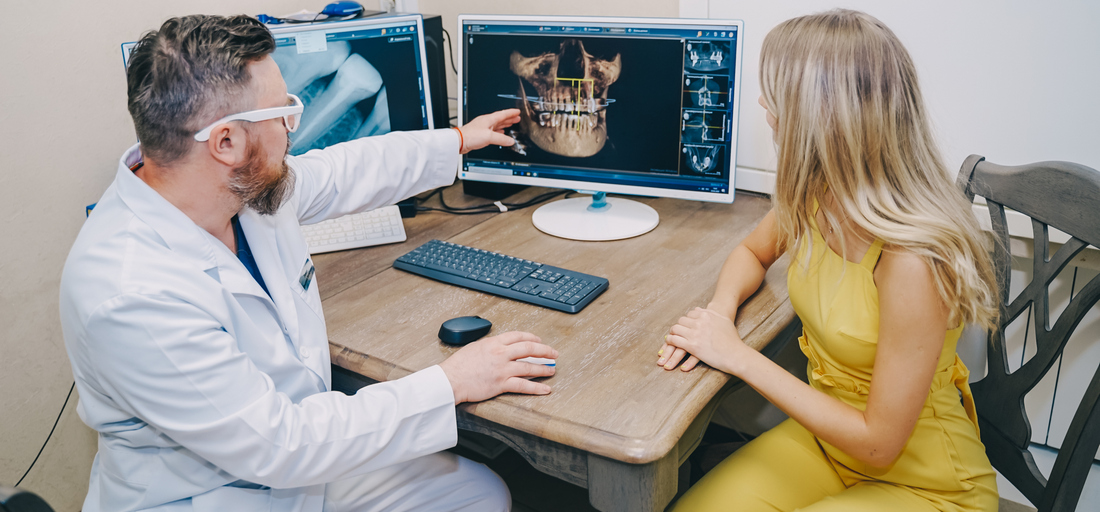
В некоторых случаях потребуется исследование микробного состава оболочки пазухи, чтобы исключить злокачественный процесс.
Как лечить
Тактика лечения отличается в зависимости от причины возникновения гайморита, но цель одна — устранить источник инфекции
Протокол доступа к гайморовой пазухе выбирается по клинической ситуации:
Лечение одонтогенного гайморита
Развитие одонтогенного синусита связано с инфекционным поражением пародонтальных и/или эндодонтических структур, находящихся вблизи дна верхнечелюстного синуса. Было установлено, что моляры верхней челюсти, пораженные некой патологией, могут негативно влиять на состояние пазухи даже без формирования перфорации в структуре кортикальной костной ткани, поскольку патологический процесс имеет способность распространяться в пространство синуса через кровеносные сосуды, лимфатическую систему и костный мозг. Кроме того, нужно помнить, что чем ближе верхушки корней пораженных зубов находятся ко дну пазухи, тем выше риск последующего поражения последней.
Пациенты с одонтогенным синуситом часто демонстрируют симптомы длительного рецидивирующего поражения, головной боли, болезненность в передних отделах верхней челюсти, заложенности носа и насморка с или без постназального синдрома. При этом у пациента могут или отсутствовать стоматологические симптомы поражения гайморовой, или же таковое может проявляться за счет позитивных реакций на температурные раздражители, перкуссию и пальпацию. На обычных рентгенограммах слизистая гайморовой пазухи, как правило, не визуализируется, однако в случаях инфекционной патологии или аллергии она визуально утолщается на рентгене. Постановка диагноза конкретно одонтогенного верхнечелюстного синусита возможна лишь при сопоставлении всех данных, полученных в ходе рентгенологической и клинической диагностики с определением локализации проблемного зуба.
Ортопантомограммы и внутриротовые рентгенограммы являются стандартными методами диагностики и оценки периапикальной патологии. Однако, учитывая, что эти подходы обеспечивают получение лишь двухмерных изображений, они характеризуются ограниченными возможностями для объективной оценки морфологии корневых каналов, патологии в области синуса, и соотношения положения апексов корней зубов к плоскости дна гайморовой пазухи. Конусно-лучевая компьютерная томография (КЛКТ) обеспечивает получение трехмерных высококачественных изображений для лучшей визуализации костной ткани и смежных мягкотканных структур. Согласно American Association of Endodontists (AAE) и American Academy of Oral and Maxillofacial Radiology, КЛКТ в данное время является методом выбора для использования с целью диагностики в эндодонтической практике. Также КЛКТ позволяет объективно поставить диагноз одонтогенного верхнечелюстного гайморита и составить обоснованный дальнейший алгоритм лечения.
Longhini и Ferguson опубликовали расширенный обзор литературы, проанализировав огромное количество отоларингологических публикаций, и смогли найти лишь несколько упоминаний о стоматологической инфекции как о потенциальной причине развития верхнечелюстного синусита. Только в 3 из 85 проанализированных рекомендаций было упомянуто о необходимости проведения стоматологического обследования, при этом ни в одной из статьей не указывалось о необходимости консультации именно у врача-эндодонтиста. В раннее проведённых исследованиях упоминалось, что коло 10-12% всех гайморитов являются одонтогенными по этиологии. В более актуальных источниках это число увеличилось до 25-40%. Как правило, одонтогенные причины развития гайморита попросту игнорируются в ходе рутинного обследования у ЛОР-специалиста. Это, в свою очередь, приводит к тому, что именно одонтогенная форма синусита является «недодиагностированной» как ЛОР-врачами и рентгенологами, так, собственно, и стоматологами. В конце концов, такие пробелы в диагностике приводят к тому, что даже после проведенного медикаментозного и хирургического лечения гайморитов пациенты продолжают страдать от симптомов воспалительного поражения области верхнечелюстного синуса. Поэтому для правильной диагностики одонтогенного гайморита и выбора наиболее подходящего метода его лечения требуется обеспечить тесное взаимодействие между ЛОР-специалистами и врачами-стоматологами. Далее в статье мы опишем три клинических случаях одонтогенного верхнечелюстного синусита, которые удалось эффективно диагностировать с помощью КЛКТ и успешно пролечить в ходе реализации комплексных терапевтических вмешательств.
Клинический случай 1
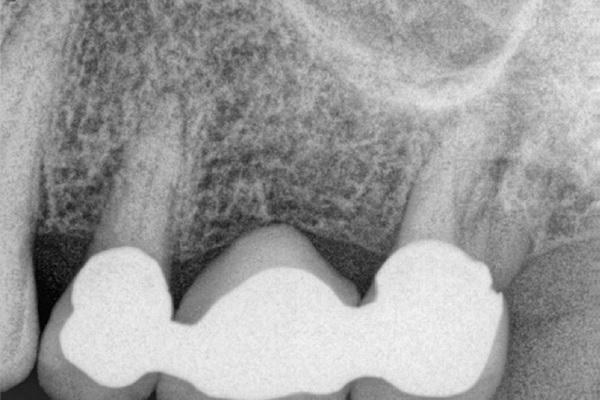
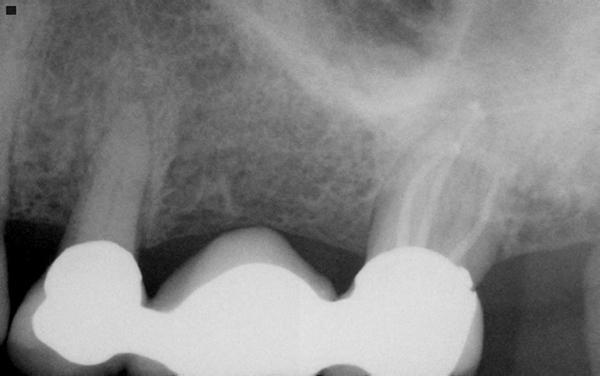
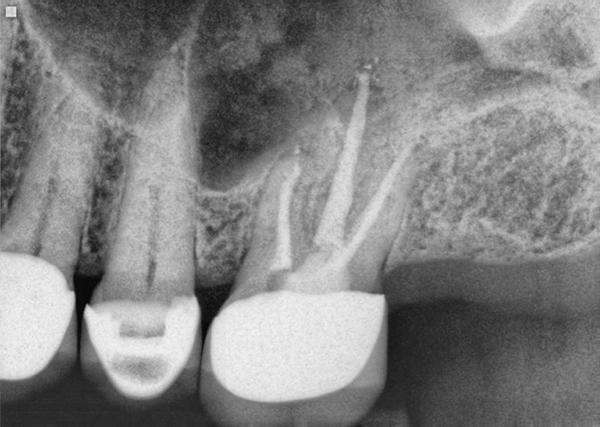
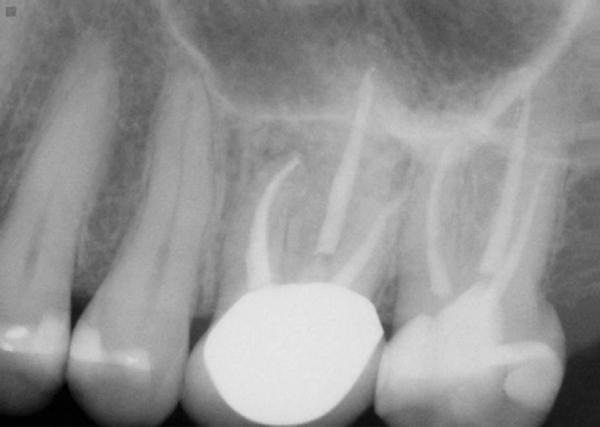
Фото 1. Клинический случай №1. Периапикальная рентгенограмма до лечения: мостовидная конструкция в области 12-14 зубов.
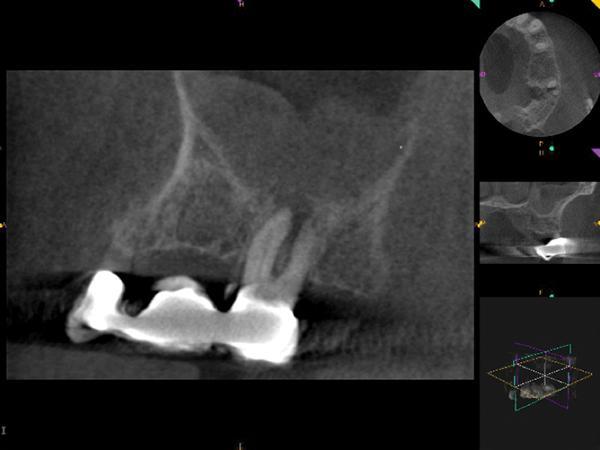
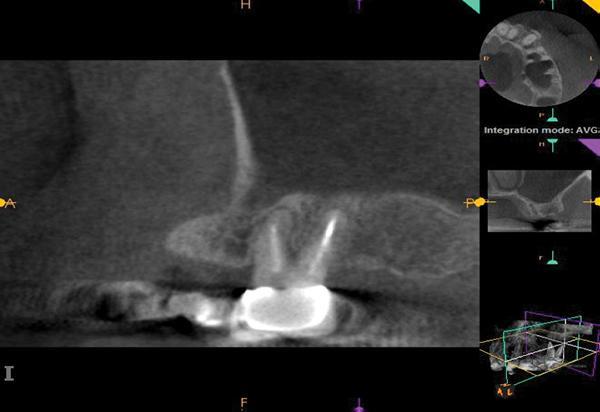
Глубина пародонтального зондирования находилась в границах нормы. Однако в области апекса 14 зуба отмечалось наличие незначительной припухлости. На полученной рентгенограмме признаков присутствия периапикальной патологии не отмечалось. После проведения КЛКТ-сканирования (Kodak 9000, Carestream Dental) был установлен факт утолщения слизистой в области дна верхнечелюстного синуса и наличие значительного периапикального поражения в области 14 зуба (фото 2).
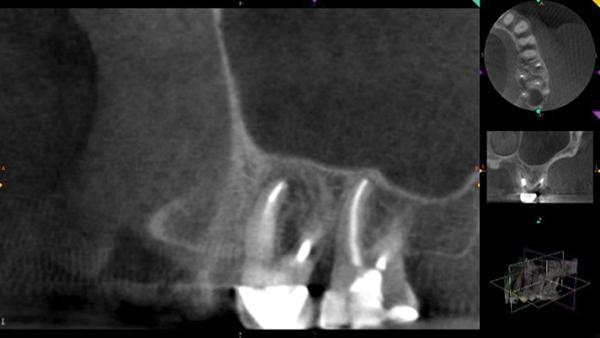
Фото 2. Клинический случай №1. Сагиттальный КЛКТ-срез области щечных корней: утолщение слизистой дна гайморовой пазухи апикальнее 14 зуба.
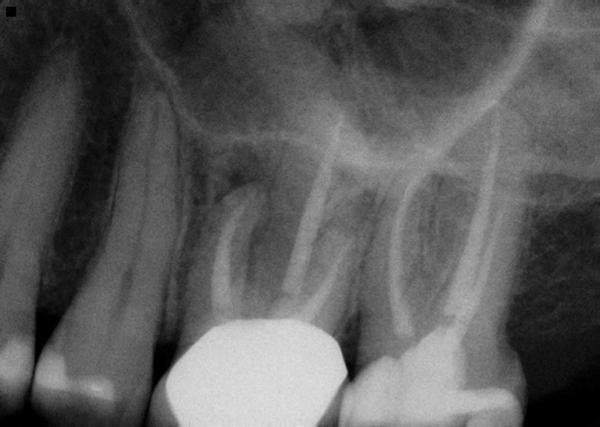
Исходя из полученных данных, был поставлен диагноз хронического апикального периодонтита 14 зуба. После выполнения анестезии 2% раствором лидокаина с концентрацией адреналина 1: 100000 провели установку коффердама и формирование полости доступа через коронку. После идентификации основного и дополнительного мезиощечных, дистальнощечного и небного каналов, врач выполнил процедуру пульпэктомии. Обтурацию каналов проводили гуттаперчей и силером (AH Plus, Dentsply Sirona) с использованием метода горячей вертикальной конденсации (фото 3). Через 6 месяцев пациенту было проведено повторное КЛКТ-сканирование (фото 4). Результаты сканирования подтвердили почти полное восстановление области периапикального поражения и лишь незначительное утолщение слизистой дна гайморовой пазухи. Субъективно пациентка сообщила, что беспокоящие ее симптомы также разрешились.
Фото 3. Клинический случай №1. Периапикальная рентгенограмма через 6 месяцев после лечения.
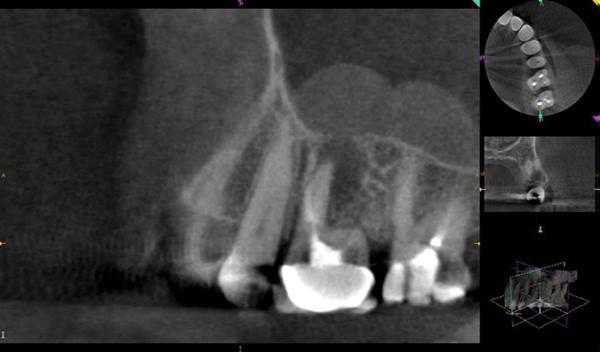
Фото 4. Клинический случай №1. Сагиттальный КЛКТ-срез: уменьшение области отека слизистой дна верхнечелюстного синуса и признаки периапикального заживления эндодонтической патологии.
Клинический случай 2
72-летний мужчина был направлен к врачу-эндодонтисту по причине наличия перемежающейся тупой боли в области левого квадранта верхней челюсти, очевидно в проекции 14-15 зубов, на протяжении 2 недель. В анамнезе у пациента отмечалась гипертония, и на момент обращения он принимал аллопуринол и амлодипин / беназеприл (Lotrel). 14 зуб был предварительно уже эндодонтически пролечен и восстановлен посредством металлокармической коронки. 15 зуба также был предварительно эндодонтически пролечен, но восстановлен с применение вкладки и коронки. 13 и 14 зубы не демонстрировали никаких признаков поражения на температурные раздражители, перкуссию или пальпацию. 15 зуб характеризовался наличием I класса подвижности, негативно реагировал на термические раздражители, перкуссию и пальпацию.
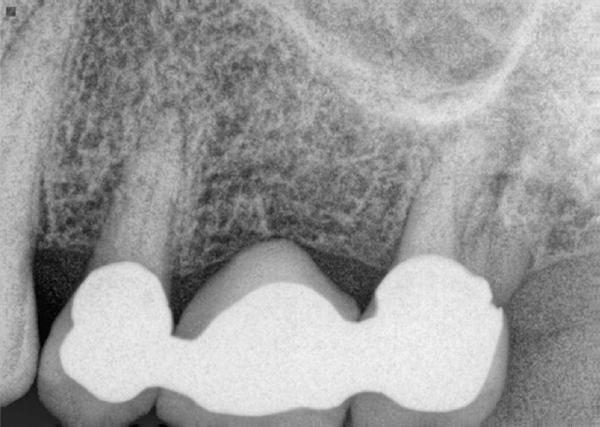
Фото 5. Клинический случай №2. Периапикальная рентгенограмма эндодонтически пролеченных зубов 14 и 15.
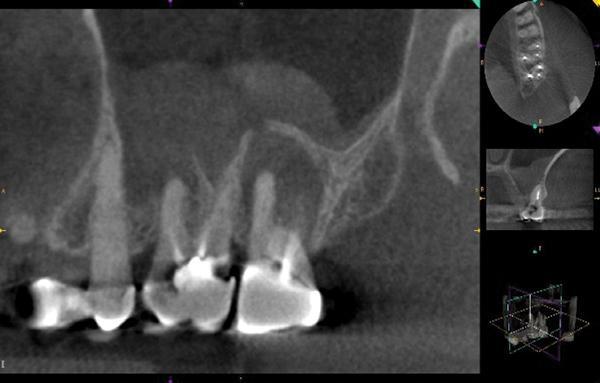
Глубина пародонтального зондирования в области 15 зуба практические достигала апекса мезиального корня. Необходимо отметить, что 15 зуб также не имел антагониста на нижней челюсти. На прицельной рентгенограмме в области 15 зуба отмечалось наличие разлитого периапикального поражения и утолщение окружающей кортикальной пластинки. После КЛКТ-сканирования два куполообразных поражения были идентифицированы в структуре гайморовой пазухи апикальнее зубов 14 и 15, а в области небного корня 15 зуба также отмечалось наличие периапикального воспалительного очага с приблизительным размером 8 мм на 8 мм. Данное поражения рентгенологически проникало в полость синуса через пенетрацию кортикальной пластинки. В области 14 зуба периапикальный очаг воспаления был верифицирован вокруг мезио-щечного корня, что могло быть вызвано некачественной обтурацией мезиоязычного канала (фото 6).
Фото 6. Клинический случай №2. Сагиттальный КЛКТ-срез области щечных корней: утолщение слизистой дна гайморовой пазухи.
В ходе планирования было принято решение удалить 15 зуб и провести повторное эндодонтическое вмешательство с целью лечения симптоматичного апикального периодонтита 14 зуба. После выполнения анестезии 2% раствором лидокаина с концентрацией адреналина 1:100000 (4% Septocaine, Septodont) область вмешательства изолировали с помощью коффердама и приступили к формированию полости доступа через коронку. Повторную обработку каналов проводили с ирригацией 6% раствором гипохлорита натрия, после чего каналы на время обтурировали кальцием, а полость доступа закрыли временной пломбой из Cavit (3M Oral Care). Спустя две недели пациент вернулся для завершения эндодонтического лечения, обтурацию проводили с применением гуттаперчи посредством горячей вертикальной конденсации. Зуб восстанавливали посредством композитной реставрации. Через 24 месяца после лечения у пациента не отмечалось никаких симптомов (фото 7). Результаты КЛКТ-сканирования подтвердили почти полное разрешение периапикального поражения и лишь незначительное остаточное утолщение слизистой дна гайморовой пазухи (фото 8).
Фото 7. Клинический случай №2. Периапикальная рентгенограмма полученная через 12 месяцев после повторного эндодонтического лечения 14 зуба и удаления 15 зуба.
Фото 8. Клинический случай №2. Сагиттальный КЛКТ-срез: разрешения признаков поражения слизистой дна гайморовой пазухи.
Клинический случай 3
73-летняя пациентка обратилась за стоматологической помощью по поводу тупых, пульсирующих болевых ощущений в правом верхнем квадранте, которые нарастали на протяжении последней недели. В анамнезе пациентки отмечалось утолщение щитовидной железы, персистирующий гайморит, а также аллергия на пенициллин и сульфаниламидные препараты. На момент лечения она принимала Excedrin, ибупрофен (Advil) и метопролол сукцинат (Toprol). 14 и 15 зубы уже были предварительно эндодонтически пролечены и восстановлены (фото 9).
Фото 9. Клинический случай № 3. Периапикальная рентгенограмма эндодонтически пролеченных зубов 14 и 15.
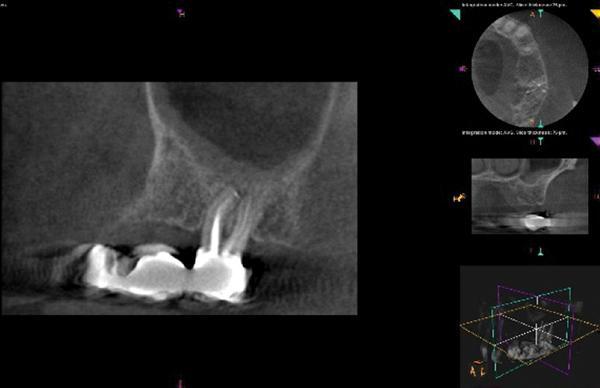
В ходе клинического осмотра 13 зуб не демонстрировал никаких признаков поражения, как и 15 зуб. Однако 14 зуб позитивно реагировал на пальпацию, перкуссию и накусывание, и вообще не реагировал на термические раздражители. Уровень пародонтального зондирования в области всех 3 зубов был в границах нормы. На полученных прицельных снимках не было обнаружено никаких признаков патологии. После КЛКТ-сканирования (Kodak 9000) удалось идентифицировать наличие периапикальной патологии в области мезио-щечного корня 14 зуба, которая перфорировала через кортикальную костную пластинку в пространство гайморовой пазухи. Апикальнее 14 и 15 зубов в пространстве синуса отмечалось наличие двух куполообразных поражений, плотность которых соответствовала плотности мягких тканей (фото 10).
Фото 10. Клинический случай №3. Сагиттальный КЛКТ-срез: куполообразные поражения слизистой дна гайморовой пазухи апикальнее верхушек корней 14 и 15 зубов.
Учитывая факт предварительного лечения 14 зуба, был поставлен диагноз острого апикального абсцесса. После выполнения анестезии 2% раствором лидокаином с концентрацией адреналина 1: 100000, приступили к изоляции области вмешательства и формированию полости доступа. После удаления старого пломбировочного материала провели очистку каналов и их временную обтурацию с помощью кальция. Для выполнения временной пломбы использовали материал Cavit. Через две недели у пациента уже не отмечалось никаких симптомов, и врач провел обтурацию каналов гуттаперчей и силлером (AH Plus). Коронковая часть зуба была восстановлена композитом. Через 12 месяцев в ходе рентгенологической диагностики у пациента были отмечены признаки частичного разрешения периапикальной патологии и заживления поражения верхнечелюстного синуса (фото 11-12).
Фото 11. Клинический случай №3. Периапикальная рентгенограмма через 1 год после повторного лечения 14 зуба.
Фото 12. Клинический случай №3. Сагиттальный КЛКТ-срез: разрешения признаков поражения слизистой дна гайморовой пазухи.
Обсуждение
Многие факторы и условия могут способствовать развитию одонтогенного верхнечелюстного синусита. К таким относятся распространение эндодонтической инфекции на верхнюю челюсть, наличие периапикальных кист или гранулем, миграция стороннего тела в область пазухи по типу материала для пломбировки каналов, фрагментов зубов, имплантатов или костных заменителей. AAE недавно опубликовала решение о критериях дифференциации верхнечелюстного синусита одонтогенного происхождения (ВСОП) и верхнечелюстного синусита эндодонтического происхождения (ВСЭП), поскольку протокол лечения этих двух патологий может отличаться. ВСЭП был идентифицирован как поражение вторичное по отношению к эндодонтической периапикальной патологии. Пациенты с ВСЭП, как правило, обращаются за помощью к Лор-специалисту без наличия каких-либо стоматологических симптомов, а лишь с жалобами, связанными с нарушением функции синоназальных структур. При идентификации изменения слизистой синуса или его обструкции, врачи всегда должны учитывать риск развития патологии именно из-за влияния одонтогенных факторов. Биопленки, которые формируются в ходе развития одонтогенного синусита, характеризуются полимикробной структурой. Острые бактериальные поражения гайморовой пазухи неодонтогенного происхождения, как правило, ассоциированы с аэробными комменсалами носовой полости, по типу Staphylococcus aureus, Haemophilus influenzae, Moraxella catarrhalis и др. При одонтогенных поражениях синуса структура микробных комплексов изменяется и формируется в паттерне, характерном для хронических поражений пазух бактериями. Puglisi и коллеги изучали микробные образцы, полученные от 59 пациентов с хроническим верхнечелюстным синуситом, и они обнаружили, что большинство идентифицированных бактериальных комплексов состояли из анаэробных представителей. Saibene и коллеги изучали 28 пациентов с инфекционными поражениями верхнечелюстного синуса, у которых симптомы поражения так и не разрешились после проведения синоназальных хирургических вмешательств. В большинстве изолятов, полученных от пациентов, преобладала микрофлора, характерная для области ротоглотки, а также комплексы микроорганизмов, которые превалируют при развитии пародонтальных или эндодонтических поражений, по типу Peptostreptococcus, Fuso-bacterium, Prevotella spp. и Porph-yromonus spp. Такие вариации микробных комплексов обосновывают потребность взаимодействия разных специалистов в ходе лечения патологии одонтогенного гайморита.
Прямое распространение одонтогенной патологии в область верхнечелюстной пазухи впервые было описано в 1943 году при изучении трупов, проводимом Bauer. В участках поражения было обнаружение разрушение кортикальной пластинки кости, которая отделяла корни зубов верхней челюсти от дна гайморовой пазухи. Кроме того, исследователям удалось обнаружить признаки воспаления, гипертрофии слизистой, формирования кисты и развития грануляционной ткани. В ходе КЛКТ-исследования гайморовых пазух у 243 пациено в 60% случаев у них было идентифицировано утолщение слизистой. При этом у пациентов с наличием периапикальной патологии в 9,75 раз чаще отмечались изменения и в области верхнечелюстного синуса. В исследовании Nascimento при анализе 400 пациентов с гайморитом было обнаружено, что утолщение слизистой дна верхнечелюстного синуса отмечалась более чем в 90% случаев. В проанализированных выше клинических ситуациях утолщение Шнайдеровой мембраны было идентифицировано у каждого пациента.
Использование возможностей КЛКТ значительно улучшает условия для диагностики основного источника инфекции при развитии верхнечелюстного синусита. КЛКТ часто используется в эндодонтии, учитывая высокое качество получаемых срезов и возможность с их помощью детализировано изучить состояния мягких и твердых тканей. В описанных выше клинических случаях прицельные рентгенограммы не позволили идентифицировать фактов поражения гайморовой пазухи, что в конце концов могло привести к постановке неправильного диагноза. Melén и коллеги провели исследование, в результате которого установили, что в 55% случаях из 99 проанализированных клинических ситуаций, патология одонтогенного верхнечелюстного синусита попросту была пропущена в ходе проведения рутинных стоматологических исследований. Cymmerman и коллеги сравнивали 104 вида изображений, полученных от 596 пациентов, и установили что именно результаты КЛКТ являются на 54% более точными по сравнению с периапикальными рентгенограммами в процессе идентификации периапикальных эндодонтических поражений. Lofthag-Hansen установил, что утолщение слизистой оболочки гайморовой пазухи идентифицируется в четыре раза чаще при использовании КЛКТ, нежели при анализе классических периапикальных рентгенограмм. Увеличение доступности КЛКТ в стоматологических клиниках позитивно повлияло на улучшение диагностики случаев одонтогенного синусита. В трех клинических случаях, описанных в данной статье, периапикальные патологии не удавалось верифицировать с помощью обычных клинических методов исследования, пока пациенты не были обследованы с применением КЛКТ. После верификации источника инфекции было инициировано соответственное лечение, которое помогло добиться полного разрешения синоназальных симптомов у всех описанных пациентов. Междисциплинарное взаимодействие ЛОРа и стоматолога, а также пациент-ориентированные подходы к лечению являются основными составляющими успешного лечения одонтогенного верхнечелюстного синусита.
Заключение
В данной статье была описана серия клинических случаев диагностики и лечения одонтогенного верхнечелюстного синусита. После идентификации патологии и проведенных ятрогенных вмешательств удалось добиться разрешения симптомов поражения гайморовой пазухи у всех описанных пациентов. Во всех случаях одонтогенная причина патологии первично не была идентифицирована в ходе стоматологического осмотра, однако взаимосвязь между поражениями синуса и проблемными зубами удалось установить с помощью КЛКТ. Успешное лечение одонтогенного верхнечелюстного синусита предусматривает необходимость тесного взаимодействия врача-стоматолога с ЛОР-специалистом и использование тех методов исследования, которые способствуют постановке точного и объективного диагноза.
Автор:
Jenna L. Starkey, DMD
Rory E. Mortman, DDS