какая болезнь по симптомам похожа на чесотку
Пресс-центр
Вопросы и ответы по чесотке
Да, передача возбудителя происходит как во время непосредственного контакта (рукопожатие, например), так и через предметы обихода (постельное белье, полотенца).
Постельное белье и личные вещи больного необходимо продезинфицировать (обработать средством, предназначенным для уничтожения насекомых), далее вещи рекомендовано прокипятить и тщательно прогладить.
Да, повторное заражение чесоткой возможно в случае пренебрежения правилами личной гигиены.
На сегодняшний день иммунопрофилактика чесотки не разработана.
Основным принципом профилактики чесотки является соблюдение правил личной гигиены. Крайне важно своевременное выявление источника возбудителя. Больному необходимо исключить контакты (в том числе половые) с окружающими. Также важно:
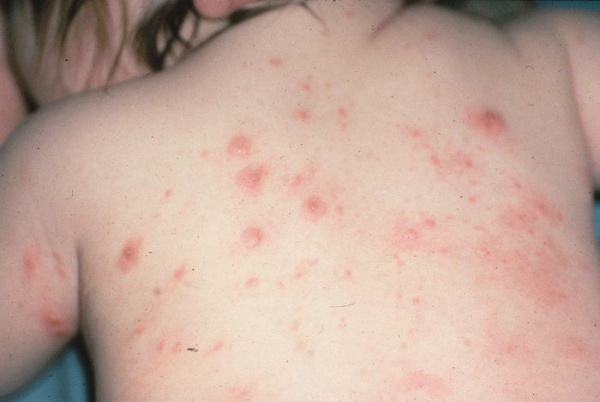
Сыпь при чесотке локализуется в складках между пальцами, на внутренней поверхности плеч и предплечья, на локтевых сгибах, в области грудных желез, подмышечных впадинах, нижней части живота, половых органах мужчин.
Анализ на чесотку заключается в исследовании чешуек кожи под микроскопом в лабораторных условиях на наличие яиц или самого паразита, взятых путем соскоба.
В случае подозрения на инфекцию, необходимо незамедлительно обратиться к врачу. Лечение чесотки должно проводиться обязательно, в противном случае вы рискуете получить осложнения, которые могут привести к серьезным последствиям. К осложнениям чесотки относятся экзема, пиодермия – присоединение вторичной инфекции и др.
Острая крапивница – аллергическая реакция на коже
Острая крапивница – аллергическая реакция на коже
Если у вас – без каких-либо видимых причин – на коже появились сыпь или красные выпуклые пятна, сопровождающиеся зудом, вы имеете все основания заподозрить у себя крапивницу. И обратиться к дерматологу или аллергологу: с острой крапивницей шутить не стоит. Хотя в большинстве случаев это состояние и не опасно для жизни, и крапивница не является заразной болезнью, у некоторых людей такие симптомы могут развиться в более серьезную аллергическую реакцию, требующую неотложной помощи.
Геометрия крапивницы: как распознать симптомы?
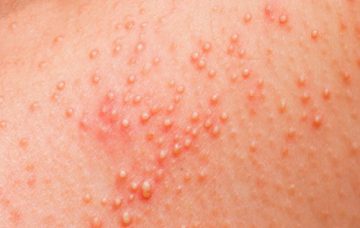
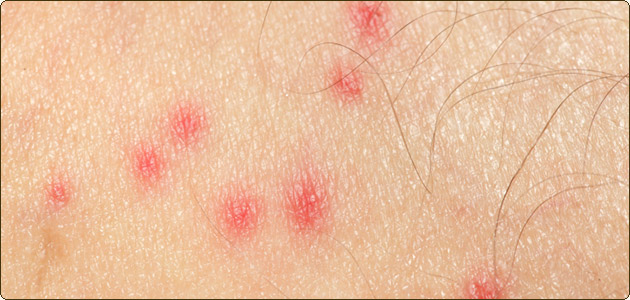
Крапивница проявляется в виде приподнятых, хорошо очерченных областей эритемы (покраснения) и отечности кожи, которая при этом очень зудит. По интенсивности зуд может варьироваться от слабого до сильного. Красные пятна на коже могут принимать любую форму: быть линейными, круглыми или овальными, дугообразными
Крапивница может появиться на любом участке тела, при этом зудящие пятна могут менять форму, мигрировать, исчезать и появляться вновь в течение коротких периодов времени. Однако распознать это состояние достаточно просто – у крапивницы есть один характерный симптом: центр пятен при надавливании бледнеет. В то же время это не значит, что крапивницу невозможно перепутать с каким-либо другим из множества дерматологических заболеваний, сходных по симптоматике. Так, случается, что поставить диагноз удается только опытному врачу.
Дифференциальная диагностика крапивницы:
аллергический контактный дерматит атопический дерматит (экзема) мультиформная эритема чесотка болезнь Шенлейн-Геноха (форма аллергического васкулита) мастоцитоз розовый лишай.
По времени симптомы крапивницы могут отмечаться от нескольких минут до нескольких месяцев или даже лет (тогда речь идет уже о хронической крапивнице). Обычно пятна с четкими краями появляются на коже неожиданно и исчезают так же внезапно. Если эти симптомы длятся менее шести недель, крапивницу классифицируют как острую.
Острая генерализованная крапивница
Отдельно выделяется острая генерализованная крапивница, которая отличается большей площадью распространения пятен на теле. В некоторых случаях зудящие пятна или сыпь могут покрывать все тело. Еще один специфический момент: причину острой генерализованной крапивницы часто установить не удается. Согласно некоторым источникам, причина этого состояния не определяется более чем в 60% случаев.
Известные \ распространенные триггеры острой генерализованной крапивницы
Как развивается острая крапивница
При контакте с триггером (раздражителем) организм реагирует на это выделением большого количества медиатора воспаления гистамина, а также ряда других провоспалительных молекул (цитокинов). В случае крапивницы они скапливаются под поверхностью кожи, воздействуют на проницаемость сосудов, которые начинают пропускать жидкость. Жидкость накапливается в коже и вызывает сыпь, зуд, покраснение и другие неприятные симптомы.
В некоторых случаях триггер крапивницы очевиден, например, арахис или креветки. Острая крапивница может быть вызвана аллергической реакцией на продукты питания, лекарства, косметику или мыло, а также инфекции, укусы насекомых или факторы окружающей среды (как жара, холод, давление, физические упражнения, солнечный свет) и стресс.
Многие случаи крапивницы требуют длительного исследования, так как это состояние может спровоцировать множество разных причин, поэтому без медицинского наблюдения не обойтись. В поисках триггера врач может назначить различные кожные пробы. Они должны проводиться только под строгим медицинским наблюдением в клинике с надлежащим оборудованием, так как многие случаи аллергических реакций несут риск анафилаксии.
Хронические кожные заболевания
Стоимость консультации у врача?
| Наименование услуги | Цена (руб.) |
| Прием врача-дерматолога первичный | 2000 руб. |
| Прием врача-дерматолога повторный | 1500 руб. |
| Прием врача акушера-гинеколога первичный (к.м.н.; д.м.н.) | 2100 руб. |
| Прием врача уролога-андролога первичный | 2000 руб. |
| Прием врача уролога-андролога повторный | 1500 руб. |
| Прием врача акушера-гинеколога повторный (к.м.н.; д.м.н.) | 1600 руб. |
| Приём акушера- гинеколога первичный | 2000 руб. |
| Приём акушера- гинеколога повторный | 1500 руб. |
| Консультация акушера- гинеколога по беременности | 2500 руб. |
| Индивидуальный подбор медикаментозного лечения заболеваний органов малого таза | от 1500 до 3000 руб. |
Экзема – воспалительное заболевание с частыми обострениями, для которого характерны высыпания в виде пузырьков с корочками и мокнущими участками. Очаги поражения сопровождаются зудом, жжением и шелушением. Осложнения экземы – присоединение вторичной гнойной инфекции. Спровоцировать болезнь могут эндокринные, психовегетативные, иммунологические нарушения. Лечение экземы – это целый комплекс мероприятий, включающих в себя приём кортикостероидов, применение средств местной терапии в виде мазей и кремов, а также физиотерапевтические процедуры – озонотерапия, криотерапия, лазерное лечение, лечебные грязи и ванны, специальная гипоаллергенная диета противоаллергенная и десенсибилизирующая терапия.
Псориаз или чешуйчатый лишай – хроническое заболевание, поражающее кожу на различных участках тела, ногти и суставы (псориатический артрит). Симптомы псориаза – появление сыпи в виде бляшек, покрытых серебристыми чешуйками, которые при соскабливании кровоточат. Пациента может беспокоить зуд, повышение температуры тела, атрофия мышц, вегетативные расстройства, психологический дискомфорт. Обострения заболевания наблюдаются в холодное время года. Схема лечения включает в себя приём лекарственных препаратов, изменение режима дня и питания, исключение эмоциональных и физических нагрузок. Пациенту показаны физиотерапевтические процедуры, приём успокоительных и антигистаминных средств, применение специальных мазей и лечение в условиях дневного стационара.
Нейродермит – кожное заболевание нейроаллергического характера, основными симптомами которого являются мокнущие высыпания в виде пятен, изменение цвета и утолщение кожи на поражённых участках, сильный зуд, слабость, быстрая утомляемость, раздражительность. Основные направления лечения нейродермита – устранение причин, провоцирующих обострение заболевания, отсутствие стрессов, полноценный сон, диетическое питание, применение кортикостероидных и дегтярных мазей, рефлексотерапия и физиотерапия, курортное лечение и лечение в условиях дневного стационара.
Дерматит – разнообразные заболевания кожи, которые классифицируются в зависимости от причин и областей локализации поражений. Среди наиболее часто встречающихся – атопический, медикаментозный, аллергический, контактный дерматиты. Причинами возникновения заболевания могут служить внутренние и внешние факторы. Это нарушения в работе иммунной, эндокринной и пищеварительной систем, а также механические или химические воздействия на организм. Основные симптомы дерматита – очаги воспалений на коже, сопровождающиеся раздражением, шелушением и сильным зудом. Диагноз ставится на основе результатов лабораторных исследований крови и кожных проб на группу аллергенов, которые могут являться причиной недуга. Лечение направлено на устранение раздражителей, уменьшение отёчности и воспаления поражённых зон, предотвращение возможных рецидивов. Сюда входит приём антигистаминных препаратов, использование гормональных мазей, щадящее диетическое питание, антисептики и успокоительные средства и лечение в условиях дневного стационара и физиопроцедуры.
Записаться на лечение кожных заболеваний
Где записаться на лечение кожных заболеваний в Москве?
В многопрофильном медицинском центре «ДокторСтолет» вы всегда можете записаться на лечение кожных заболеваний. Наш медицинский центр расположен между станциями метро «Коньково» и «Беляево» (ЮЗАО г. Москвы в районе станций метро «Беляево», «Коньково», Тёплый Стан», «Чертаново», «Ясенево», «Севастопольская», «Новые Черёмушки» и «Профсоюзная»). Здесь Вас ждет высококвалифицированный персонал и самое современное диагностическое оборудование. Приятно удивят наших клиентов и вполне демократичные цены.
Майванди Рудольф Мухамедович
Шистосоматидный дерматит
Особенности болезни
Много лет заболевание регистрировалось в странах с тропическим климатом на материках Африки, Южной Америки, Австралии. В середине 20 века учеными Поповым, Чеботаревым и Курочкиным были описаны случаи шистосоматидного дерматита в низовьях Волги, Днепра и Днестра.
В США, близ озера Мичиган, также зарегистрированы случаи паразитарного заболевания. По данным Республиканского центра гигиены Беларуси шистосоматидный дерматит перестал быть редчайшим заболеванием в умеренных широтах.
Взрослые особи шистосоматид обитают у птиц пресных водоемов в печени и кровеносных сосудах. Всего встречается 20 разновидностей шистосоматид, способных стать возбудителями церкариального дерматита. Наиболее вероятное распространение получили представители рода Trichobilharzia и вида Bilharziella polonika.
Взрослые паразиты выделяют в окружающую среду вместе с фекалиями своего хозяина несколько тысяч яиц за один раз. Прежде, чем шистосоматида попадет в организм промежуточного неспецифического хозяина – человека, ее яйцо развивается поэтапно в стадии личинки.
Первый этап развития яйца заканчивается формированием личинки первого уровня – мирацидия. Личинка покрыта в это время еще яйцевой оболочкой. Для дальнейшего развития мирацидий сбрасывает оболочку перед проникновением внутрь мантийной полости брюхоногих моллюсков (большого и малого прудовика и пр.). Брюхоногий моллюск до конца постнатального периода является «фабрикой» по превращению мирацидия в церкарий – личинку второго уровня.
Один моллюск способен за сутки выпустить в воду около 10 тысяч церкариев. На превращение мирацидия в церкарий, в зависимости от температуры воды, требуется 28-45 дней. Обитают церкарии в поверхностном слое воды, составляя часть планктона. В прохладной воде церкарии способны жить в течение 6 суток, в более теплой воде срок их жизни сокращается.
В настоящее время начинают регистрировать случаи проникновения церкарий в организм человека и в морской воде. У уток и лебедей спустя 2-3 недели из церкария устремляется личинка в стенки кровеносных сосудов или печеночные протоки, где она превращается во взрослую шистосоматиду и начинает производить яйца.
Для человека проникновение церкария в кожные покровы не является специфической природной закономерностью. Глубже подкожной жировой клетчатки паразит не проникает. В месте поражения появляются физические повреждения кожных покровов, разложение церкариев вызывает токсический дерматит аллергического типа. Открытые раны могут послужить вратами для вторжения вторичной инфекции.
Водяная крапива или зуд купальщика (фото)
Стадии
Учитывая изменения клинической картины оп времени, развитие заболевания укладывается в 3 стадии.
Помимо кожной формы шистосоматидного дерматита, встречается более тяжелая форма – легочная, когда церкарии поражают кровеносные сосуды легких и являются источниками воспалений и повреждения легочных сосудов. Легочная форма является менее распространенной по сравнению с кожной.
Причины возникновения
Церкарии проникают в кожу человека при купании его в водоеме. Большей частью рассадником церкарий являются пресные водоемы со стоячей водой, реки, пруды. При купании в водоеме следует обратить внимание на обитание в нем водоплавающих птиц.
Зарегистрированы случаи проникновения личинок шистосоматид в кожу при прогулке босиком на мелководье, мокрой от росы траве вблизи берега водоема. Периодически, после 15-20 минут таких прогулок ноги следует насухо вытирать тканью.
О том, какие имеет водяная крапива симптомы, читайте ниже.
Симптомы зуда купальщика
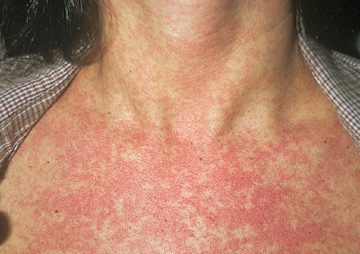
Наибольшей подверженностью для внедрения паразита обладают кожные покровы бедер и голени, хотя обнаруживаются сыпь с папулами, иногда выделяющие серозно-гнойный секрет, на коже туловища (живот, спина, грудь). Часто уртикарную сыпь при церкариальном дерматите обнаруживают до границы погружаемой в воду кожной поверхности.
Для детей нередка легочная форма заболевания, сопровождающаяся высокой температурой тела (свыше 38 градусов), болью в голове и сухим кашлем. В последующем неприятные симптомы устраняются, оставляя на время участки кожи, лишенные пигментации.
Повторное заражение шистосоматидным дерматитом вызывает усиление интенсивности клинической картины.
Диагностика такого недуга как шистосоматидный церкариоз рассмотрена ниже.
Диагностика
Главенствующий метод диагностики шистосоматидного дерматита – анамнез данных, в ходе которого выясняется:
Дополнительно заболевание должно быть дифференцировано с контактными типами дерматитов, следов от укусов насекомыми. Микроскопическим анализом (или лупой) можно удостовериться о наличии в коже шистосоматид по отброшенным хвостам личинками животных.
А теперь давайте узнаем, как избавиться от зуда купальщика.
Лечение
Терапевтическое
Снаружи рекомендуется лечить заболевание в фазе острого периода крахмальными ванночками, мазью с основным компонентом – цинком. При повторных заражениях шистосоматидами желательно смазывать снаружи гидрокортизоновой мазью. Хорошо зарекомендовали в лечении церкариального дерматита себя дитразиновые и димедроловые мази.
Далее мы расскажем как при помощи лекарств вылечить зуд купальщика, и помогает ли от этого спрегаль (по отзывам врачей и пациентов).
Медикаментозное
Оперативное
Обычно заболевание ограничивается распространением церкариев по участкам кожи, в подкожные слои личинки уже не проникают. Вследствие быстрого выздоровления оперативный путь лечения не целесообразен.
Далее мы расскажем о том, как лечить зуд купальщика народными методами.
Народная медицина
Травяной состав для лечения церкариального дерматита не отличается от такового при остальных видах дерматита.
Они способствуют более быстрому излечению от шистосоматидного дерматита.
Профилактика заболевания
Комплекс профилактических мероприятий для предотвращения заражения шистосоматидами включает следующие меры:
Шистосоматидный дерматит (фото)
Осложнения шистосоматидного дерматита
Прогноз
Прогноз заболевания определяется как благоприятный. Но для предотвращения сильного расчесывания и развития аллергических реакций желательно ослаблять симптомы вышеуказанным способам лечения.
Профилактика чесотки у человека: предупреждение болезни
Чесотка (лат. scabies) – это заразное кожное заболевание, которое вызывается паразитами (клещами) или чесоточным зуднем (лат. Sarcoptes scabiei var. hominis). Это распространенная болезнь и при своевременном проведении лечения, мер профилактики и дезинфекции, выздоровление наступает в 100% случаев.
Чесотка носит паразитарный характер и передается контактным путем. Характерный признак болезни, это зуд кожи и папулезно-везикулярная сыпь. Возбудителем является чесоточный клещ. В некоторых случаях на теле возникают вторичные гнойничковые элементы, если инфицирование произошло, к примеру, при расчесывании. Зуд кожи начинает усиливаться в вечернее и ночное время. В этот период клещи наиболее активны. Передается чесотка от человека к человеку контактным путем.
Чесотка является заболеванием, которое не проходит самостоятельно и она способна принять хроническую форму. Вылечиться от болезни можно только тогда, когда убиты все клещи и уничтожены их яйца.
Как передается чесотка?
Чтобы здоровому человеку заразиться чесоткой, необходимо иметь тесный контакт с больным человеком по типу «кожа-кожа». Чесоточный клещ не способен ни прыгать, ни летать. По статистике передается чесотка больше всего через длительные прикосновения руками к коже инфицированного человека. Именно поэтому, первичные симптомы чаще всего возникают на руках. Зная пути заражения и пути передачи болезни, можно принять правильные и эффективные меры профилактики против клещей.
Чесотка может передаваться через частые рукопожатия.
Другой не менее распространенный способ заражения чесоткой, это тесный контакт кожа-к-коже после секса. Тесный контакт должен занимать определенное время, прежде чем чесоточный клещ попадет на здоровую кожу. Высокий риск заражения возможен в местах, где находится очень много людей: детские сады, казармы, общественный транспорт в час пик, после длительного ручного массажа, какого-либо контактного вида спорта и т.п.
Менее распространенные способы передачи чесотки от больного человека, это: бытовые вещи, предметы личного пользования. Причин заражения заболеванием может быть множество – кожный чесоточный зуд может передаваться через постельное белье, мягкие игрушки, полотенце, спортивный инвентарь. Есть вероятность подцепить заразу через общественные дверные ручки, перила, поручни в общественном транспорте. Процесс заражения заключается в переносе женских особей и личинок от больного человека к здоровому. Самцы клещей заразными не являются и необходимы только для оплодотворения.
Однако, много лет исследуя причины возникновения чесотки, дерматологи всё чаще склоняются к тому, что все-таки, чесоточный клещ передается после прямого соприкосновения с кожей больного. Отвечая на вопрос, как может передаваться чесотка, мнения экспертов будут отличаться. Паразитарный клещ живет только в коже человека и без благоприятной среды способен выжить максимум 36 часов. Именно поэтому непрямой контакт – это маловероятный фактор передачи заболевания для человека. Конечно, бывают и исключения, к примеру, норвежская чесотка, когда на теле человека одновременно может находиться до нескольких миллионов клещей.
Через кошку или собаку в семье можно заразиться в том случае, если до этого животное гладил зараженный человек. В данной ситуации паразитарный клещ использует животное, как переносчика или как своеобразный «транспорт» с последующей пересадкой на эпидермис человека. Если есть подозрения на передачу чесотки от животного, то профилактику необходимо провести и в отношении последних.
Профилактические мероприятия по недопущению распространения чесотки могут зависеть и от того, какой вид чесотки присутствует на коже человека. Имеются разные разновидности чесотки и болезнь у каждого человека может протекать по-разному.
1.Наиболее распространенная, это типичная чесотка. Для неё характерны кожный зуд, чесоточные ходы, появление гнойничковых элементов, корок с полиморфным высыпанием.
2.Чесотка без ходов. Отличительная черта данной патологии в том, что на коже человека не наблюдается чесоточных ходов, но есть небольшие пузырьки, примерно 2-3 мм в диаметре. Чесотка без ходов появляется на теле в результате контакта с больным, но заражение происходит не с взрослыми клещами, а с их личинками, которым необходимо время, чтобы развиться.
3.Чесотка чистоплотных очень похожа на типичную чесотку, но развивается у тех людей, которые очень часто моются и в процессе удаляют часть паразитов. В этом случае, заболевание может протекать не так выражено, как типичная.
4.Норвежская чесотка может развиваться у больных, имеющих слабый иммунитет. Это могут быть СПИД или туберкулез. Данная разновидность болезни появляется у людей с синдромом Дауна или наркоманов. Чесотка норвежская является очень заразной и протекает она достаточно тяжело, поражая всё тело и даже голову.
5.Псевдочесотка или псевдосаркоптоз появляется у человека, который заразился от животных. Чесоточный клещ от животного не способен выжить на человеческом теле и самостоятельно исчезает через некоторое время, если после этого отсутствует контакт с животным. Такая чесотка проявляется только сильным кожным зудом и не более.
6.Чесотка осложненного характера способна развиваться при типичной чесотке, если нет должного лечения. В результате присоединяется инфекция, а места поражения и воспаления имеют красный вид, влажные и довольно неприятно пахнут. Кроме того, имеются болезненные ощущения.
Какие симптомы у чесотки?
Основной признак появления чесотки – это возникновение кожного зуда на теле человека. Раздражение и зуд возникают примерно через месяц после попадания клещей. Зуд является ответной реакцией на вторжение паразитов. Явный зуд кожи в большинстве случаев ощущается в вечернее и ночное время. Именно в темное время суток клещи максимально активны.
Следующий явный симптом – это возникновение чесоточных ходов, которые проделывает самка клеща. Ход выглядит, как тонкая припухлая полоска длиной примерно сантиметр. Наиболее распространенные места поражения чесоткой – это складки локтевого и коленного сгибов, ладони, запястья, паховая область, подмышки, промежутки между пальцев, стопы.
Кроме этих симптомов чесотка проявляется в виде небольших корочек, сухих трещин или пузырьков, которые постоянно чешутся. Наличие кожного зуда, первичной сыпи и чесоточных ходов – это основной комплекс симптомов типичной формы чесотки.
Общие меры профилактики чесотки у человека.
Для того чтобы избежать заражения паразитами, следует придерживаться несколько правил.
— Как можно чаще мойте руки и принимайте душ, особенно перед тем, как лечь спать;
— Меняйте свое постельное белье минимум раз в неделю и никогда не используйте чужое;
— Регулярно стригите и чистите ногти;
— Наволочки, простыни, пододеяльники всегда стоит проглаживать горячим утюгом с функцией пара;
— Старайтесь избегать здороваться за руку. Если все-таки это необходимо делать, то используйте после рукопожатий влажные салфетки;
— Используйте только личные средства гигиены. Это мыло, мочалка, расчёска, полотенце, зубная щетка и т.п.;
— Своевременно меняйте нательное бельё;
— Если в доме больной, то первичной профилактикой будет стирка своей одежды в горячей воде. Также белье следует прокипятить;
— Носите только свою обувь;
— Регулярно делайте влажную уборку в жилых помещениях;
— Всегда будьте осторожны в общественных заведениях, так как: бассейны, бани, сауны;
— Для взрослых и молодых людей на первом месте должна быть разборчивость в выборе половых партнеров.
Перечисленные выше методы профилактики чесотки необходимо соблюдать и после перенесенной болезни.
Профилактика чесотки после контакта с больным.
Паразитарные чесоточные клещи не могут сразу проникнуть под эпидермис человека, и чтобы болезнь не стала вашей серьезной проблемой, необходимо соблюдать простые, но эффективные методы профилактики от клещей. Если дома или в рабочем коллективе обнаружен больной человек, то в первую очередь необходимо как можно скорее пройти обследование у врача-дерматолога, чтобы определить наличие паразитов и своевременно вылечиться при необходимости. Кроме того, посетить врача нужно и половым партнерам заболевшего.
Если в доме больной, необходимы следующие виды профилактических действий:
— Необходимо тщательно продезинфицировать все вещи, включая сумочки, рюкзаки, ремни, обувь и т.п.;
— Максимально эффективно подвергнуть кипячению всё нижнее белье. Обязательно примите душ;
-Обработайте свое тело средствами и препаратами от чесоточных клещей;
— Обязательно изолируйте больного от остальных членов семьи. Заразившийся должен пользоваться исключительно своими отдельными вещами;
— Следует знать, что кипятить можно не все вещи. Нужно использовать специальные препараты для обработки мебели, игрушек, перчаток, верхней одежды и головные уборы;
— Есть вещи, которые невозможно подвергнуть термической обработке или прокипятить. Это изделия из замши, кожи, плащи или пальто. Для этого нужно вынести их на свежий воздух. Если это теплое время года, то вещи должны находиться на воздухе около пяти дней, если на улице мороз, то для профилактики хватит и одних суток;
— В квартире, доме или офисе обязательно нужно первое время проводить регулярную влажную уборку. Стены и полы тщательно протираются с добавлением соды или мыла. При уборке особое внимание нужно обратить на дверные ручки, подоконники, подлокотники и другие предметы, с которыми часто контактируете. Даже если прошла чесотка, после болезни нужно регулярно уборку и чистку помещений;
— Партнеры, с которыми больной занимался сексом, обязательно должны посетить дерматолога. Помните, что презерватив не защищает от заражения чесоточным зуднем;
— Личные вещи заболевшего чесоткой нужно прокипятить в воде с содой (1-2% раствор);
— Те вещи, которые нельзя простирать обрабатывают специальным спреем-дезинфектором «А-ПАР»;
— В школах и детских садах детей обязательно изолирую до полного выздоровления.
Стоит понимать, что для обработки и предупреждения появления чесотки нужно приобрести специальные средства из аптеки и не делать попыток вывести клещей народными средствами. В аптеке достаточно много лекарственных препаратов и врач быстро подберет для вас необходимый профилактический препарат. Обработка вещей при чесотке ответственное мероприятие и здесь не допустима халатность и небрежное отношение.