к какому врачу обратиться с тромбозом нижних конечностей
Чем отличается флеболог от сосудистого хирурга
Тем, кто столкнулся с заболеванием вен, часто бывает непонятно, чем отличается флеболог от сосудистого хирурга. Ведь оба этих специалиста работают с разными формами венозных болезней и осложнений. У каждого из них имеется специфика, которая фактически и разделила профильность этих врачей.
Флеболог и сосудистый хирург – одно и тоже?
Сразу стоит отметить, что сосудистый хирург и флеболог – это разные специалисты. Они занимаются схожими заболеваниями, но с разной спецификой протекания болезни и методами лечения. Поэтому в ряде случаев пациентов с заболеваниями сосудов отправляют к флебологу, в некоторых ситуациях к ангионологу, а в редких случаях сразу к сосудистому хирургу. Чтобы понять различие в этих медицинских специальностях, нужно понимать, что флебология является частью сосудистой хирургии, самой сложной, когда пациенту нужно срочно заниматься здоровьем.
У хирурга этого направления специфическая “сфера ответственности” – это все вены, сосуды, артерии, которые требуют оперативного вмешательства. Во всех остальных случаях, независимо от того, каков характер патологии, даже если это приобретенная болезнь, сосуды лечатся терапевтическим путем. Если же без хирургического вмешательства никак не обойтись, то пациент направляется сразу к сосудистому хирургу.
А все же, флеболог и сосудистый хирург, в чем разница? Для этого давайте рассмотрим подробнее специфику работы каждого из них.
Что лечит флеболог?
К этому специалисту отправляют пациентов с проблемами вен нижних конечностей. Это и есть основное отличие. К нему рекомендуют обращать при появлении таких симптомов, как:
Часто врач-флеболог сталкивается с варикозным расширением вен, для которого разработано несколько методов лечения. Также он занимается вопросами:
Записаться на консультацию нужно не только когда болезнь уже проявила себя, но и для получения консультации о профилактике образования этого опасного и распространенного заболевания. Пациентам старше 35 лет рекомендуют регулярно проходит диагностику на предмет образования болезней, связанных с венами и сосудами.
Что лечит сосудистый хирург?
Несмотря на то, что речь идет об одних и тех же заболевания сосудов, говорить о том, что флеболог – это сосудистый хирург, будет неправильно. Этого специалиста по научному еще называют ангиохирургом. У каждого из этих врачей особая область работы. Разница заключается в том, что в сосудистой хирургии оперируются абсолютно все сосуды в теле человека: вены, артерии и т. д.
Поэтому в сферу работы ангиолога входят:
Хирурги этого профиля занимаются любыми заболеваниями сосудов, которые препятствуют нормальному кровотоку в организме. Их основной задачей является безопасное профессиональное удаление поврежденного участка вены и его правильное последующее скрепление, которое может восстановить нормальный кровоток в организме. Бывают случаи, когда вследствие травм необходимо скрепить поврежденные части одного сосуда или вены.
Флебология же отвечает за терапевтическое лечение заболеваний только вен в нижних конечностях. Их основной задачей является лечить, а не удалять. Можно сказать, что к ангиохирургам отправляют пациентов, которым стандартные методы терапии уже не помогут и требуется только оперативное вмешательство.
Когда врач проводит прием, осуществляется полный визуальный осмотр на наличие симптомов этих заболеваний, а также применяется действенная система диагностики, которая выявляет скрытые признаки развития патологий.
Эти различия говорят, что ангиохирурги (сосудистые) и флебологи – это одно и тоже. Существует даже целый раздел флебологических методик, который изучает заболевания вен, причины их образования и ищет эффективные методики лечения. Данный раздел науки развивается и сегодня, что позволяет создавать новое оборудование и медикаменты, помогающие людям с такими заболеваниями.
Из изложенного выше и следует основное различие между этими специалистами. Обобщенно можно сказать, что ангиохирург – это специалист по оперативному вмешательству, а флеболог – терапевт для вен. Именно по сфере изучения и методикам лечения и отличаются эти специалисты.
Признаки и симптомы тромбоза глубоких вен
Тромбоз глубоких вен (ТГВ) возникает, когда сгусток крови (тромб) образуется в одной или нескольких глубоких венах вашего тела, обычно в ногах. Тромбоз глубоких вен может вызвать боль в ногах или их отек, но может протекать бессимптомно.
ТГВ может быть связан с заболеваниями, которые влияют на процесс свертывания крови. Тромб в ногах также может образоваться, если вы не двигаетесь долгое время, например, после операции или несчастного случая. Но и ходьба на экстремально большие расстояния может приводить к образованию тромбов.
Тромбоз глубоких вен – серьезное заболевание, потому что сгустки крови в ваших венах могут перемещаться по кровотоку и застревать в легких, блокируя кровоток (тромбоэмболия легочной артерии). Однако тромбоэмболия легочной артерии может возникать без признаков ТГВ.
Когда ТГВ и тромбоэмболия легочной артерии возникают одновременно, это называется венозной тромбоэмболией (ВТЭ).
Симптомы
Признаки и симптомы ТГВ:
Тромбоз глубоких вен может протекать без заметных симптомов.
Когда обратиться к врачу
Если у вас признаки или симптомы ТГВ, обратитесь к врачу.
При появлении признаков или симптомов тромбоэмболии легочной артерии (ТЭЛА) – опасного для жизни осложнения тромбоза глубоких вен – обратитесь за неотложной медицинской помощью.
Предупреждающие признаки и симптомы тромбоэмболии легочной артерии включают:
Подозреваете тромбоз глубоких вен? Обратитесь к профессионалам.
Причины
Все, что препятствует нормальному течению или свертыванию крови, может вызвать образование тромбов.
Основными причинами ТГВ являются: повреждение вены в результате хирургического вмешательства или травмы, а также в связи воспалением от инфекции или травмы.
Факторы риска
Многие факторы могут увеличить риск развития ТГВ, которые включают:
Осложнения
Осложнения ТГВ могут включать:
Профилактика
Меры по предотвращению тромбоза глубоких вен включают следующее:
К какому врачу обратиться с тромбозом нижних конечностей
Из этой статьи вы узнаете, какой врач лечит тромбоз вен нижних конечностей, и какие признаки свидетельствуют о необходимости срочно обратиться в медучреждение.
Впрочем, на начальной стадии никаких признаков вы, скорей всего, не обнаружите. Тромбоз глубоких вен нижних конечностей – патологический процесс, характеризующийся образованием кровяных сгустков в полости вен – может развиваться незаметно для самого человека. Вот почему медики не устают твердить об опасности варикоза: формированию тромбов в большей степени подвержены варикозно расширенные сосуды – поэтому ни в коем случае нельзя игнорировать даже незначительный дискомфорт в ногах.
Ну, и наконец теперь ответы на вопросы о том, какой врач лечит тромбоз вен нижних конечностей, и какие симптомы присущи для тромбоза в острой стадии:

ул. Некрасова д.4
+7 (929) 593-94-10

ул. Спортивная 6\1
+7 (3466) 48-04-08

+7 (918) 103-73-73
Тема: Добрый день, подскажите, какие обследования мне показаны при длительных болях в паховой области, имеется хронический аднексит, но на данный момент спокойно, гинеколог ставит (тромбо)флебит тазовой области, назначает антибиотики, детралекс, … Читать далее «Длительные боли в паховой области. Хронический аднексит и тромбофлебит»
Добрый день! Если это тромбофлебит — боль все равно не уйдет на антибиотиках. И антибиотики не помогают при тромбофлебите. Обследуйтесь более детально у врача гинеколога. Если все хорошо, стоит выполнить … Читать далее «Длительные боли в паховой области. Хронический аднексит и тромбофлебит»
19 марта 2020 13:00 Сургутского времени Для комфортного участия в лекции важно: 1. Оборудование, необходимое для участия в вебинаре: компьютер (планшет, смартфон), наушники (акустические колонки). 2. Сервис корректно работает с браузерами: … Читать далее «Лекция для студентов 3 курса Острая и хроническая артериальная недостаточность нижних конечностей»
18 марта 2020 11:20 Сургутского времени Для комфортного участия в лекции важно: 1. Оборудование, необходимое для участия в вебинаре: компьютер (планшет, смартфон), наушники (акустические колонки). 2. Сервис корректно работает с браузерами: … Читать далее «Лекция для студентов 3 курса Анатомо физиологические особенности оперативных вмешательств на нижних конечностях»
Тромбоз: причины, симптомы, диагностика, лечение
Тромбоз – полная или частичная закупорка просвета сосуда пристеночным или подвижным тромбом. Тромб – это плотный сгусток крови, появляющийся вследствие изменения ее текучести. В норме тромбообразование – защитный механизм. Повреждение сосудистой стенки влечет замедление кровотока, накапливание тромбоцитов вокруг повреждения. Тромб буквально «штопает» стенку сосуда.
Классические причины тромбообразования описываются триадой Вихрова: повреждение сосудистой стенки, замедление кровотока и изменение свойств крови [3]. Некоторые тромбы (их называют эмболами) способны передвигаться до более узких участков сосуда, которые и закупоривает полностью или частично. Ежегодно около 25 млн человек погибают от тромбозов, еще больше сталкиваются с нарушениями трофики, вызванными тромбами [3].
Типы сосудистых тромбозов
Наиболее распространены тромбозы нижних конечностей, однако наибольшую опасность представляют собой тромбоэмболия легочной артерии – ТЭЛА – и синдром диссеминированной внутрисосудистой свертываемости – ДВС-синдром.
Тромбоз артерий развивается при закупорке ее просвета тромбом или эмболом. Клинические признаки определяются местом, где произошла такая закупорка, органом или тканью, плохо снабжающемуся кровью или не снабжающемуся ею вовсе. Если закупорка с нарушением проходимости сосуда происходит медленно, открываются «запасные», коллатеральные, сосуды, что смягчает клинические симптомы артериального тромбоза [3]. Тромбозы артерий чаще возникают у мужчин среднего и пожилого возрастов [7].
Тромбоз вен различается в зависимости от локализации поражения на тромбоз глубоких или поверхностных вен и тромбоэмболию легочной артерии. Среди всех сердечно-сосудистых патологий венозные тромбозы по частоте встречаемости занимают третье место, уступая лишь ИБС и атеросклерозам. Третье место в структуре причин смертности занимает ТЭЛА. Начиная с 40 лет, риск развития венозных тромбозов увеличивается вдвое каждые 10 лет [5].
Описывают два варианта поражения вен нижних конечностей: флеботромбоз (первичный тромбоз, тромб непрочно фиксирован) и тромбофлебит (вторичный тромбоз на фоне воспаления стенки сосуда, тромб фиксирован прочно) [6]. Тромбофлебиты чаще ассоциируются с тромбозом вен поверхностных [2]. Чем более крупная вена пострадала от тромбоза, тем ярче его клинические проявления. Окружающие ткани сдавливаются застоем крови, так как к месту окклюзии кровь пребывает, а по направлению к сердцу не движется. Венозные тромбы склонны отрываться и разноситься с током крови (тромбоэмболы). При их попадании в жизненно важные органы развиваются жизнеугрожающие состояния [3].
Причины тромбоза
Факторы риска образования тромбозов
Клиника тромбоза
Симптомы тромбоза могут быть общими независимо от локализации или специфичными. Общие симптомы включают боль при движении и в покое, ограничение подвижности и снижение функционирования пострадавшего органа или ткани.
Диагностика тромбоза
Первичная диагностика основана на подробном анамнезе и антропометрии (окружность голени или бедра). Используются шкалы Уэллса для диагностики острого тромбоза и диагностики ТЭЛА [8,9].
Инструментальная диагностика включает компрессионное или дуплексное сканирование вен, допплерографию с компрессией вен, импедансную плетизмографию, пульмоноангиографию, рентгеноконтрастную или МРТ-флебографию [6,9], КТ и МРТ-ангиографию [7,9].
Для диагностики артериальных тромбозов применяют физические тесты (тест 6-минутной ходьбы, тредмил тест), определение пульсации поверхностно расположенных артерий (артерии тыла стопы), дуплексное сканирование артерий конечностей, ангиографию (рентгеновский снимок сосуда, заполненного рентгенконтрастным веществом) и измерение транскутанного напряжения кислорода [7].
Анализы при тромбозе
Значительную роль в своевременной диагностике тромбозов играют лабораторные показатели. Так, методические рекомендации по ведению пациентов с новой коронавирусной инфекцией предусматривают стратификацию риска коагулопатии у пациентов с СOVID-19 на основе простых лабораторных тестов: D-димер, протромбиновое время, количество тромбоцитов, уровень фибриногена [1,9].
Клинический анализ крови позволяет выявить воспаление. Он же определяет уровень тромбоцитов, то есть самого субстрата тромбоза.
Дополнительно об уровне воспаления в крови и риске тромбоза свидетельствует повышенный уровень С-реактивного белка.
Биохимический анализ в первую очередь демонстрирует уровень глюкозы крови. По ней можно судить о наличии диабета, одного из серьезнейших факторов риска тромбозов.
Также биохимический анализ способен определить уровень протеина С, что также характеризует выраженность риска тромбоза.
Повышенный уровень гомоцистеина в крови также является доказанным на сегодняшний день риском тромбозов, приводящим к невынашиванию беременности и сердечно-сосудистым событиям (инфарктам и инсультам).
D-димер – лабораторный маркер фибринообразования [8]. Он же говорит о наличии воспаления, как и С-реактивный протеин. Уровень D-димера является контрольным показателем COVID-19 и его осложнений, в том числе связанных с тромбозами.
Можно сдать анализы по комплексной программе «Тромбоз», включающей определение уровней Антитромбин-III, D-димера и генетических факторов кардиологических заболеваний и уровень тромбоцитов. Эта программа позволяет определить факт свершившегося тромбоза где-то в организме, а также определить генетическую предрасположенность к нему. Такую программу, как и прочие анализы, предлагает сеть клиник СИТИЛАБ.
Дополнительное определение уровня гомоцистеина, С-реактивного белка поможет определить биохимический риск тромбоза.
Лечение и профилактика тромбозов
Лечение тромбоза включает антикоагулянтную и антиагрегантную, тромболитическую терапию, установку кава-фильтра нижней полой вены, хирургическое удаление тромба [5]. Необходимо иметь в виду осложнения антикоагулянтной терапии: большое кровотечение, гепарин-индуцируемую тромбоцитопению и варфарин-индуцируемый некроз кожи [5]. Для снижения риска продолжения тромбообразования применяют НПВС [2]. С целью вторичной профилактики назначают небольшие дозы гепарина.
Также назначают немедикаментозные методы лечения – эластичное бинтование, компрессионный трикотаж, локальную гипотермию и ЛФК [2, 4].
Профилактика тромбоза включает ряд мероприятий, применяемых в ситуациях повышенного риска тромбообразования.
Тромбоз глубоких вен нижних конечностей

Глубокие вены нижних конечностей располагаются между мышцами. По ним осуществляется основной отток крови, до 85-90%. По количеству их обычно шесть, и располагаются они рядом с соответствующими артериями. Глубокие вены связаны с поверхностными посредством перфорантных вен, которые по размерам небольшие, содержат клапаны. Количество клапанов в глубоких венах различно, их больше на голени, меньше на бедре. Самым узким местом является подколенная вена, так как в этой области нет других глубоких вен. Именно при ее тромбозах возникают наибольшие проблемы с венозным оттоком.
 Причины тромбозов глубоких вен и факторы риска
Причины тромбозов глубоких вен и факторы риска
Врождённые изменения венозной стенки сосудов или клапана, когда имеются дополнительные образования внутри сосуда, нити, хорды и т. п., которые изменяют ламинарное течение крови в этих местах. Диагностика таких причин тромбозов ещё очень редка, потому что для распознавания нужны суперсовременные УЗИ аппараты.
В группе риска развития тромбозов находятся лежачие больные, обезвоженные, переносящие большие операции, травмы, имеющие изначально хроническую венозную недостаточность, опухолевые процессы.
Наиболее частыми факторами риска и причинами тромбоза глубоких вен нижних конечностей являются хирургические вмешательства, травма и иммобилизация, они отмечаются у 50% всех пациентов. Примерно 20% случаев связано с онкологическими заболеваниями. Оставшиеся 30% составляют так называемые идиопатические тромбозы (с невыясненной причиной). Однако при систематическом поиске у больных с тромбозами у 25–50% из них могут определяться те или иные генетически обусловленные нарушения факторов свёртывающей системы крови – тромбофилии. Больные с наследственными и приобретёнными формами тромбофилий имеют чрезвычайно высокий риск получить тромбоз глубоких вен ног. Однако до первого венозного тромбоза тромбофилия обычно не диагностируются.
 Осложнения венозного тромбоза
Осложнения венозного тромбоза
Уникальные технологии лечения в Инновационном сосудистом центре
Лечение тромбоза глубоких вен в Инновационном сосудистом центре проводится современными высокотехнологичными методами. Нам удается растворить или удалить тромбы в сроки до 14 дней от начала заболевания.Технология Aspirex Straub позволяет активно лечить тромбоз глубоких вен нижних конечностей. В нашей клинике детально отработаны показания к этому методу. Специальный зонд проводится через тромб и полностью его отсасывает. На время процедуры в нижнюю полую вену устанавливается специальная ловушка, улавливающая оторвавшиеся тромбы. Выполнение этой процедуры при тромбозе глубоких вен приводит к полному избавлению от тромба и предотвращает развитие осложнений тромбофлебита и посттромботической болезни.
Преимущества лечения в клинике
Диагностика
 Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы)
Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы)
Жалобы на отёк стопы, боли и напряжение в икрах, болезненность при надавливании на икроножные мышцы. Если тромбоз не распространяется, то протекает почти бессимптомно. Иногда бывает тромбоэмболия мелких ветвей лёгочной артерии с кашлем и развитием воспаления лёгких (пневмонии). Лечение тромбоза вен голени можно проводить амбулаторно, под наблюдением флеболога с контрольными УЗИ исследованиями.
Имеет яркую клиническую картину. Сильный отёк и напряжение голени, вздутые подкожные вены, выраженная боль при ходьбе. Тромбоз подколенной вены очень опасен частыми тромбоэмболиями лёгочной артерии, поэтому лечение лучше проводить в условиях сосудистого стационара. Чаще всего проводится консервативная терапия антитромботическими препаратами (гепарин). Если у пациента была тромбоэмболия, то необходимо срочное хирургическое лечение — перевязка бедренной вены выше тромба.
Отличается тяжёлым общим состоянием, выраженным отёком всей нижней конечности, сильными болями. Подкожные вены резко расширены, нога принимает синеватую окраску. При восходящем глубоком венозном тромбозе возможно тромбирование всего венозного русла с блоком венозного оттока и развитием венозной гангрены (синяя флегмазия), что сопровождается высокой летальностью. Нередко происходит тромбоэмболия лёгочной артерии с летальным исходом. Лечение илеофеморального флеботромбоза только в стационаре. При окклюзивном тромбозе возможно консервативное лечение, однако лучше тромб удалить, чтобы не развилась посттромботическая болезнь. При флотирующем тромбозе необходима срочное удаление тромба (тромбэктомия) инновационными методами. У онкологических больных можно установить кава-фильтр.
Наиболее опасное заболевание. Клинически проявляется тяжёлым общим состоянием, отеком обеих ног. Нередко развивается почечная недостаточность, кровь в моче. При тромбозе печёночного сегмента развивается печёночная недостаточность с исходом в синдром Бадда-киари. Лечение острого тромбоза нижней полой вены должно быть активным. Необходимо удалить тромботические массы, так как у выживших больных может развиться тяжёлый синдром нижней полой вены. Для этого хорошо использовать наши инновационные методы и системный тромболизис. Эффективность такого лечения
Диагностика острого тромбоза глубоких вен нижних конечностей весьма сложна. Признаки тромбоза глубоких вен появляются только при определённых локализациях процесса. В первую очередь это связано с отсутствием клинической симптоматики. По некоторым данным на 1000 венозных тромбозов только 100 имеют какие-либо клинические проявления. Из них у 60 пациентов разовьётся ТЭЛА, но только в 10 случаях она будет иметь клинические признаки.
Следует признать, что на сегодня не существует ни одного клинического симптома, лабораторного или инструментального признака, которые со стопроцентной достоверностью говорили бы о наличии ТЭЛА и ТГВ. Клинические проявления тромбоза и результаты ультразвукового исследования могут быть основанием для правильной диагностики венозных тромбозов. Клиника тромбоза глубоких вен складываются из комплекса симптомов, характеризующих внезапно возникшее нарушение венозного оттока при сохранённом притоке артериальной крови конечности. Отек, цианоз конечности, распирающие боли, локальное повышение кожной температуры, переполнение подкожных вен, боли по ходу сосудистого пучка характерны в той или иной степени для тромбоза любой локализации. Движения в суставах конечности и чувствительность практически не изменяются. Общие признаки, такие как субфебрилитет, слабость, адинамия, небольшой лейкоцитоз встречаются у большей части больных. Диагноз тромбоза во многом зависит от локализации поражения от уровня распространения тромботических масс.
 Ультразвуковое исследование венозной системы
Ультразвуковое исследование венозной системы
МР-флебография
Исследование состояния вен с помощью магнитно-резонансного томографа. В случае экстренной патологии исследование недостаточно полезно, так как данные получаемые при томографии требуют специальной интерпретации. МР-флебография полезна в случае непереносимости йодистого контраста, для оценки патологии тазовых вен у тучных пациентов. Однако в нашей клинике, при данной ситуации применяется флебография углекислым газом.

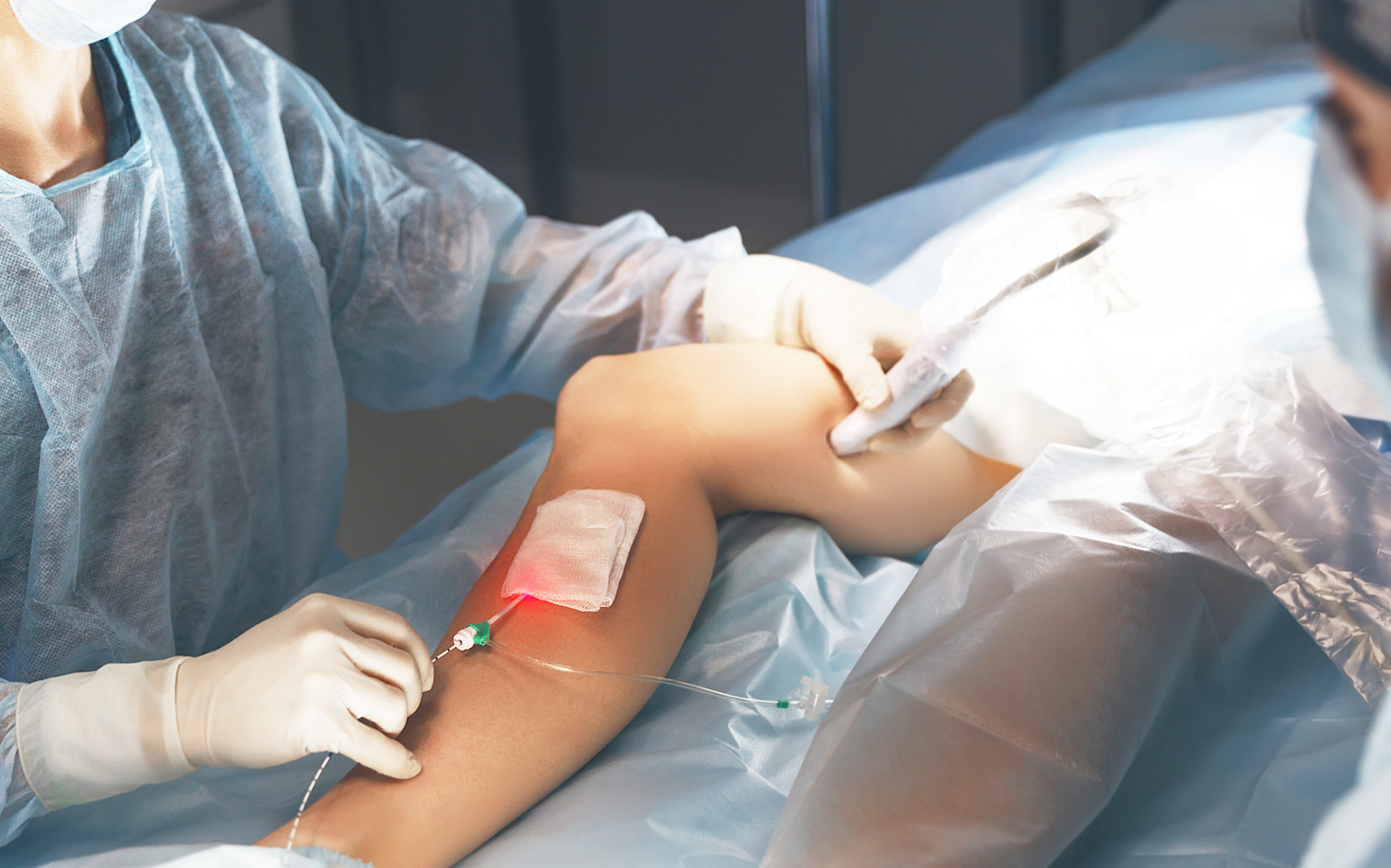
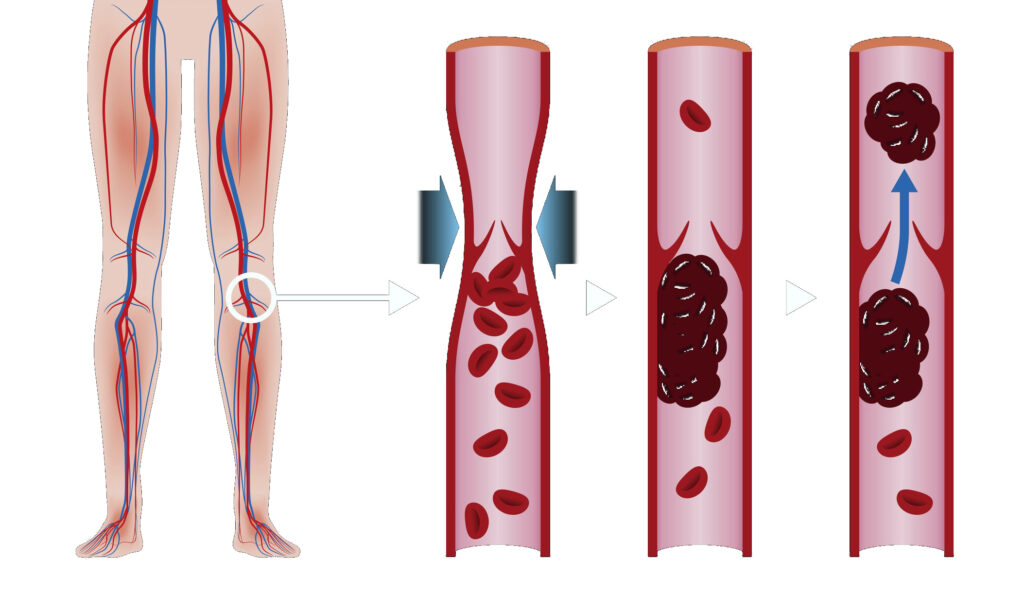

 Причины тромбозов глубоких вен и факторы риска
Причины тромбозов глубоких вен и факторы риска Осложнения венозного тромбоза
Осложнения венозного тромбоза Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы)
Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы) Ультразвуковое исследование венозной системы
Ультразвуковое исследование венозной системы Контрастная флебография
Контрастная флебография