к какому врачу обратиться если гайморит
Как определить гайморит
Симптоматика
Болезнь проявляет себя симптомами, среди которых:
Как отличить вирусный гайморит от бактериального?
Для выявления бактериального гайморита производится бакпосев из носа. Этот анализ на состав микрофлоры позволит выявить, что стало причиной воспаления. При подозрении на вирус пациенту назначается общий анализ крови. Компьютерная томография или рентгеновский снимок придаточных пазух носа помогут определить очаг патологии, сопутствующие заболевания. Для оценки состояния носовых проходов назначается риноскопия.
По статистике, основное количество случаев заболевания вызваны вирусной инфекцией. Бактериальная микрофлора присоединяется позднее, на 4-5 день болезни. Вирусный гайморит по симптомам похож на обычную простуду и длится в среднем неделю. Чаще всего заболевание протекает в легкой форме. Если подключается бактериальный фактор, меняется симптоматика:
Как понять самостоятельно?
Если признаки воспаления гайморовых пазух не исчезают через 10 дней и более, скорее всего, у пациента бактериальная инфекция. Чаще всего заболевание возникает как осложнение после простуды.
При вирусном гайморите симптоматика нарастает в течение нескольких дней. К концу первой недели, как правило, состояние улучшается. Болезнь в легкой форме может пройти сама по себе, если человек регулярно очищает носовую полость от слизи, принимает теплое питье, поддерживает иммунитет витаминами.
Иногда гайморит имеет вирусную природу, но длится дольше десяти дней, проявляет себя многочисленными рецидивами. Симптомы воспаления то появляются, то исчезают.
Формы заболевания
По характеру течения различают острый и хронический гайморит. В острой форме воспаление проявляется ярко выраженными признаками, доставляет серьезный дискомфорт из-за температуры, ухудшения самочувствия, снижения работоспособности.
Если пациент игнорирует тревожные симптомы и не принимает никаких мер, болезнь может перейти в хроническую форму. Признаки воспаления в гайморовых пазухах сохраняются постоянно и выявляются при помощи аппаратной диагностики. В патологический процесс вовлекаются костные и подслизистые ткани, происходит их утолщение, которое вызвано фиброзом. Очаг хронического воспаления может приводить к образованию полипов или кисты. Эти новообразования лечатся хирургически.
При хроническом гайморите ухудшается качество жизни. Пациенты жалуются на головные боли, ухудшение обоняния, выделения из носа. Из-за сложности с носовым дыханием у человека меняется голос, появляется характерная гнусавость. В холодное время года, с наступлением сезона простуд, болезнь проявляет себя обострениями, при которых симптомы становятся более выраженными.
При обострениях заболевания могут возникать различные осложнения. Воспаление распространяется на близлежащие органы и ткани. У пациентов с обострением хронического гайморита может диагностироваться отит, фарингит, тонзиллит. Сильные болевые ощущения свидетельствуют о поражении тройничного нерва. В тяжелых случаях возникают внутричерепные осложнения: менингит, абсцесс головного мозга.
Лечение
Следует знать, что антибиотиками можно вылечить только бактериальный гайморит, который вызван стрептококками, стафилококками. На вирусы, грибки и аллергены антибиотики не действуют.
Таким образом, успех терапии возможен только при четком понимании причины воспаления.
Для облегчения состояния при гайморите назначаются препараты для разжижения слизи, которые улучшают ее отток из носа. Для снятия заложенности используются спреи и капли, которые сужают сосуды.
В домашних условиях нос промывают антисептическими и солевыми растворами, проводят ингаляции. Для промывания пазух в условиях медицинского учреждения используют ЯМИК-катетеры и процедуру «кукушка». В сложных случаях для удаления гнойного содержимого назначается прокол.
Меры предосторожности
Самолечение при гайморите способно навредить и даже создать угрозу для жизни. В первую очередь это касается злоупотребления лекарственными препаратами. Бесконтрольный прием антибиотиков может вызвать серьезные нарушения со стороны органов ЖКТ, сердца, почек и печени, привести к аллергии. В сложных случаях возникает сильная интоксикация, требующая госпитализации.
Беременным, детям, пациентам пожилого возраста, аллергикам стоит с осторожностью относиться к приему любых лекарств.
Использовать паровые ингаляции и греть нос при гнойном гайморите чревато осложнениями. Нагревание ускорит размножение бактерий и распространение гнойного содержимого. Нагревание также противопоказано при высокой температуре, склонности к носовым кровотечениям, болезнях сердца. В этом случае стоит ограничиться промыванием носовых пазух солевыми и антисептическими растворами, холодными ингаляциями.
Когда нельзя лечиться дома?
Большинство случаев гайморита лечатся в домашних условиях. Исключения составляют ситуации, когда болезнь привела к осложнениям, которые чреваты ухудшением здоровья и создают угрозу для жизни. Речь идет о ситуациях, когда инфекция распространяется на костную ткань, область головного мозга. При нарастании симптомов, резком ухудшении самочувствия, повышении температуры потребуется срочная медицинская помощь и госпитализация.
Острый гайморит у детей чаще всего лечится в больнице. Для снятия воспаления назначаются инъекции антибиотиков, физиотерапевтические процедуры. Это необходимо, чтобы предотвратить переход заболевания в хроническую форму.
Если у пациента обнаружена киста носовой пазухи или полипы, необходимо хирургическое лечение. Это же касается запущенных случаев хронического гайморита, при которых для откачки гноя из гайморовых пазух назначается пункция. Ее также называют проколом. Пациенту придется провести в больнице около недели, после чего его направляют на домашнюю реабилитацию.
Госпитализация может потребоваться и при одонтогенном гайморите, когда инфекция от больного зуба проникает в носовую пазуху. В ряде случаев показано хирургическое лечение.
Меры профилактики
Гайморитом болеют люди любого пола и возраста. Для минимизации рисков следует следить за своим здоровьем, укреплять иммунитет, избегать переохлаждений. Болезнь чаще всего возникает как осложнение после простуды и гриппа, поэтому их лечению нужно уделить должное внимание. На здоровье дыхательной системы положительно влияют прогулки по хвойному лесу, морской воздух, профилактические промывания носа морской водой.
Рекомендации
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
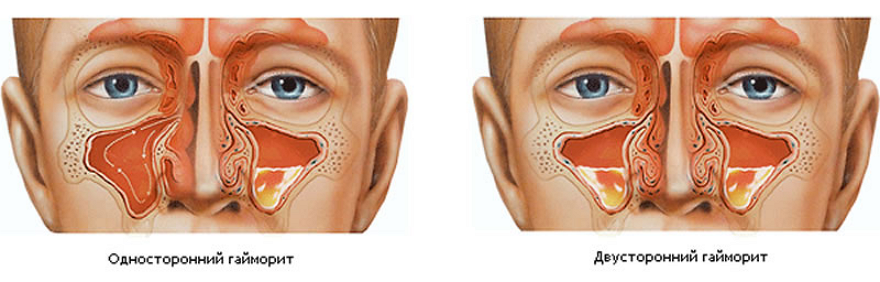
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Первые симптомы гайморита. Что делать?
Гайморит – воспаление слизистой оболочки гайморовых пазух. Это распространенное инфекционное заболевание, которое может протекать остро и хронически. Согласно статистическим данным, около 10% населения страдает от гайморита. В клинической практике выделяют несколько видов гайморита, отличающиеся причинами возникновения и, конечно, симптомами.
Причины гайморита
Основная причина гайморита – присутствие в носоглотке различных инфекционных агентов, которые проникают в пазуху носа через другие источники воспаления. В клинической практике выделяют особенный вид гайморита – одонтогенный, то есть причиной является зуб. Дело в том, что корни моляров верхней челюсти, которые иногда называют «шестерками», могут входить в гайморову пазуху. Это не патология, а индивидуальная особенность, которая и предрасполагает к развитию гайморита.
Спровоцировать воспаление может действие стрептококков, стафилококков, а также грибковая инфекция. У детей старшего возраста стать причиной гайморита могут хламидии и микоплазмы.
Можно выделить целый ряд предрасполагающих факторов:
Разновидности гайморита
Гайморит может протекать в многочисленных формах и клиническая картина зависит от присутствия того или иного инфекционного агента. Например, острое течение болезни характеризуется молниеносным развитием симптомов, ярким проявлением интоксикации.
Хроническое не имеет яркого течения, симптомы стерты. Но может приводить к значительным негативным функциональным изменениям в тканях пазух.
Первые симптомы гайморита
Симптомы гайморита варьируются и зависят от возраста, причины воспаления и формы. Например, при остром гайморите симптомы постоянно нарастают, становятся интенсивнее и разнообразнее.
Для гайморита характерно появление следующих симптомов:
Такие симптомы характерны для острой формы гайморита и, по мере развития болезни, только усугубляются. При хроническом течении болезни клиническая картина стерта, симптомы отсутствуют, но существует один специфический – ночной кашель, который поддается лечению противокашлевыми лекарствами.
Что делать при гайморите
Гайморит требует лечения и, если оно отсутствует, с большим процентом вероятности развиваются осложнения. Лечение начинается с обследования, которое включает выяснение жалоб, проведение тестов и рентгенографии, возможно, понадобиться КТ.
Лечение гайморита зависит от причины воспаления, а также степени тяжести его течения. Чаще рекомендованы безоперационные методики, включающие промывание носа, лазеротерапию, антибактериальную и противовирусную терапию. После исчезновения симптомов лихорадки подбирается физиотерапевтическое лечение.
Если же такие методы не помогают и есть высокая вероятность развития осложнений, то рекомендуется хирургическое лечение, которое проводится несколькими способами: пункция и более радикальные методики.
При пункции верхнечелюстной пазухи устраняется гной, а через перфорационное отверстие вводят лекарственные препараты. Может потребоваться нескольких процедур, поэтому устанавливают катетеры. Это методика менее радикальна и не исключает повторного воспаления.
При выявлении одонтогенного гайморита нужно устранить источник инфекции, то есть вылечить причинный зуб или позаботиться об удалении пломбировочного материала, который был выведен за верхушку корня.
Профилактика гайморита
Профилактика гайморита направлена не укрепление защитных сил организма. Важно позаботиться о своевременном лечении всех инфекционно-воспалительных болезней в органах дыхательной системы, и носоглотки в частности.
Не менее важно своевременно лечить болезни полости рта. Речь идет не только о кариесе и его осложнениях, но и о болезнях десен. Ведь патологические зубодесневые карманы также могут стать воротами инфекции.
Как отмечают лор-врачи, даже неправильная пломбировка корневых каналов верхних зубов, когда некоторые материалы выводят за верхушку корня, могут стать причиной гайморита. Поэтому нужно выбирать опытного стоматолога, а лучше и вовсе не допускать осложнений кариеса или иных болезней полости рта.
Будьте здоровы и не допускайте осложнений. Своевременно обращайтесь к врачу!
Гайморит
Обзор
Гайморит — это воспаление верхнечелюстных пазух (синусов) носа, как правило, связанное с инфекцией.
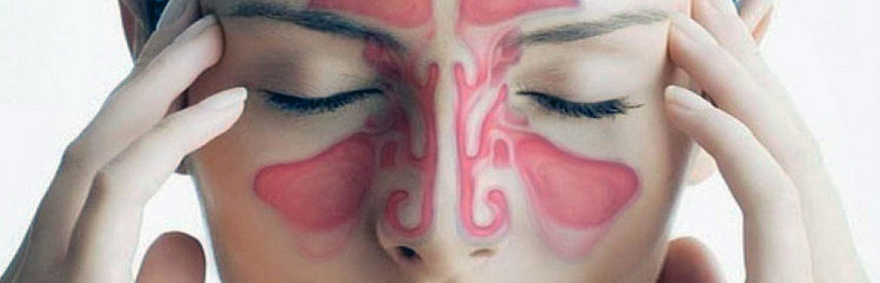
Пазухи (синусы) — это наполненные воздухом полости в костях черепа, соединяющиеся с полостью носа. Придаточные пазухи носа служат резонаторами при формировании голоса, а также необходимы для согревания вдыхаемого воздуха. Самые крупные из них — парные верхнечелюстные (гайморовы) пазухи. Гайморовы пазухи воспаляются чаще других.
Пазухи выстланы изнутри слизистой оболочкой, которая постоянно выделяет небольшое количество слизи. Благодаря колебательным движениям ворсинок особых мерцательных клеток, эта слизь постепенно стекает в полость носа, затем в глотку и проглатывается.
При развитии воспаления (например, насморка), увеличивается продукция слизи, и замедляется или полностью прекращается работа мерцательных клеток. Слизистая оболочка отекает (опухает), сообщение пазух с полостью носа ухудшается, что приводит к застою слизи. В застоявшемся секрете пазух быстро развивается инфекция, скапливается гной.
В большинстве случаев гайморит развивается после перенесенной простуды или насморка. Легкие формы гайморита могут проходить самостоятельно. Однако без лечения процесс часто переходит в гнойную или хроническую форму, что чревато долгим течением, вовлечением в процесс костей черепа, распространением инфекции по организму с развитием сепсиса — смертельно опасного осложнения. Поэтому при первых признаках гайморита нужно обратиться к врачу и своевременно пройти лечение под его контролем.
Симптомы гайморита
Основными симптомами гайморита являются головная боль, заложенность и мутное отделяемое из носа.
Головная боль — самый мучительный симптом болезни. Для гайморита характерна боль в проекции воспаленной пазухи: в области скуловой кости, около крыльев носа. Боль тянущая, постоянная, усиливается при наклоне головы вперед, отдает толчками при ходьбе, подпрыгивании на месте. Иногда боль распространяется в глазницу, бровь или верхние зубы. Могут возникать неприятные ощущения при прикосновении к коже скуловой области. При гнойном гайморите боль нередко принимает пульсирующий характер. Процесс может быть как двусторонним, так и с одной стороны.
Другими не постоянными симптомами гайморита могут быть:
При своевременном лечении острый гайморит длится 7–10 дней, однако, в некоторых случаях болезнь переходит в хроническую форму. Хронический гайморит может длиться годами, сопровождаясь теми же симптомами, что и острый, но менее выраженными. Стадии улучшения периодически сменяются обострениями, когда поднимается температура, усиливается боль и количество отделяемого из носа.
Причины перехода гайморита в хроническую форму не всегда удается установить. Чаще это бывает при снижении защитных сил организма (например, после гриппа), при недостаточном лечении или наличии анатомических особенностей: искривления носовой перегородки, аденоидита и др.
Причины гайморита
Гайморит развивается в результате попадания в околоносовую пазуху инфекции. Непосредственной причиной гайморита обычно являются бактерии, которые попадают в гайморову пазуху из полости носа или, значительно реже, с током крови из других воспаленных органов.
Однако, инфекция — не единственная причина развития воспаления. В норме слизистая носа и придаточных пазух является надёжным барьером для микробов и вирусов. Чтобы развился гайморит, необходимо сочетание еще двух факторов:
В результате, в пазухе скапливается слизь, которая становится хорошей средой для развития инфекции. Дополнительными предрасполагающими факторами являются:
Диагностика гайморита
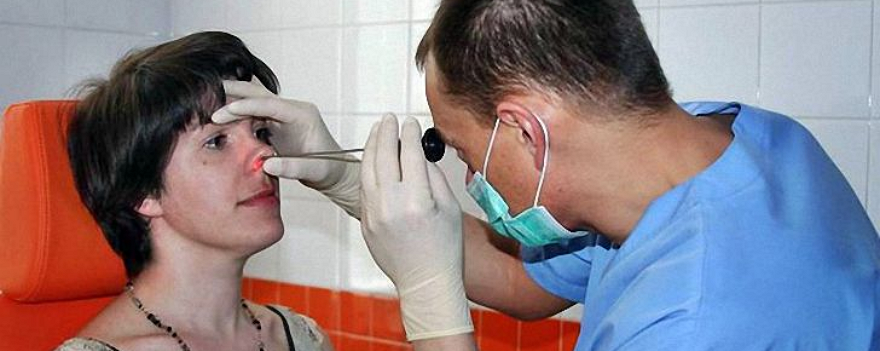
Врачи этих специальностей должны провести дифдиагноз, то есть исключить «свои» причины вашего недомогания. Как правило, в типичных случаях, диагноз гайморита не вызывает затруднений, и врач после осмотра, направит вас к оториноларингологу (). Иногда, врач может самостоятельно назначить вам рентгенографию пазух носа, посоветовав явиться на прием к ЛОРу уже с результатами снимка. В большинстве случаев, это оправдано, так как сбережет вам время.
, после расспроса, проведет риноскопию. Это безболезненный метод исследования носа, когда врач осматривает его полость с помощью зеркала и специального расширителя. Обычным диагностическим приемом при гайморите является простукивание пальцами скуловых и лобных костей для выявления болезненности.
Для уточнения диагноза, помимо рентгеновского снимка может потребоваться:
По показаниям может быть назначена диагностическая пункция гайморовой пазухи — прокол. Как правило, диагностическая пункция сопровождается и лечебными манипуляциями: удалением содержимого пазухи, введением в нее лекарственных веществ.
Лечение гайморита
Лечение гайморита должно проходить под контролем врача, иначе — высока вероятность перехода процесса в хроническую форму и развития осложнений. Лечение гайморита направлено на восстановление оттока из гайморовой пазухи, удаление её содержимого, уничтожение инфекции и восстановление мерцательных клеток слизистой.
Лечение гайморита без прокола
Существует большое количество различных методов лечения гайморита без пункции пазухи. Все эти методы обычно используются в комплексе. Лечение без прокола эффективно при катаральном гайморите. Это начальная стадия любого воспалительного процесса в пазухах носа, которая характеризуется выраженным отёком слизистой оболочки. Отек бывает столь выраженным, что слизистая утолщается в десятки раз и почти полностью закрывает просвет пазухи.
Иногда удаётся обойтись без прокола и на ранних стадиях гнойного процесса, в тех случаях, когда из пазухи происходит адекватный отток гноя. При отсутствии эффекта от лечения в течение 2–3 дней назначается пункция.
Методы, которые используют для консервативного лечения гайморита приведены ниже.
Сосудосуживающие средства. Применение местных сосудосуживающих средств (деконгестантов для носа) обязательно при любой форме гайморита. Эти препараты уменьшают отек слизистой оболочки носа, тем самым открывая сообщение между носовой полостью и придаточной пазухой.
Деконгестанты желательно применять в виде спрея, а не капель — так достигается лучшее распределение средства по слизистой оболочке. Сосудосуживащие средства нельзя использовать без перерыва более 7–10 дней.
Противовоспалительные средства. Эти препараты уменьшают отек и боль, ускоряют восстановление слизистой оболочки носа. Для этих целей чаще используются лекарства из группы:
Противовоспалительную терапию нередко дополняют назначением антигистаминных (противоаллергических) лекарств, которые тоже косвенно влияют на развитие воспалительной реакции.
Антибиотики. В большинстве случаев причиной гайморита является бактериальная инфекция. Антибиотики помогают уничтожить микробов. При остром гайморите врачом назначаются антибиотики широкого спектра для приема внутрь, реже в виде инъекций. Если в течение 2–3 дней не наблюдается эффекта от лечения, антибиотик меняют на препарат из другой группы.
При хроническом гайморите перед началом лечения делают посев отделяемого гайморовой пазухи для точного определения вида возбудителя. Пока анализ находится в работе (в течение нескольких дней) лечение начинают с антибиотиков широкого спектра. При необходимости, после получения результатов анализа, лечение корректируют, назначая более эффективный препарат.
В некоторых случаях антибиотики вводят непосредственно в пазуху носа во время пункции. Также есть назальные спреи, одним из компонентов которого является антибиотик.
Средства разжижающие носовую слизь. Одной из причин нарушения оттока из пазухи носа является повышение вязкости слизи. В этом случае назначают средства, которые обладают муколитическим и секретолитическим действием, то есть способствуют разжижению носового секрета и лучшему его отхождению. Эти препараты применяются обычно в виде носовых спреев, также существуют формы для приема внутрь.
Кроме того, для разжижения носовой слизи необходимо соблюдать адекватный водный режим, то есть употреблять достаточное количество жидкости во время болезни. Если нет противопоказания (тяжелых заболеваний почек, сердца, легких), то дневную норму жидкости можно увеличить до 2 — 2,5 литров.
Физиотерапия. При лечении гайморита широко используют физиотерапевтические методики. Обычно направление на физиолечение выписывает лечащий при наличии показаний. Наиболее часто применяют воздействие ультразвука на область пазухи, электрофорез и фонофорез с лекарственными веществами, облучение лазером.
Лечение гайморита с помощью прокола
Пункция при гайморите — чувствительная и неприятная процедура, которая психологически тяжело переносится. Однако этот метод лечения имеет очень высокую эффективность. Применение современных лекарственных препаратов позволяет снизить количество пункций до 3–4 за курс лечения. Лечение с помощь проколов пазух проводится тогда, когда другие методы не эффективны.
Врач обезболивает слизистую носа в месте будущего прокола. Затем специальным инструментом в виде толстой длинной иглы прокалывает стенку пазухи в самом тонком и податливом месте. Через отверстие иглы удаляют содержимое пазухи, а затем промывают ее с помощью антисептических растворов. Иногда, после промывания, в пазуху вводят раствор лекарственного вещества.
Альтернатива проколу при гайморите
В некоторых случаях удается очистить гайморовы пазухи альтернативными способами.
«Ямик» катетер. Еще одним способом безпункционного лечения гайморита является использование синус катетера «Ямик». Это устройство состоит из системы трубочек с двумя надувными баллонами. Один баллон раздувают в дальней части носового хода, блокируя выход в носоглотку. Другой баллончик закупоривает вход в ноздрю. Таким образом, в полости носа создается замкнутое пространство из которого отсасывают воздух.
разницы в давлении, содержимое воспаленных пазух (не только гайморовых) выходит в полость носа и безболезненно удаляется. Так же, используя разницу в давлении, в пазухи нагнетают лекарственный раствор.
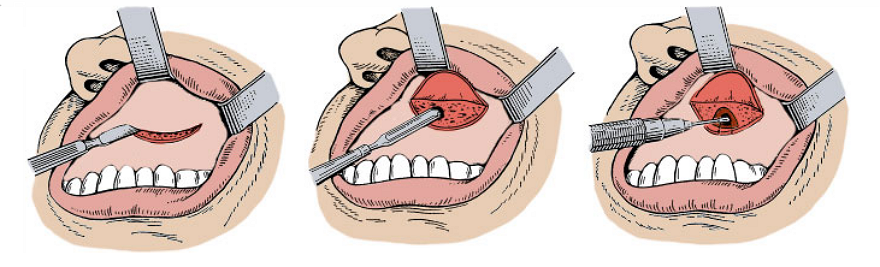
Хирургическое лечение гайморита
К операции прибегают в тех случаях, когда даже пункции не приносят результата или при развитии осложнений. Хирургическое вмешательство — гайморотомию, проводят под местной анестезией (введение в ткани в области разреза обезболивающих препаратов) или общим наркозом (реже).
Через нос или рот вскрывают пазуху, осматривают ее с применением эндоскопа, удаляют содержимое и вводят лекарственные вещества. При хроническом гайморите гайморотомию завершают созданием широкого соустья (сообщения) между пазухой и носовой полостью, чтобы в будущем избежать скопления там слизи. После ушивания рана заживает в течение недели.
Осложнения гайморита
Гайморит хорошо поддается лечению и обычно проходит без последствий. Однако, если заболевание запустить, возможно развитие опасных для жизни осложнений.
К наиболее распространенным осложнениям гайморита относятся:
Все эти осложнения требуют госпитализации в больницу, хирургического вмешательства и массивной терапии антибиотиками. Внутричерепные осложнения являются опасными для жизни.
К какому врачу обратиться при гайморите?
Если вы подозреваете у себя признаки гайморита, найдите хорошего ЛОР-врача, а если нет возможности сразу попасть к специалисту, выберите терапевта. Если вам назначили рентген околоносовых пазух, а вы не знаете, куда обратиться, воспользуйтесь сервисом НаПоправку.