к какому врачу обращаться при искривлении осанки у подростков
Какой врач лечит сколиоз у детей?
Ортопеды способны правильно диагностировать сколиоз на ранней стадии и назначить лечение. Сколиоз является нарушением в функционировании опорно-двигательного аппарата и на последних стадиях есть риск образования так называемого реберного горба. Именно исходя из места его образования, относительно оси позвоночника, сколиоз у детей разделяют на левосторонний и, соответственно, правосторонний. Также различают грудной сколиоз, шейный и поясничный.
В случае обнаружения первых признаков искривления позвоночника у вашего ребёнка необходимо, не откладывая, записаться на приём к ортопеду. Уже после первого осмотра специалист определит стадию патологии и ее форму. Частичная стадия заболевания характеризуется одним изгибом, в то время как тотальный сколиоз может иметь несколько изгибов. Специальная рентгенография, которую назначит ортопед, способна выявить форму и количество искривлений.
Как распознать сколиоз в ребёнка на ранней стадии?
С вопросом, «какой врач лечит сколиоз?» разобрались. Теперь поговорим о самостоятельном распознании появления искривлений позвоночника. Ортопеды рекомендуют несколько способов, которые помогут вам самостоятельно распознать сколиоз у ребёнка. Необходимо, чтобы ребёнок встал ровно, опустив руки. Если невооруженным глазом заметна асимметрия высоты лопаток, подвздошных костей или подколенных складок, то можно утверждать, что позвоночник имеет некоторые искривления. Главной задачей родителей в этой ситуации является вовремя распознать отклонения и прибегнуть к консультации ортопеда для незамедлительного лечения, так как сколиоз на начальной стадии намного легче вылечить, нежели в запущенной его форме.
Что может быть причиной появления сколиоза у детей?
Наиболее часто эта патологии распространена среди учащихся школ. В основном это связано с отсутствием регулировки высоты парт и стульев. Дети развиваются
по-разному, и если для одних детей высота парт подходящая, то другие могут ощущать постоянный дискомфорт. Всё это является причиной нарушения осанки. К сожалению, в нашей стране индивидуального подхода к решению этой проблемы нет, хотя некоторые родители сами покупают для своих детей более удобные для них парты и стулья. Также причиной детского сколиоза иногда бывают заболевания нервной системы и всевозможные деформации в опорно-двигательной системе. Также появление сколиоза наблюдается в подростковом возрасте, когда рост костной ткани протекает намного быстрее развития мышечных волокон.
Что такое нарушения осанки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бабовников А. В., ортопеда со стажем в 22 года.
Определение болезни. Причины заболевания
Нарушение осанки — это внешнее проявление деформаций позвоночника, приводящее к эстетическим дефектам и снижению качества жизни.
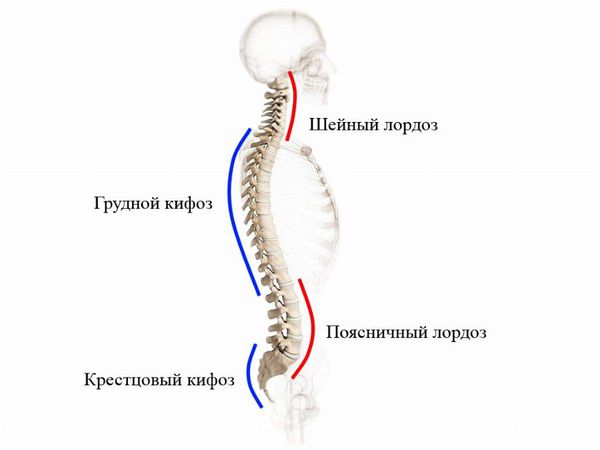
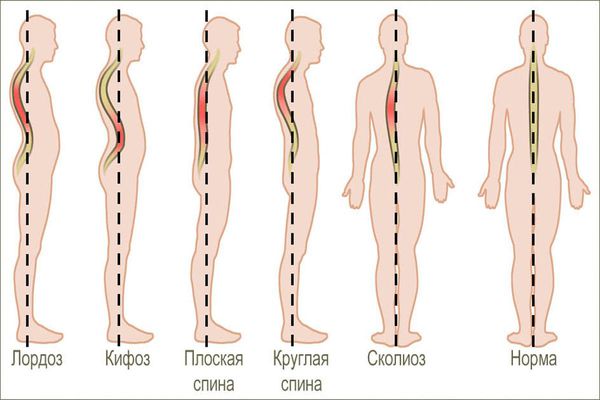
При виде спереди (во фронтальной плоскости) позвоночный столб в норме выглядит прямым, но при виде сбоку (в сагиттальной плоскости) у него есть физиологические изгибы. Грудной и крестцовый изгибы называются кифозом, шейный и поясничный — лордозом. Нарушение осанки связано с искривлением физиологических осей позвоночного столба.
Причины нарушения осанки:
Симптомы нарушений осанки
В современном мире даже в пенсионном возрасте люди стремятся вести активный образ жизни: работать, путешествовать и заниматься спортом. Нарушение осанки иногда ограничивает социальную активность человека, так как сопровождается рядом симптомов.
Типичные клинические проявления нарушения осанки:
Основное клиническое проявление нарушений осанки — это деформация позвоночника. Если искривление незначительное, то пациент может не замечать симптомов. При сильной деформации позвоночника появляется боль и неврологические расстройства, в том числе синдром перемежающейся хромоты. При этом синдроме пациент вынужден останавливаться при ходьбе из-за боли в пояснице. Перемежающаяся хромота может быть обусловлена стенозом (сужением) позвоночного канала.
Различают следующие виды стеноза:
Патогенез нарушений осанки
Большинство болезней позвоночника развивается из-за малоподвижного образа жизни — гиподинамии. На фоне постоянного технического прогресса люди стали меньше двигаться. Например, у офисных сотрудников работают в основном мозг, руки, плечи, а всё остальное находится в относительном покое.
Со временем из-за гиподинамии снижается мышечный тонус, нарушается микроциркуляция и метаболизм в тканях межпозвонковых дисков. Диски теряют свои упруго-эластичные свойства, истончаются, растрескиваются и проседают: к старости человек становится на 2-5 см ниже. Эти изменения влияют на осанку.
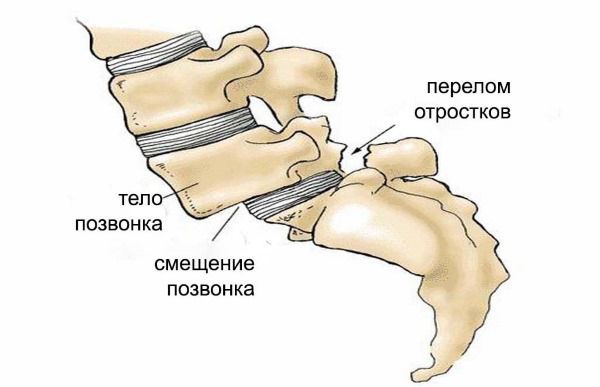
Если нарушение фронтального и сагиттального баланса прогрессирует, может развиваться спондилолистез, при котором позвонки смещаются (соскальзывают). Спондилолистез выявляется у большинства пациентов со сколиотической деформацией.
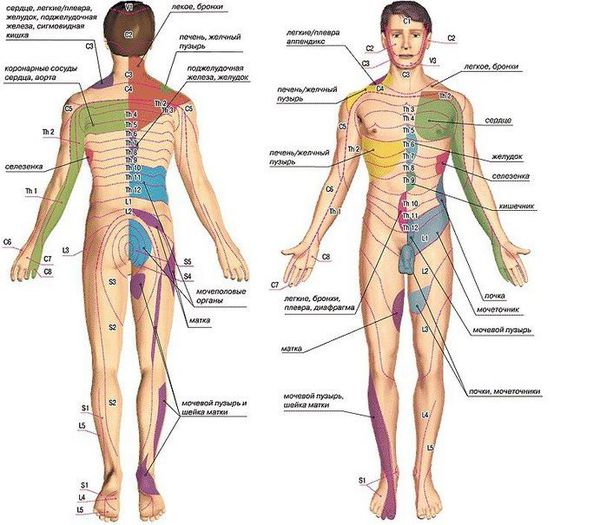
Прогрессирование деформации позвоночника негативно влияет на работу внутренних органов и систем человека: сердечно-сосудистой, дыхательной, пищеварительной и др. Как следствие, прогрессирует дисфункция всех органов и тканей: нарушается дыхание, иннервация внутренних органов грудной и брюшной полости, кислотно-щелочное равновесие и окислительно-восстановительные процессы [7] [8] [9] [10] [11] [12]
Классификация и стадии развития нарушений осанки
В сагиттальной плоскости:
1. Физиологические изгибы позвоночника увеличены:
2. Физиологические изгибы позвоночника уменьшены:
Во фронтальной плоскости:
В зависимости от локализации угла сколиоза выделены следующие типы фронтальной дуги:
Осложнения нарушений осанки
Осложнения при нарушении осанки обусловлены прогрессированием деформации позвоночного столба. Со временем развиваются его деструктивные патологические изменения, которые приводят к стенозу позвоночного канала и развитию соответствующей неврологической клинической симптоматики. Например, проседание межпозвонковых дисков сдавливает нервные корешки, однако боль возникает не в самом позвонке, а в органе, который иннервируется данным сегментом. Чем больше смещение позвонка, тем сильнее клинические проявления: сдавление нервов у основания головы и в верхней части шеи может вызвать сильные головные боли, сдавление корешков грудного отдела — боли в области сердца, расстройства пищеварения и т. д.
Диагностика нарушений осанки
Сбор анамнеза и осмотр
Диагностика нарушений осанки начинается со сбора анамнеза. При этом доктор спрашивает пациента о предшествующих травмах и падениях, о сопутствующих или перенесённых заболеваниях, при которых могла развиться деформация позвоночного столба.
В ходе клинического осмотра врач-ортопед (вертебролог) определяет, нарушен ли баланс позвоночника, если да, то как сильно. Также врач осматривает пациента на наличие плоскостопия или деформации стоп, которые влияют на осанку.
Инструментальная диагностика
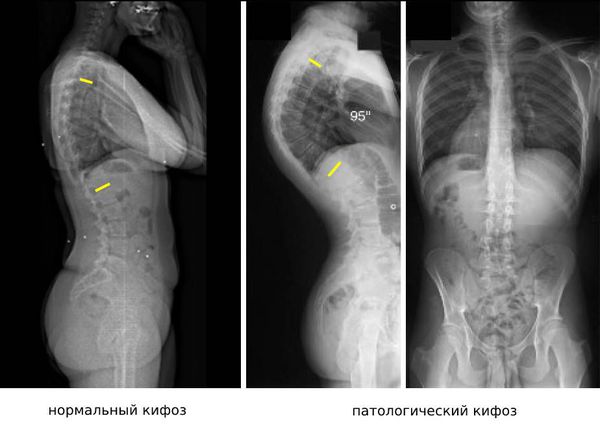
Обязательным методом диагностики патологий позвоночника является рентгенография. Дополнительно могут выполняться компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и ультразвуковое исследование (УЗИ).
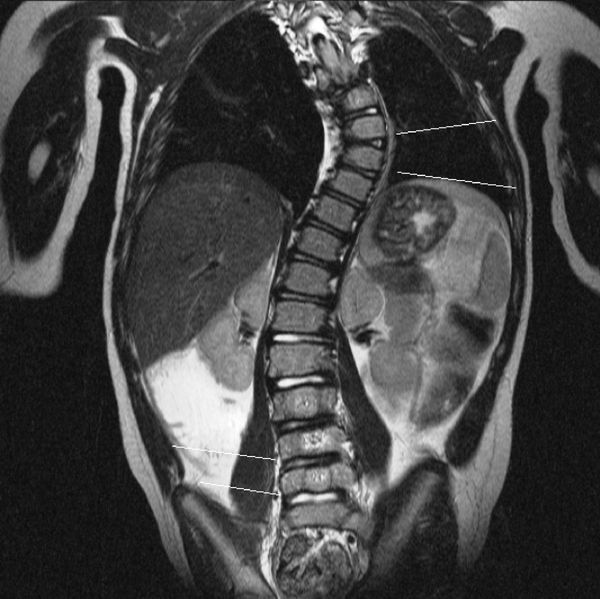
С помощью КТ можно получить объёмное пространственное изображение костных структур позвоночника (мультиспиральная томограмма) и оценить степень деформации тел позвонков.
При изучении МРТ снимков возможно:
УЗИ на практике почти не используют для диагностики деформации позвоночника, так как оно менее информативно, чем рентгенография, КТ и МРТ. Однако метод применяется в пренатальной диагностике. Скрининговое УЗИ высокого разрешения позволяет выявить у плода экструзии межпозвонкового диска, патологию межпозвонкового сустава, сколиоз и др. [29] [30]
Такая инструментальная диагностика помогает решить, нужна ли пациенту операция и как её провести.
Для выявления остеопороза выполняют денситометрию (рентгенологическое исследование, направленное на определение минеральной плотности костей) и проводят лабораторную диагностику.
Лечение нарушений осанки
Консервативное лечение
Если у пациента одна нога короче другой и из-за этого перекошен таз, возможна ортопедическая коррекция длины ног. При разнице меньше 1 см используются индивидуальные ортопедические стельки. Также стельки назначают при плоскостопии — их задача восстанавливать амортизационную функцию стопы, т. е. смягчать толчки при ходьбе, беге и прыжках.
При выраженной кифотической деформации (чрезмерном грудном и крестцовом изгибе) врач подбирает внешний фиксатор — корректирующий ортез. На начальных этапах ортез помогает компенсировать слабость мышц спины.
Стационарная реабилитация предполагает, что пациент от трёх до шести недель находится в специализированном медицинском центре, где по несколько часов в день делает упражнения под наблюдением специалиста.
Корсет необходимо надевать на определённое время каждый день. Обычно его носят до зрелости. Основная цель использования корсета — остановить прогрессирование сколиоза.
При наличии болевого синдрома и воспалительного процесса врач может назначить :
При выраженном болевом синдроме возможно применение:
Также на этом этапе могут выполняться:
После купирования воспаления и боли переходят к следующему этапу, его цель:
При остеопорозе важно остановить прогрессирование грудного кифоза и предотвратить патологические переломы позвоночника. Для этого необходимо нарастить костную массу с помощью препаратов кальция и витамина D.
Дегенеративно-дистрофические заболевания, как правило, сопровождаются нарушением микроциркуляции и питания тканей. Чтобы восстановить эти процессы, иногда назначается озонотерапия, внутривенное лазерное облучение крови и различные схемы инфузионной терапии. Однако пока нет достоверных подтверждений, что эти методики помогают.
Хирургическое лечение
Если консервативные методы не работают, рассматривают оперативное лечение.
Показания к операции:
Противопоказания к операции:
Прогноз. Профилактика
Если не лечить нарушение осанки, деформация позвоночника будет прогрессировать. Как правило, искривление грудного отдела усиливается на 1 ° в год, поясничного отдела — на 0,5 ° в год, грудопоясничного — на 0,25 ° в год.
Динамика прогрессирования патологических изменений зависит от угла сколиотической деформации:
При своевременном лечении прогноз благоприятный. Если у пациента нет вторичных изменений позвоночного столба и лечение началось на раннем этапе заболевания, можно полностью восстановить правильную осанку.
После завершения клинического этапа лечения пациент должен наблюдаться у лечащего врача, который будет контролировать и корректировать лечебный амбулаторный период.
Для профилактики рецидивов и прогрессирования деформации проводятся контрольные осмотры, корректируется программа упражнений. Формирование, сохранение и восстановление правильной осанки — это постоянная совместная работа пациента и лечащего врача.
10 важных вопросов ортопеду Вере Качуриной об осанке, плоскостопии и не только
Поговорили с Верой Качуриной — травматологом-ортопедом, членом Ассоциации травматологов-ортопедов России.
Вы узнаете, что лечит ортопед, так ли опасна неправильная осанка, надо ли лечить плоскостопие и носить ортопедическую обувь, каким спортом лучше всего заниматься, а также чего не стоит бояться родителям.
Что вы узнаете
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Что лечит ортопед?
Ортопед занимается проблемами опорно-двигательного аппарата, возникшими из-за врожденных или приобретенных заболеваний, а также травм. Проще говоря, ортопед проверяет, чтобы кости, мышцы, суставы были расположены и работали правильно.
Полностью наша врачебная специальность называется «травматология-ортопедия» — это подразумевает, что врач занимается и травмами опорно-двигательного аппарата, и ортопедическими последствиями этих травм.
На практике ортопед амбулаторного звена, или ортопед поликлиники, обычно имеет дело со здоровыми детьми, родители которых беспокоятся, что у них что-то развивается не так. Чаще всего беспокойство вызывают форма стоп, ног и осанка.
30% на все курсы весь октябрь
Когда ребенка стоит показать ортопеду?
Ребенка стоит показать детскому ортопеду, если вам не нравится его походка или то, как у него выглядит какой-либо отдел опорно-двигательного аппарата: есть явная деформация или асимметрия, что-то неправильно двигается или не двигается совсем. Вам срочно нужен травматолог-ортопед, если ребенок получил травму.
Дисплазия тазобедренных суставов — Национальная служба здравоохранения Великобритании
Если жалоб нет, проводят только профилактические осмотры. Согласно приказу Минздрава № 154, ребенок должен посетить ортопеда в три месяца, 12 месяцев, шесть лет, 10 лет, 15 лет, 16 и 17 лет. Однако на практике имеет смысл показать ребенка ортопеду в один месяц и затем каждые три месяца на первом году жизни, чтобы исключить дисплазию тазобедренных суставов, лечение которой нужно начинать как можно раньше.
Потом имеет смысл привести малыша в три-четыре года и в шесть-семь лет, чтобы убедиться, что он развивается правильно, затем достаточно профилактических осмотров раз в два года. Каждый год ходить к ортопеду необязательно.
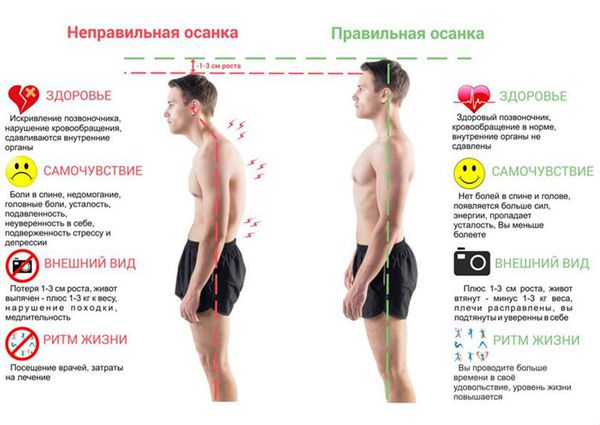
Насколько важно следить за осанкой и опасно ли ее нарушение?
Осанка — это привычная поза, которую человек поддерживает в положении стоя и сидя, не прилагая к этому особых усилий. Под правильной осанкой понимают такое положение, при котором суставы, мышцы, связки, кости испытывают наименьшее напряжение, на них приходится наименьшая нагрузка.
Распространенные ошибки осанки и их исправление — Национальная служба здравоохранения Великобритании
Одно время было принято ставить диагноз «нарушение осанки». Была даже классификация нарушений осанки по Штаффелю. Однако это все равно в большей степени не диагноз, а описание: мы описываем, что нам не нравится в позе человека на данный момент.
Конечно, есть маркеры хорошей осанки: голова и спина прямые, лопатки прижаты, подбородок смотрит вперед, взгляд направлен перед собой. Но у любого человека осанка часто нарушается — тяжело поддерживать правильную позу постоянно. Со временем мышцы устают, хочется ссутулиться или завалиться набок — и это нормально.
Нет исследований, говорящих о том, что неправильная осанка приводит к необратимым последствиям. Из-за плохой осанки не возникают деформации позвоночника — такие заболевания, как сколиоз, развиваются по другим причинам. Также сейчас принято пугать, что из-за осанки испортится прикус, перекосит таз, будет болеть голова, появится плоскостопие — это не так.
Чаще всего плохая осанка приводит к мышечным и суставным болям. Если человек всегда сутулится, у него одни мышцы перерастянуты, другие сокращены, это не полезно, поэтому за положением тела стоит следить.
Родители часто приходят с жалобами на нарушения осанки в надежде, что ортопед выдаст волшебную таблетку, ребенок ее выпьет и выпрямится — нет, этого не будет. Тут многое зависит от родителей: насколько ребенок умеет контролировать положение тела, ходит ли он на тренировки или целый день сидит за планшетом и уроками.
Основная задача ортопеда — исключить костную патологию, тяжелые нарушения вроде сколиоза или патологического кифоза, когда есть структурные изменения позвоночника. То есть убедиться, что неправильное положение тела вызвано мышечной слабостью или тем, что ребенок просто не умеет удерживать правильную осанку.
Как поддерживать правильную осанку?
Ребенку сначала надо показать, что такое правильная осанка и как ее поддерживать, какие мышцы должны работать. В идеале врач на консультации показывает специальные приемы и объясняет, что и как нужно делать.
Важно помнить, что осанка обеспечивается мышцами, поэтому нужно, чтобы они были достаточно сильными. То есть и детям, и взрослым нужна регулярная физическая активность. Это любые силовые тренировки, укрепляющие мышечный корсет, как минимум два-три раза в неделю.
Чтобы поддерживать осанку в положении сидя, нужно правильно подобрать высоту рабочего стола. В положении стоя столешница должна быть на 20 см ниже локтевых суставов. Сидеть надо так, чтобы спинка стула находилась под поясницей, тазобедренные и коленные суставы были согнуты под углом в 90 градусов, а стопы стояли на полу полностью и не висели.
Если иногда ребенок устает и заваливается — это нормально. Ненормально сидеть за столом часами, когда нет прогулок и физической нагрузки. Во время занятий желательно менять положение тела каждые 45 минут. Даже в правильной позе долго сидеть без движения нельзя.
Могут ли родители сами заметить сколиоз или другое искривление позвоночника у ребенка?
Сколиоз — искривление позвоночника во всех трех плоскостях, а не только отклонение в боковой плоскости, как принято считать. Чтобы увидеть сколиоз, надо поставить ребенка на ровную поверхность, желательно на фоне однотонной стены. Явная асимметрия всегда бросится в глаза: асимметрия плеч, лопаток, сосков, треугольников талии.
Сколиоз — Национальная служба здравоохранения Великобритании
Также нужно попросить ребенка наклониться вперед и посмотреть на его спину. При сколиозе с одной стороны будет заметен мышечный валик. Так стоит периодически проверять всех детей школьного возраста.
Бывают деформации позвоночника и в другой — сагиттальной — плоскости, чаще всего в грудном отделе. Родители обычно называют это состояние сутулостью, ортопеды — усиленным кифозом. Он может быть и вариантом нормы — так называемый позиционный кифоз, та проблема, которую мы обсуждали выше, следствие недостаточной мышечной силы. Такой кифоз исчезает при смене положения тела. Бывают и патологические формы кифоза, его обычно родители замечают сразу.
Причины, по которым развиваются кифоз или сколиоз у детей, неизвестны, поэтому и не существует специфической профилактики этих заболеваний. Они не возникают из-за кривого сидения за партой и ношения рюкзаков и сумок на одном плече. Встречаются такие истинные искривления позвоночника редко, однако настороженность и у врачей, и у родителей должна быть.
Нужно ли лечить плоскостопие?
Бывают редкие формы врожденного плоскостопия, которые требуют внимания врача и как можно раньше начатого лечения. Большинство случаев того, что в нашей стране принято называть плоскостопием, или плосковальгусной стопой, — это то, что в лечении не нуждается.
Плоскостопие — Национальная служба здравоохранения Великобритании
Обычно ситуация развивается следующим образом: в три-четыре года родители замечают, что у ребенка стопы начинают заваливаться внутрь, ведут его к ортопеду в поликлинику, получают диагноз плосковальгусной деформации стопы и лечение в виде стелек, ортопедической обуви, массажа, физиотерапии и лечебной физкультуры.
На самом же деле плосковальгусная форма стопы — это в большинстве случаев норма для детей, ее не надо лечить. Родителей часто пугают, что без лечения с возрастом разовьется страшное плоскостопие, которое приведет к патологиям всего опорно-двигательного аппарата — это неправда и не подтверждено ни в одном клиническом исследовании.
Свод стопы формируется постепенно, в среднем к пяти-семи годам, чаще под влиянием генетических факторов. Здесь от нас мало что зависит, как бы ни хотелось думать иначе. Обычно он сам по себе сформируется правильно.
Иногда стопа действительно остается плоской — по разным данным, так происходит у 10—15% людей. Тогда надо показаться ортопеду, чтобы он исключил те формы плоскостопия, которые надо лечить. При этом в большинстве случаев, даже если стопа имеет такую плоскую форму, она не болит и не приводит к серьезным последствиям, человек ведет обычный образ жизни.
Что стоит делать всем для поддержания здоровья стоп: заниматься спортом, носить удобную широкую обувь, как можно больше ходить босиком и не набирать лишний вес.
Полезны ли ортопедические стельки и специальная обувь?
Детям ортопедические стельки требуются очень редко. Например, когда обычное плоскостопие сочетается с гипермобильностью суставов: у ребенка суставы очень подвижные, связки эластичные, стопы в положении избыточного вальгуса, сильно завалены внутрь и ребенок в буквальном смысле ходит на внутреннем крае стопы. В России это состояние еще принято обозначать термином «дисплазия соединительной ткани». Обычно у таких детей болят ноги, они жалуются на утомляемость, и стелька поможет облегчить симптомы.
Рекомендации при гипермобильности суставов у детей — Национальная служба здравоохранения Великобритании
Здоровым детям ортопедические стельки не нужны, так как они не влияют на формирование свода стопы. Что касается взрослых — если есть жалобы на боли в стопах и утомляемость, надо сходить к ортопеду и разобраться в причинах, понять, какого эффекта мы хотим достичь применением стельки.
Главное, что нужно запомнить, — ортопедические стельки не могут исправить форму стопы, они могут лишь облегчить симптомы и в некоторых случаях улучшить походку.
У использования стелек в детском возрасте есть еще один минус: родители видят, что с ними у ребенка не заваливается стопа, он ходит лучше, и успокаиваются, перестают делать с ним гимнастику и упражнения, запрещают ходить босиком.
Что касается ортопедической обуви, то она не нужна здоровым детям. Такая обувь, как и стельки, не помогает «правильно сформировать» стопу. Но при этом за счет высокого задника и жесткой негнущейся подошвы ограничивает естественные движения и работу мышц.
Попробуйте три недели походить в гипсе или в горнолыжных ботинках — потом, когда вы их снимете, первое время тяжело будет ходить нормально. То же самое происходит, когда ребенок носит высокую жесткую обувь. Особенно ребенок, который не успел еще научиться нормально ходить, почувствовать свой баланс тела и центр тяжести. А ведь у нас принято надевать на ребенка обувь чуть ли не сразу, когда он начал вставать в кроватке.
Обувь для детей: обзор — Американская ассоциация педиатров
Идея надеть на ребенка обувь определенной формы, чтобы стопа сформировалась по ней, провальна, потому что стопа не обладает памятью формы. Безусловно, мы не рассматриваем экстремальные ситуации, такие как принятое в Китае бинтование стоп или ношение обуви на несколько размеров меньше. Детская обувь должна быть в первую очередь удобной и быть подобрана по размеру.
Дома ребенок всегда должен ходить босиком, если холодно, то в носочках. И всем — и взрослым, и детям — полезно больше ходить босиком по разным поверхностям, это тренирует мышцы стопы и закаляет организм.
Что может пугать родителей, но на самом деле нормально?
Первое — то, о чем я уже говорила. Это плосковальгусные стопы, которые чаще всего представляют собой вариант нормы.
Второе — О-образная деформация ног, когда ноги симметрично искривлены «колесиком». Она характерна для детей, которые только начинают ходить, и памперсы тут ни при чем.
Деформации ног у детей — Ассоциация детской ортопедии и хирургии сколиоза, США
О-образная, или варусная, деформация ног — вариант нормы в среднем до двух лет. У кого-то она пройдет раньше, у кого-то позже, иногда ее может не быть совсем. Обычно такая деформация сильнее выражена у детей, которые рано встали и начали ходить. В год положен осмотр ортопеда, который скажет, есть отклонения или нет, зря волноваться не надо.
Третье — Х-образные ноги в три-четыре года, это тоже нормальный этап развития, но сильно пугает родителей, особенно в сочетании с плосковальгусной стопой, которая, напоминаю, в этом возрасте также ярко выражена.
Четвертое — косолапие. Не надо путать это состояние с косолапостью — тяжелой врожденной деформацией стоп, которую нужно лечить с рождения этапным гипсованием. Речь идет о походке по типу носками внутрь. Такой тип походки свойственен многим детям. Бывает, что с одной стороны косолапие чуть сильнее, обычно слева. Это также вариант возрастной нормы, он связан с определенным положением костей, которое постепенно меняется по мере роста ребенка.
Ребенок — это не копия взрослого! Если грамотный ортопед говорит, что все нормально, соответствует возрастной норме и пройдет по мере роста, не надо продолжать искать у ребенка патологию, активно его лечить неэффективными методами и тем самым портить ему детство.
Стоит запомнить, что большинство детей с ортопедической точки зрения здоровы. Истинная ортопедическая патология встречается, к счастью, редко.
Какие спортивные занятия полезнее всего для детей и взрослых?
Профессиональный спорт не полезен — никакой, это всегда балансирование на грани возможностей. Особенно это касается маленьких детей, когда тренировки проходят по два-три часа каждый день и ребенок не успевает восстановиться.
Любительский спорт и регулярная физическая активность полезны всем. В России распространено заблуждение, что наиболее полезная физическая активность для опорно-двигательного аппарата — это бассейн. На самом деле это не совсем так: бассейн хорош, когда есть определенные заболевания опорно-двигательного аппарата, травмы или, например, в послеоперационном периоде. Для здоровых людей он полезен не более, чем любая другая физическая активность, а еще лучше, если помимо плавания будет присутствовать активность на суше.
Детей с четырех-пяти лет можно отдавать в любую спортивную секцию, которая им нравится. Если ребенок не знает, чем хочет заниматься, лучше выбирать что-то наиболее приближенное к легкой атлетике, в которой присутствуют привычные для тела движения: бег, прыжки, плавание.
Физическая активность — Всемирная организация здравоохранения
Главная задача — сформировать привычку к регулярным физическим занятиям. По нормам ВОЗ, детям старше пяти лет нужна интенсивная физическая активность минимум два-три раза в неделю или 150 минут в неделю.
Желательно избегать видов спорта, связанных с повышенным травматизмом, таких как, например, хоккей, прыжки в воду или батутный спорт. Однако если ребенок настаивает, пусть занимается — главное, соблюдать технику безопасности и делать все под руководством тренера.
Основная проблема современных людей, в том числе детей, — гиподинамия, поэтому любая активность лучше, чем вообще никакой.
Почему у детей появляются боли роста и нужно ли обращаться к врачу?
Если ребенок жалуется на боли, всегда необходимо сходить с ним к врачу. Крайне редко бывает так, что боль в костях у детей вызвана серьезными причинами, например, онкологическим заболеванием. Если боль в конечности имеет четкую локализацию, она постоянная, дергающая, изматывающая и возникает в ночное время — это повод бежать к врачу. Обычно достаточно одной консультации и общего анализа крови, чтобы понять, стоит беспокоиться или нет.
Боли роста у детей — Национальная служба здравоохранения Великобритании
Чаще всего боли в ногах у детей — это боли роста, в которых ничего страшного нет. Хотя такие боли действительно бывают очень сильными и пугающими, иногда родители даже вызывают скорую помощь.
Боли роста бывают не у всех детей, но встречаются часто, особенно у мальчиков. Пик обычно приходится на возраст четырех-пяти лет, к 12 годам они, как правило, проходят. Для них характерна нечеткая и меняющаяся локализация: болят то колени, то икры, то голеностопные суставы и стопы. Боли чаще возникают в вечернее или ночное время, обычно после насыщенного физической активностью дня. Для них характерна приступообразность: допустим, несколько ночей подряд у ребенка сильно болит, потом месяц период затишья, и так несколько раз в год.
Такие боли легко снимаются: мама погладила ножки, помассировала, погрела, а если совсем невыносимо, то дала «Нурофен», и боли сразу прошли. Утром ребенок встал как ни в чем не бывало и побежал в школу.