Что то черное в горле
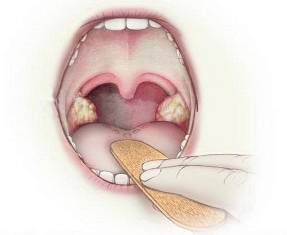
Пробки в миндалинах
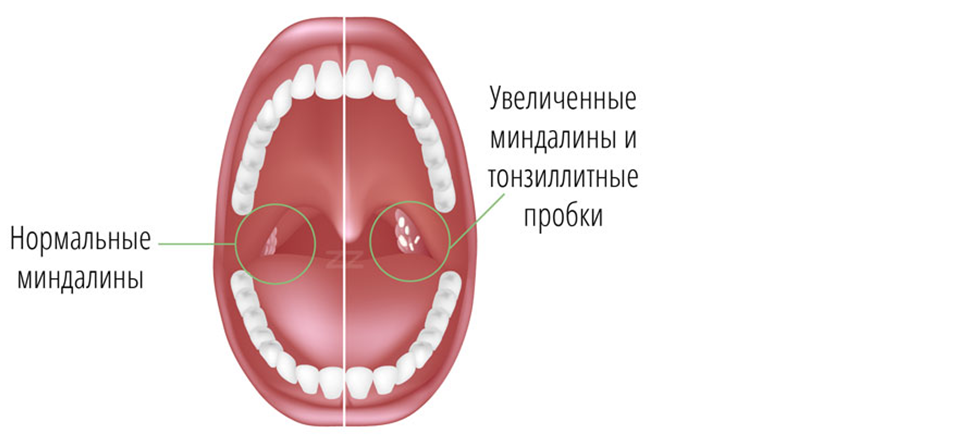
Пробки в нёбных миндалинах (или гландах) — это гнойные скопления в лакунах миндалин. В медицине можно встретить и другие названия этой патологии: гнойные пробки, казеозные пробки.
В большинстве своём это белые пробки, но могут иметь жёлтый, коричневый или серый оттенок, в зависимости от их состава.
Пробки в миндалинах могут быть мягкими на ощупь или более твёрдыми, если в их составе большое количество кальция. Их размер варьируется от нескольких миллиметров до сантиметра. Их появлению одинаково подвержены как мужчины, так и женщины, независимо от возраста.
Некоторые пациенты ошибочно думают, что такое состояние лечить необязательно. Но это в корне неправильно! Наличие в нёбных миндалинах гнойных скоплений способствует развитию осложнений (причём не только на верхние дыхательные пути, но даже на суставы, почки и сердце!).
Почему же возникает скопление гноя в гландах? Как проводить лечение пробок в миндалинах? И можно ли осуществлять лечение в домашних условиях? Ответы на все волнующие вопросы вы найдёте в нашей новой статье.
Пробки на миндалинах: причины возникновения
Чтобы выяснить этиологию возникновения гнойных скоплений в гландах, нужно понять, какую роль в организме выполняют нёбные миндалины.
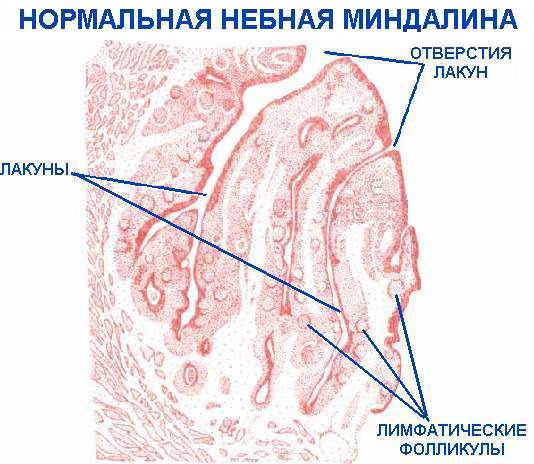
Гланды — это важный орган иммунной системы человека, который первый встаёт на пути бактериям и вирусам, попадающим в организм через рот. Как только «чужаки» попадают на поверхность гланд, в них начинается усиленная выработка лейкоцитов, вступающих в схватку с патогенными микроорганизмами. В результате таких «боевых действий» в лакунах гланд скапливаются погибшие лейкоциты, бактерии, остатки эпителия. С течением времени здесь скапливаются минералы, и содержимое лакун начинает затвердевать, образуя казеозные пробки.
Основная причина возникновения пробок — это хронический тонзиллит. Но они также могут образовываться в нёбных миндалинах в силу различных причин:
Каждая из выше перечисленных причин способна спровоцировать воспаление нёбных миндалин. Увеличивают риск скопления казеозных масс в лакунах гланд неправильное питание, курение, употребление алкоголя.
Просто так, беспричинно, пробки не образуются. Они являются последствием другого заболевания и сигнализируют о том, что в организме идёт воспалительный процесс.
Симптоматика
Скопления маленького размера, как правило, не вызывают яркую симптоматику. При скоплениях большого размера у больного могут наблюдаться следующие симптомы воспаления:
Пробки появляются постепенно, поэтому на ранних этапах развития заболевания больной испытывает только дискомфорт при глотании и першение в горле.
Это состояние крайне опасно для беременных женщин! Помимо того, что оно пагубно сказывается на общем состоянии будущей мамы, оно может негативно отразиться на развитии плода и при самом плохом исходе спровоцировать выкидыш. Поэтому крайне важно вовремя обратиться к оториноларингологу, чтобы получить грамотные рекомендации, как эффективно лечить тонзиллит во время беременности и избежать осложнений.
Помоги себе сам?
Самая большая ошибка большинства пациентов — чрезмерная уверенность, что удаление казеозных пробок можно провести дома подручными средствами. В ход идёт целый арсенал предметов, которые абсолютно не предназначены для этого: ложки, вилки, зубочистки. В лучшем случае такая самодеятельность просто не принесёт результата, в худшем — вызовет травму поверхности миндалин и спровоцирует сильное кровотечение, отёк и воспаление! За этим, с высокой вероятностью, последует ангина! Плюс при неправильном надавливании твёрдым предметом на скопление гноя, можно протолкнуть его ещё дальше в толщу миндалины.
Некоторые пытаются полоскать горло, считая, что полоскание принесёт облегчение. Да, чувство дискомфорта в горле временно проходит, но скопления гнойничков не исчезают, ведь раствор для полоскания контактирует только с поверхностью гланд, а проникнуть внутрь её крайне проблематично, правильнее сказать, невозможно. Поэтому такой метод тоже не эффективен.
Лучший метод избавления от пробок — обратиться к врачу-оториноларингологу!
Возможные осложнения
Как уже упоминалось, наличие скоплений казеозных масс не так безобидно, как может показаться на первый взгляд. Опасность подобного состояния заключается в том, что патогенная микрофлора из лакун миндалин может распространиться на другие органы за пределы гланд и спровоцировать различного рода осложнения:
Лечение пробок в миндалинах
При обращении к лор-врачу пациенту предлагается консервативное лечение, которое включает промывания гланд, физиотерапевтические процедуры и медикаментозную терапию.
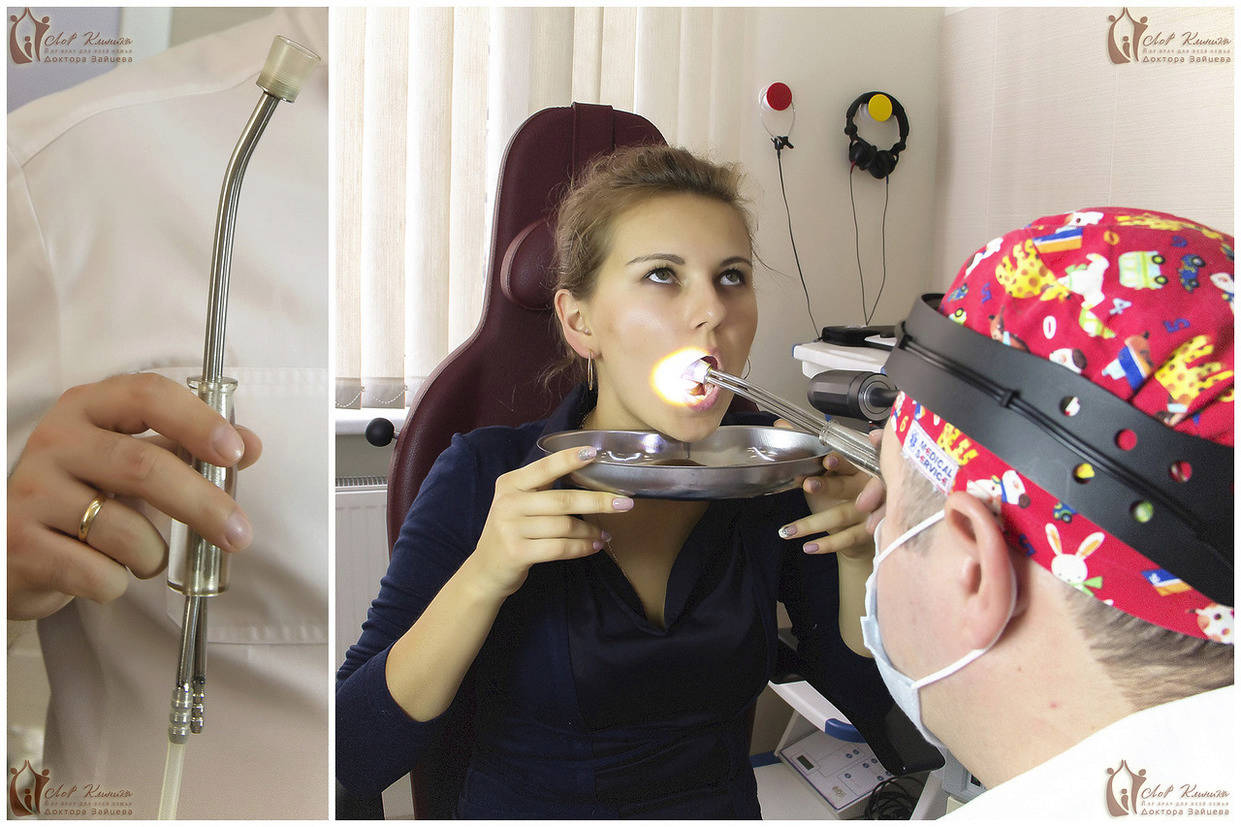
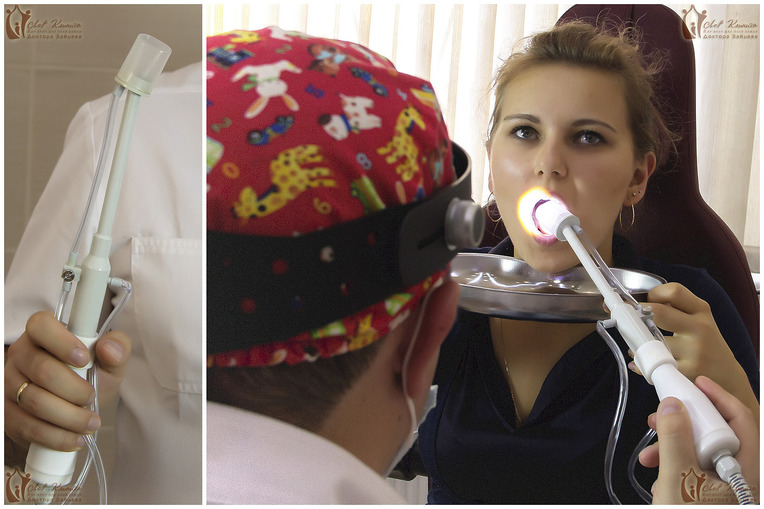
Существуют два способа промывания: удаление гноя шприцем и аппаратное промывание. Метод с использованием шприца применяется гораздо реже, в случае если у пациента сильно выражен рвотный рефлекс. Наиболее эффективно промывание гланд вакуумным способом с помощью аппарата «Тонзиллор». В нашей лор-клинике для этого используется специальная вакуумная насадка, у которой на сегодняшний день нет аналогов! С помощью этой насадки удаётся эффективно и безболезненно отмыть всё содержимое лакун гланд, и улучшить состояние пациента уже после первого сеанса.
Профилактика
Чтобы предотвратить появление новых гнойных образований следует выполнять ряд несложных рекомендаций. Необходимо уделять особое внимание гигиене полости рта и чистить зубы два раза в день, чтобы избежать скопления во рту патогенной микрофлоры. Хорошо пролечивать ангину, полностью выполнять все предписания врача, особенно это касается длительности приёма антибиотиков. Нужно вовремя лечить стоматологические заболевания и инфекционные болезни носа, избегать переохлаждений и укреплять иммунитет. Тогда гланды перестанут доставлять проблемы, а станут другом.
Пробки в гландах удалять необходимо!
И делать это нужно только опытному лор-врачу на хорошем оборудовании!
Приходите, пожалуйста, к нам на приём!
Мы вам обязательно поможем, ведь лечение нёбных миндалин — наш профиль!
Лечение тонзиллита с гнойными пробками
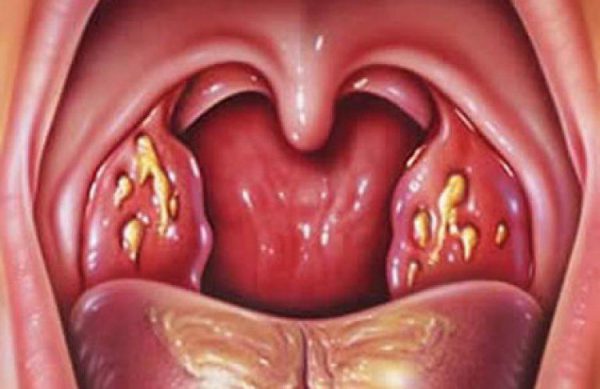
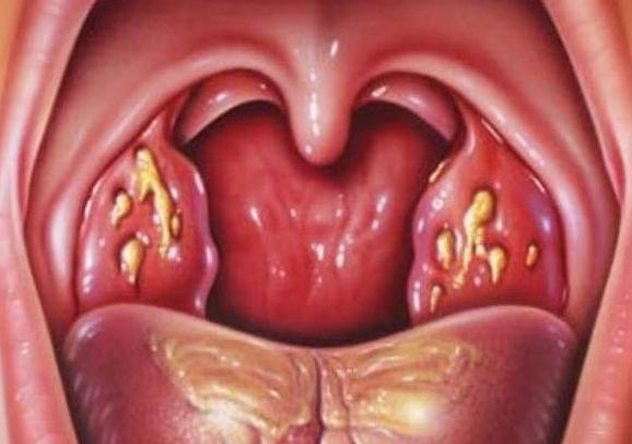
Пробки в горле — это скопление гнойных масс в лакунах миндалин (гланд). Такие осложнения, как правило, возникают вследствие не долеченного острого тонзиллита, но еще чаще встречаются при хронической форме болезни. В этой статье мы расскажем про методы лечения хронического тонзиллита и удаление тонзиллитных пробок.
Строение гланд
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
На поверхности миндалин заметны извилистые каналы и отверстия — лакуны и крипты.
Когда в рот попадают вирусы извне, лейкоциты в миндалинах активизируются и начинают усиленный процесс образования антител, борющихся с «врагом». Одновременно подается сигнал всем органам иммунной системы, и организм приходит в «боевую готовность».
Что такое тонзиллит?
Причины хронического тонзиллита
Хроническая форма тонзиллита чаще развивается как осложнение после ангины. Многие пациенты пытаются вылечить ангину самостоятельно и бесконтрольно принимают лекарства. Некоторые, получив рекомендации врача, не соблюдают предписания и заканчивают курс приема антибактериальных средств раньше положенного, заметив улучшение. Это огромная ошибка! Не долеченная ангина является причиной перехода болезни в хроническую стадию и образованию тонзиллита с гнойными пробками. Главные возбудители заболевания — стрептококки и стафилококки.
Обострению тонзиллита благоприятствуют:
Почему возникают пробки при тонзиллите?
Основной фактор образования гнойных пробок на миндалинах — постоянное присутствие очага воспаления, спровоцированное вирусами. Во рту человека бактерии есть всегда — они не опасны для здоровья. Попадая в лакуны, их убивают иммунные клетки. Гланды здорового человека способны самоочищаться — погибшие микроорганизмы выводятся из лакун и со слюной попадают в желудок, где разрушаются под воздействием желудочного сока.
Но как только в организм попадают опасные вирусы, на борьбу с ними отправляется большое количество лейкоцитов, слизистая оболочка миндалин отекает, самоочищение лакун при таких условиях становится затруднительным. В гландах начинают скапливаться мертвые бактерии и лейкоциты — появляются гнойно-казеозные образования. Если вовремя не обратиться к оториноларингологу и не начать лечение гнойных тонзиллитных пробок, процесс может стать необратимым и привести к разрушению гланд.
Гнойные образования и хронический тонзиллит
При хронической форме заболевания воспаление в миндалинах полностью не исчезает, а лишь на время затихает. Бактерии все время присутствуют в лакунах миндалин, не прекращается и усиленное образование большого числа лейкоцитов. Поскольку хроническая форма характеризуется отсутствием ярко-выраженных признаков болезни, появление гнойных пробок проходит незаметно для больного. Лейкоциты окружают бактерии, появляется гнойное образование. По прошествии времени в них накапливаются вещества, содержащие кальций и магний. В итоге пробки затвердевают.
Среди причин образования пробок можно выделить:
Симптомы гнойных пробок в горле
Пробки — это фактор, по которому можно распознать хронический тонзиллит. Поэтому при появлении пробок присутствуют все признаки этого хронического заболевания. Можно выделить следующие симптомы во время обострения тонзиллита.
Постоянно повторяющиеся ангины — если в гландах есть воспаление, то это еще не показатель хронического тонзиллита. Но если человек подвержен заболеванию более двух-трех раз в год, то можно уверенно сказать, что мы имеем дело с хронической формой болезни.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Следующий симптом — это покраснее и отек небных дужек, на которые может перекинуться воспаление с миндалин. Между небными дужками и миндалинами могут образоваться спайки — они как бы склеиваются друг с другом.
Увеличенные лимфоузлы — еще один признак заболевания. Проявление тонзиллита сопровождается повышенной температурой тела. При хронической форме температура в 37°С может держаться от нескольких дней до нескольких недель. Больной чувствует постоянную усталость, вялость, работоспособность снижается. Все это сигналы происходящих неблагоприятных изменений в организме.
Симптомы гнойных пробок в горле
Первый признак — ощущение, что в горле что-то есть: как будто ком; сопутствовать этим неприятным ощущениям может сухой кашель. Пациенту сложно глотать, возникает боль в горле.
Сильные боли в горле сопровождаются гнилостным запахом из ротовой полости, который нельзя приглушить даже с помощью зубных паст. Этот запах — результат жизнедеятельности бактерий, скопившихся в пробках. Казеозные образования видны и при визуальном осмотре — на гландах сразу заметны творожистые бугорки бело-желтого оттенка. Бывает, что гнойнички сразу не видны, но стоить нажать на поверхность миндалины, например, языком, как эти бело-желтые бугорочки начинают проявляться.
Пробки в миндалинах могут принести больному массу неприятных и даже опасных последствий: если инфекция пойдет с током крови или лимфы дальше по организму, это может стать причиной проблем с сердцем, почками и суставами. Чтобы не пришлось проводить лечение осложнений от тонзиллита, необходимо своевременно попасть на прием к оториноларингологу и начать лечение тонзиллита с гнойными пробками.
Лечение тонзиллитных пробок
Появление пробок свидетельствует о длительном воспалении, протекающем в организме, поэтому удаление гнойных пробок нужно совмещать с мерами по лечению хронического тонзиллита. Лечить хронический тонзиллит должен грамотный оториноларинголог. Как лечить тонзилитные пробки, действенно и безопасно, знает только ЛОР-врач. Не нужно самостоятельно дома пытаться избавиться от гнойничков. Многие пациенты начинают давить на миндалины, соскребать «налет» с помощью ложки и других подручных средств. Но эта мера малоэффективна — удаляется гной лишь с поверхности, но это только вершина айсберга, основная проблема находится внутри. Подобные неумелые действия часто приводят к травмированию гланды, что только спровоцирует появление новых казеозных образований.
Консервативный метод удаления тонзиллитных пробок
Консервативный способ лечения состоит из:
При проведении курса промываний значительно улучшается состояние больного, гланды выглядят более здоровыми, очищаются от гнойный скоплений.
При хроническом тонзиллите увеличивается период ремиссии заболевания.
Хирургическое лечение
Тонзилэктомия — удаление миндалин — самый радикальный способ избавления от проблемы. Его применяют в самых крайних случаях, когда консервативные методы не приносят желаемого облегчения, а показания для операции должны быть достаточно серьезными. Прежде чем удалять миндалины, необходимо тщательно все взвесить и предварительно испробовать полный комплекс мероприятий по консервативному лечению. Удаляя гланды, вы лишаетесь естественного природного барьера от вирусов и инфекций. Бороться за сохранение миндалин нужно до последнего!
Удаление миндалин производится при помощи скальпеля, лазера или жидкого азота. Обо всех тонкостях и последствиях проведения тонзилэктомии вам обязательно расскажет ваш лечащий ЛОР-врач.
Народная медицина и профилактические меры
Лечение народными средствами для удаления скопившегося гноя не совсем эффективно — расположенные глубоко в миндалине пробки удалить не удастся. С их помощью можно лишь размягчить поверхность пробок, чтобы облегчить их отторжение и использовать отвары трав при полоскании горла и его обеззараживания.
Чтобы снизить риск появления пробок, необходимо следовать нехитрым советам:
Лечение в «ЛОР клинике Доктора Зайцева»
Многолетний опыт работы наших врачей позволяет с уверенностью сказать, что лечить хронический тонзиллит — это наш профиль. Современное оборудование клиники позволяет проводить эффективные и безопасные манипуляции по лечению тонзиллитов и удалению гнойных пробок. Промывание гланд осуществляется всеми известными в практике способами, в том числе с помощью модифицированной насадки «ТОНЗИЛЛОР», аналогов которой нет в других медицинских учреждениях. Это ноу-хау нашей клиники. Модифицированная насадка намного эффективнее обычной, полностью безопасна, ее использование не приносит болевых ощущений пациенту и подходит даже маленьким детям.
Пожалуйста, записывайтесь на прием и приходите. Будем рады вам помочь.
Рак ротоглотки
Злокачественная опухоль образуется из неороговевающих клеток эпителия на участке от мягкого неба до подъязычной кости.
Анатомическое строение
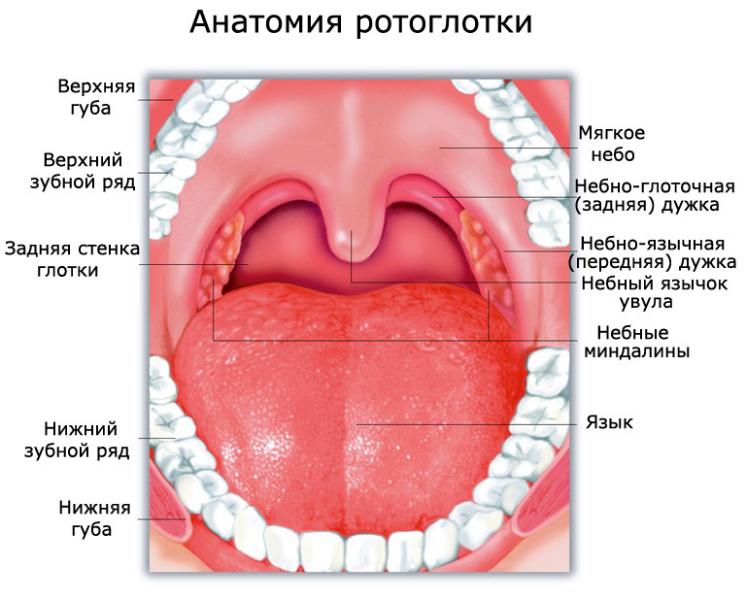
Ротоглотка – это продолжение носоглотки, средний отдел гортани. Она начинается от твердого неба и заканчивается у входа в гортань. Орган соединяется с полостью рта зевом, а отделяется небными дужками, мягким небом и спинкой языка. В этом отделе перекрещиваются пищеварительные и дыхательные пути. В состав ротоглотки входит:
Классификация
Опухоль в ротоглотке делится на три вида:
| Доброкачественные новообразования | Неопасные, но причиняют дискомфорт. Устраняются хирургически | Остеохондрома |
| Лейомиома | ||
| Эозинофильная гранулема | ||
| Остроконечная кондилома | ||
| Фиброма | ||
| Одонтогенные опухоли | ||
| Верруциформная ксантома | ||
| Гранулярно-клеточная опухоль | ||
| Пиогенная гранулема | ||
| Рабдомиома | ||
| Нейрофиброма | ||
| Шваннома | ||
| Кератоакантома | ||
| Папиллома | ||
| Липома | ||
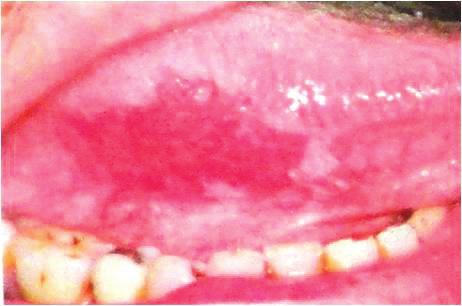
| Предраковые состояния | Есть риск малигнизации, но иногда дисплазия самостоятельно регрессирует | Лейкоплакия. На слизистой возникают белесые или серые точки. Они выпячивают над поверхностью или остаются плоскими |
| Эритроплакия. Образуются красные пятна, которые кровоточат при легком прикосновении | ||
| Раковая опухоль, образующаяся из клеток неороговевающего эпителия | Врач индивидуально подбирает схему лечения | Карцинома, прорастающая только из поверхностного слоя эпителия. Диагностируется в 90% случаев, причем 60% связано с выявлением ВПЧ 16 или 18 штамма |
| Полиморфная низкосортная аденокарцинома | ||
| Аденоидная кистозная карцинома | ||
| Мукоэпидермальная карцинома | ||
| Лимфома |
Рисунок 1. Лейкоплакия
Рисунок 2.1. Эритроплакия
Рисунок 2.2. Эритроплакия
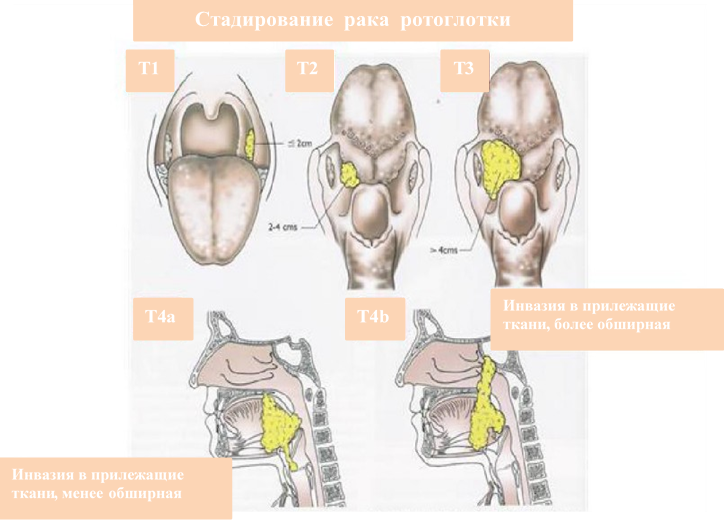
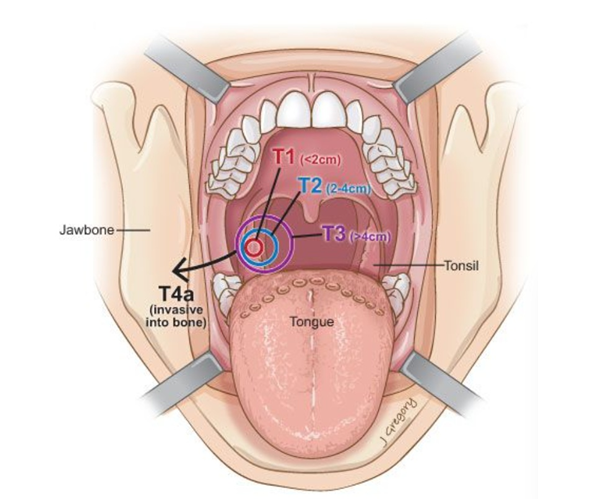
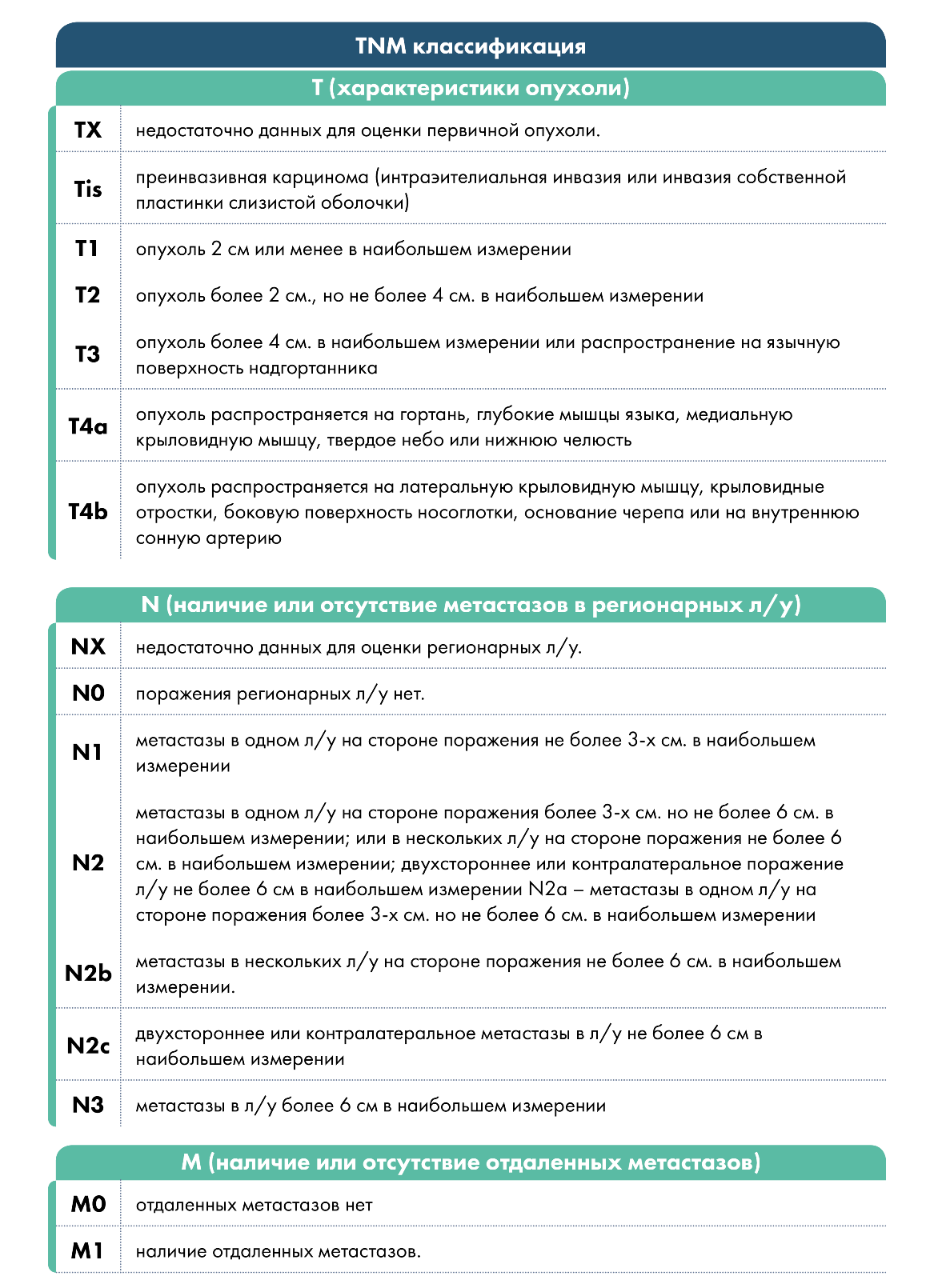
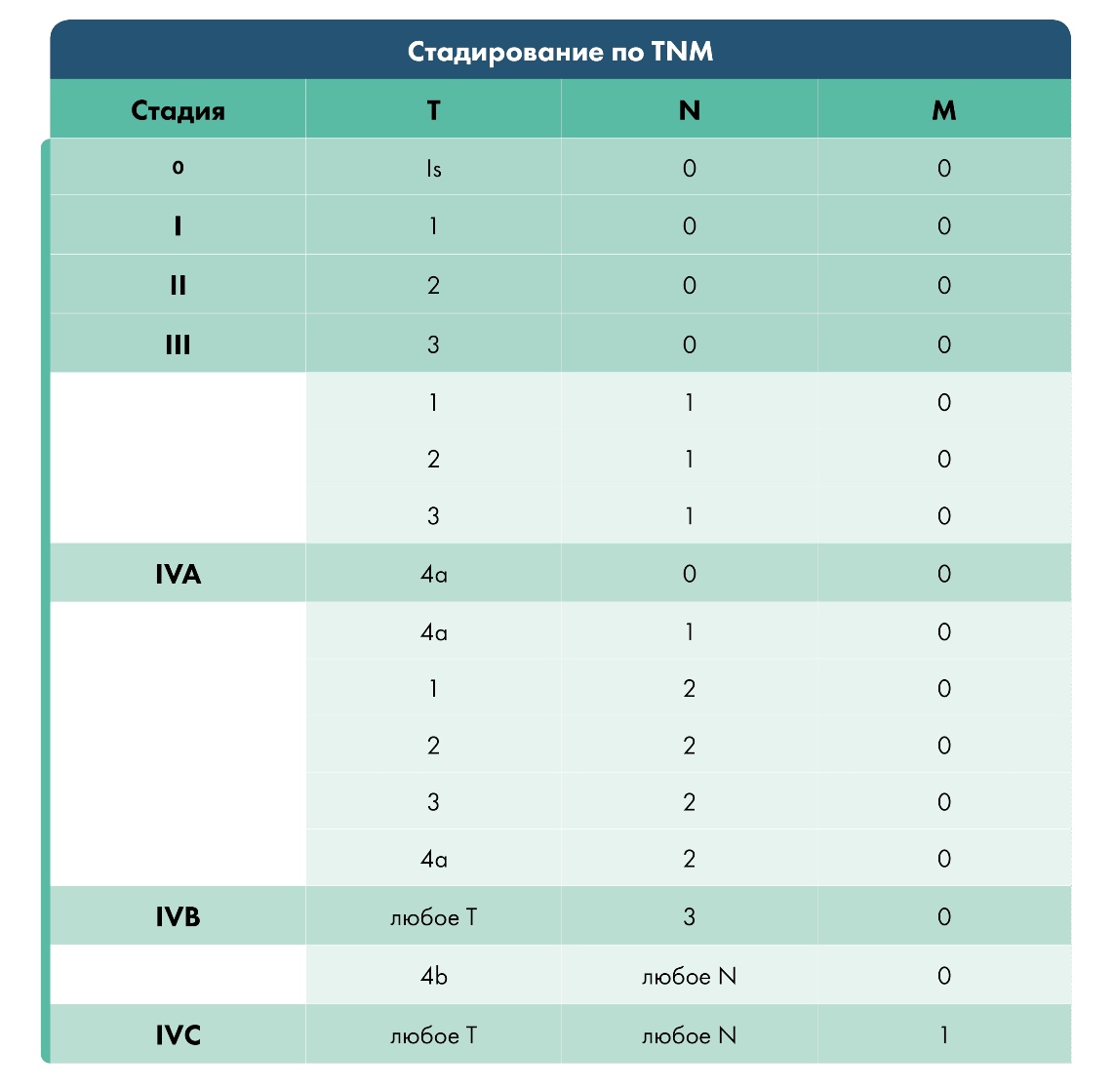
Классификация TNM
Причины возникновения
Заболеваемость раком ротоглотки достигла пика в 2015-2016 году. Диагноз ставился 13% заболевших от общего числа онкологических больных, при этом процент смертности достигал 7,5%. Смертность каждого второго больного обусловлена распространением раковых клеток в полости рта и глотки, а каждого третьего – распространением рака в гортани. На сегодняшний день заболеваемость снизилась и составляет 8,7%, но смертность остается по-прежнему высокой.
Основная причина рака ротоглотки – курение и употребление крепких спиртных напитков. Каждый третий больной является курильщиком со стажем. Токсические вещества в первую очередь проникают в глотку, систематически раздражая слизистую оболочку, разрушая костные структуры.
В группу риска входят:
Симптомы
К сожалению, специфических признаков развития злокачественного новообразования в ротоглотке нет. Пациента должны насторожить следующие симптомы:
Коварство заболевания в латентном течении на первой стадии. Болезнь никак себя не проявляет, поэтому человек не обращается за медицинской помощью. Уже на 2-3 стадиях пальпируемый узелок на шее начинает болеть, ощущаться сильнее. Увеличиваются шейные лимфатические узлы. На 4 стадии рака ротоглотки нарушается дыхательный и глотательный процесс, опухоль распространяется на окружающие ткани. Болезнь обостряется кровохарканьем, стремительной потерей веса, истощением и анорексией. Иногда изо рта идет кровь. Если опухоль сдавила жевательные мышцы или нервные сплетения, движения мышц ограничивается.
Метастазы развиваются быстрее, чем сама опухоль.
Диагностика
После осмотра онколога и стоматолога назначается ряд обследований:
Лечение
В зависимости от стадии заболевания и состояния больного врач назначает химиотерапию, лучевую терапию, операцию, таргетную терапию, иммунотерапию в комбинации друг с другом или отдельно.
После окончания курса лечения пациенты наблюдаются у онколога и стоматолога. Посещение врачей обязательно каждые 3-6 месяцев в течение первых двух лет. Следующие пять лет осмотр проводится раз в полгода-года. Последующие пять лет пациент посещает врача раз в год или чаще при недомогании. Во время посещения доктор анализирует состояние больного, учитывая результаты фиброскопии, ежегодной рентгенографии органов грудной клетки, УЗИ лимфатических узлов, органов малого таза и органов брюшной полости.
Профилактика
Предотвратить онкологию можно, выполняя ряд рекомендаций специалистов. Прежде всего, важно правильно ухаживать за полостью рта и своевременно посещать стоматолога. Врач дважды в год поддерживает чистоту зубов и следит за состоянием десен и мягких тканей.
Поскольку ВПЧ – весомый фактор в развитии рака ротоглотки, важно снизить риск заражения. Для этого необходимо исключить беспорядочные половые связи и ставить вакцину.
Специалисты рекомендуют отказаться от вредных привычек и полностью бросить курить. Сразу после еды необходимо ополаскивать полость рта, а зубы чистить дважды в день. Рациональное питание – залог здоровья, поэтому ежедневно следует потреблять больше овощей и фруктов, кушать цельнозерновой хлеб, а от переработанного мяса, бобовых и курятины лучше отказаться.
Рак миндалины
Рак миндалины является широко распространенной формой рака ротоглотки, причем заболеваемость раком миндалины увеличивается ввиду возрастающей распространенности инфицирования ВПЧ.
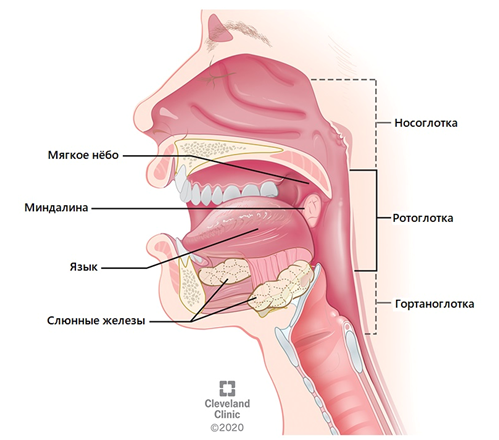
Глотка состоит из трех отделов: носоглотка, ротоглотка и гортаноглотка. Миндалины располагаются в ротоглотке, которая находится в задней части ротовой полости. Выше нее находится носоглотка, и ниже – гортаноглотка.
Анатомия глотки. my.clevelandclinic.org
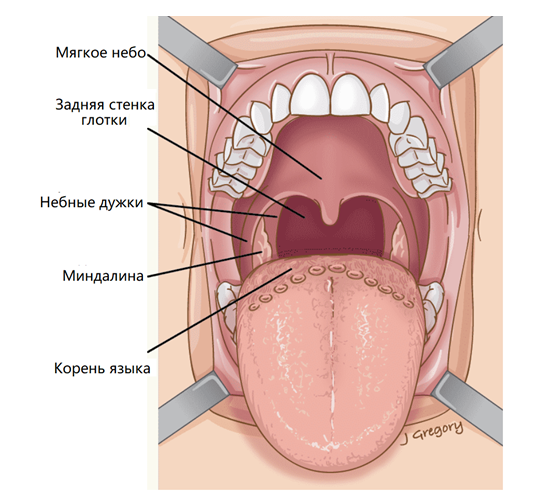
Ротоглотку образуют миндалины, корень языка, мягкое небо и задняя стенка глотки. Миндалины расположены по обе стороны от задней стенки глотки. Они состоят из лимфоидной ткани и выполняют защитную функцию.
Ротоглотка выстлана многослойным плоским неороговевающим эпителием, в то время как миндалины содержат лимфоидную ткань, отсюда рак миндалины является частным случаем плоскоклеточного рака – лимфоэпителиомой.
Анатомия ротоглотки. thancguide.org
Причины появления рака миндалины
Ранее считалось, что курение и алкоголь являются основными факторами риска развития рака миндалины. Но, несмотря на тенденцию сокращения распространенности курения, заболеваемость раком миндалины продолжает расти, особенно у молодых людей. Это связано увеличением числа случаев рака миндалины, связанного с ВПЧ-инфекцией.
Симптомы рака миндалины
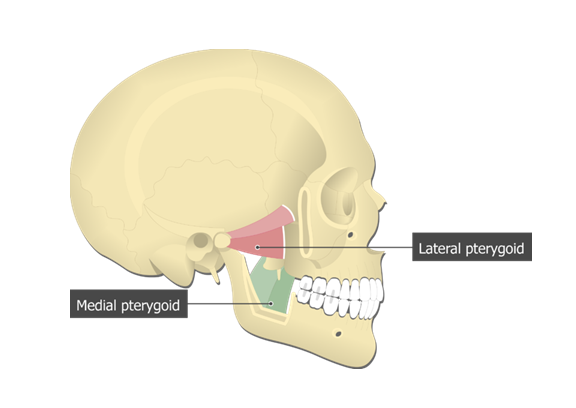
Медиальная (medial pterygoid muscle) крыловидная мышца. getbodysmart.com
Дифференциальная диагностика
Необходимо отличать опухоль миндалин от других заболеваний ЛОР-органов: тонзиллиты, ангина, гипертрофия миндалин.
Диагностика
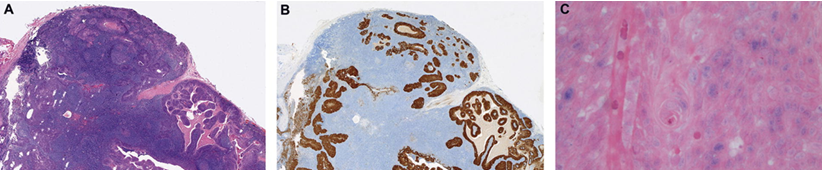
Плоскоклеточная карцинома правой миндалины, связанная с ВПЧ (A), демонстрирующая сверхэкспрессию p16 по данным иммуногистохимии (B) и доказательство наличия ВПЧ высокого риска путем гибридизации in situ (C).
Patients with HPV-related tonsil squamous cell carcinoma rarely harbour oncogenic HPV infection at other pharyngeal sites, SelvamThavaraj et all., ELSEVIER April 2014
Определение стадии
Определение стадии рака осуществляется согласно системе TNM (T – tumor, N – nodulus, M – metastasis), включающей размер первичной опухоли, распространение опухолевых клеток в регионарные (находящиеся рядом с первичной опухолью) лимфатические узлы и в отдаленные области (в легкие, печень). На сегодняшний день в Российской Федерации принята седьмая классификация опухолей (новейшей является восьмая). Связь рака миндалины с ВПЧ-инфекцией также учитывается при стадировании (но только для восьмой классификации) – при сходных морфологических данных опухоли и ее распространении стадия рака миндалины, связанного с ВПЧ-инфекцией, зачастую оказывается ниже, в отличие от рака, связанного с другими факторами. В целом прогноз рака миндалины, ассоциированного с ВПЧ-инфекцией, является более благоприятным.
Стадирование рака миндалины по размеру опухоли – «Т». headandneckcancerguide.org
Лечение
Ранний рак миндалин можно лечить при помощи лучевой терапии либо хирургического вмешательства: небольшие опухоли, ограниченные нормальной тканью миндалины, могут быть излечены удалением миндалины (тонзиллэктомией). Если же опухоль выходит за пределы самой миндалины, то удалению могут подлежать мягкое небо и стенка глотки. В зависимости от наличия опухолевых клеток в лимфатических узлах может быть выполнена лимфатическая диссекция – удаление регионарных лимфатических узлов (для опухолей головы и шеи они находятся на шее). В ином случае опухоль может быть подвергнута облучению без необходимости хирургического вмешательства. Эффективность лучевой терапии и оперативного вмешательства сходная.
Итак, для лечения раннего рака миндалин существует два подхода:
Поздний рак миндалин, прорастающий в окологлоточное пространство, проникающий в кости, основание черепа, медиальную крыловидную мышцу могут сопровождать такие симптомы, как височная боль и тризм (спазм жевательных мышц, приводящий к затруднению открывания рта). Лечение позднего рака чаще сопровождается химиолучевой терапией. Возможен вариант хирургического лечения позднего рака с последующей химиолучевой терапией.
При выполнении оперативного вмешательства решение о необходимости последующего лечения принимается на основе патоморфологического исследования послеоперационного материала. Распространение опухоли за пределы капсулы лимфатического узла, удаление опухоли вне здоровой ткани (опухоль удалена нерадикально, то есть не полностью), значительное распространение опухоли в лимфатические узлы и большой размер первичного очага, а также прорастание опухолью нервов, лимфатических и кровеносных сосудов – все эти характеристики являются предикторами неблагоприятного течения опухолевого процесса и могут потребовать дополнительного послеоперационного лечения в виде повторной операции (в случае, если опухоль удалена не полностью), назначения химиотерапии и/или лучевой терапии.
Для лечения метастатического рака миндалины (М1) не показано проведение оперативного лечения и лучевой терапии. В данном случае основным подходом является системная терапия, выбор которой будет основываться на наличии/отсутствии предыдущего системного лечения, состояния пациента, некоторых характеристик опухоли (экспрессия PD-L1), скорости прогрессии заболевания и некоторых других факторов. К вариантам системной терапии относят химиопрепараты: препараты платины (цисплатин, карбоплатин), фторурацил и таксаны (доцетаксел, паклитаксел); таргетные препараты (цетуксимаб); иммунопрепараты (пембролизумаб, ниволумаб). Комбинация групп препаратов определяется вышеуказанными характеристиками.
При наличии единственного отдаленного метастаза может быть предложена метастазэктомия в дополнение к системной терапии, что, вероятно, сможет увеличить время до последующего возможного прогрессирования заболевания.
Вне зависимости от распространенности рака миндалины пациентам может предлагаться участие в клинических исследованиях.
Пациентам с тяжелыми сопутствующими заболеваниями и/или плохим состоянием здоровья лучше всего проводить поддерживающую терапию.
Осложнения лечения
Действительно, существуют два направления в лечении рака миндалины с одинаковым исходом, но различной техникой: хирургическое лечение и лучевая терапия. Важно отметить, что и осложнения эти подходы будут иметь различные.
Лучевая терапия может осложниться некрозом кости или мягких тканей, проблемами с глотанием, особенно у пациентов с распространенным раком миндалины. Также возможны миелит, тризм, поражение подъязычного нерва и отдаленный риск другого злокачественного новообразования.
Осложнения оперативного вмешательства включают нарушение глотания, образование свищей, недостаточность приживления лоскута, плохое заживление ран и аспирацию пищи и слюны, иногда ведущую к ларингэктомии. Риск тяжелых и/или летальных осложнений после операции выше, чем при лучевой терапии.
К осложнениям системной терапии относят усталость, кожную токсичность, мукозиты, диарею, гепатотоксичность, пневмониты, гипо- и гипертиреозы, миелотоксичность, нейропатии, метаболические нарушения и др.
Прогноз
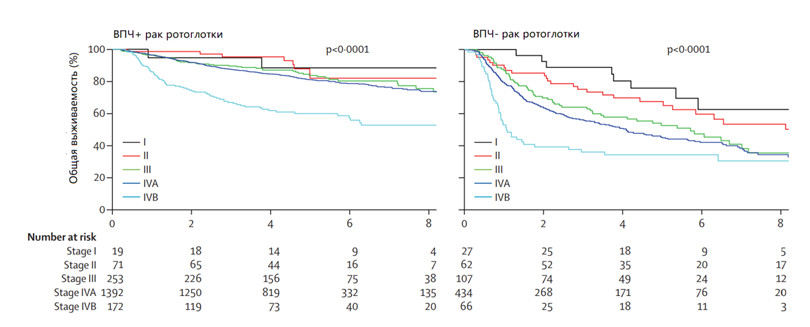
Прогноз для пациентов с ВПЧ-ассоциированным раком миндалины значительно лучше, чем для пациентов с иной этиологией рака. Нельзя с высокой точностью прогнозировать длительность жизни конкретного пациента, но существуют усредненные графики, по которым можно определить, сколько процентов пациентов с определенной стадией живы через n лет: например, почти 90 % пациентов с I стадией ВПЧ-ассоциированного рака ротоглотки живы через 4 года после постановки диагноза, в то же время для ВПЧ-неассоциированного рака ротоглотки с той же стадией только 80 % живы через 4 года после постановки диагноза.
Общая выживаемость ВПЧ-ассоциированного и ВПЧ-неассоциированного рака ротоглотки согласно 7 классификации TNM. ICON-S
Профилактика
Литература
1. NCCN Guidelines with NCCN Evidence Blocks™ – Very Advanced Head and Neck Cancer
2. Treatment of early (stage I and II) head and neck cancer: The oropharynx, Carol R Bradford, MD, FACS, Avraham Eisbruch, MD, Francis P Worden, MD, Uptodate
3. Treatment of locoregionally advanced head and neck cancer: The oropharynx, Francis P Worden, MD, Carol R Bradford, MD, FACS, Avraham Eisbruch, MD, Uptodate
4. Epidemiology, staging, and clinical presentation of human papillomavirus-associated head and neck cancer, Robert I Haddad, MD, Uptodate
5. Treatment of metastatic and recurrent head and neck cancer, Bruce E Brockstein, MD, Everett E Vokes, MD, Uptodate
6. Surgery vs. primary radiotherapy in early-stage oropharyngeal cancer, Catia Pedro et all, ELSEVIER, 2018
9. Development and validation of a staging system for HPV-related oropharyngeal cancer by the International Collaboration on Oropharyngeal cancerNetwork for Staging (ICON-S): a multicentre cohort study, Brian O’Sullivan, Shao Hui Huang, J et all, Lancet, 2016
10. Patients with HPV-related tonsil squamous cell carcinoma rarely harbour oncogenic HPV infection at other pharyngeal sites, SelvamThavaraj et all, ELSEVIER, April 2014
Авторская публикация:
Воропаева Марина Валерьевна
ординатор НМИЦ онкологии им. Н.Н. Петрова
Под научной редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент