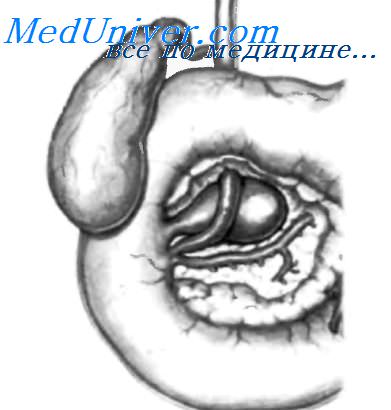
Что такое юкстапапиллярный дивертикул
Что такое юкстапапиллярный дивертикул
Считается, что дивертикулы двенадцатиперстной кишки встречаются редко. Однако установлено, что частота обнаружения дуоденальных дивертикулов зависит от методов диагностики и желания обследующего их выявить. Согласно данным McSherry и Gieen частота дуоденальных дивертикулов, по сообщениям анатомов, рентгенологов и хирургов, достигает 22%, но осложнения дивертикулов и развитие симптомов, требующих оперативного лечения, встречаются реже.
По данным Neil и Thompson, только 10% дивертикулов проявляются клинически и лишь в 1% случаев может потребоваться оперативное лечение.
Дуоденальные дивертикулы обычно описывают как однотипные патологические изменения, лечение которых кажется одинаковым почти во всех случаях. Это мнение является неверным и создает путаницу, особенно среди молодых хирургов. Поэтому авторы считают своим долгом начать с создания классификации дуоденальных дивертикулов, которая бы отражала строение их устья, анатомическую структуру и локализацию. Способ оперативного вмешательства при дивертикулах даенадцатиперстной кишки зависит не только от вышеупомянутых факторов, но йот клинических проявлений (острый это процесс или хронический, плановое хирургическое вмешательство или экстренное, является ли дивертикул случайной находкой во время операции или ятрогенным осложнением и т.д.).
Дивертикулы даенадцатпперстной кишки можно разделить на три группы:
Группа А. Внепросветные дивертикулы. Это наиболее часто встречающиеся дивертикулы. Они образуются при выпячивании слизистого и подслизистого слоев через слабые места в дуоденальной стенке. Подавляющее большинство этих дивертикулов расположено на внутренней, или панкреатической, стенке двенадцатиперстной кишки, где даенадцатиперстная кишка не покрыта брюшиной.
Группа В. Дуоденальные дивертикулы, в которые впадают общий желчный проток и панкреатический проток. Это дивертикулы нисходящей части двенадцатиперстной кишки и редко — нижней горизонтальной части, в которые открываются общий желчный протоки панкреатические протоки. Способы хирургического лечения дивертикулов этой группы совершенно отличны от таковых группы А.
Группа С. Внутрипросветные дивертикулы. Эти дивертикулы образуются полностью внутри просвета двенадцатиперстной кишки. Их внутренняя поверхность, также как и наружная, покрыта слизистой оболочкой двенадцатиперстной кишки. Дивертикулы этой группы врожденные, и способы их лечения отличаются от таковых для групп Аи В. В дальнейшем мы опишем отдельно как основные характеристики каждой группы дивертикулов, так и различные виды хирургических операций, используемых для лечения в каждой из этих групп и подгрупп.
Дивертикулярная болезнь тонкой кишки без прободения и абсцесса (K57.1)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Дивертикул кишки представляет собой мешковидное выпячивание кишечной стенки, которое сообщается с ее просветом.
Примечание 1
Дивертикулярная болезнь включает в себя (для данной подрубрики):
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
II. Приобретенные дивертикулы:
— возникающие в результате заболеваний кишечника или при его повреждениях;
— тракционные дивертикулы;
— ложные дивертикулы.
Этиология и патогенез
Дуоденальные дивертикулы занимают 2-е место после дивертикулов толстой кишки по частоте возникновения среди всех дивертикулов желудочно-кишечного тракта. Нередко они сочетаются с дивертикулами тонкой и толстой кишки, а иногда и всего пищеварительного тракта.
Эпидемиология
Возраст: преимущественно зрелый и пожилой
Признак распространенности: Редко
Соотношение полов(м/ж): 1.3
Что такое юкстапапиллярный дивертикул
75% внепросветных дуоденальных дивертикулов расположены в нисходящей части даенадцатиперстной кишки, 20%— в нижней горизонтальной и 5%— в восходящей части. Устья около 90% внепросветных дивертикулов располагаются на нижнем крае двенадцатиперстной кишки, причем, более 70% локализованы не далее 2 см от большого дуоденального сосочка. Как описано выше, дивертикулярный карман состоит из слизистого и под слизистого слоев. Размеры дивертикулов могут быть различными — от нескольких миллиметров до нескольких сантиметров. Внепросветный дивертикул двенадцатиперстной кишки может расти позади поджелудочной железы, в других случаях от может пенетрировать паренхиму поджелудочной железы или развиваться спереди от нее.
По мере увеличения в размерах он может сдавливать обший желчный проток, панкреатический проток или оба протока одновременно. Дивертикулы, расположенные около фатерова сосочка (перипапиллярно) способны приводить к значительному количеству осложнений. Так как во внепросветном дивертикуле не хватает мышечного слоя, он не способен удалять накапливающуюся в его просвете пищу, что может приводить кразвитию пролежней, изъязвлений, инфицированию, сдавлению т.д. Дивертикулы с тонкой шейкой и распространяющиеся книзу более склонны к осложнениям, чем таковые с широкой шейкой и направленные вверх.
Симптомы внепросветных дуоденальных дивертикулов
Большинство внепросветных дивертикулов бессимптомны и могут быть случайной рентгенологической или эндоскопической находкой. Симптомы, развивающиеся в результате наличия внепросветного дивертикула, обусловлены сдавлением общего желчного протока или панкреатического протока, воспалением паренхимы поджелудочной железы, острым панкреатитом или обострением хронического панкреатита, дуоденальной непроходимостью в результате смещения под тяжестью или натяжением продуцируемой дивертикулом жидкостью, кровотечением в результате изъязвлениядивертикула, острой перфорацией дивертикула и т.д. Интермиттирующая обструкция протоков может вызвать образование желчных камней в результате деконъюгации солей желчных кислот.
Установлено, что у больных с внепросветным дивертикулом увеличивается количество микробных колоний, а также, что образующиеся у них камни обычно являются пигментными.
Диагностика внепросветных дуоденальных дивертикулов
Диагностируют внепросветные дуоденальные дивертикулы с помощью общепринятого рентгенологического исследования желудка и двенадцатиперстной кишки, а также с помощью исследования с двойным контрастированием, релаксационной дуоденографии и эндоскопического исследования даенадцатиперстной кишки. При рентгенологическом исследовании определяют локализацию дивертикула, его размер, форму, направление (восходящее или нисходящее), подвижность, взаимосвязь с поджелудочной железой, взаимосвязь с фатеровым сосочком, время задержки рентгенеконтрастного вещества в просвете дивертикула и чувствительность при пальпации. Эндоскопическое исследование даенадцатиперстной кишки дополняет рентгенологическое и позволяет с большей точностью установить локализацию дивертикула, его близость к большому дуоденальному сосочку, наличие выделения крови из устья дивертикула и др.
Клиническое обследование больного, ультразвуковое исследование, осевая компьютерная томография и эндоскопическое исследование других органов брюшной полости могут помочь в обнаружении некоторых других патологических процессов (желчнокаменная болезнь, язва желудка или даенадцатиперстной кишки, колит идр.), которые могли бы объяснить выявленные убольного симптомы, которые ранее относили за счет имеющегося дивертикула.
Синдром «острого живота», обусловленный острым перфоративнымдивертикулитом, является очень серьезной проблемой не только из-за ухудшения состояния больного и возможного летального исхода, но и потому что чрезвычайно сложно установить диагноз до операции. Послеоперационная летальность при этом осложнении составляет около 50%.
Острый дивертикулит часто пугают с острым панкреатитом, так как при этих заболеваниях отмечается сходство болевого синдрома и повышение уровня амилазы в сыворотке крови. Обзорная рентгенография органов брюшной полости имеет определенное диагностическое значение, поскольку обычно выявляет скопление воздуха в правом верхнем квадранте живота. Это исследование следует дополнить проглатыванием рентгеноконтрастной жидкости, что позволит обнаружить перфорацию даенадцатиперстной кишки, обычно расположенную ретроперитонеально. При этом место выхода контраста в области перфорации обычно совпадает топографически с локализацией скопления воздуха, выявленного при обзорной рентгенографии вретроперитонеальном пространстве. Обследование больного дополняют лабораторными анализами и осевой компьютерной томографией.
Необходимо подчеркнуть, что если хирург недостаточно информирован, он может не диагностировать перфоративный дуоденальный дивертикулит даже при открытой брюшной полости. В медицинской литературе приводятся многочисленные случаи острого перфоративного дуоденального дивертикулита, когда он не был выявлен у пациентов, подвергнутых лапаротомии. Для подтверждения диагноза острого перфоративного дивертикулита двенадцатитиперстной кишки во время операции обязательно надо произвести широкую мобилизацию по Vautrin— Kocher, поскольку перфорация дивертикула происходит обычно в забрюшинное пространство и может быть обнаружена лишь после мобилизации по Vautrin—Kocher, которая позволяет выявить наличие забрюшинной флегмоны пли окрашенной желчью жидкости в забрюшинном абсцессе.
Дивертикулы желудочно-кишечного тракта
Также стенка дивертикула может состоят из тех же слоев, что и стенка органа, или быть без мышечного слоя. Соответственно их подразделяют на истинные и псевдодивертикулы.
Дивертикулы в желудочно-кишечном тракте могут располагаться на всем протяжении, что вызывает различные клинические проявления и осложнения, в зависимости от уровня.
В пищеводе дивертикулы встречаются на всем протяжении. В зависимости от расположения они и классифицируются:
1. Глоточно-пищеводные
2. Фарингоэзофагеальные
3. Эпибронхиальные (бифуркационные, среднепищеводные)
4. Наддиафрагмальные [1]
В зависимости от причин возникновения они делятся:
1. Пульсионные (из-за нарушений перестальтики)
2. Тракционные (в связи с возникновением рубцовых изменений при воспалении)
Причинами развития дивертикула пищевода могут быть:
1. Рефлюкс–эзофагиты
2. Инфекционное поражение (туберкулез, грибковая инфекция)
3. Травма
4. Воспалительные процессы в близлежащих органах (медиастенит) [2]
Симптоматика зависит от локализации выпячивания
Наиболее ярко проявляется дивертикул Ценкера (в области глоточно-пищеводного перехода). Развивается дисфагия (нарушение прохождение пищи, тошнота), появляется неприятный запах изо рта, изменение тембра голоса. При расположениях дивертикула в нижней трети пищевода могут быть боли в области сердца, бронхоспазм, одышка.
Дивертикулы пищевода могут сопровождаться медиастенитом (воспалением средостения), флегмоной шеи, формированием свища и сепсисом, эрозированием слизистой и развитием рака пищевода.
Основным методом диагностики является рентгенологическое исследование (осмотр в рентген аппарате после приема контрастного вещества). Дополнительным методом является эзофагоскопия эндоскопическая ( осмотр в просвете зондом с видеокамерой), которая позволит осмотреть состояние слизистой у дивертикула, однако проводить его нужно крайне осторожно, в связи с опасностью перфорации.
В современной медицине используют лапароскопическую технику удаления дивертикулов пищевода – торакоскопию, когда на теле выполняется лишь несколько небольших разрезов, а само удаление проходит внутри грудной полости. Это позволяет сократить сроки реабилитации пациентов.
Дивертикулы толстого кишечника
В толстом кишечнике дивертикулы чаще встречаются в левом отделе кишечника (сигмовидной кишке).
Возникновение их связано с изменением эластичности стенки кишки, повышенным содержанием в рационе человека рафинированной пищи и минимизации пищевых волокон. При повышении внутрипросветного давления в кишке, слизистая пролабирует через слабые места (обычно это место выхождения сосуда в стенке кишечника). Дивертикулы реже встречаются у вегетарианцев и чаще у людей с проявлением дисплазии (растяжимости) соединительной ткани (особенно такие заболевания, как поликистоз почек, синдром Марфана).[3]
Дивертикулярная болезнь толстого кишечника проявляется лишь при воспалении в стенке дивертикула. Клинически это вздутие живота, боли в нем, нарушение стула, в том числе, диарейный синдром.[8]
Осложнения
При ярко выраженном воспалении возникает кровотечение, в связи с интимным расположением сосуда в стенке дивертикула, кишечное кровотечение порой лечиться хирургически.[7]
Возможно возникновение паракишечного инфильтрата, а порой и абсцесса. При перфорации дивертикула возникает каловый перитонит.[9,10]
Основным диагностическим методом дивертикулярной болезни толстой кишки является фиброколоносокопия – внутрипросветный осмотр кишки, а также осмотр состояния слизистой у дивертикулов. Дополнительно может применяться ирригоскопия (осмотр на рентгенаппарате, после введения контрастного вещества в клизме). Также с целью уточнения применяются такие методы, как виртуальная фиброколоноскопия (когда осмотр проходит в аппарате МРТ, а компьютерная программа сама создает картинку кишечника в просвете).
Лечение
Хирургическое лечение дивертикулярной болезни применяется лишь при осложнениях.
Пациентам при наличии дивертикулов в толстой кишке назначается высокошлаковая диета с дополнительным введением пищевых волокон.
При индивидуальных особенностях и клинических проявлениях в виде болей, спазмов в животе применяют препараты месалазина, систематически, курсами.[11] Хороший эффект дает применение пробиотиков, спазмолитиков и прокинетиков (препаратов, снижающих спазм в кишечнике, регулирующих синхронную работу мышечной стенки кишки).
Регулярное опорожнение кишечника и соблюдение диеты минимализирует возможность возникновения дивертикулов кишечника. Проведенные клинические исследования показали снижение заболеваемостью дивертикулярной болезнью при их приеме. Волокна ускоряют транзит (продвижение каловых масс по кишечнику), уменьшают запоры, тем самым способствуют снижению напряжения на стенку кишечника.
Дивертикулы тонкой кишки
Распространенность дивертикулов тонкой кишки населения планеты составляет 0,5–2,3%[5].
Дивертикулы двенадцатиперстной кишки (ДПК)
Дивертикулы двенадцатиперстной кишке чаще приобретенные, возникают у лиц старше 50 лет. При воспалении вызывают боли в правом подреберье, иррадиирующими в левую лопатку.
Данный дивертикул находится в непосредственной близости к фатеровому сосочку в ДПК, вирсунговому протоку. При воспалении и отеке может вызвать механическую желтуху, острый панкреатит, холангит.
Дивертикулы тощей и подвздошной кишки.
Обычно являются случайной находкой при рентгенологических исследования, не дают клинической симптоматики.
В диагностике большое значение придается видеокапсульной эндоскопии, позволяющей четко определить изменение слизистой в том числе. Методом выбора может служить компьютерная томография. Лапароскопия также используется для диагностики, при этом нередко – одновременно с его удалением.
Тактика зависит от клинических проявлений.
Кровотечение. Кровотечение может возникнуть при любом расположении дивертикула. Кровь, выделяемой крови чаще темно-бордовый (в связи с высоким расположением источника кровотечения – тонкая кишка). Для диагностики кишечного кровотечения применяют эндоскопические методы (лапароскопия, видеокапсульная эндоскопия) и ангиографию (введение контрастного вещества в кровь и осмотр в рентгенаппарате сосудов, питающих данный участок тонкой кишки). Лечение чаще оперативное (удаление пораженного участка тонкой кишки или попытка ушития кровеносного сосуда).
Кишечная непроходимость. Чаще осложнение такое встречается у маленьких дитей, при завороте дивертикула. Кишечная непроходимость может быть вызвана энтеролитами (кишечными каловыми камнями), спайками, возникающими от воспаления дивертикула (дивертикулита). При данном осложнении также проводится хирургическое лечение (удаление дивертикула и, возможно, резекции части кишки).
Дивертикулит. Нередко энтеролиты (плотные каловые камни) служат причиной воспалительных изменений в дивертикуле, вызывают ущемление или застой в сосудах, питающих стенку кишечника. В этом случае лечение может ограничиться антибиотикотерапией, противовоспалительным лечением, при отсутствии эффекта и перфорации дивертикула и формировании абсцесса лечение оперативное.
Абсцесс и перитонит. При прогрессировании воспалительного процесса в дивертикуле развивается абсцесс, перфорация которого приводит к перитониту. Лечение оперативное: выполняется резекция участка кишки с воспаленным дивертикулом с последующей антибиотикотерапией.
Механическая желтуха и панкреатит. Эти осложнения развиваются при воспалении парафатерального дивертикула. В этом случае назначается антибиотикотерапия, а при отсутствии эффекта –хирургическое лечение.
Дивертикул двенадцатиперстной кишки, симулировавший кисту поджелудочной железы
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Введение
Дивертикулы возникают в слабых местах стенки, чаще в туннелях, образуемых сосудами, пенетрирующими мышечный слой. Близость к кровеносным сосудам создает высокий риск кровотечения [4, 7]. Именно поэтому клиническое значение заболевания состоит в возможности развития осложнений, в том числе угрожающих жизни [2].
В диагностике дивертикулов пищеварительного тракта (они могут возникать в любом полом органе, но, как показывает статистика, чаще встречаются в толстой кишке) ведущее место занимает рентгенологический метод, поскольку эндоскопическое исследование заметно уступает в точности. Так, эзофагогастродуоденоскопия (ЭГДС) выявляет заболевание, например в двенадцатиперстной кишке, лишь у 1/3 из числа больных, которым диагноз установлен рентгенологически. Для желудка этот показатель еще ниже [4].
В последние годы накоплен достаточно большой опыт ультразвуковой диагностики патологических состояний и заболеваний желудочно-кишечного тракта [1, 3, 5, 6]. Вместе с тем в доступной литературе мы не встретили ни одного случая успешной ультразвуковой диагностики дивертикулов желудка или двенадцатиперстной кишки.
В настоящем сообщении хотим поделиться наблюдением, подтвердившим возможность эхографической диагностики дивертикула двенадцатиперстной кишки.
Описание случая
Больная А., 66 лет, обратилась с жалобами на непродолжительные, периодически возникающие ноющие боли в эпигастрии и правом подреберье, не связанные с приемом пищи, ощущение горечи во рту, отрыжки воздухом и пищей, изжогу, тошноту. Из анамнеза известно, что в 1982 г. произведена операция холецистэктомии по поводу желчнокаменной болезни. В последующем чувствовала себя хорошо, не обследовалась, не лечилась. Описанные выше жалобы беспокоят в течение последних 4-5 нед, в связи с чем обратилась к врачу в поликлинику по месту жительства, где при УЗИ органов брюшной полости выявлена киста поджелудочной железы.
При обращении: состояние удовлетворительное, повышенного питания, кожные покровы и видимые слизистые чистые, нормальной окраски. Со стороны сердечно-сосудистой системы и легких отклонений не выявлено. Пульс 79 уд. в 1 мин, ритмичный, хорошего наполнения. АД = 135/90 мм рт. ст. Язык влажный, обложен серым налетом. Живот мягкий, умеренно болезненный при пальпации в эпигастрии. Печень не увеличена, не пальпируется. Стул со склонностью к запорам. Дизурии нет. В клиническом и биохимическом анализах крови диагностически значимых отклонений от нормы не выявлено.
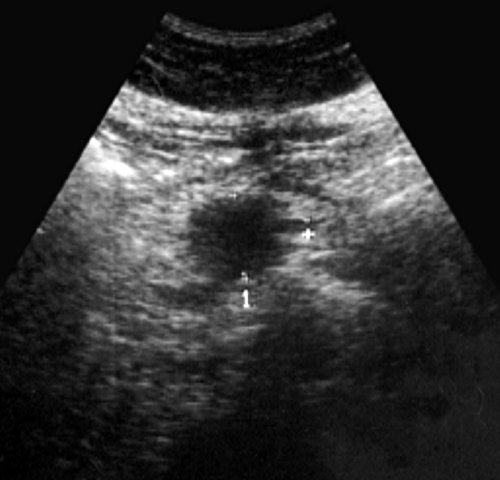
При УЗИ органов брюшной полости: печень в размере не увеличена (4,3-13,3 см), контур ее ровный, паренхима с умеренно выраженными явлениями жировой инфильтрации. Очаговой патологии не выявлено. Внутрипеченочные желчные протоки и вены, портальная (0,9 см) и селезеночная (0,4 см) вены не расширены. Холедох визуализируется фрагментарно, диаметр не превышает 0,8 см. Желчный пузырь не визуализируется (оперативно удален). Поджелудочная железа нормальных размеров (2,9-1,6-2,1 см), контур ровный, равномерно диффузно уплотнена. Вирсунгов проток не расширен. Диаметр сечения пищеварительного тракта на уровне пищеводного отверстия диафрагмы 1,6 см. В желудке натощак много слизи, стенка его не утолщена (0,3-0,5 см). На уровне наружного контура головки поджелудочной железы визуализируется округлой формы с ровными контурами пониженной эхогенности образование с нежной внутренней структурой размером 2,1×3,2 см (рис. 1). При полипозиционном исследовании выявить связь данного образования с головкой железы не удалось. В то же время, локально, на уровне данного образования толщина стенки дистального отдела луковицы двенадцатиперстной кишки составила 0,5 см (в остальных отделах 0,2-0,3 см). Селезенка не увеличена, структура ее однородная. Свободная жидкость в брюшной полости не определяется. Брюшной отдел аорты нормального диаметра (1,8 см). Парааортальные лимфатические узлы не визуализируются. Заключение: состояние после холецистэктомии. УЗ-признаки стеатоза печени, грыжи пищеводного отверстия диафрагмы. Киста головки поджелудочной железы? Для исключения патологии желудка и двенадцатиперстной кишки показано проведение рентгенологического и эндоскопического исследований.
Рис. 1. Эхограмма дивертикула двенадцатиперстной кишки, симулировавшего кисту поджелудочной железы.
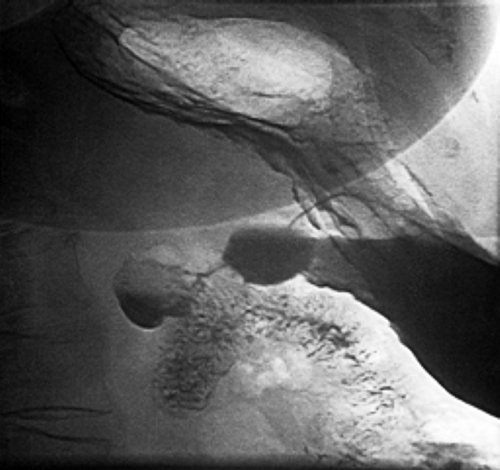
При рентгеноскопии желудка и двенадцатиперстной кишки: акт глотания не нарушен. Пищевод свободно проходим, определяется значительных размеров (до 7 см) грыжа пищеводного отверстия диафрагмы с выраженным рефлюкс-эзофагитом и забросом содержимого желудка в дистальный отдел пищевода, увеличивающаяся в размерах в положении лежа на животе. Желудок обычно расположен, натощак содержит слизь и жидкость. Складки слизистой утолщены, извиты, по задней стенке и большой кривизне в кардиальном отделе образуют зубчатость. Привратник свободно проходим, отмечается пролабирование слизистой желудка в луковицу двенадцатиперстной кишки. В нисходящей ветви петли двенадцатиперстной кишки определяется дивертикул на ножке размером 3 см с большим количеством слизи в нем (рис. 2). Луковица двенадцатиперстной кишки раздражена, бариевая взвесь очень быстро проходит ее, отмечается обратный заброс бариевой массы в желудок. Заключение: скользящая грыжа ПОД. Рефлюкс-эзофагит. Гастрит. Дуоденит. Дуоденогастральный рефлюкс. Дивертикул петли двенадцатиперстной кишки с признаками дивертикулита. От проведения ЭГДС пациентка категорически отказалась.
Рис. 2. Рентгенограмма дивертикула петли двенадцатиперстной кишки.
Вывод
Рассматриваемый случай интересен тем, что большой дивертикул двенадцатиперстной кишки при ультразвуковом исследовании симулировал кисту поджелудочной железы. Кисты (псевдокисты) поджелудочной железы встречаются значительно чаще дивертикулов, поэтому вполне естественно заключение о наличии у больной кисты. Однако отсутствие указаний в анамнезе на острый или хронический панкреатит, неудачная попытка проследить связь выявленного жидкостного образования с головкой поджелудочной железы при полипозиционном исследовании, локальное утолщение дуоденальной стенки позволили высказать предположение о возможной прочей патологии и назначить дообследование.
Таким образом, при выявлении в процессе эхографии объемного жидкостного образования поджелудочной железы (в проекции железы) в алгоритм дифференциально-диагностического поиска необходимо включать патологию желудка и двенадцатиперстной кишки, не забывая о дивертикулах, поскольку, как справедливо замечает С.В. Герман, «Ключом к ранней диагностике дивертикулов пищеварительного тракта является высокий индекс подозрения заболевания» [2].
Литература
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.