Не нужно бояться хронического аутоимунного тиреоидита
В практике эндокринолога существует 2 страшилки: гормоны и хронический аутоимунный тироидит (ХАИТ). И если гормоны бывают разные, среди них могут попасться те, которых опасаться следует, то опасность ХАИТа явно переоценена.
Что такое ХАИТ? Это выработка организмом антител к своей щитовидной железе. Антитела долгое время атакуют ни в чём неповинный орган и очень часто могут уничтожить его совсем. Страшно.
Первый кошмар, с которым сталкиваются пациенты – повышение антител к тиреопероксидазе (ТПО). Причём, нормальные значения антител очень низкие (обычно до 6 ед), на этом фоне даже 30 ед кажутся кошмаром. Между тем, изолированное повышение антител к ТПО (т.е. если уровень гормонов ТТГ, Т4 свободного и Т3 свободного находятся в пределах нормы), ещё не повод для лечения.
С антителами к тиреоглобулину (ТГ) ситуация ещё интереснее: они к ХАИТу отношения сами по себе не имеют, могут подняться «за компанию». Изолированное повышение антител к тиреоглобулину (когда антитела к ТПО не повышены) диагностически значимо только при полностью удалённой щитовидной железе. В остальных ситуациях это случайная находка, скажем так «личное дело самого организма, не касающееся эндокринолога».
Второй «кошмар» ХАИТа: изменения на УЗИ. Они обычно очень красочно описываются врачами, будя разные ассоциации у пациентов. На самом деле, врачи просто описывают типичную ситуацию, которая происходит со щитовидной железой, если она в беде.
Только по УЗИ диагноз ХАИТа поставить нельзя.
Чем грозят человеку изменения щитовидной железы при ХАИТе? Ничем. В рак это состояние не перерастёт, оперировать его не надо, на другие органы не расползётся.
Когда антитела к ТПО всё-таки имеют значение?
И вот мы плавно подошли к третьему кошмару ХАИТа: пожизненная заместительная гормональная терапия (ЗГТ). Звучит ужасно, но на деле это означает всего одна таблетка с утра. Ограничений и противопоказаний, в принципе, нет никаких.
Четвёртый кошмар ХАИТа – набор веса на ЗГТ. Его не будет. Вы просто заменяете натуральный гормон искусственно произведённым. К счастью, произведённым очень хорошо, поэтому организм разницу не чувствует и живёт себе дальше.
Следует отметить, что ХАИТ был впервые описан японцем Хашимото (поэтому заболевание иногда и называют тироидит Хашимото) в 1912 году, ЗГТ пациенты получают уже не менее 30-ти лет. За это время по препаратам накоплен обширный материал, подтверждающий, что они не влияют ни на продолжительность жизни, ни на её качество.
Наблюдаться с ХАИТом обязательно нужно, но кратность обследований должен определить врач индивидуально. Она зависит от нескольких причин: возраста, уровня ТТГ исходно, назначенной дозы препарата. Скажем сразу, что ежегодное УЗИ в этот список однозначно не войдёт.
Автор: Эндокринолог, кандидат медицинских наук Таныгина Наталья Ивановна.
Как проходит исследование органов грудной клетки?
С осмотром грудной клетки знакомы все. Некоторые люди проверяют органы грудной клетки регулярно из-за проблем со здоровьем, а кто-то ограничивается обязательной флюорографией раз в год для справки на работу. Однако, исследование органов грудной клетки бывает разное: это может быть рентген, КТ, эндоскопия и даже операция. Чем они отличаются, и в каком случае какой вариант назначают? Давайте разбираться.
Рентген при осмотре грудной клетки
Самый простой способ исследовать внутренние органы — сделать снимок при помощи специального оборудования. В зависимости от типа и мощности прибора снимки будут разного качества и глубины:
Для ФЛГ и рентгена вас попросят раздеться и встать перед устройством, которое сделает снимок. Нужно снять все украшения с шеи, так как на снимке они будут перекрывать тело.
Для ультразвукового исследования тело покрывают гелем, чтобы датчик лучше скользил, и исследуют им нужный участок груди.
Использование томографии
Томография — один из ключевых неинвазивных методов осмотра грудной клетки. Его несомненные преимущества: высокое качество изображения и практически полная безопасность для пациента. Для исследования органов грудной клетки используют два типа томографии:
В сети наших диагностических центров, перед проведением КТ вас попросят заполнить договор на оказание медицинских услуг, согласие на обработку персональных данных и анкету с информацией о состоянии вашего здоровья — последнее поможет врачу-рентгенологу сделать упор на важные моменты при исследовании.
Дальше вас будет сопровождать рентгенолаборант. Он расскажет вам о ходе исследования, после чего проводит в раздевалку. Обычно для проведения томографии не нужно раздеваться полностью: достаточно снять одежду с металлическими предметами (молниями и пуговицами), обувь, очки и украшения.
Вас проводят в кабинет, где вы ляжете на стол томографа. Лаборант будет наблюдать за ходом исследования. Так что если вам вдруг станет плохо, сможете попросить остановить исследование. Но если противопоказаний нет, пациент всегда чувствует себя комфортно. Всё, что от вас требуется: слушать команды лаборанта и задерживать дыхание в нужный момент. Если при выполнении МРТ нужно лежать неподвижно, то при КТ небольшие движения не будут искажать готовый снимок.
Если нужно провести исследование с контрастом, то после серии снимков лаборант введёт вам контрастное вещество внутривенно — количество зависит от вашего веса. После этого процедуру возобновляют на пару минут.
Всё исследование длится не более пятнадцати минут. После этого лаборант вновь заходит в кабинет, помогает вам подняться и провожает в раздевалку. Заключение с расшифровкой готово сразу после проведения процедуры.
Эндоскопия в исследованиях лёгких
В рамках эндоскопии, через естественные пути в организм вводят инструмент с камерой. Изображение хорошего качества передаётся на монитор, благодаря чему можно рассмотреть нужный участок.
Бронхоскопия — единственный метод безоперационной эндоскопии грудной клетки. Она используется как для диагностики, так и для лечения. С помощью эндоскопа можно удалить слизь, гной и инородные тела, ввести лекарственные препараты, а также взять мокроту и образцы ткани для анализа.
Исследование нельзя проходить при дыхательной недостаточности, обострении астмы, аневризме, инфаркте и нарушениях свёртываемости крови. А перед обследованием вам обязательно назначат анализы:
Исследование органов грудной клетки с помощью операций
Разумеется, ни один врач не будет проводить полостную операцию просто для осмотра. Но есть два вида эндоскопии, которые выполняются под общим наркозом через разрезы грудной клетки:
Нельзя не упомянуть пункции плевральной полости и биопсию плевры. Доктор вводит в тело иглу и берёт на анализ кусочек ткани или плевральную жидкость.
Более серьёзный вид оперативного обследования — торакотомия. Врач самостоятельно осматривает все внутренние органы, вскрыв грудную клетку. Существенный плюс торакотомии — возможность взять образцы любых тканей на обследование и оперативное выполнение лечения.
В каких случаях назначают обследования
Чем проще исследование органов грудной клетки, тем чаще его назначают. Флюорографию рекомендуют проходить раз в год для профилактики. Если по работе вы контактируете с людьми и продуктами питания, результаты ФЛГ потребуются для доступа к работе.
Другие виды обследований без серьёзных показаний вам никто не назначит. ОРЗ или ангина — не повод делать эндоскопию и МРТ. При пневмонии могут назначить томографию и бронхоскопию. А другие виды исследований назначаются при серьёзных и опасных симптомах:
Противопоказаний у исследований совсем немного:
Исследования необходимы при серьёзных заболеваниях, так как без них будет тяжело установить причины недугов. Кроме того, почти все виды обследований позволяют сразу же провести лечение, если оно возможно. Поэтому, несмотря на сложность их проведения, они пользуются большой популярностью при всех болезнях дыхательной системы.
Узловые образования щитовидной железы: современные принципы диагностики и хирургического лечения
В данной статье описаны основные причины узловых образований щитовидной железы, механизм их образования. Основной акцент автора сделан на современные методы диагностики и лечения узловых образований щитовидной железы.
В последние десятилетия отмечается неуклонный рост числа пациентов с патологией щитовидной железы. Исследования, проводимые как у нас в стране, так и зарубежом, показывают, что истинного увеличения частоты эндокринных заболеваний не произошло, просто повысилось качество их диагностики. Сейчас каждый пациент может выполнить ультразвуковое исследование или сдать анализ для определения гормонов щитовидной железы. Зачастую УЗИ щитовидной железы проводится пациентам просто «заодно» с исследованием других органов. Улучшенная диагностика дает свой результат: по статистике у каждого второго- третьего жителя нашей страны есть признаки заболевания щитовидной железы. Между тем, повышения смертности от заболеваний щитовидной железы в последние десятилетия не отмечено.
Узлы щитовидной железы являются наиболее часто встречающимся видом патологии этого органа. Узлом называется участок, отличающийся по плотности или цвету при ультразвуковом исследовании от остальной ткани щитовидной железы и имеющий четкие границы. Если мы ощупываем железу и чувствуем в ней уплотнение с четкими границами- это узел. Если мы делаем УЗИ и видим светлое или темное пятно на фоне остальной ткани железы- это тоже узел. Увеличение обьема щитовидной железы, равно как и наличие в ней узлов, обозначается термином «зоб». О диффузном зобе говорят, когда ткань железы увеличена равномерно и не содержит никаких уплотнений. Узловым зобом называют ситуацию, сопровождающуюся появлением узлов в ткани железы. По современным данным, при ультразвуковом исследовании у 30-67% жителей Росси в ткани щитовидной железы могут быть выявлены узлы. В подавляющем большинстве случаев (95%) узлы эти являются доброкачественными, и только у 5% пациентов они представляют собой злокачественные опухоли. С возрастом частота выявления узлов возрастает. У детей узлы щитовидной железы- редкость, в то время как в возрасте 60 лет и старше до 80% людей имеют узлы. Но у детей и мужчин злокачественные узлы выявляются в 2 раза чаще, чем у взрослых и женщин соответственно. Соотношение мужчин и женщин примерно 1:10.
Узловые образования могут быть как доброкачественными (коллоидные узлы, фолликулярные аденомы, кисты и воспалительные заболевания щитовидной железы), так и злокачественными (рак щитовидной железы- папиллярный, фолликулярный, В-клеточный, медуллярный, анапластический и др).
Причины возникновения узлов
В настоящее время считается, что основной причиной возникновения узлов щитовидной железы является хроническая нехватка йода в пище. Йодная обеспеченность населения влияет на количество доброкачественных узлов щитовидной железы (так называемых коллоидных узлов). Часть узлов, в основном представленная опухолями, возникает после воздействия потока ионизирующего излучения на организм человека. Определенное значение имеет и наследственность. Известно, что у родственников пациентов с заболеваниями щитовидной железы вероятность выявления узлов повышена.
Механизм появления узлов
По механизму появления узлы щитовидной железы можно разделить на две основные группы- опухоли и «не-опухоли». Опухолевые узлы появляются из-за возникновения мутации в одной из клеток щитовидной железы (А, В, или С-типа). Причиной мутации является повреждение генетического материала клетки, находящегося в ее ядре. Это повреждение может быть вызвано радиацией, воздействием некоторых химических веществ (например, тяжелых металлов). В ряде случаев такие мутации могут передаваться по наследству. Доброкачественные опухоли, увеличиваясь, раздвигают окружающую ткань щитовидной железы. Увеличение опухоли приводит к атрофии ткани железы вследствие сдавления ее тканью опухоли. Клетки доброкачественного образования не приобретают способности к инфильтративному росту, т.е. проникновению между клетками щитовидной железы. Основным свойством злокачественных опухолей является возможность инфильтративного роста. Опухоль может врастать не только в щитовидную железу, но и в окружающие органы- трахею, пищевод, мышцы, сосуды.
Метастазирование происходит гематогенным и лимфогенным путем. Свойства опухоли напрямую зависят от типа клетки, в которой произошла мутация. А-клетки являются источником возникновения фолликулярных аденом и карцином, папиллярной карциномы, анапластичского рака, В-клетки (клетки Гюртля) дают начало Гюртле-клеточным аденомам и карциномам, а С-клетки- медуллярной карциноме щитовидной железы.
Современные методы диагностики
А. Осмотр: осмотр позволяет выявить увеличение щитовидной железы, асимметрию размеров долей, характерную для наличия узлов, увеличенных лимфоузлов, а также ряд других важных для диагностики признаков (нервозность и суетливость пациента, экзофтальм, характерный для тиреотоксикоза блеск глаз и т.д.). Важна информация о быстром росте выявленного узла, появление осиплости голоса, кашля, нарушений при глотании и дыхании.
Б. Ультразвуковое исследование (УЗИ) является следующим этапом диагностического процесса. В ходе исследования возможно выявление участков неоднородности в ткане щитовидной железы размером 2-3 мм. Чувствительность УЗИ значительно превышает возможности пальпации. Известно, что у 20-50% пациентов с одиночным узлом, выявленным при пальпации, УЗИ позволяет выявить дополнительные узлы. Важно при проведении УЗИ выполнить и доплеровское исследование, т.е. исследование интенсивности кровотока внутри узла. Основное предназначение УЗИ при обследовании пациентов с узлами- выявить тех, кому необходимо проведение ТАБ. По современным представлениям, образования размером меньше 1 см можно не подвергать дальнейшим исследованиям. Все узлы, диаметром 1 см и более- подлежат проведению исследования клеточного состава узла- тонкоигольной аспирационной биопсии (ТАБ). Никакие другие методы исследования, кроме биопсии, не позволяют надежно исключить злокачественность узла.
В. Тонкоигольная аспирационная биопсия. Методика исследования заключается в следующем. Под контролем УЗИ врач проводит пункцию (укол) в узел щитовидной железы щитовидной железы тонкой иглой, подсоединенной к пустому шприцу. После того, как кончик иглы оказывается внутри узла, врач несколько раз аспирирует (всасывает) содержимое узла шприцем. Затем игла извлекается и содержимое узла наносится на лабораторные стекла. Чаще всего производится 2-3 укола в разные участки узла для получения достаточного количества биологического материала и исключения возможности ошибки. Вся процедура занимает не боле 1 минуты и прекрасно переносится всеми пациентами. На место укола наклеивается стериальная наклейка и через 5-10 минут пациент может отправляться по своим делам. Через 2 часа после биопсии можно мыться, заниматься спортом и т.д.Результатом ТАБ является получение цитологического заключения, описывающего природу узла. В настоящее время, согласно современным классификациям, практически все цитологические заключения сводятся к 5 основным вариантам:1. «Коллоидный узел». Пунктированный узел является доброкачественным неопухолевым образованием. Признаков рака нет, как нет и вероятности «перерождения» узла в злокачественную опухоль.2. «Тиреоидит Хашимото» («Аутоиммунный тиреоидит». Пунктированное образование является участком воспалительных изменений в ткани щитовидной железы. Признаков злокачественного роста нет, ситуация совершенно благоприятна.3. «Фолликулярная опухоль». Ситуация подозрительна в отношении наличия злокачественного процесса в пунктируемом узле. Известно, что среди фолликулрных опухолей 85% представлены аденомами (т.е. являются доброкачественными), а 15%- карциномами. 4. «Папиллярная карцинома», «Медуллярная арцинома», «Плоскоклеточная карцинома», «Анапластическая карцинома», «Лимфома». Пунктированный узел является злокачественной опухолью. 5. «материал неинформативен». Подобные ответы составляют 4-5 % заключений. Проводят повторное исследование.
Г.Исследование крови на уровень гормонов. Для решения вопроса о состоянии функции щитовидной железы достаточно определения уровня тиреотропного гормона (ТТГ) в крови. При отклонении уровня ТТГ за пределы установленной нормы пациенту рекомендуют провести исследование уровня свободных фракций гормонов Т3 (трийодтиронина) и Т4 (тироксина) для уточнения диагноза. Также проводится определение титра антител к ткани щитовидной железы- антител к тиреопероксидазе (АТ к ТПО). Поышенный титр антитл свидетельствует о наличии у пациента аутоиммунной реакции, позволяет выявить некоторые заболевания щитовидной железы- аутоиммунный тиреоидит. Повышение уровня кальцитонина убедительно свидетельствует о наличии у человека медуллярной карциномы. Определение антител к рецептору гормона ТТГ- высокий уровень свидетельствует о наличии у человека диффузного токсического зоба.
Д. К дополнительным методам относится сцинтиграфия щитовидной железы с изотопами йода или технеция. Исследование помогает определить уровень накопления препаратов в ткани щитовидной железы и в узлах, и тем самым выявить участки, не накапливающие препарат, а значит не вырабатывающие гормоны, и другие- интенсивно накапливающие изотопы, в значит гормонально активные. Р-графия пищевода с контрастированием барием позволяет видеть контур пищевода, который может быть отклонен при сдавлении крупным узлом. КТ и МРТ шеи- изучение распространения увеличенной железы в грудную клетку при выявлении загрудинного зоба, лимфаденопатию грудной полости, показать сдавление пищевода или трахеи.
Хирургическое лечение пациентов с доброкачественными узлами проводится в следующих случаях
Оперативное лечение показано всем пациентам, получившим цитологическое заключение о наличии в исследуемом узле рака щитовидной железы или при подозрении на наличие злокачественной опухоли, т.е. при цитологической картине фолликулярной опухоли (в настоящее время не методик, позволяющих четко определить характер подобных узлов).
В радикальном лечении также нуждаются пациенты, страдающие диффузно- токсическим зобом (болезнь Грейвса), если через 1,5-2 года после курса медикаментозной терапии тиреостатиками возник рецидив тиреотоксикоза. В некоторых случаях операция назначается раньше: обьем щитовидной железы более 40мл, непереносимость лекарственных препаратов, планирование беременности.
При аутоиммунных тиреоидитах в оперативном лечении нуждаются пациенты с гипертрофической формой тиреоидита (зоб Хашимото), при которой происходит значительное увеличение обьма щитовидной железы, т.е. при развитии компрессионного синдрома- нарушение глотания и дыхания.
Чреспищеводная эхокардиография
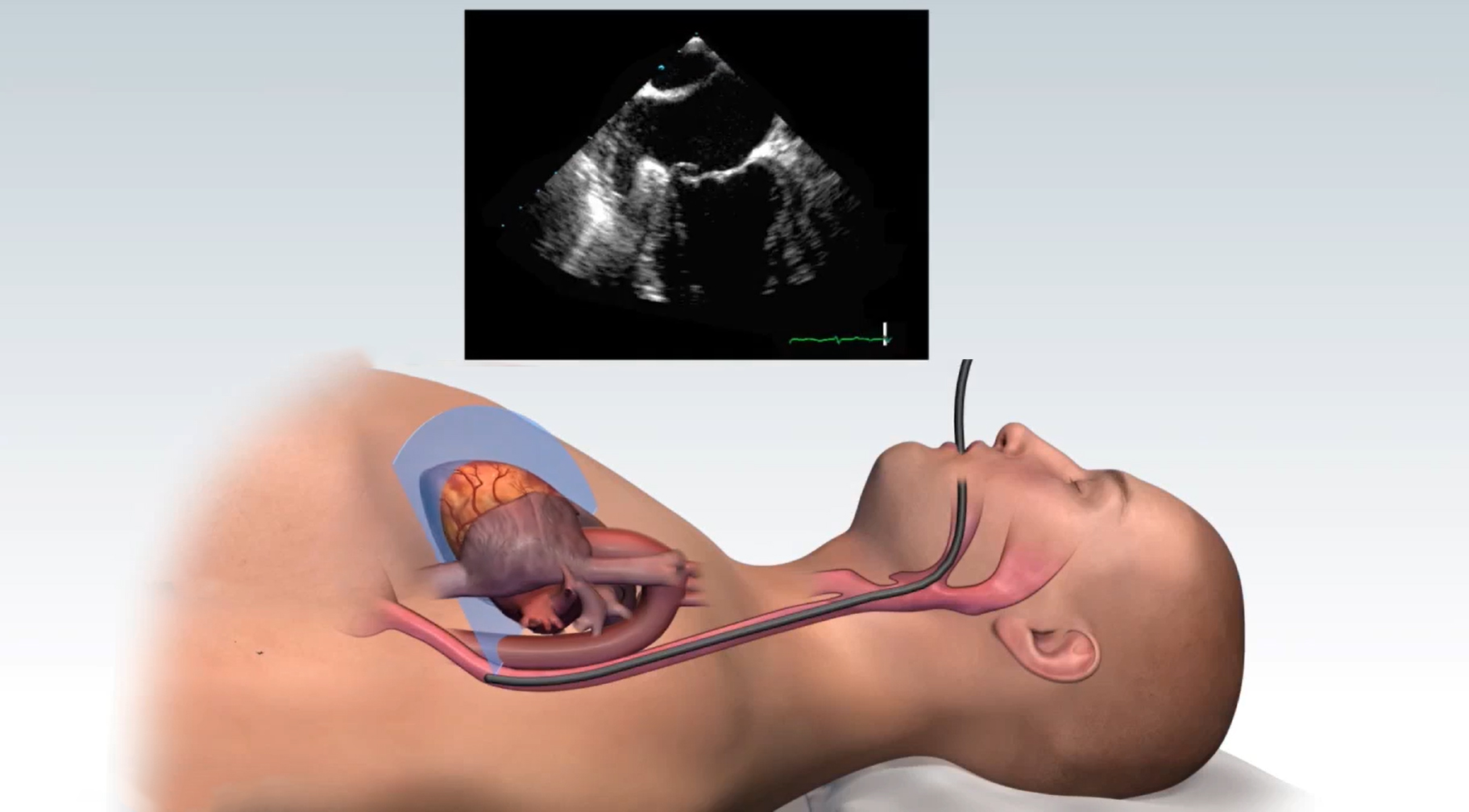
Чреспищеводная эхокардиография (ЧЭ или ЧпЭхоКГ) позволяет с помощью высокочастотных звуковых волн (ультразвука) получить подробные изображения вашего сердца. Эхопреобразователь, излучающий звуковые волны, прикреплен к тонкой трубке (толщина варьируется от 9 до 11 мм), которая проходит через рот, спускается по горлу и в пищевод. Поскольку пищевод находится близко к верхним камерам сердца, можно получить очень четкие изображения этих структур и клапанов сердца.
Почему проводят чреспищеводную эхокардиографию?
Врачи используют ЧЭ, чтобы найти проблемы в структуре и функциях сердца. ЧЭ может дать более четкие изображения верхних камер сердца и клапанов между верхней и нижней камерами сердца, чем стандартные эхокардиограммы.
Подробные изображения, предоставленные ЧЭ, могут помочь врачам увидеть:
Чреспищеводную эхокардиографию часто используют для получения информации во время хирургических операций по восстановлению сердечных клапанов, разрывов аорты или врожденных пороков сердца. Также используется во время хирургического лечения эндокардита, бактериальной инфекции внутренней оболочки сердца и клапанов.
Осмотр (консультация) врача функциональной диагностики
Эхокардиография чреспищеводная
Каковы риски ЧЭ?
Какие есть противопоказания?
Как подготовиться к ЧЭ?
Проконсультируйтесь со своим врачом. Вас могут попросить не употреблять алкогольные напитки в течение нескольких дней, а также ничего не есть и не пить как минимум за 4-6 часов до исследования. Потребление воды допускается не позднее, чем за 2 часа до сеанса.
Что происходит во время ЧЭ?
Чреспищеводную эхокардиографию выполняют специально обученные врачи. Процедура обычно проводится в больнице или клинике и длится от 30 до 60 минут.
Врача необходимо предупредить о любых проблемах, связанных с ротовой полостью, а также сообщить ему о наличии патологий пищеварительной системы, рассказать об аллергии на лекарственные средства.
Что происходит после ЧЭ?
Ваше горло может онеметь на короткое время. Не ешьте и не пейте ничего, пока не пройдет чувство онемения – вы можете подавиться.
На что мне обратить внимание?
Если боль в горле усиливается или не проходит через несколько дней, обратитесь к врачу.
Как я могу узнать больше о ЧЭ?
Поговорите со своим врачом. Вот несколько хороших вопросов:
Ультразвуковая эластография: виды, достоинства, возможности и пределы методик. Лекция для врачей
Лекция для врачей «Ультразвуковая эластография: виды, достоинства, возможности и пределы методик». Лекцию для врачей проводит руководитель единого центра ультразвуковой диагностики «Академик», заведующий отделением лучевой диагностики ФБУ «Санкт-Петербургский научно-практический центр медико-социальной экспертизы, протезирования и реабилитации инвалидов нм. Г.А. Альбрехта» Фадеев Вячеслав Дмитриевич
На лекции рассмотрены следующие вопросы:
Дополнительный материал
Рис. 56. Схема компрессионной эластографии
Эластография сдвиговой волны
Транзиентная эластография
Существует два способа генерации сдвиговых волн: механический и электронный. Механический способ генерации используется в ультразвуковом диагностическом аппарате «Фиброскан».
При проведении исследования на аппарате «Фиброскан» пациент находится в положении лёжа на спине с максимально отведённой правой рукой. Датчик прибора устанавливается в VI-VIII межреберье по срединноподмышечной линии в проекции правой доли печени. После установки датчика проводится около 7 замеров с последующим вычислением среднего показателя эластичности печени.
Эластография сдвиговой волны
Рис. 57. Формирование сдвиговой волны
Рис. 58. Фронт сдвиговых волн
Эластография печени
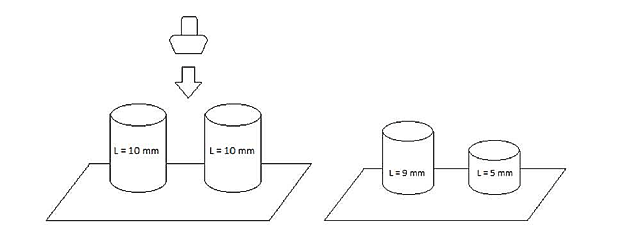
Методы оценки степени фиброза печени подразделяют на инвазивные и неинвазивные. К инвазивным методам диагностики диффузных заболеваний печени относится биопсия печени, являющаяся «золотым стандартом» в диагностике фиброза печени. Однако при проведении биопсии есть риск развития осложнений, а так же возможны ложноотрицательные результаты, поэтому в клиническую практику стали внедряться неинвазивные методы диагностики, в частности ультразвуковая эластография сдвиговой волны.
Методика ультразвуковой эластографии сдвиговой волны проста в исполнении: исследование проводится конвексным датчиком через VII-XI межреберья по передней и средней подмышечной линии (доступ к V, VI, VII сегментам печени) и через правое подреберье (доступ к IV, V, VI, VII сегментам печени), при этом компрессия датчика на кожные покровы минимальна, затем следует получение на экране монитора цветовой картограммы с последующей оценкой качественных и количественных показателей эластичности.
Максимальная диагностическая точность эластографии сдвиговой волны отмечена у пациентов со стадией фиброза печени F3 и F4, в сопоставлении с результатами полуколичественной оценки фиброза по гистологической шкале Metavir.
Рис. 59. Эхограмма печени в В-режиме и режиме эластографии сдвиговой волны. Качественный анализ (цветовая картограмма представлена синим цветом) показывает неизмененную паренхиму печени, количественный анализ (Е=4,7 кПа) соответствует стадии фиброза F0 (по шкале METAVIR)
Рис. 60. Эхограмма печени в В-режиме и режиме эластографии сдвиговой волны. Качественный анализ (цветовая картограмма представлена синим и зелёным цветом) показывает измененную паренхиму печени соответствующую стеатозу, количественный анализ (Е=6,3 кПа) соответствует стадии фиброза F1 (по шкале METAVIR)
Рис. 61. Эхограмма печени в В-режиме и режиме эластографии сдвиговой волны. Качественный анализ (цветовая картограмма представлена синим и зелёным, с участками жёлтого цвета) показывает измененную паренхиму печени соответствующую стеатогепатиту, количественный анализ (Е=10,3 кПа) соответствует стадии фиброза F2-F3 (по шкале METAVIR)
Рис. 62. Эхограмма печени в В-режиме и режиме эластографии сдвиговой волны. Качественный анализ (цветовая картограмма представлена синим и зелёным, с участками жёлтого и красного цвета) показывает измененную паренхиму печени соответствующую циррозу, количественный анализ (Е=15,1 кПа) соответствует стадии фиброза F4 (по шкале METAVIR)
Эластография сдвиговой волны может использоваться не только с целью определения эластичности печени, но и для динамического наблюдения. По данным исследования (Дынник О.Б. и др., 2008), которое проводилось среди пациентов с вирусологическим ответом на комбинированную противовирусную терапию (Пег-интерферон-альфа и рибавирин), было отмечено, что через 6 месяцев после окончания курса лечения по данным эластографии улучшаются эластические свойства печени, что можно расценивать как уменьшение степени фиброза.
Таким образом, несомненным достоинством эластографии сдвиговой волны является неинвазивность проведения данного метода, высокая чувствительность, возможность получения абсолютных цифровых значений упругости тканей в норме и при патологии, которые коррелируют со стадиями фиброза по международной классификации METAVIR. Применение эластографии в гастроэнтерологии является новым и перспективным способом в оценке эластичности ткани у пациентов с диффузными заболеваниями печени и может являться альтернативой биопсии.
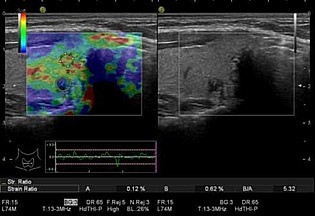
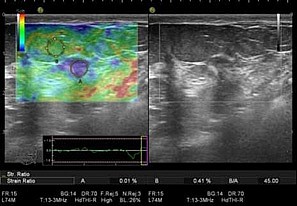
Эластография щитовидной железы
Рис. 63. Эхограмма щитовидной железы в В-режиме и режиме компрессионной эластографии. Гипоэхогенное узловое образование неоднородной структуры (в правой части изображения), при качественном анализе (цветная картограмма) окрашивающееся синим цветом, что свидетельствует о его повышенной плотности. В сравнении с неизмененной тканью плотность очагового образования в 5,32 раза выше.
Эластография молочной железы
Рис. 64. Эхограмма молочной железы в В-режиме и режиме компрессионной эластографии. Гипоэхогенный участок неоднородной структуры с нечёткими контурами (в правой части изображения), при качественном анализе (цветная картограмма) окрашивающийся синим цветом, что свидетельствует о его повышенной плотности. В сравнении с неизмененной тканью плотность очагового образования в 45 раз выше.
Эластография предстательной железы
Рак предстательной железы (РПЖ) является актуальной проблемой современной онкоурологии и одним из наиболее распространенных онкологических заболеваний у мужчин. По данным статистики рак предстательной железы стоит на втором месте после рака желудка, при этом среди главных причин смерти у мужчин рак находится на пятом месте.
Основным методом обнаружения рака предстательной железы у пациентов с повышенным уровнем простатического специфического антигена (ПСА) является выполнение биопсии простаты, что позволяет гистологически классифицировать обнаруженный рак. В настоящее время используется система морфологической оценки степени злокачественности по Gleason, предлагающая пять вариантов гистоструктуры аденокарциномы — от наиболее зрелых ацинарных (G1) до абсолютно недифференцированных солидных (G5). Однако, несмотря на то, что биопсия считается «золотым стандартом», данный метод не всегда позволяет исключить или подтвердить диагноз рака простаты, после проведения биопсии могут развиться осложнения: инфекционно-воспалительные осложнения, геморрагические расстройства, болевые ощущения, нарушения мочеиспускания. Использование технологии эластографии в клинической практике расширяет диагностические возможности и позволяет получить качественную и количественную информацию о состоянии простаты.
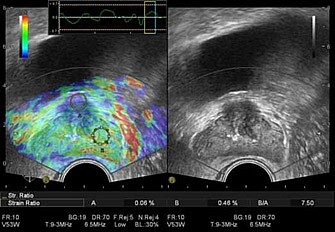
Рис. 65. Эхограмма предстательной железы в В-режиме и режиме компрессионной эластографии.
Гипоэхогенное узловое образование неоднородной структуры без чётких контуров (в правой части изображения), при качественном анализе (цветная картограмма) окрашивающееся синим цветом, что свидетельствует о его повышенной плотности. В сравнении с неизмененной тканью плотность очагового образования в 7,5 раза выше.
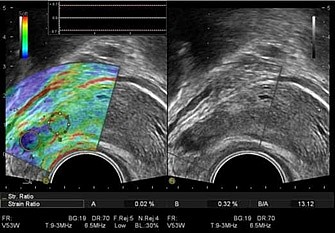
Рис. 66. Эхограмма предстательной железы в В-режиме и режиме компрессионной эластографии.
Гипоэхогенное узловое образование неоднородной структуры без четких контуров (в правой части изображения), при качественном анализе (цветная картограмма) окрашивающееся синим цветом, что свидетельствует о его повышенной плотности. В сравнении с неизмененной тканью плотность очагового образования в 13,12 раза выше.
Таким образом, эластография позволяет осуществить поиск измененных участков в ткани предстательной железы при повышенном уровне ПСА, провести дифференциальную диагностику между изменениями воспалительного характера и очаговой патологии, определить объем очаговой патологии предстательной железы, оценить состояние капсулы и семенных пузырьков, стенок мочевого пузыря, парапростатической и параректальной клетчатки, оценить в динамике эффективность лечения рака предстательной железы. Применение предложенной классификации типов картирования эластографических изображений предстательной железы повышает эффективность эластографии в дифференциальной диагностике рака.
Эндоскопическая ультразвуковая эластография
С появлением такой методики как эндоскопическая ультразвуковая компрессионная эластография и внедрением её в клиническую практику осуществилась возможность более точной диагностики и дифференциальной диагностики доброкачественной и злокачественной патологии поджелудочной железы, в частности карциномы поджелудочной железы, а так же возможность более точно выполнять пункционную биопсию и избежать выполнения неоправданных биопсий.
По результатам исследования (Морозова Т.Г., Борсуков А.В., 2014) получен сравнительный коэффициент SR, который при цистаденокарциноме составил от 34,1 до 42,5 у.е., при внутрипротоковой папиллярно-муцинозной аденоме — от 44,7 у.е. и более, при постнекротических кистах — до 13 у.е. Диагностическая эффективность метода компрессионной эластографии при эндосонографии поджелудочной железы увеличивается при комплексном использовании с другими методами исследования: чувствительность составляет 98,4%, специфичность — 96,5%; точность — 97,3%.
Кроме того, соноэластография при эндоскопическом УЗИ позволяет характеризовать и дифференцировать доброкачественные и злокачественные изменения лимфоузлов с высокой чувствительностью, специфичностью и точностью, так же позволяет более прицельно проводить тонкоигольную аспирационную биопсию в случае множественного поражения лимфоузлов.
Заключение