Что такое церебральное кровотечение
Цереброваскулярные болезни: причины, симптомы, диагностика
Цереброваскулярные заболевания (болезни, вызывающие сосудистые поражения головного мозга) влияют на приток крови к мозгу, вызывая ограничение или отсутствие кровоснабжения в пораженные болезнью районы мозга.
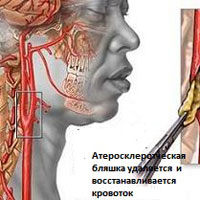
Есть несколько условий, в которых развиваются цереброваскулярные заболевания, одним из наиболее распространенных является атеросклероз.
Атеросклероз характеризуется повышенным количеством холестерина, при воспалениях в артериях холестерин накапливается на стенках сосудов в виде плотного вязкого налета.
Этот налет ограничивает или перекрывает поступление крови в мозг, приводя к инсульту, транзиторным ишемическим приступам, провоцирует когнитивные расстройства и слабоумие (деменцию).

Тромбоз сосудов – образование в системе кровоснабжения пятна, тромба / бляшки
Церебральная эмболия – блокировка кровотока воздушным пузырем, пришедшим из других областей организма
Кровоизлияние – разрыв кровеносного сосуда
Еще одной формой заболевания сосудов головного мозга является аневризма (набухание стенки артерии). Аневризма возникает в наиболее слабых частях сосуда либо развивается в капиллярах, поврежденных холестериновыми отложениями, в особенности у людей с гипертонией (высокое кровяное давление). Если в этот момент появится кровотечение, все закончится инсультом.
Цереброваскулярным заболеваниям в большей степени подвержены люди пожилого возраста. Вероятность болезни увеличивается при сахарном диабете, курении, высоком кровяном давлении и ишемической болезни сердца.
Симптоматика сосудистых поражений головного мозга
Симптомы сосудистых заболеваний мозга варьируются в зависимости от ряда факторов.
Признаки и симптомы заболевания зависят от расположения кровоизлияний, тромба или эмбола и степени поражения мозговой ткани.
Общие признаки и симптомы геморрагического или ишемического заболевания включают моторные дисфункции, такие как гемиплегия (паралич одной стороны) и гемипарез (слабость на одной стороне тела).
В начале цереброваскулярной атаки пациент может испытывать слабость (вялый паралич) с последующим повышением мышечного тонуса и спастичности. Может появляться рвотный рефлекс или кашель.
Сосудистые поражения головного мозга провоцируют:
По мере развития заболевания неврологические симптомы пациента будут ухудшаться. Поэтому не стоит рисковать: если вы заметили какие-либо из приведенных выше симптомов у своего престарелого родственника, немедленно обращайтесь за медицинской помощью, малейшее промедление может иметь непоправимые последствия.
Причины сосудистых заболеваний мозга:
Ишемический инсульт вызывается разрывом в подкладке сонной артерии.
Действие некоторых лекарственных препаратов и медицинских методик существенно повышают возможность возникновения ишемического инсульта.
Геморрагический инсульт происходит при прорыве кровеносного сосуда в части мозга, и попадании крови в череп.
У некоторых людей встречаются врожденные дефекты кровеносных сосудов головного мозга, что делает это событие более вероятным. Поток крови, который попадает в черепную коробку после разрыва кровеносного сосуда, повреждает мозг.
Основные факторы, повышающие вероятность сосудистых поражений головного мозга, – это гипертензия, курение, ожирение и диабет.
Диагностика заболеваний сосудов головного мозга
Врач может диагностировать заболевания на основании неврологических признаков, сенсорных отклонений, таких как сокращение полей зрения, появление аномальных рефлексов, ненормальных реакций глаз, снижения мышечного тонуса, угнетения осязательной функции и прочее.
Также для диагностики используются: мозговая ангиография, ангиография позвоночной или сонной артерий. В этих процедурах краситель вводится в артерию, чтобы визуализировать их размер и форму, что позволяет обнаружить сгустки.
CAT ( computed axial tomography – компьютерная осевая томография) сканирование – используется для диагностики и выявления геморрагических инсультов (исследование крови, костей и тканей головного мозга). Важно отметить, что повреждение от ишемического инсульта иногда не могут быть обнаружены с помощью этого метода сканирования, особенно на ранних стадиях.
МРТ (магнитно-резонансная томография) – более эффективна при обнаружении инсультов, особенно на ранних стадиях.
ЭКГ (электрокардиография) – может быть использована, чтобы определить наличие сердечной аритмии, которая является фактором риска развития эмболических инсультов.
Высокая вероятность возникновения сосудистых поражений головного мозга у людей пожилого возраста требует наличия постоянного ухода, соблюдения специальной диеты и возможности немедленного оказания медицинской помощи. Больные с подобными поражениями должны быть обеспечены необходимыми лекарственными препаратами и специальными процедурами, обеспечивающими восстановление кровоснабжения головного мозга.
Хроническое нарушение мозгового кровообращения
Хроническое нарушение мозгового кровообращения
Как правило, церебральная сосудистая недостаточность развивается в области бифуркации сонной артерии-расщепления сонной артерии на внутреннюю и наружную ветви. Такое расщепление похоже на поток, который разделился на два потока. В бифуркации, так же, как и при раздвоении в потоке воды, происходит накопление шлаков. Выраженные симптомы начинают появляться в большинстве случаев только тогда, когда закупорка артерии достигает 90 процентов. Эта ситуация аналогична тому, что происходит при ишемической болезни сердца.
Симптомы хронического нарушения мозгового кровообращения обусловлены снижением кровотока и поступления кислорода в мозг. Прекращение поступления крови и подачи кислорода приводит к инсульту. Официальное определение инсульта «потеря функции нервов, по крайней мере, в течение 24 часов из-за недостатка кислорода.» Некоторые инсульты протекают мягко; другие приводят к парализации, к коме или нарушениям речи, в зависимости от того, какая часть мозга была задействована.Мини-инсульты или транзиторные ишемические атаки, могут привести к потере функции нервов в течение часа или более, но менее 24 часов. ТИА могут привести к преходящим симптомам церебральной сосудистой недостаточности: головокружению, звону в ушах, ухудшению зрения, спутанности сознания и так далее.
Атеросклероз является одной из основных причин развития цереброваскулярной недостаточности. Во время развития этого процесса, высокие уровни холестерина в сочетании с воспалением в стенках артерий головного мозга могут привести к накоплению холестерина на стенке сосуда в виде густого, воскового налета(бляшки). Эта бляшка может ограничить или полностью препятствовать притоку крови к мозгу, вызывая инсульт, преходящие ишемические атаки, или деменцию, которая может привести к целому ряду других осложнений со здоровьем.
Наиболее распространенными формами цереброваскулярной болезни головного мозга является тромбоз (40% случаев) и эмболии сосудов головного мозга (30%), далее следуют кровоизлияния в мозг (20%).
Другая форма цереброваскулярной болезни включает в себя аневризмы. У женщин с дефектным коллагеном, слабые ключевые точки разветвления артерий приводят к выступам с очень тонким покрытием эндотелия, который может легко разорваться с минимальным повышением артериального давления. Это также может произойти при плохих капиллярах, вызванных отложением холестерина в тканях, особенно у пациентов с артериальной гипертонией с или без дислипидемии. Если происходит кровотечение, то в результате возникает, геморрагический инсульт в виде субарахноидального кровоизлияния, внутримозгового кровоизлияния или то и другое.
Падение артериального давления во время сна может привести к заметному снижению кровотока в суженных кровеносных сосудах, вызывая ишемический инсульт в утренние часы. И наоборот, резкое повышение артериального давления в связи с возбуждением в дневное время может привести к разрыву кровеносных сосудов, что в результате приводит к внутричерепному кровоизлиянию. Цереброваскулярная болезнь,в первую очередь, поражает людей пожилого возраста или имеющих в анамнезе диабет, курение, ишемическую болезнь сердца.
Симптомы
Симптомы нарушения мозгового кровообращения зависят от степени повреждения клеток мозга и локализации участка мозга с нарушенным кровотоком. При острых нарушения мозгового кровообращениях (геморрагический или ишемический инсульт) развиваются двигательные расстройства, такие как гемиплегия или гемипарез.
При хронических нарушениях мозгового кровообращения(оно называется также дисциркуляторной энцефалопатией) симптоматика развивается постепенно и проявляется такими симптомами как нарушения памяти, головокружения, головные боли Вначале, у пациента не отмечаются нарушения интеллектуальных способностей. Но по мере хронического недостатка кислорода в тканях мозга, начинают прогрессировать нарушения памяти, возникают личностные нарушения, в значительной степени снижается интеллект. В дальнейшем у пациента развиваются тяжелые интеллектуально-мнестические и когнитивные нарушения и формируется деменция, могут также развиваться экстрапирамидные нарушения, мозжечковая атаксия.
Причины
Хроническая недостаточность мозгового кровообращения чаще всего связана с атеросклерозом,гипертонической болезнью,а также с заболеваниями сердца, сопровождающимися хронической недостаточностью кровообращения. Кроме того, ХНМК может быть связана с аномалиями и заболеваниями сосудов (васкулитами), венозными аномалиями, сахарным диабетом и различными заболеваниями крови, в результате которых происходит хроническая гипоксия головного мозга.
Также хроническое нарушение мозгового кровообращения возникает как следствие острых нарушений мозгового кровообращения таких,как ишемический или геморрагический инсульт.
Ишемический инсульт возникает, когда кровеносный сосуд, который поставляет кровь к мозгу, блокируется сгустком крови. Сгусток может образовывать в артерии, который уже сужена. Также сгусток может оторваться от стенки сосуда где-то в организме и попасть по току крови до мозга.
Ишемические инсульты могут также быть вызваны сгустками крови, которые образуются в сердце. Эти сгустки попадают в мозг с током крови и могут застрять в мелких артериях головного мозга.
Некоторые лекарства и медицинские состояния могут увеличить свертываемость крови и провоцировать образование сгустка крови и повысить риск развития ишемического инсульта. Геморрагический инсульт возникает, когда кровеносный сосуд в определенной части мозга, становится слабым и разрывается, вызывая просачивание крови в мозг и кровь повреждает клетки мозга. Некоторые люди имеют дефекты в кровеносных сосудах головного мозга, которые делают развитие геморрагического инсульта более вероятным.
Диагностика
Диагноз хронического нарушения мозгового кровообращения выставляется на основании совокупности данных осмотра, симптомов,неврологических признаков, результатов нейровизуализации головного мозга (МРТ, КТ или МСКТ),ангиографии сосудов головного мозга.
Врач может обнаружить наличие определенного неврологического, двигательного и чувствительного дефицита, такие как изменения зрения или полей зрения, нарушения рефлексов, аномальные движения глаз, мышечная слабость, снижение чувствительности и другие изменения. Кроме того определенные тесты помогают определить наличие интеллектуально-мнестических нарушений.
Лабораторные методы исследования назначаются для диагностики соматических заболеваний.
Лечение
Если есть такие заболевания, как гипертоническая болезнь, сахарный диабет или другие заболевания, то,в первую очередь, необходимо компенсировать основное заболевание.
Иногда для ликвидация нарушения тока крови требуется оперативное лечение – например,каротидная эндартерэктомия. Также применяются такие методы лечения, как каротидная ангиопластика и стентирование.
Профилактика
Развитие цереброваскулярной болезни можно в определенной степени предотвратить путем соблюдения следующих рекомендаций: бросить курить, регулярные физические упражнения, здоровое питание с низким содержанием жира, поддержание нормального веса, контроль артериального давления, контроль гипертонии, избегание хронического стресса и снижение уровня холестерина в крови.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Невролог «СМ-Клиника» рассказала о кровоизлиянии в мозг
АЛЕНА ПАРЕЦКАЯ
Врач-патофизиолог, иммунолог, член
Санкт-Петербургского общества патофизиологов
ПОЛИНА ПЕТРОСЯН
Врач-невролог «СМ-Клиники», специалист
по цереброваскулярным заболеваниям
и головной боли
Что нужно знать о кровоизлиянии в мозг
Что такое кровоизлияние в мозг
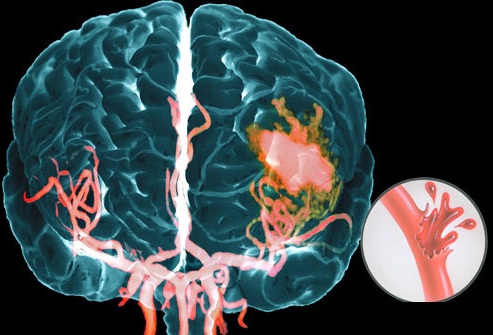
Кровоизлияние в мозг – это состояние, угрожающее жизни, которое возникает при разрыве одной из мозговых артерий, в результате чего крови выливается в ткань мозга. Мозговая ткань пропитывается кровью или образуется гематома (скопление крови, которое давит на окружающие ткани), возможно вытекание крови в желудочек мозга, из-за чего нарушается отток ликвора, повышается внутричерепное давление.
Та часть мозга, которая лишилась крови из-за разрыва сосудов и те ткани, которые пропитаны кровью, перестают работать, клетки гибнут. Соответственно, чем крупнее сосуд, который разрывается, тем опаснее для жизни и здоровья будут последствия.
Причины кровоизлияния в мозг у взрослых
Причин, почему сосуды разрываются, и кровь выливается в ткань мозга, достаточно много. Среди самых частых можно выделить:
Симптомы кровоизлияния в мозг у взрослых
Ключевые симптомы, возникающие при кровоизлиянии в мозг, нам назвала врач-невролог Полина Петросян. По ее словам, для внутримозгового кровоизлияния характерно острое начало, с быстрым развитием клинической картины:
Лечение кровоизлияния в мозг у взрослых
Диагностика
Врач может заподозрить кровоизлияние в мозг по типичным симптомам, особенно если есть их связь с травмами или другими факторами риска. Но золотой стандарт диагностики – КТ мозга. В первые сутки после начала кровоизлияния данные будут наиболее точными, даже более значимыми, чем при МРТ. На томограммах свежие гематомы отчетливо видны, врач может определить их точную локализацию, размеры и форму. Кроме того, он сразу же оценивает, насколько пострадали структуры мозга, оболочки и система циркуляции ликвора.
Если кровоизлияние определяют спустя 3 суток и более, более точным будет уже МРТ. Он лучше определит гематому, в которой кровь уже имеет окисленный, частично распадающийся гемоглобин.
Если это люди молодого возраста, без гипертонии, им могут назначить ангиографию сосудов мозга. Дополнительно проводят ЭКГ, рентген грудной клетки, анализы крови на уровень электролитов, ПТВ с АЧТВ (показатели свертывания).
Современные методы лечения
Последствия кровоизлияния в мозг у взрослых
Самое опасное при кровоизлиянии в мозг – это те последствия, которые могут развиться. Среди них Полина Петросян отмечает:
Профилактика кровоизлияния в мозг у взрослых в домашних условиях
Основные меры профилактики ничем принципиально не отличаются от многих других болезней. Своевременно лечите гипертоническую болезнь, регулярно посещайте врача и выполняйте все его предписание, принимайте все препараты, которые были назначены.
Следите за своими факторами риска – работайте над снижением высокого уровня холестерина, контролируйте сахарный диабет, откажитесь от вредных привычек.
Популярные вопросы и ответы
Когда нужно вызывать скорую помощь и насколько благоприятны прогнозы при развитии кровоизлияния в мозг нам рассказала врач-невролог Полина Петросян.
Когда вызывать скорую при кровоизлиянии в мозг (как понять, что это оно)?
Вызов бригады СМП (скорой медицинской помощи) необходим в случаях:
Чаще всего прогноз неблагоприятный. Риск летального исхода увеличивается, если возраст пациента более 65 лет, имеются сопутствующие заболевания.
Независимо от возраста шансы выжить при кровоизлиянии в мозг увеличиваются, если сразу же (!) обратиться за медицинской помощью.
И надо обязательно заниматься профилактикой, заботой о своем здоровье, контролем хронических заболеваний, устранением факторов риска (курение, алкоголь, лишний вес).
Цереброваскулярная болезнь (ЦВБ)
Содержание
Цереброваскулярная болезнь (ЦВБ) – это нарушения мозгового кровообращения вследствие возникновения поражений церебральных сосудов. Частыми причинами возникновения этого заболевания являются атеросклеротические бляшки, скачки артериального давления, которые проявляются разрывами сосудов при поражении (кровоизлияние, аневризма, ишемия и др.).
Цереброваскулярная болезнь в ее внезапном резком проявлении – это инсульт. Нарушение кровотока мозга со смертельным исходом занимают 2-е место в статистическом анализе групп заболеваний, которые приводят к скоротечной смерти.
Симптомы
Основные симптомы, которые могут указывать на ЦВБ и являются поводом для обращения к врачу:
Если вы заметили у себя или у близких малейшие проявления перечисленных симптомов, незамедлительно обращайтесь к врачу неврологу. В этих случаях сохранить дееспособность, а в некоторых случаях и жизнь, может только своевременное вмешательство квалифицированного специалиста.
Диагностика ЦВБ
Первичная диагностика проводится врачом неврологом, включает:
По показаниям назначаются дополнительные методы обследования:
По показаниям назначается консультация других врачей-специалистов, в том числе кардиолога, эндокринолога, терапевта, нефролога, психотерапевта и др.
Лечение ЦВБ
При лечении ЦВБ очень важен системный подход к состоянию организма пациента. Вот только некоторые из сотни аспектов, которые должны быть учтены врачом неврологом при назначении курса лечения ЦВБ:
Общий курс лечения подбирается индивидуально и основан на тщательном изучении каждого конкретного случая возникновения ЦВБ. Врач невролог учтет все нюансы заболевания и назначит:
Лечение назначается только компетентным специалистом врачом неврологом. Самолечение не просто неуместно – оно противопоказано.
Прогноз
Своевременное обращение к квалифицированной помощи:
Профилактика
Профилактические меры очень просты:
Часто задаваемые вопросы
ЦВБ бывает только у пожилых?
У меня был инсульт. Может ли быть снова?
Какие исследования мне надо пройти при заболевании сосудов мозга?
Истории лечения
Случай №1
Пациент К. 49 лет, после страсса на работе появились головные боли, тошнота и головокружения. Артериальное давление было 190/100 мм.рт.ст. Через 2 часа внезапно появились затруднения (нечеткость) речи и немения в правой руке, которые держались около часа.
На следующий день обратилась к неврологу в Клинику ЭКСПЕРТ. Пациенту была диагносцирована транзиторная ишемическая атака и рекомендована госпитализация в неврологический стационар, от которой он отказался. В связи с этим пациенту было назначено лечение и обследование.
Пациент прошел курс внутримышечных и внутривенных капельных инъекций в дневном стационаре Клиники ЭКСПЕРТ. Головные боли и головокружения полностью регрессировали.
При обследовании у пациента К. был выявлен значимый стеноз левой внутренней сонной артерии за счет атеросклеротической бляшки. Пациент был направлен на консультацию ангионейрохирурга и впоследствии ему была выполнена плановая операция, в ходе которой был устранен стеноз и восстановлено адекватное кровообращение в бассейне левой внутренней сонной артерии.
Ведение больных с субарахноидальным кровоизлиянием вследствие разрыва аневризм сосудов головного мозга
Общая информация
Краткое описание
Ассоциация нейрохирургов России
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ЛЕЧЕНИЕ БОЛЬНЫХ С СУБАРАХНОИДАЛЬНЫМ КРОВОИЗЛИЯНИЕМ ВСЛЕДСТВИЕ РАЗРЫВА АНЕВРИЗМ СОСУДОВ ГОЛОВНОГО МОЗГА (2012)
Клинические рекомендации обсуждены и утверждены на VI Съезде нейрохирургов России 20.06.2012 г– г. Новосибирск, на основании Устава АНР, утвержденного 17.06.1995г., Свидетельство о регистрации N 0012010657 от 09.03.2011.
Введение
Диагностика
Часть 1. Диагностика нетравматическихСАК вследствие разрыва аневризм сосудов головногомозга
Основным клиническим симптомом САК является внезапная, сильная головная боль (по типу» удара в голову»). Часто головная боль сопровождается рвотой, светобоязнью, кратковременной или длительной утратой сознания. Артериальное давление чаще повышено. При неврологическом осмотре выявляются угнетение сознания различной степени, менингеальная симптоматика, очаговые симптомы (поражения черепных нервов, полушарные и стволовые симптомы). У 30% пациентов с разрывами церебральных аневризм наблюдается стертая или атипичная клиническая картина САК.
Первичная госпитализация больных с клинической картиной САК должна экстренно осуществляться в неврологический стационар, где имеются службы нейровизуализации (КТ и МРТ) и возможность проведения интенсивной терапии. Больные с атипичным течением САК нередко ошибочно могут быть госпитализированы в терапевтические, инфекционные, нейротравматологические, токсикологические, психиатрические и другие отделения.
Вопрос о переводе больных в нейрохирургический стационар решается нейрохирургом.
— оценку тяжести состояния пациента по шкале Hunt-Hess [5] (приложение 3);
— КТ (МРТ) головного мозга при поступлении в том случае, если: исследование не было выполнено на предыдущем этапе; с момента предыдущего исследования, прошло более суток; за время транспортировки отмечено ухудшение неврологического статуса больного; качество ранее выполненных компьютерных томограмм низкое. Характер кровоизлияния оценивается по шкале С. М. Fiher [3] (приложение 4);
— транскраниальную и экстракраниальную допплерографию для оценки выраженности ангиоспазма с вычислением индексов Линдегарда [4] (приложения 5—7);

— ЭЭГ с оценкой типа изменений электроэнцефалограммы [2] (приложение 8).
Диагностику следует начинать с неинвазивных методов.
• МРА предпочтительно выполнять в первые трое суток после кровоизлияния. В сроки от 3 суток до 3 недель после кровоизлияния точность информации снижается, что связано с биотрансформацией молекулы гемоглобина.
Лечение
Часть 2. Тактика лечения пациентов с разрывами аневризм сосудов головного мозга
Выбор метода лечения — хирургического или эндоваскулярного — основан на оценке анатомических особенностей аневризмы, локализации и числа аневризм, общего состояния пациента, тяжести имеющегося неврологического дефицита, возраста больного, оснащенности и опыта специалистов стационара.
— если хирург (оценивая свой опыт) прогнозирует серьезные технические трудности или невозможность клипирования аневризмы.
Пациентам, у которых после проведения эндоваскулярного лечения имеется остаточное заполнение церебральной аневризмы, необходимо повторное эндовазальное вмешательство, а при его невозможности или неудаче — открытая операция, направленная на полное выключение аневризмы из кровотока.
• Индивидуальные анатомические особенности аневризм (размеры, форма, локализация).
• Проведение операций в остром периоде позволяет удалить кровь, содержащую потенциально спазмогенные вещества, из базальных цистерн и использовать в послеоперационном периоде фибринолитики.
4. Возможно увеличение вероятности сосудистого спазма после проведения операции в остром периоде САК в связи с механической травмой сосудов.
3. Больным с тяжестью САК IV—V степени по Hunt-Hess, если тяжесть состояния обусловлена ВМГ с развитием дислокационного синдрома.
3. У больных с тяжестью САК V степени по Hunt-Hess, если тяжесть состояния не определяется наличием ВМГ.
— анестезиологическое пособие, направленное на уменьшение травмы мозга. (приложение 9).
Интубировать трахею и выполнять операцию необходимо в условиях адекватно глубокой анестезии и миорелаксации. Фентанил в дозе 5 мкг/кг эффективно предотвращает подъем АД на интубацию трахеи. Перед всеми этапами операции, сопровождающимися интенсивной ноцицептивной стимуляцией (разрез кожи, трепанация, разрез твердой мозговой оболочки) необходимо вводить фентанил в дозе 50—100 мкг.
Необходимо регулярно проводить анализ газов артериальной крови, уровня гемоглобина, электролитов и глюкозы. Параметры ИВЛ должны быть установлены таким образом, чтобы раСО2 составляла не менее 35 мм рт. ст. Гипокапния может усугубить ишемию мозга, поэтому допустима лишь краткосрочная гипервентиляция, облегчающая хирургический доступ. Абсолютным показанием к переливанию эритроцитной массы является НЬ 100 г/л гемотрансфузия противопоказана; при значениях НЬ между 70 и 100 г/л решение о гемотранс-фузии принимается в индивидуальном порядке. Дефицит калия и магния восполняют переливанием растворов, содержащих эти электролиты (например, раствор калия и магния аспаргинат). Гипергликемия усугубляет ишемию мозга, и при уровне глюкозы > 8—10 ммоль/л показано применение инсулина.
1. Умеренная гипотермия (центральная температура 32— 33°С) защищает мозг от ишемии. Поскольку для достижения такой температуры требуется 1—2 ч, а предсказать вероятность критического ишемического инцидента невозможно, инициировать умеренную гипотермию целесообразно сразу после индукции анестезии всем больным, которым выполняется клипи-рование внутричерепных аневризм). Устанавливают термодатчик для мониторинга центральной температуры (например, в носоглотку, пищевод, мочевой пузырь). Проводят охлаждение с помощью инфузии ледяного раствора 0,9% NaCl (доза 30 мл/кг, темп введения 50 мл/мин). Больной должен быть предварительно уложен на специальный матрац с возможностью циркуляции ледяной воды и накрыт одеялом, обеспечивающим форсированный обдув воздухом окружающей температуры. После клипи-рования аневризмы начинают согревание больного.
2.2. Временное клипирование продолжительностью более 5 мин (или многократное временное клипирование, или вынужденное клипирование вследствие разрыва аневризмы): помимо мер, указанных в пункте 2.1, отключают подачу анестетика и вводят тиопентал-натрий в нагрузочной дозе 5 мг/кг внутривенно струйно, после чего переходят на инфузию тиопентал-натрия в дозе, обеспечивающей подавление биоэлектрической активности на электроэнцефалограмме до уровня «burst-suppression». Необходимо предупреждать снижение АД путем увеличения дозы вазопрессоров. Инфузию тиопенталнатрия прекращают через 20— 60 мин после завершения ишемического инцидента, после чего включают подачу первоначального анестетика. Если ишемия была особенно тяжела, целесообразно продлить гипотермию на несколько часов.
Больным, тяжесть состояния которых не позволяет выполнить хирургическое вмешательство на аневризме, в ряде случаев по показаниям могут быть осуществлены другие хирургические вмешательства и манипуляции, направленные на улучшение и стабилизацию их состояния: наложение наружного вентрикулярного дренажа, наружная декомпрессия с пластикой твердой мозговой оболочки, удаление ВМГ без выключения аневризмы, установка субдурального или вентрикулярного датчика для контроля внутричерепного давления (ВЧД).
После проведенного хирургического лечения контрольную церебральную ангиографию выполняют, если аневризма не была полностью выключена или при сомнении хирурга в радикальности проведенной операции, или при подозрении на миграцию наложенного клипса.
Пациентам (особенно молодого возраста), у которых после открытых операций диагностировано наличие заполняющейся пришеечной части аневризмы, может быть показана эндоваскулярная операция. При невозможности окклюзировать контрастирующуюся часть аневризмы пациенты должны находиться под диспансерным наблюдением, включающим проведение контрольных ЦСА. При верификации «роста» остаточной части аневризмы показано проведение повторного хирургического вмешательства (если это возможно).
Часть 3. Интенсивная терапия при САК
Лечение проводится в условиях мониторинга основных показателей, характеризующих состояние церебро-васкулярной системы и жизненно важных функций. Объем мониторинга зависит от степени тяжести состояния больного.
7. Назначение слабительных.
5. Соблюдение общих рекомендаций (см. Общие рекомендации).
2. У больных без нарушения сознания интубация и вспомогательная ИВЛ осуществляются при наличии клинических признаков дыхательной недостаточности: цианоза; тахипноэ более 40 в минуту; показателях раО2
Нормализация и поддержание стабильной гемодинамики (приложение 10)
3. При возникновении артериальной гипотензии необходимо поддержание нормо/умеренно гиперволемического состояния (центральное венозное давление — ЦВД 6—12 см вод. ст.), что достигается инфузией коллоидных и кристаллоидных растворов.
5. Эффективность применения антиоксидантов и противовоспалительных (в том числе гормональных) препаратов не доказана.
3. Применение 20% раствора альбумина в случае тенденции к гипоальбуминемии.
— Защита мозга от ишемии;
Ведение и лечение больных после операции осуществляется по тем же основным принципам, что и до операции. Однако имеются особенности, которые необходимо учитывать.
После клипирования артериальной аневризмы с целью профилактики ишемии мозга в условиях его отека рекомендуемые цифры АДСИСТ — до 200 мм рт. ст. (АДср 150 мм рт. ст.) (приложение 11).
Наиболее приемлемым является комбинация кристаллоидных растворов с коллоидами на основе гидроксиэтилкрахмала, суммарный объем внутривенной инфузии не менее 3000 мл/сут. Допустимо применение раствора альбумина в качестве плазмоэкспандера при развитии гипоальбуминемии.
Проводится терапия, описанная выше (см. 3.1.6). Переход на режим нормоволемии с поддержанием адекватной церебральной перфузии в случае тенденции к повышению величины ВЧД > 20 мм рт. ст. на фоне применения ЗН- терапии.
2. Оценка исходов проводится по шкале исходов Глазго [6] (приложение 12).