Телеангиэктазии (сосудистые звездочки)
… одна из наиболее часто встречающихся проблем у пациентов, обращающихся в косметологические клиники.
Клиническая феноменология (учет типов и вариантов ТАЭ очень важен для выбора правильной тактики их лечения). ТАЭ могут быть единичными и множественными, располагаться локально или быть распространенными, отличаться формой, размерами, местоположением, цветом. В ряде случаев они кровоточат, их размер и цвет во многом определяется происхождением. Красные тонкие телеангиэктазии, не выступающие над поверхностью кожи, как правило, развиваются из капилляров и артериол. Диаметр капиллярной телеангиэктазии менее 0,2 мм. Синие, более широкие и часто выступающие над поверхностью кожи телеангиэктазии обычно формируются из венул. Иногда происходит трансформация внешнего вида капиллярных телеангиэктазий. Из первоначально тонких и красных они становятся синими, что связано с «забросом» в них крови со стороны венозной части капиллярной петли в условиях хронического повышения гидростатического давления.
В соответствие с классификацией W. Redisch, R. Pelzer ТАЭ бывают 4-х типов (см. рисунок):
- простые (синусовые, линейные);
древовидные;
звездчатые (паукообразные);
пятнистые (пантиформные).
Красные линейные ТАЭ нередко обнаруживаются на лице, особенно на носу и щеках. На ногах чаще всего появляются красные и синие линейные и древовидные ТАЭ. Паукообразные типы сосудов обычно красные, поскольку состоят из центральной питающей артериолы, от которой в радиальном направлении расходится множество расширенных капиллров (см. фото). Пятнистые ТАЭ нередко могут возникать при диффузных заболеваниях соединительной ткани и некоторых других заболеваниях.
Следует помнить, что после удаления сосудистых звездочек возможно их новое появление. С целью профилактики рецидива необходимо отказаться от гормональных контрацептивов, принимать венотоники и носить легкий компрессионный трикотаж. Необходимо уделять внимание бережному обращению с кожей. Тепловые процедуры (баня, сауна, солярий, парафино-терапия, вапоризация) противопоказаны. Общее лечение должно быть направлено на укрепление сосудистой стенки (аскорутин, аскорбиновая кислота).
Наиболее частой косметической проблемой является лечение расширенных капилляров на лице и конечностях. Диодный лазер подходит для проведения процедур данного типа, однако следует помнить, что из-за высокого гидростатического давления, в частности в венулах и капиллярах нижних конечностей, преимущественным методом лечения телеангиэктазии все-таки остается микросклеротерапия. Лазеролечение в большей степени применимо для устранения локальных сосудистых дефектов на лице и как вспомогательный метод лечения ТАЭ на нижних конечностях в сочетании со склеротерапией.
Обратите внимание! Поскольку ТАЭ и варикозная болезнь представляются самостоятельными вариантами ХЗВ (существующими независимо друг от друга, и лишь в ряде случаев развивающиеся одновременно на одной и той же конечности) следует признать порочной практику, когда пациенту рекомендуют склерозирование «сосудистых звездочек» и внутрикожных варикозных вен, аргументируя это необходимостью предотвратить гораздо более серьезные венозные проблемы. Устранение этих сосудов позволяет ликвидировать косметический эффект, но не более того, а, значит, должно проводиться только по желанию пациента и при получении им информации о реальной, а не мнимой, опасности варикозной болезни (и ретикулярного варикоза) и ТАЭ.
Телеангиэктазия – причины, симптомы, диагностика, лечение
Сосудистые патологии занимают лидирующие позиции среди системных заболеваний, и молодеют ежегодно. Если раньше о варикозе узнавали пожилые люди, то в современном мире недуг проявляется у лиц не старше 35 лет, а иногда и поражает подростков и людей до 25 лет.
Варикозное расширение вен сопровождается сосудистыми звездочками, в медицинской терминологии – телеангиэктазии.
Что это такое
Телеангиэктазия – это расширение капилляров, венул и артериол, видимых невооруженным глазом.
Внешне образования похожи на сеть или замысловатую звездочку, отсюда название «венозные звездочки».
Недуг возникает в любом возраст и порой встречается даже у грудных и новорожденных детей. Локализация процесса также различна, телеангиэктазии возникают на туловище, конечностях, слизистых оболочках и лице.
Сосуды увеличиваются в размерах, заполняются кровью, и вырисовываются в подкожно-жировом слое.
Окраска при этом изменяется от красного до синюшно-фиолетового, а при надавливании участок бледнеет, но вновь возвращается.
Причины
Долгое время считалось, что телеангиэктазия связана с патологиями сосудов. Однако по истечению времени, были проведены исследования, опровергающие теорию.
Многие специалисты убеждены в первопричинах сосудистых изменений, но допускают влияние иных провоцирующих факторов. Например, у новорожденных нет варикоза, но сеть капилляров образуется, значит, имеют место быть другие причины недуга.
Классификация и виды
Классификация по типу сосудов:
– артериальная;
– венозная;
– капиллярная.
По форме различают несколько видов:
По форме недуга бывают первичные и вторичные виды. К первой первичной группе относятся следующие виды:
– невоидная ТАЭ – поражает анатомическую область шейных нервов;
– генерализованная или эссенциальная ТАЭ – вначале в зону поражения входят ступни, а затем недуг распространяется вверх по нижним конечностям;
– наследственная – звездочки располагаются беспорядочно и ассиметрично, но не задевают слизистые оболочки;
– наследственная геморрагическая ТАЭ – поражает слизистые оболочки, а также эндотелий внутренних органов, области физиологически затрудненного кровоснабжения (кисти рук, стопы), ГМ, печень и органы ЖКТ;
– телеангиэктатическая мраморная кожа – у больного присутствует сетка на лице, которая проявляется после физических или психических нагрузках;
– атаксия-ТАЭ – считается детской формой, так как около 5 лет возникают звездочки на ногах, коленях, ушах, конъюнктиве, мягком небе.
Вторичная форма сочетается с основным заболеванием тяжелого характера:
Чем опасна
Сам по себе недуг не является патологией, а носит косметический дефект.
Появление характерной капиллярной звездочки, является признаком недуга, и может свидетельствовать об определенной стадии патологического процесса.
ТАЭ указывают на цирроз печени или внутренние желудочные кровотечения, появляясь на на передней стенке увеличенной брюшной полости. Состояние опасное и требует экстренной госпитализации.
Подобный процесс возникает у детей, но свидетельствует о скоплении в брюшной полости жидкости – асцит. Внешне сетка расходится в стороны, напоминая голову медузы.
Симптомы
Клиническое проявление недуга у взрослых:
Симптомы у детей разного возраста:
По характеру звездочки, знающий специалист определяет форму заболевания, вид и тип сосуда. Немаловажную роль играет локализация патологического процесса.
Телеангиэктазии, собранные в группы, могут привнести явный косметический дефект если сформировались на видной стороне лица.
Локализация
Интересно, что определенные формы недуга имеют излюбленные места локализации:
К какому врачу обратиться
Лечением патологии занимается врач сосудистой хирургии и флебологи.
Медицинская помощь необходима в том случае, если возник косметический дефект.
Если кожа вокруг звездочки изменяет окраску и становится увядшей — речь идет о патологическом процессе, расположенном в глубоких венах или артериях.
Диагностика
Вначале проводится внешний осмотр, на котором врач отмечает такие параметры как:
– индивидуальные особенности пациента;
– форма и характер телеангиэктазии;
– месторасположение;
– вид сосуда.
Только после поверхностного осмотра назначаются узкопрофильные диагностические исследования:
Аппаратные методы применяются не часто, так как порой врачу достаточно правильно пропальпировать пациента, собрать анамнез и провести щипковый тест. Рядом с участком сетки капилляров пощипывают кожу, либо накладывают жгут.
По характеру точечных кровоизлияний судят о степени патологии и возможности вторичной формы болезни.
Если возникают сомнения в диагнозе, врач направляет пациента на дополнительные методы диагностики.
Лечение
Заболевание лечится только с помощью малоинвазивных хирургических вмешательств.
Медикаментозная терапия применяется с целью профилактики «звездочек», а также в период восстановления. Назначаемые препараты:
Полностью избавиться от дефекта можно при помощи нескольких операционных методик.
Хирургическое вмешательство
Хирургическое лечение – основная противоталеангиэктазийная терапия. Применяются такие методики как:
– микросклеротерапия;
– эхосклеротрапия;
– послеоперационная;
– «фоам-форм» склеротерапия.
Суть процедуры: в поврежденный сосуд, выявленный ультразвуковым путем, вводится специальный раствор – склерозант.
Вещество, попав в полость, оказывает заживляющее и противосклеивающее действие. Таким образом, восстанавливается кровоснабжение, и под действие пигментных веществ дефект устраняется.
Операция проводится без общего наркоза, но по желанию пациента область укола обезболивают.
Помимо склерозирования применяется лазерная коагуляция, однако эта процедура имеет множество противопоказаний.
Важно понимать, что применяемые методики от избавления ТАЭ не устраняют истинную причину недуга. Только специалист назначит правильное лечение, а также допустимый вид хирургического вмешательства.
Коагуляция сосудов: когда идти к косметологу, а когда – к ангиологу?
Сегодня в косметологии для устранения сосудистых патологий активно используется лазерная коагуляция. С её помощью удаляются сосудистые звездочки, гемангиомы, различные пигментные образования кожи. Суть процедуры – под воздействием проходящего сквозь кожу лазерного луча сосуды нагреваются и схлопываются (облитерируются, коагулируются).
Кратко – о коагуляции
Расширенные сосуды опасны, так как могут привести к серьезным заболеваниям, например, варикозу или тромбофлебиту. Коагуляция же позволяет быстро избавиться от таких сосудов, как от источника потенциальной опасности, при этом не нанося вреда тканям.
В первую очередь, данная методика применяется для удаления сосудистых звездочек – мелких расширенных капилляров на коже, доставляющих эстетический дискомфорт и потенциальных причин проблем со здоровьем в будущем.
Помимо звездочек метод применяют для удаления следующих элементов
Безопасно ли это? Да. В ходе коагуляции на ткани вокруг сосуда не оказывается никакого негативного воздействия, следовательно, исключено появление пигментных пятен и наличие рубцов. Кроме того, это не больно – за это стоит сказать «спасибо» современным возможностям косметологической индустрии. В ходе выполнения процедуры пациент ощущает лишь легкое покалывание, а анестезии не требуется.
О том, что эта процедура безопасна, мы уже сказали. Но нам также важно знать, манипуляции с какими сосудами смело стоит доверить пластическому хирургу, а с какими – обратиться к флебологу или сосудистому хирургу?
Кто в какой степени ответственен за ваши сосуды?
Для начала, рассмотрим, чем отличаются эти врачи? Дело в том, помимо них есть врач-ангиолог. Он диагностирует и лечит любые сосудистые патологии, связанные с артериальной и венозной сетью, а также лимфопротоками.
Далее идет сосудистый хирург. В его ведении тоже находятся сосуды всего тела, но он ещё и выполняет операции.
Наконец, флебология. Это более узкий раздел ангиологии. Такой врач занимается лечением заболеваний вен только нижних конечностей.
Когда и для чего нужна коагуляция?
Таким образом, если у вас появились сосудистые звездочки на ногах, то вам вовсе необязательно обращаться к флебологу, даже если он и специализируется на здоровье именно нижних конечностей. Устранить потенциальную опасность помогут и в косметологической клинике. Но есть ситуации, когда придется записаться на прием к ангиологу или флебологу.

Если же дефект скрыт глубоко, то в ходе доступа к нему количество и калибр подкожных сосудов увеличиваются, усложняется пространственная ориентация. И в этом случае терапию выполнить уже гораздо сложнее (в том числе и лазерную). Эффективность лечения «на поверхностном» уровне в такой ситуации будет низкой, а вероятность рецидивов только увеличиться. И в этом случае лучше всего довериться именно ангиологу или флебологу. А от них уже будет зависеть, потребуется ли оперативное вмешательство и, как следствие, направление к сосудистому хирургу.
Таким образом, в компетенции врача-косметолога – оказание услуг по коррекции телеангиэктазий диаметром до 2,0 мм и глубиной залегания до 6 мм, удаление паукообразных и капиллярных гемангиом («черри вайн»), лечение купероза и розацеа. Что же касается ангиолога, флеболога и сосудистого хирурга, то они работают со всем спектром сосудистых патологий, в том числе и более сложного характера, чем обычные «звездочки» или гемангиомы.
Виды коагуляции сосудов
Электрокоагуляция – принцип состоит в воздействии электрического тока на сосуды. Удалять сосудистые звездочки на лице электрокоагуляцией не рекомендуется. Основная причина — коагуляция сосудов и прижигание здоровых тканей вместе с больными может со временем вызвать появление рубцов, пигментных пятен и шрамов. Для удаления ТАЭ этим методом достаточно всего одной процедуры.
Как выполняют коагуляцию в клинике «МАК»?
В нашем косметологическом центре проводится коагуляция сосудов следующими способами:
Длина волны (1064нм) неодимового лазера легко поглощается кровью (гемоглобином) в сосудах и совершенно незамеченной остается для окружающих клеток, при этом для смуглой кожи врач предпочтет другой метод коагуляции сосудов.
Суть метода: энергия лазерной вспышки (световое пятно диаметром не более 3 мм) проникает под кожу, «распознается» эритроцитом, гемоглобин сворачивается, образовавшийся сгусток перекрывает расширенный сосуд (сосуд должен быть калибром не более 2 мм) и запаивает его, сосуд блекнет, а через 3-4 недели наступает полный эстетический эффект – облитерация сосудистых звездочек. Эффективность процедуры во многом зависит от опыта врача.
Радиоволновое удаление сосудов возможно на смуглой или загорелой коже. Сама процедура безболезненна (наносим местный анестезирующий крем) и бескровна, так, как сосуд коагулируется на процедуре и результат виден сразу, а восстановительный период краткосрочен.
Суть метода: При воздействии радиоволны на сосуд, происходит перераспределение крови в соседние сектора, а поврежденный сосуд «запаивается». Количество процедур зависит от возраста повреждения и обширности процесса.
Электросветовая техника IPL выбирается врачами скорее для методичного и предварительного лечения сосудистой стенки на значительном участке кожи с последующей коагуляцией.
Данная методика любима докторами, так как она профилактирует последующие рецедивы расширения сосудов.
Высокочастотный электрический импульс с дополнительным световым прогревом приводит к сворачиванию сосуда и его полной коагуляции. Далее, не функционирующий сосуд лизируется.
Количество процедур варьируется в зависимости от давности возникновения проблемы и правильности выполнения рекомендаций врача после процедуры.
Помните об одном – не стоит бояться! Главное – попасть на прием в хорошую клинику к квалифицированному косметологу с большим опытом!
Что такое таэ в косметологии
Телеангиэктазии (teleangiectasiae) (сосудистые звездочки, ТАЭ) – этот термин ввёл Фон Граф, впервые описавший их в 1807 г. [1].
Слово происходит от греческого telos (τέλος) – «конец» + angeion (ἀγγεῖον) – «сосуд» + ektasis (έκτασης) – «расширение», также известны как сосудистые звездочки или сеточки, представляют собой небольшие расширенные мелкие кровеносные сосуды кожи диаметром 0,5–1 мм в виде небольших красных или пурпурных скоплений, отличаются по форме и размерам, а также по внешнему виду [2].
Причины телеангиэктазий многочис- ленны.
В разделе флебологии о телеангиэктазиях доступно очень мало информации вследствие того, что проведено достаточно немного рандомизированных клинических исследований. Опубликованные рекомендации по диагностике и лечению телеангиэктазий основаны преимущественно на мнении экспертов, описаны отдельными флебологами и содержат обширные советы из их собственной практики.
Телеангиэктазии можно увидеть на любом участке тела, но чаще всего они встречаются на ногах [2].
Различают несколько видов телеангиэктазий в соответствии с классификацией Редиш (W. Redisch) и Пельцер (R. Pelzer):
– простые (синие и красные);
– древовидные (в виде ветвей деревьев – синего цвета);
– звездчатые (имеют форму звезд или паутины – красные);
Данная классификация очень удобна для диагностики и при планировании лечения этого недуга.
Пациентов с телеангиэктазиями осматривают врачи флебологи и косметологи.
Телеангиэктазии встречаются у большого числа взрослого населения. При проведении различных исследований выяснилось, что сосудистые звездочки в основном наблюдаются у женщин, примерно в четыре раза чаще они страдают от этого заболевания, чем мужчины [3].
По данным зарубежной литературы, процентное соотношение между обоими полами следующее – телеангиэктазии нижних конечностей наблюдаются у 80 % лиц женского пола и только у 20 % лиц мужского пола в общей структуре заболеваемости [3]. Частота появления телеангиэктазий на нижних конечностей с возрастом различна [3; 4].
По данным разных авторов, сосудистые звездочки часто не вызывают никаких симптомов или признаков, кроме нежелательного внешнего вида, и поэтому телеангиэктазии являются косметической проблемой, и лечение в первую очередь направлено на улучшение внешнего вида. Небольшой процент пациентов жалуются на такие симптомы, как чувство распирания и другие [3; 4].
Для определения места телеангиэктазий в структуре заболеваемости вен используется классификация CEAP.
CEAP (Clinical Ecological Anatomical Pathophysiological – клинико-этиологичес- кий-анатомический-патофизиологический разделы) – международная классификация хронической венозной недостаточности, в которой телеангиэктазии определены как самостоятельный класс хронических заболеваний вен, соответствующий категории (C1) [4].
Причины появления, как и механизм развития телеангиэктазий, неизвестны. При исследовании факторов риска некоторые авторы отмечают генетический фактор, так как у лиц, страдающих сосудистыми звездочками, имелся положительный семейный (наследственный) анамнез [4]. В литературе сообщается, что телеангиэктазия чаще связана с гормональными изменениями, связанными с беременностью и другими причинами [5].
Публикаций по теме телеангиэктазий в литературе совсем немного, хотя в последнее время наблюдается значительный рост этой патологии, что делает эту проблему все более актуальной.
Цель данного исследования – изучение распространенности, факторов риска, клинических особенностей телеангиэктазий у женщин в возрастной категории 20–65 лет.
Материалы и методы исследования
Объектом исследования были женщины в возрасте от 20 до 65 лет.
Критерием включения в данное исследование служило: наличие внутрикожных сосудов диаметром 0,5–1 мм у женщин данной возрастной категории.
Критерием исключения служило: варикозное расширение вен нижних конечностей, трофические язвы, посттромботическая болезнь, патология сердечно-сосудистой системы, бронхолегочной системы, печени и почек. В случае выявления вышеуказанных патологий пациентки исключались из исследования.
Обследование пациенток включало анкетирование, выяснение жалоб, анамнеза, причин развития, клинический осмотр и выполнение ультразвукового дуплексного исследования с использованием аппаратов Logic P6 и Logic E(General Electric) у 105 женщин, случайной выборки пациентов.
Результаты исследования и их обсуждение
Распространенность в возрастных группах
В исследование вошли 105 женщин. Средний возраст пациенток составил 35 лет. При объективном осмотре в положении стоя выявлены телеангиэктазии (класс С1 по СЕАP). Длительность существования телеангиэктазий у пациенток составила примерно от 5 до 35 лет (в среднем 15 лет).
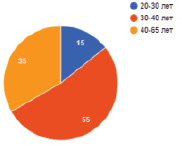
Наблюдение проводилось в трёх возрастных группах: 20–30 лет – 15 чел., 30–40 лет – 55 чел., 40–65 лет – 35 чел. (рис. 1).
Рис. 1. Распределение пациенток с телеангиэктазиями по возрасту в количественном соотношении
Был проведен анализ факторов риска и выявлены обстоятельства, при которых наблюдался прогресс заболевания.
Пациентки, которые в анамнезе имели хотя бы одну беременность, составляли 95 (97 %), семейный (наследственный) анамнез выявлен у 90 (95 %) пациенток. В исследовании был проведен анализ влияния наследственного фактора на развитие патологии. Отягощенная наследственность отмечалась по материнской линии у 85 (80 %), по линии отца у 20 (18 %), и у 93 (85 %) пациенток страдали оба родителя.
Среди пациентов с телеангиэктазиями меньшая доля когда-либо принимала противозачаточные препараты и имела повышенную массу тела, данная группа составляла 28 (30 %) пациенток (табл. 1).
Газета «Новости медицины и фармации» 21-22(230-231) 2007
Вернуться к номеру
Проблемные аспекты лечения телеангиэктазий
Авторы: О.А. ШАХОВЦЕВА, студентка 5-го курса ДонНМУ им. М. Горького
Версия для печати
Телеангиэктазии (ТАЭ) — это сосудистые сеточки и звездочки, расширенные внутрикожные кровеносные сосуды диаметром 0,1–0,5 мм. Этот термин в 1807 году ввел Von Graf, первым описавший расширение сосудов, видимое человеческим глазом. Термин «телеангиэктазия» произошел от трех латинских слов — tel, angio и ektasia, обозначающих «расширенный кончик сосуда». Диаметр нормальных кровеносных сосудов, находящихся в коже, — около 20 микрон. Расширенные сосуды диаметром 100 микрон (0,1 мм) и больше образуют сосудистые звездочки [1].
По данным разных авторов, единичные или множественные ТАЭ нижних конечностей встречаются у большинства взрослого светлокожего населения. При этом их частота связана с возрастом [1, 3].
Так, у женщин в возрасте до 30 лет их обнаруживают в 8 %, к 50 годам — в 41 %, к 70 годам — в 72 % случаев. У мужчин эти показатели равны 1, 24 и 43 % соответственно [1, 2]. Телеангиэктазии — это чрезвычайно распространенное поражение кожи, особенно у женщин, многие из которых воспринимают их в первую очередь как косметический недостаток.
Что же такое ТАЭ — косметический дефект или болезнь? Ответ на этот вопрос во многом зависит от понимания причины их появления и механизмов развития.
В 1996 году ТАЭ были отнесены к I классу Международной классификации хронической пограничной патологии вен нижних конечностей (Международная классификация хронической венозной недостаточности). Это определяет возможность их медицинской коррекции как хирургом, так и дерматологом [1, 4].
Существует довольно много причин, вызывающих развитие сосудистых звездочек. У большинства пациентов выявлен генетический детерминизм по аутосомно-доминантному типу. Второе место занимают статические нагрузки на нижние конечности — около 52 %. На третьем месте — действие физических факторов, таких как солнечная инсоляция, радиационное облучение, воздействие низких температур на кожу, глубокий пилинг лица, — 40 %. Кроме того, в развитии патологии не последнюю роль играет прием гормональных контрацептивов. Хорошо известно гормональное влияние на развитие ТАЭ, особенно велико значение эстрогенов. Установлено, что у трети женщин первые расширенные сосуды появляются во время беременности. Иногда многие из них исчезают через 3–6 недель после родов. Среди причин необходимо выделить заболевания подкожно-жировой клетчатки и системы крови. Также влияют конституционные особенности — чаще болеют люди с повышенной массой тела. Имеются многочисленные наблюдения бурного развития ТАЭ как следствия ушиба мягких тканей нижних конечностей (рис. 1).
Установлено, что сосудистые сеточки развиваются из поверхностных капиллярных петель и различаются гистогенетически (артериальные, венозные и смешанные).
По форме различают несколько типов ТАЭ:
— простые (линейные), красные и синие, которые могут образовываться из артериол и венул;
— древовидные, синие, чаще формирующиеся из венул;
— звездчатые (паукообразные), обычно красные, состоящие из центральной питающей артериолы, от которой радиально расходятся расширенные капилляры;
— пятнистые (пантиформные), образующиеся из артериол.
Размер и цвет ТАЭ определяются их происхождением. Красные и тонкие, не выступающие над поверхностью кожи ТАЭ локализуются преимущественно на лице и шее, особенно в области крыльев носа, щек. Данное заболевание называется куперозом. Синие, более широкие, локализуются на нижних конечностях, чаще группами. У женщин на ногах можно наблюдать 2 характерных варианта расположения:
1) расширенные сосуды имеют линейный тип и располагаются параллельно, чаще на внутренней поверхности бедра;
2) ТАЭ древовидной формы располагаются по окружности, обычно на наружной поверхности бедра.
Как правило, сосудистые образования кожи ограничены и не приносят вред здоровью пациента, однако это существенный косметический дефект, снижающий стиль и качество жизни. Даже незначительное расширение сосудов кожи в области крыльев носа и щек вызывает у человека негативную реакцию на собственную внешность, а усиление яркости сосудистого рисунка при действии провоцирующих факторов усугубляет косметический дефект. При этом насыщенность цвета капиллярных петель бывает весьма значительной и не корректируется косметическими средствами. Основные жалобы больных представлены на рис. 2.
Наиболее эффективными методами лечения ТАЭ нижних конечностей являются склеротерапия и лазерная коагуляция, действующими началами которых являются химическая энергия и электромагнитное излучение соответственно.
Ранее использовалась также электрокоагуляция тонкой иглой, но в настоящее время эта методика применяется крайне редко из-за высокого риска инфекционных осложнений, развития рубцов, вторичной гипер- и гипопигментации кожи, аллергических реакций.
При склеротерапии в просвет сосуда вводят специальное вещество — склерозант, которое воздействует непосредственно на стенки сосуда, вызывая их слипание. Используются низкие концентрации склерозирующих препаратов — 0,2% раствор фибровейна или 0,5% раствор этоксисклерола. После процедуры обязательно использование эластичной компрессии специальными чулками. Кометический эффект проявляется через 3–6 недель. Как правило, склеротерапия эффективно устраняет венозные ТАЭ и практически неэффективна в отношении капиллярных. Весомым осложнением является капиллярный меттинг — появление в месте введения склерозанта или рядом с ним множества новых густопереплетенных капиллярных петель. Его возникновение связано с избыточным давлением склерозанта на стенки сосуда в момент введения [4, 6]. При склеротерапии возможны также следующие осложнения:
В 1999 году С.Г. Суханов с соавт. предложили комбинированный метод лечения ТАЭ нижних конечностей — лазеросклеротерапию [6]. Суть метода заключается в том, что на первом этапе проводится химическая склеротерапия вен диаметром более 1,0–1,5 мм, а затем через 2–3 недели для удаления ТАЭ меньшего диаметра и неисчезнувших полностью после первой процедуры сосудов используется лазерное воздействие. Кроме того, после лазерной обработки устраняется гиперпигментация, возникающая после склеротерапии.
На сегодняшний день наиболее предпочтительны световые методы лечения сосудистой патологии. С одной стороны, это связано с повышенными эстетическими требованиями пациентов, а с другой — с неинвазивностью, высокой скоростью и выраженным косметическим результатом лечения. Впервые лазеры были применены Гольдманом именно в дерматологии в 60-е годы. А в 1983 г. Андерсон и Парриш предложили метод селективного фототермолиза, который основан на способности отдельных тканевых хромофоров (гемоглобин крови, меланин эпидермоцитов) избирательно поглощать световое излучение, что приводит к локальному разрушению без нанесения ущерба окружающим тканям [5].
Лазерный луч избирательно поглощается патологическим сосудом и нагревает его до 60–70 ° С. Происходит необратимое фототермическое повреждение сосудов, приводящее к разрыву эндотелиальной стенки, ее склеиванию с дальнейшим склерозированием и/или коагуляцией белков крови с активацией тромбоза и последующего фиброза. Окружающая ткань мало поглощает лазерное излучение, поэтому практически не нагревается и не повреждается. Таким образом достигается избирательное разрушение патологических сосудов. Селективность воздействия обеспечивается определенной комбинацией параметров:
— диаметром сосуда, его локализацией.
При лазерной терапии выбор параметров работы зависит от диаметра сосуда. Определение оптимальной энергии проводится, как правило, экспериментально, а не предварительным расчетом, так как процесс взаимодействия лазера с кожей сложен и не поддается прогнозированию. Лечение ТАЭ начинают с подбора плотности энергии. Плотность энергии считается оптимальной, если при прохождении луча наблюдается исчезновение или существенное побледнение сосуда. Сосуды обрабатывают от периферии к центру с шагом 1–2 мм за 1–2 прохода.
Специальной подготовки пациента к процедуре не требуется. Однако необходимо соблюдение следующих условий:
— отсутствие загара на обрабатываемом участке;
— предварительное пробное воздействие лазера;
— местная анестезия наиболее чувствительных зон (крылья носа, нижние веки, внутренняя поверхность бедер).
Для коагуляции сосудов используются различные типы лазеров:
— лазер желто-зеленого спектра (500–600 нм);
— КТ-лазер, криптоновый, лазер на парах меди (532 нм);
— александритовый (755 нм);
— диодный (800–1000 нм);
— неодимовый (1064 нм);
— импульсивные источники света (500–1200 нм).
По данным литературы, наилучший результат (эффективность до 90 %) при удалении сосудов диаметром 0,1–0,3 мм, расположенных на лице, достигается при использовании лазеров на парах меди, за что их называют сосудистыми лазерами [1, 7].
Для лечения поверхностных сосудов диаметром до 0,5 мм (в основном на лице) наиболее эффективен и безопасен александритовый лазер с длиной волны 755 нм [1, 2].
Однако применение лазеров желто-зеленого диапазона для склерозирования крупных или глубоких сосудов ограничено тем, что излучение сильно рассеивается в коже, не проникает глубоко в ткани и сильно поглощается оксигемоглобином и меланином. Попытки коагулировать такие сосуды простым увеличением длительности импульсов или уровня лазерной энергии завершаются в лучшем случае рецидивами, а в худшем — термическим повреждением здоровых структур кожи. Для обработки этих сосудов лучше использовать лазеры, излучение которых несколько слабее поглощается гемоглобином и слабее рассеивается в коже. В этом случае мы достигаем достаточно однородного прогрева и склерозирования крупных и глубоко расположенных сосудов.
Для селективного склерозирования как поверхностных, так и более крупных сосудов (в основном на нижних конечностях) диаметром до 1,5 мм лучше всего подходят диодные лазеры. В диапазоне их излучения (800–1000 нм) рассеивание достаточно низкое, а поглощение оксигемоглобином невысокое. В случае сосудов диаметром более 1,5 мм наиболее эффективным методом остается склеротерапия (табл. 1).
Ограничивающим фактором для лазерной фотокоагуляции является количество меланина в коже — как конституциональное, так и приобретенное (загар). Существует ряд противопоказаний к чрескожной лазерной коагуляции:
— наличие тромбоза глубоких вен нижних конечностей;
— наличие поверхностного тромбофлебита;
— наличие варикозной болезни нижних конечностей (видимые варикозно расширенные вены, наличие патологических вено-венозных сбросов, выявленных как клинически, так при УЗДГ);
— плохое заживление, склонность к формированию келлоидных рубцов;
— беременность и лактация.
Для оценки результатов удаления ТАЭ используются 2 критерия:
— отсутствие побочных эффектов.
Полное или практически полное исчезновение сосудистых звездочек на лице наблюдается у 90 % пациентов. Относительно легко удаляются расширенные сосуды щек. Наиболее трудно поддаются лечению ТАЭ, локализованные на крыльях носа. Согласно статистике, 15 % пациентов с ТАЭ крыльев носа резистентны к лечению. Для полного удаления патологических сосудов может потребоваться 2–3 сеанса лечения. Через несколько лет капиллярные сеточки могут появляться снова.
Лазерная коагуляция при сосудистых поражениях лица на сегодняшний день не имеет альтернативы, тогда как ее эффективность при ТАЭ нижних конечностей продолжает вызывать споры. При правильно подобранных параметрах лазерного излучения побочные эффекты носят умеренный и обратимый характер. Среди возможных осложнений необходимо отметить следующие:
— чувство жжения, сопровождающее процедуру;
— гиперемия и умеренный отек кожи, сохраняющийся в течение суток;
— гипопигментация в месте локализации сосуда, сохраняющаяся несколько недель;
— образование в зоне лазерного воздействия точечных корочек, которые исчезают в течение 7 дней.
Для получения стойкого послеоперационного результата и предотвращения рецидивов пациентам в обязательном порядке рекомендуют:
1) избегать воздействия следующих провоцирующих факторов:
— употребления острой или слишком горячей пищи;
— резких перепадов температуры.
2) не проводить агрессивные косметические процедуры (например, глубокий пилинг лица).
Таким образом, телеангиэктазии — наиболее часто встречающаяся сосудистая патология, создающая эстетические проблемы, с которыми приходится сталкиваться каждой третьей женщине. Хирурги рекомендуют относиться к ним как к предвестникам венозных заболеваний [4]. Среди способов лечения следует отметить склеротерапию и лазерную фотокоагуляцию. При правильном использовании оба эти метода достаточно эффективно устраняют ТАЭ нижних конечностей. В то же время обе эти методики имеют свои плюсы и минусы. Оптимальным вариантом на сегодняшний день следует считать сочетанное применение этих методов. Показаниями только для лазерной коагуляции являются капиллярные ТАЭ и аллергия на склерозанты. Одной из актуальных проблем является выбор типа лазера и параметров его работы.



2007/mir/16/1.jpg)
2007/mir/16/2.png)
2007/mir/16/3.png)
2007/mir/16/4.png)