что такое стероидное акне
Гормональные прыщи у женщин
Проблема прыщей знакома многим женщинам, они могут появиться в любом возрасте, быть более или менее выраженными, проходить самостоятельно в короткие сроки или с ним необходимо долго и скрупулезно бороться. Причин появления прыщей множество, серьезную опасность представляют гормональные угри. В статье разберем, причины прыщей на лице у женщин, как они выглядят, из-за каких гормонов появляются, как избавиться от них и другую полезную информацию.
Что такое гормональные прыщи
Чаще всего прыщи на лице у женщин возникают из-за гормонального сбоя, когда одних гормонов становится по какой-либо причине больше, а другие угнетаются.
Прыщи из-за гормонов могут называть по-разному: предменструальные, гиперандрогенные, постменопаузальные, ранние, поздние и т.п. Однако все они говорят о серьезном сбое в организме и требуют лечения.
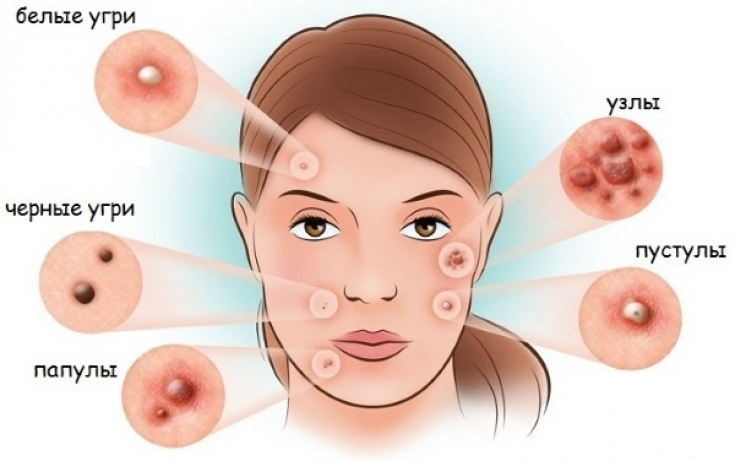
Гормональное акне может иметь различный вид, у кого-то это имеет более выраженную природу, у кого-то менее, это зависит от запущенности и серьезности происходящих в организме перестроек. В запущенных случаях можно видеть прыщи на челюсти у женщины, на щеках, шее, плечах и груди.
Опасность прыщей не только в причине их появления, но и в том что они могут вызвать серьезные проблемы самой кожи: пустулы, комедоны, милиумы, кистозные шишки, гнойные образования и даже заражение крови.
Отсутствие правильного лечения самой кожи и параллельное устранение причины их появления будет только усугублять проблему: под действием гормонов кожное сало будет вырабатываться постоянно и все в большем количестве, клетки будут стараться обновляться быстрее и отмершие их части будут еще больше забивать поры, кожа становится толще, чувствительнее, увеличивается жизнедеятельность бактерий.
Какие прыщи при гормональном сбое
Причины гормонального сбоя
Женская гормональная система очень подвижна, на нее влияет множество факторов, от внутреннего состояния до факторов окружающей среды. Каждый месяц гормональная система женщины проходит один и тот же путь изменения концентрации гормонов в зависимости от дня цикла. Колебание любого гормона может вызвать изменение работы всей системы и в итоге гормональный сбой, который может стать причиной возникновения прыщей на лице у женщины.
Гормональные прыщи у взрослой женщины на лице не редкость. Известно, что ими страдает до половины всех женщин репродуктивного возраста, и могут они появиться в любой период: после 30 лет, в подростковый период, в 25 лет и т.д.
Основные причины, провоцирующие гормональный сбой:
В зависимости от причины повлекшей сбой гормональной системы будет формироваться лечение.
Какие гормоны влияют на прыщи
Существует два типа гормонов: мужские (андрогены) и женские (эстрогены). В женском организме в большом количестве содержатся эстрогены, а в мужском андрогены. Если у женщины мужские половые гормоны начинают вырабатываться в большем количестве, чем нужно, то происходит сбой, который ведет к проблемам с репродуктивной функцией, прыщами и излишним ростом волос на теле.
Наибольшее влияние на образование прыщей у взрослых женщин играют:
Диагностика
Так как причин, почему на лице у женщин появляются прыщи, множество, то перед тем, как принимать какие-либо действия по лечению, необходимо точно выяснить причину и начать с ее устранения.
В первую очередь необходимо обратиться к врачу, это может быть один из специалистов: врач-дерматолог, врач-эндокринолог, врач-гинеколог. Специалист сможет оценить состояние кожи, предположит причины появления и назначит необходимые исследования. Стандартными методами диагностики, если у женщины прыщи являются:
Исходя из полученных данных будет назначено лечение, либо консультация специалиста другой области, либо рекомендовано проведение дополнительного обследования, например МРТ надпочечников или другое.
Как лечить гормональные прыщи
К лечению необходимо подходить комплексно. Кроме того что специалист после выявления причины повлекшей гормональный сбой и прыщи назначит препараты и процедуры для их лечения, необходим правильный уход за кожей, коррекция питания и образа жизни.
Главное правило: не пытайтесь давить воспаления! Лицо имеет множество неглубоко расположенных сосудов, инфекция, которая попадет в них мигом разбежится по всему лицу и усугубит ситуацию.
Часто используемые вспомогательные методы лечения при любых причинах появления прыщей на лице у женщины:
Лечение гормональных прыщей должно проводиться под надзором врача, уход за кожей и косметологические процедуры также лучше обсуждать со специалистом, который, опираясь на свои знания, тип кожи пациента и его анамнез сможет в короткие сроки добиться положительной динамики.
К какому специалисту обратиться
Большинство причин образования гормональных прыщей может лечить эндокринолог. Я, Романов Георгий Никитич, врач-эндокринолог с 20-летним стажем помог не одному своему пациенту избавиться от гормональных причин. Я имею богатый опыт работы, современные знания в области эндокринологии. Если Вам необходима консультация специалиста по вопросам диагностики или лечения, то у меня доступна услуга онлайн-консультации, где я уделяю максимум времени и внимания пациенту, его проблеме. Записаться на консультацию можно напрямую в одном из предложенных источниках: Viber, Telegram, Instagram, WhatsApp, Skype, Вконтакте.
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Гормональная терапия акне: обновленные данные
Гормональная терапия акне: обновленные данные
Введение
Acne vulgaris поражают
80% подростков и молодых людей в возрасте 11–30 лет. У большинства больных проявления стихают до 30 лет, у остальных же возможно непредсказуемое течение на протяжении всей жизни [1]. Основные признаки акне включают фолликулярную гиперпролиферацию и закупорку, усиленное образование кожного сала, активность P.acnes и воспаление [2]. Стандартизация лечения акне невозможна в связи с огромным количеством публикуемых данных и исследований [3]. Гормональные методы терапии актуальны не только для пациентов с биохимическими маркерами гиперандрогении, но также и для тяжелых, устойчивых случаев, также как и для пациентов с непредсказуемым течением и высокой частотой обострений акне без гиперандрогенемии [4]. Понимание гормонального статуса человека может способствовать оптимальному, более быстрому и наиболее соответствующему лечению акне.
Патогенез акне
Участие гормонов в патогенезе акне
Гормоны, вовлеченные в патогенез акне, включают андрогены, эстрогены, прогестерон, инсулин и инсулиноподобный фактор роста 1, кортикотропин-рилизинг фактор (КРФ), адренокортикотропный гормон (АКТГ), меланокортин, глюкокортикоиды и гормон роста [15].
Андрогены
Андрогены представляются самыми важными из всех гормонов, регулирующих продукцию кожного сала [16]. С периода пубертата андрогены стимулируют продукцию кожного сала и формирование угрей у обоих полов. Эта андроген-зависимая секреция кожного сала опосредована как мощными андрогенами, такими как тестостерон и ДГТ, так и более слабыми андрогенами. Надпочечники и яичники представляют собой источник производства дегидроэпиандростерона (ДГЭА) и андростендиона. ДГЭА преимущественно производится надпочечниками, в то время как андростендион производится яичниками и надпочечниками в равных пропорциях. Интересно, что 5α-редуктаза, фермент себоцита воронки, может преобразовывать тестостерон в 5-10 раз более активный ДГТ [13].
Прогестерон
Прогестерон ингибирует 5α-редуктазу, которая преобразовывает тестостерон в более мощный ДГТ. Менструальный прилив крови к лицу и обострения акне вызваны прогестероном, чьи рецепторы выражены только в базальных эпидермальных кератиноцитах [4].
Эстроген
Высокие дозы эстрогена отрицательно влияют на гормональную систему. Это приводит к сокращению размера сальной железы, а также уменьшает образование кожного сала. Эстрогеновый рецептор (ЭР) α локализован только на себоцитах, в то время как ЭРβ находят в большом количестве на себоцитах, кератиноцитах, меланоцитах, кожных фибробластах, эндотелиальных клетках и адипоцитах [17]. Эстроген может влиять на образование кожного сала через 1) торможение негативного влияния половых желез, 2) повышенную продукцию глобулина, связывающего половые гормоны (ГСПГ) печенью, таким образом, уменьшая свободный сывороточный тестостерон, 3) противодействуя непосредственно действию тестостерона в себоцитах и 4) влияя на генетическое регулирование сальной железы и формирование себоцита [18].
Инсулин и инсулиноподобный фактор роста
Инсулин стимулирует рост и созревание сальных желез. Это действие установлено через повышенную регуляцию инсулином рецепторов гормона роста на себоцитах [19]. Кроме того, инсулин ингибирует производство ГСПГ печенью и в дальнейшем по механизму положительной обратной связи влияет на надпочечниковый и овариальный андрогенез. Противоречивая связь между диетой и акне может быть объяснена тем, что продукты с высоким гликемическим индексом приводят к высвобождению инсулина и в свою очередь к повышению андрогенов и продукции кожного сала [20].
Кортикотропин-рилизинг фактор
КРФ, секретируемый гипоталамусом, преобразуется в проопиомеланокортин в переднем гипофизе. Проопиомеланокортин преобразуется в АКТГ и меланоцит-стимулирующий гормон, которые активируют продукцию кортизола. Мишенью КРФ являются сальные железы, в которых индуцируется липогенез за счет повышения биодоступности андрогенов и стимулирования преобразования ДГЭА в тестостерон [21].
Меланокортины
Меланокортин один из продуктов распада проопиомеланокортина. Два различных рецептора: MC-1R и MC-5R экспрессируются на себоцитах сальных желез, которые регулируют дифференцировку себоцитов и липогенез [22].
Глюкокортикостероиды
ГКС, как полагают, вызывают стероидные акне через повышение экспрессии гена Toll-like рецептора-2 и дальнейшее выделение провоспалительных медиаторов [23].
Гормоны гипофиза
Оценка эндокринного статуса пациентов при подозрении на гормональные акне
Оценка гормонального статуса не обязательна у пациентов с недлительными обострениями или для пациентов, хорошо отвечающих на стандартное лечение. Однако оценка эндокринного статуса является важным инструментом в более устойчивых случаях, при отсутствии ответа на обычные методы лечения, а также в следующих случаях [8]:
Гиперандрогения у женщин может быть вызвана овариальными или надпочечниковыми факторами. Среди овариальных причин СПКЯ и овариальные опухоли (доброкачественные или злокачественные), в то время как надпочечниковая гиперплазия (врожденная или приобретенная) и опухоли надпочечников (доброкачественные или злокачественные) составляют надпочечниковые причины [24].
Среди всех причин, СПКЯ составляет более 90% причин гиперандрогении у женщин, и включает множество эндокринных нарушений с/без формирования кист. Высокий уровень андрогенов и эстрогенов при лабораторных исследованиях, поликистозные яичники на УЗИ наряду с клиническими проявлениями ановуляции в виде олиго/аменореи являются признаками СПКЯ [25]. Гиперинсулинемия другая особенность, которая действует как кофактор или внешний фактор в случаях СПКЯ. Инсулин оказывает прямой стимулирующий эффект на андрогенез помимо ингибирования синтеза ГСПГ печенью [26].
Интересно, что в 50% случаев овариальной гиперандрогении имеет место функциональная надпочечниковая гиперандрогения [27] Важно помнить, что у многих пациентов с гормональными акне может и не быть повышенного уровня циркулирующего тестостерона в крови, и что у некоторых женщин с повышенным уровнем андрогена могут быть нормальные менструации. Это в основном из-за того, что только небольшая часть тестостерона (1%-2%) свободна и в состоянии связываться с рецепторами андрогена (АР), вызывая эффекты, поэтому если свободный тестостерон не измеряется отдельно, общий уровень тестостерона может все еще быть нормальным, несмотря на очевидные признаки гиперандрогении [28].
Гиперандрогения при нормальных уровнях и общего, и свободного тестостерона, может быть объяснена повышенной чувствительностью рецепторов к андрогену в пилосебационной единице или повышенной активностью 5α-редуктазы, которая приводит к гиперпродукции дигидротестостерона, который в пять раз мощнее тестостерона [29].
Лабораторные тесты у пациентов с подозрением на гормональные акне
Для пациентки с признаками гиперандрогении, не отвечающего на обычные методы терапии, а также с нерегулярными менструациями, оценка гормонального статуса требуется в ранней менструальной фазе (фолликулярная фаза). Другая гормональная терапия, такая как оральные контрацептивы, должна быть прекращена и остановлена за 1 месяц до лабораторных исследований во избежание ложных результатов [8]
Гормональная терапия
Блокаторы андрогеновых рецепторов
Спиронолактон
Ципротерона ацетат
Ацетат ципротерона (ЦПА) является одним из самых ранних и наиболее изученных антиандрогенов. ЦПА имеет свойства и антиандрогена и прогестина. Это позволяет эффективно его использовать для монотерапии, показывая улучшение в 75% случаев и до 90% женщин в дозах 50–100 мг/д с 1го по 10й день менструального цикла [40]. Несмотря на высокие показатели улучшения при монотерапии, его обычно объединяют с эстрогеном в оральных контрацептивах в дозах 2 мг с 35 μg этинилэстрадиола. ЦПА ингибирует образование андростендиона из ДГЭА с последующим уменьшением продукции кожного сала. Гепатотоксичность, феминизация мужского плода являются самыми важными побочными эффектами, помимо болезненных ощущений в груди и проявлений желудочно-кишечных расстройств в виде тошноты и рвоты [41]
Флутамид
Флутамид используется в терапии рака простаты, и также эффективен для терапии акне, андрогенного облысения и гирсутизма. Он препятствует связыванию ДГТ с его рецепторами, а недавно было установлено, что препарат может усилить распад активного тестостерона на неактивные метаболиты. Диапазон доз от 62.5–500 мг/д [42]. Побочные эффектов включают болезненные ощущения в груди, желудочно-кишечные расстройства и снижение либидо. Серьезные побочные эффекты включают псевдогермафродитизм и признаки феминизации мужского плода, а также фатальный гепатит, который зависит от дозы и возраста; поэтому необходимы регулярные анализы функции печени, хотя такие побочные эффекты ограничивают использование флутамида при акне [43].
Препараты, влияющие на продукцию андрогенов надпочечниками
Препараты, повышающие чувствительность к инсулину
Инсулинорезистентность снижает поглощение инсулина клетками и в результате этого повышается уровень инсулина. Инсулинорезистентность играет важную роль, увеличивая пул андрогенов яичников и надпочечников и уменьшая синтез ГСПГ, приводя к состоянию гиперандрогенемии [49]. Метформин используется при акне в сочетании с СПКЯ, HAIR-AN-синдромом, ожирением или при биохимических признаках гиперинсулинемии, и, что важно отметить, метформин не вызывает гипогликемию. Лечение начинается с дозы 500 мг, которая повышается до 2,000 мг/д. Нет ограничений по времени применения метформина, но прием его должен быть прекращен через 6 месяцев при отсутствии улучшений. Большинство побочных эффектов зависит от дозы и включают тошноту и рвоту, ограничить которые можно приемом препарата после обеда и началом с низкой дозы 250 mg [50].
Заключение
Гормональная терапия показана не только пациентам с биохимическими маркерами гиперандрогении, но и при тяжелых, устойчивых случаях, а также пациентам с непредсказуемым течением и высокой частотой обострений акне без гиперандрогенемии. Оценка гормонального статуса обязательна и проводится в наиболее устойчивых случаях, а также пациентам, не отвечающим на обычные методы терапии. Достойное понимание гормональной среды в теле человека может точно определить направление к оптимальному, более быстрому и более соответствующему лечению акне. Большое значение для дерматологов имеет знакомство с существующей гормональной терапией, ее оптимальными способами использования и ее относительными и абсолютными противопоказаниями.
Таблица 1. Показания к гормональной терапии акне
Тяжелые внезапные обострения болезни перед менструацией
Случаи, когда желательна оральная контрацепция
Акне, не поддающиеся традиционной терапии
Синдром поликистозных яичников
Акне с поздним началом (acne tarda)
Овариальная или надпочечниковая гиперандрогения
Что такое стероидное акне
Фульминантные акне. Современное решение проблемы.
Фульминантные акне. Современное решение проблемы.
Фульминантные (молниеносные) акне — редкое, тяжелое, внезапно дебютирующее, иммунологически индуцированное системное заболевание, являющееся разновидностью вульгарных акне, характеризующееся выраженным воспалительным процессом, триггером в котором, по всей вероятности, является Cutibacterium (Propionibacterium acnes) [1]. Доказана роль генетических факторов в этиологии фульминантных акне при обследовании идентичных близнецов [2] и в ряде других исследований [3, 4]. Фульминантные акне чаще регистрируются у молодых мужчин в возрасте 13–22 лет с акне в анамнезе. Многие авторы считают, что одним из главенствующих звеньев патогенеза при данной разновидности акне является повышенный уровень тестостерона в крови. Действительно, высокие уровни тестостерона и анаболических стероидов вызывают повышение экскреции кожного сала, что, в свою очередь, также является важным патогенетическим фактором развития фульминантных акне. Именно поэтому нередко мы наблюдаем клинику тяжелых форм акне у пациентов, принимающих анаболические стероиды для увеличения мышечной массы [5]. В литературе описан случай появления фульминантных акне у пациента, получавшего лечение тестостероном при синдроме Марфана с целью усиления роста мышечной массы [6]. Экспосом акне определяется как сумма всех факторов окружающей среды, влияющих на возникновение, продолжительность и тяжесть заболевания [7]. Экспосом-факторы, включающие в себя особенности диеты, прием специфических медикаментов, неблагоприятные экологические и климатические факторы, психоэмоциональные перегрузки, могут влиять на течение и тяжесть акне путем взаимодействия с эпидермальным барьером, сальными железами, врожденным иммунитетом и микробиотой кожи [8–10]. Учитывая то, что подавляющее число пациентов с фульминантными акне молодые мужчины, патогенез этой разновидности акне выглядит следующим образом. Себоциты, имея на своей поверхности андрогенные рецепторы, активно соединяются с андрогенами. Из всех андрогенов дегидротестостерон обладает самой большой способностью связываться с андрогенными рецепторами. Себоциты производят специфические ферменты, конвертирующие молекулу одного андрогена в другой. В частности, вырабатываемая себоцитами 5-альфаредуктаза преобразовывает тестостерон в дигидротестостерон, после чего дигидротестостерон связывается с андрогенным рецептором себоцита и себоцит получает команду на усиление выработки кожного сала. При стероидных акне, или так называемых «бодибилдинг-акне», секрет сальных желез производится в огромных количествах, в результате чего формируется закупорка поры волосяного фолликула. После образования микрокомедонов создается благоприятная анаэробная среда для жизнедеятельности микроорганизмов, среди которых основная роль принадлежит бактерии Cutibacterium (Propionibacterium acnes) [1]. Данная бактерия для своей жизнедеятельности активно использует жирные кислоты кожного сала, а продуктами своей жизнедеятельности вызывает воспалительный процесс. Кроме того, Cutibacterium содержат на своей поверхности лиганды Toll-like рецепторов (TLR) и вызывают активацию врожденного иммунитета [11]. Конглобатные акне, увеличиваясь в размерах и количественном значении, могут спровоцировать усиление иммунологических реакций у некоторых пациентов и привести к возникновению фульминантных акне [5]. Иммунная система начинает более агрессивно реагировать на присутствие Cutibacterium по типу реакций гиперчувствительности III и IV типов, при этом производится большое количество провоспалительных цитокинов, которые инициируют высвобождение протеолитических ферментов лейкоцитами и появление свободных радикалов в очаге, в результате чего могут повреждаться окружающие ткани. Такого рода повреждение вновь провоцирует гиперэргическую реакцию иммунной системы, замыкая порочный круг патогенеза. Фульминантные акне зачастую могут быть единственным клиническим проявлением повышенной выработки андрогенов у мужчин. Описан случай 15-летнего юноши с фульминантными акне и выявленным в результате обследования избытком выработки андрогенов из-за поздней врожденной гиперплазии надпочечников [12]. Помимо андрогенов в патогенезе акне имеет значение повышение уровня прогестерона. Незначительные количества прогестерона у мужчин секретируются корой надпочечников. Кроме того, уровень данного гормона у мужчин зачастую сильно повышается вследствие применения препаратов с целью наращивания массы тела, в частности сустенона и нандролона. Себоциты, помимо андрогенных рецепторов на своей поверхности, также имеют и специфические прогестероновые рецепторы, способные связывать прогестерон. Во время применения сустенона и нандролона пациенты-бодибилдеры провоцируют существенное повышение выработки прогестерона, который, связываясь с чувствительными к нему рецепторами в сальной железе, будет активизировать гиперпродукцию кожного сала.Доказана взаимосвязь акне с инсулиноподобным фактором роста-1 (IGF-1). Высокогликемическая диета, употребление в пищу большого количества молочных продуктов способствуют увеличению в крови как инсулина, так и инсулиноподобного фактора роста-1. IGF-1 и инсулин провоцируют появление акне путем увеличения выработки дигидротестостерона в крови, что приводит к нарушению дифференцировки кератиноцитов, появлению фолликулярного гиперкератоза и изменению состава кожных липидов. Кроме того, имеются данные, что уровень IGF-1 в крови прямо пропорционален активности заболевания [13].Также существует теория, что фульминантные акне могут быть одним из проявлений сложного аутоиммунного процесса, так как у ряда пациентов с этим диагнозом выявляются циркулирующие иммунные комплексы и наблюдается сочетанное поражение нескольких внутренних органов. Изредка внезапное появление фульминантных акне может быть зарегистрировано у пациентов с корью [14].Хроническое воспаление при фульминантных акне зачастую ведет к неоангиогенезу, что подтверждается иммуногистохимическими методами окрашивания СD34+ клеток эндотелия. В этом случае исследование показывает наличие множественных капилляров вокруг волосяных фолликулов вследствие сформированного перифокального инфильтрата [15].Таким образом, фульминантные акне имеют многочисленные звенья патогенеза, основными из которых являются: Cutibacterium и микробиом кожных покровов в целом; гиперпродукция кожного сала себоцитами при непосредственном участии дигидротестостерона, прогестерона, инсулиноподобного фактора роста-1; особенности врожденного иммунитета, фолликулярный гиперкератоз [16]. Клиника фульминантных акне характеризуется следующими признаками: внезапное начало, тяжелые и часто гнойные узлы в области максимального скопления сальных желез (лицо, спина, грудь), высокая температура тела (до нескольких недель) и явления полиартрита, низкий ответ на антибактериальную терапию. Фульминантные акне, как правило, дебютируют на лице и верхней половине туловища в виде крупных болезненных воспаленных узлов, заполненных гнойным содержимым, вскрывающихся с образованием болезненных язв с нависающими краями, зачастую сливающихся в экссудативно-некротические бляшки. При этом в очаге практически не наблюдаются комедоны и невоспалительные кисты (которые, как правило, присутствуют при конглобатных акне). Все формы фульминантных акне клинически проявляются язвенными поражениями, сопровождающимися появлением геморрагических корок, преимущественно возникающих на туловище. Исходом патологического процесса при фульминантных акне всегда являются выраженные рубцы [17]. Осложнениями фульминантных акне являются: тяжелая сплено- и гепатомегалия, язвенный колит [18], узловатая эритема [19], полиартрит, остеомиелит по типу хронического мультифокального асептического остеомиелита, в том числе и у подростков [20, 21], при гистологическом исследовании определяются очаги остеолиза [15]. Наличие полиартрита у пациентов с фульминантными акне может сделать ходьбу чрезвычайно болезненной и вызвать деформацию позвоночника, в результате чего некоторые пациенты вынуждены передвигаться в согнутом состоянии. Воспалительный процесс может затрагивать один сустав или несколько, чаще всего поражаются тазобедренные и коленные суставы, но у 21 % пациентов регистрируется сакроилеит [22]. При лабораторном обследовании пациентов с фульминантными акне выявляется выраженный лейкоцитоз, увеличение полиморфноядерных лейкоцитов, повышение СОЭ, увеличение циркулирующих иммунных комплексов, в ряде случаев — анемия и протеинурия. Культура крови стерильна. При проведении сцинтилографии костей у 50–70 % пациентов с фульминантными акне наблюдаются так называемые «горячие точки», которые соответствуют лизису костной ткани (остеолизу). Поражение костей по типу остеомиелита наблюдается у 25 % пациентов [19]. Многочисленные исследования для определения оптимальной терапевтической тактики ведения пациентов с фульминантными акне, в том числе стероидными акне (акне «бодибилдеров»), рекомендуют сочетанное применение стероидов и системного изотретиноина (СИ) [23, 24]. Лечение начинают с применения системных стероидов с постепенным снижением дозировки в течение 2–6 недель [25]. Изотретиноин начинают применять по 0,25 мг/кг/сутки и постепенно, в течение 4 недель, увеличивают дозу до 0,5–0,8 мг/кг в сутки, до достижения полной курсовой дозы в 120–150 мг/кг [26]. Учитывая большой перечень нежелательных явлений при лечении системным изотретиноином, ряд пациентов отказывается принимать данный препарат. Однако необходимо отметить, что все описанные при применении СИ нежелательные эффекты являются дозозависимыми. В этой связи оптимальным препаратом изотретиноина для лечения пациентов с фульминантными акне можно назвать изотретиноин Lidose(препарат Акнекутан1, Ядран). Безусловным преимуществом СИ, произведенного по технологии Lidose (SMB Laboratories S. A., Бельгия), является сокращение дозы принимаемого изотретиноина с полным сохранением терапевтической эффективности лечения. В рамках данной технологии в состав препарата (Акнекутан) включаются 2 дополнительных липофильных компонента, которые позволяют увеличить биодоступность изотретиноина на 20 % относительно СИ в обычной форме выпуска, что позволяет снизить как суточную, так и курсовую дозу СИ на 20 %, а также существенно снизить риск возникновения потенциальных нежелательных реакций во время лечения. Таким образом, используя ИТ Lidose, удается снизить курсовую дозу Акнекутана до 100–120 мг/кг/cут. Достижение полной курсовой дозы Акнекутана без перерывов в проводимой терапии является ключом к успешному результату лечения и профилактикой рецидивов заболевания. В целях максимально безопасного лечения любым системным изотретиноином необходимо контролировать ряд основных лабораторных показателей, которые регламентированы требованиями утвержденной FDA программы управления риском iPledge [27]. В первую очередь это касается печеночных ферментов (АСТ, АЛТ), триглицеридов и холестерина, щелочной фосфатазы. Необходимо особенно внимательно обсудить с пациентом методы контрацепции во время курса терапии СИ, заострив внимание на возможных сроках планирования беременности, спустя 1 месяц после окончания терапии изотретиноином, так как беременность является абсолютным противопоказанием для назначения терапии системным изотретиноином. Необходимо внимательно следить за психоэмоциональным статусом пациентов ввиду того, что в ряде случаев пациенты с фульминантными акне предъявляют жалобы на суицидальные мысли, связанные с тяжестью заболевания. Следует помнить, что оптимальное усвоение системного изотретиноина происходит в условиях соблюдения необходимой калорийности пищи (употребление не менее 40 г жира в сутки, калорийность потребляемой пищи не менее 1000 ккал в сутки). Однако важно отметить, что для изотретиноина Lidose данная зависимость менее выражена, и даже при условии приема препарата натощак более 70 % изотретиноина Lidose усваивается. Для повышения комплаентности пациента врачу необходимо подробно пояснять все прогнозируемые нежелательные явления и необходимость тщательного следования всем рекомендациям дерматолога. В этом случае успех от проводимой терапии Акнекутаном будет предсказуем, а вероятность формирования нежелательных явлений минимизирована. Среди часто встречающихся побочных эффектов следует отметить ксероз кожи и слизистых, в первую очередь конъюнктивы глаз, слизистой носовых ходов, красной каймы губ. С целью минимизации этих нежелательных явлений во время терапии СИ рекомендовано применение увлажняющих препаратов, которые наносятся на поверхность кожи 1–2 раза в сутки или чаще. Одним из препаратов, с успехом применяемых с данной целью, является крем Перфэктоин (Ядран), который в короткие сроки восстанавливает барьерную функцию кожных покровов, оптимальный уровень увлажнения кожи, подходит для длительного применения. Побороться с сухостью конъюнктивы глаз можно путем применения препаратов искусственной слезы 2–3 раза в день (Оптинол, Ядран). Лечение фульминантных акне в виде монотерапии антибиотиками широкого спектра действия является малоэффективным [25, 28, 29] и поэтому не рекомендуется AAD [31]. Симптоматика разрешается медленно, велик риск рецидива. Но в ряде случаев, когда у пациента наблюдается длительно регистрируемая фебрильная температура, системные антибиотики широкого спектра действия (клиндамицин, миноциклин, доксициклин) совместно с пероральным преднизолоном (1 мг/кг/сут) могут быть назначены коротким курсом до начала лечения системным изотретиноином [25, 30]. Для исключения риска формирования внутричерепной гипертензии следует избегать совместного назначения системного изотретиноина и тетрациклинов. В целом, сочетание системного изотретиноина и системных стероидов гораздо предпочтительнее, чем сочетание системного изотретиноина и системных антибиотиков. Считается, что одновременное назначение системного изотретиноина и системных антибиотиков повышает риск развития синдрома псевдоопухоли головного мозга, хотя ряд авторов считают такой риск минимальным.В случае успешного лечения рецидив фульминантных акне наблюдается крайне редко. В результате разрешившегося патологического процесса в очаге наблюдаются рубцы и фиброз. Однако не следует забывать, что рецидив заболевания является показанием к тщательному обследованию пациента у эндокринолога для исключения гормон-продуцирующих опухолей гипофиза и других эндокринопатий. Таким образом, назначение ИТ Lidose (Акнекутан) является предпочтительным по сравнению с другими препаратами системного изотретиноина ввиду лучшей биодоступности, меньшей необходимой курсовой и ежедневной дозировки препарата, минимальных, прогнозируемых нежелательных явлений, стабильных результатов лечения наиболее сложных и тяжелых форм акне.
Литература
1. Dreno B., Pecastaings S., Corvec S. et al. Cutibacterium acnes (Pro-pionibacterium acnes) and acne vulgaris: a brief look at the latest updates. J Eur Acad Dermatol Venereol. 2018;32(Suppl 2):5–14. DOI: 10.1111/jdv.15043
2. Palatsi R., Oikarinen A. Hormonal analysis and delayed hypersen-sitivity reactions in identical twins with severe acne. Acta Derm Venereol. 1979;59(2):157–160.
3. Lynn D. D., Umari T., Dunnick C. A., Dellavalle R. P. The epi-demiology of acne vulgaris in late adolescence. Adolescent Health Med Ther. 2016;7:13–25. DOI: 10.2147/AHMT.S55832
4. Zhang M., Qureshi A. A., Hunter D. J., Han J. A genome-wide association study of severe teenage acne in European Americans. Human genetics. 2014;33(3):259–264. DOI: 10.1007/s00439-013-1374-4
5. Heydenreich G. Testosterone and anabolic steroids and acne fulminans. Arch Dermatol. 1989 Apr;125(4):571–572. DOI: 10.1001/archderm.125.4.571b
6. Wollina U., Gesina H., Koch A., Kostler E. Case reports: acne ful-minans in Marfan syndrome. J Drugs Dermatol. 2005 Jul-Aug;4(4):501–505.
7. Dreno B., Bettoli V., Araviiskaia E. et al. The influence of ex-posome on acne. J Eur Acad Dermatol Venereol. 2018;32:812–819. DOI: 10.1111/jdv.14820
8. Murillo N., Raoult D. Skin microbiota: overview and role in the skin diseases acne vulgaris and rosacea. Future Microbiol. 2013;8:209–222. DOI: 10.2217/fmb.12.141
9. Wolf R., Parish L. C. Effect of soaps and detergents on epidermal barrier function. Clin Dermatol. 2012;30:297–300. DOI: 10.1016/j.clinderma-tol.2011.08.021
10. Матушевская Е. В., Антонова Л. А., Матушевская Ю. И., Петрова К. С. Клинический опыт применения системного изотретино-ина в лечении тяжелых форм акне. РМЖ. 2018;82(II):109–112. [Ma-tushevskaya E. V., Antonova L. A., Matushevskaya Yu. I., Petrova K. S. Clinical experience of using systemic isotretinoin in the treatment of se-vere forms of acne. Rossiisky medicinskiy zhurnal. 2018;82(II):109–112. (In Russ.)]
11. Nagy I., Pivarcsi A., Kis K. et al. Propionibacterium acnes and lipopolysaccharide induce the expression of antimicrobial peptides and proinflammatory cytokines/chemokines in human sebocytes. Microbes In-fect. 2006;8:2195–2205. DOI: 10.1016/j.micinf.2006.04.001
12. Placzek M., Degitz K., Schmidt H., Plewig G. Acne fulmi-nans in late-onset congenital adrenal hyperplasia. Lancet. 1999 Aug 28;354(9180):739–740. DOI: 10.1016/S0140-6736(99)01862-0
13. Hoyt G., Hickey M. S., Cordain L. Dissociation of the glycae-mic and insulinaemic responses to whole and skimmed milk. Br J Nutr. 2005;93:175–177. DOI: 10.1079/BJN20041304
14. Honma M., Murakami M., Iinuma S. et al. Acne fulminans fol-lowing measles infection. J Dermatol. 2009 Aug;36(8):471–473. DOI: 10.1111/j.1346-8138.2009.00680.x
15. Brănişteanu D. E., Cotrutz C. E., Luca M. C., Molodoi D. A., Sto-ica L. E., Ianoşi S. L. et al. Morphopathological stigmata in acne fulminans. Rom J Morphol Embryol. 2015;56(3):1185–1190.
16. Dreno B. What is new in the pathophysiology of acne, an over-view. J Eur Acad Dermatol Venereol. 2017;31(Suppl 5):8–12. DOI: 10.1111/jdv.14374
17. Greywal T. L., Zaenglein A., Baldwin H., Bhatia N., Chernoff K. Evidence-based recommendations for the management of acne fulminans and its variants. J Am Acad Dermatol. 2017 Jul;77(1):109–117. DOI: 10.1016/j.jaad.2016.11.028
18. Wakabayashi M., Fujimoto N., Uenishi T., Danno K., Tanaka T. A case of acne fulminans in a patient with ulcerative colitis successfully treated with prednisolone and diaminodiphenylsulfone: a literature review of acne fulminans, rosacea fulminans and neutrophilic dermatoses occurring in the setting of inflammatory bowel disease. Dermatology. 2011;222(3):231–235. DOI: 10.1159/000324226
19. Williamson D. M., Cunliffe W. J., Gatecliff M., Scott D. G. Acute ulcerative acne conglobata (acne fulminans) with erythema nodosum. Clin Exp Dermatol. 1977 Dec;2(4):351–354. DOI: 10.1111/j.1365-2230.1977.tb01574.x
20. Kim S. Y., Jung S. K., Lee S. G., Yi S. M., Kim J. H., Kim I. H. Acne fulminans with osteolytic change in metaphysis of distal radius. Int J Dermatol. 2016 May;55(5):571–573.
21. Gordon P. M., Farr P. M., Milligan A. Acne fulminans and bone lesions may present to other specialties. Pediatr Dermatol. 1997 Nov-Dec;14(6):446–448. DOI: 10.1111/j.1525-1470.1997.tb00686.x
22. Iqbal M., Kolodney M. S. Acne fulminans with synovitis-acne-pus-tulosis-hyperostosis-osteitis (SAPHO) syndrome treated with infliximab. J Am Acad Dermatol. 2005 May;52(5. Suppl 1):S118–S120. DOI: 10.1016/j.jaad.2004.09.006
23. Kraus S. L., Emmert S., Schön M. P., Haenssle H. A. The dark side of beauty: acne fulminans induced by anabolic steroids in a male bodybuilder. Arch Dermatol. Oct 2012;148(10):1210–1212. DOI: 10.1001/archdermatol.2012.855
24. Heydenreich G. Testosterone and anabolic steroids and acne fulminans. Arch Dermatol. 1989 Apr;125(4):571–572. DOI: 10.1001/arch-derm.125.4.571b
25. Siadat A. H., Bostakian A., Abtahi-Naeini B., Shahbazi M. Suc-cessful Treatment of Facial Acne Fulminans: Antimicrobial Agents and Oral Prednisolone as Promising Regimes. Case Rep Dermatol Med. 2017;2017:7092910. DOI: 10.1155/2017/7092910
26. Кохан М. М., Кениксфест Ю. В., Шайбакова Ю. Б., Поляко-ва Н. В., Топычканова Е. П., Кащеева Я. В. и др. Опыт терапии боль-ных различными формами акне препаратом системного изотретиноина. Клиническая дерматология и венерология. 2014;2:91–99. [Kohan M. M., Keniksfest Yu. V., Shaybakova Yu. B., Polyakova N. V., Topichkanova E. P., Kashcheeva Ya. V. et al. Experience of treating patients with various forms of acne using systemic isotretinoin. Clinical Dermatology and Venereology. 2014;2:91–99. (In Russ.)]
27. Howard R., Smith G. The readability of iPledge program pa-tient education materials. J Am Acad Dermatol. 2018;79(4):e69-e70. DOI:
28. Seukeran D. C., Cunliffe W. J. The treatment of acne fulminans: a review of 25 cases. Br J Dermatol. 1999 Aug;141(2):307–309. DOI: 10.1046/j.1365-2133.1999.02982.x
29. Massa A. F., Burmeister L., Bass D., Zouboulis C. C. Acne Ful-minans: Treatment Experience from 26 Patients. Dermatology. 2017;233(2–3):136–140. DOI: 10.1159/000473860