что такое спастический тетрапарез у детей с дцп
Спастический тетрапарез у ребенка
Долгожданный малыш родился, но не все прошло благополучно.
Обеспокоенные родители начинают понимать, что стандартное лечение в виде ноотропов, массажа и физиопроцедур не дают желаемого эффекта.
Мышцы рук и ног ребенка с тетрапарезом находятся в постоянном напряжении, и малыш не может в полной мере ими управлять. В тяжелых случаях ребенок оказывается практически полностью обездвижен.
Кроме мышечного тонуса у ребенка с тетрапарезом есть еще целый ряд проблем:
Что скрывается за этим непонятным термином?
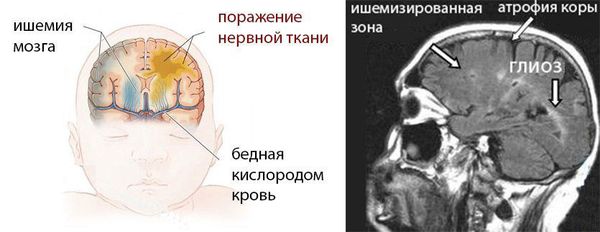
Кора головного мозга должна контролировать работу всех остальных частей мозга.
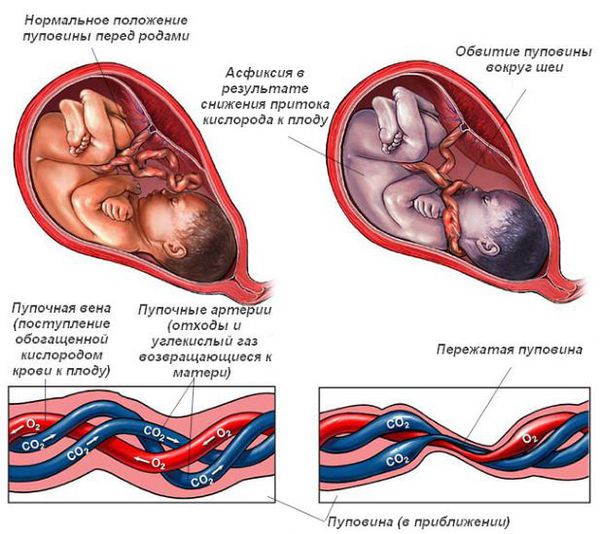
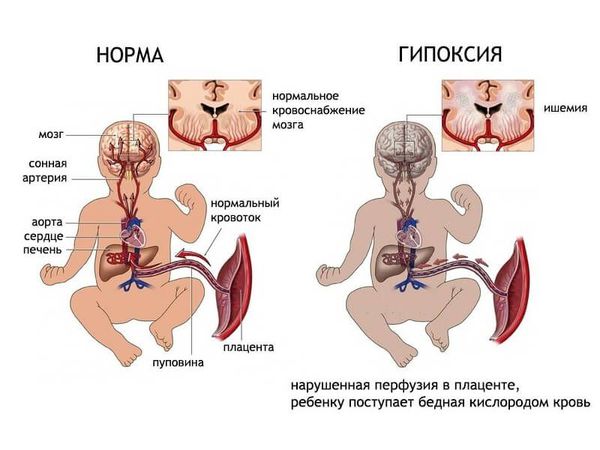
Если кора пострадала, например от гипоксии (нехватки кислорода) или гидроцефалии (повышенного внутричерепного давлния), то она перестает контролировать срединные и стволовые структуры, они перевозбуждаются, а в результате ребенок плохо спит, вздрагивает на резкие звуки, от испуга у него еще больше повышается тонус мышц. Перевозбужденные стволовые структуры также дают повышенный рвотный рефлекс. Ребенок с тетрапарезом может есть только протертую пищу, потому что кусочки, попадающие в рот вызывают рвоту.
То есть, спастический тетрапарез это, как правило, не просто повышенный тонус мышц, который можно снять, проделав массаж. Это комплексная проблема в результате повреждения головного мозга:
1) высокий тонус мышц верхних и нижних конечностей мешает ребенку двигаться, приводит к контрактурам (тугоподвижности суставов) деформациям конечностей.
2) повреждение коры головного мозга при тетрапарезе приводит к задержке двигательного и речевого развития.
3) нарушение жевания и глотания, затрудняет кормление ребенка и приводит к недостаточному усвоению питательных веществ.
4) высокий тонус мышц речевого аппарата в дальнейшем препятствует развитию речи.
5) дисфункция срединно-стволовых структур с нарушением сна, вздрагиваниями на резкие звуки, повышенным рвотным рефлексом существенно затрудняют уход за малышом.
Лечение тетрапареза

Для того, чтобы избежать диагноза ДЦП лечение тетрапареза должно быть комплексным:
Детям с Перинатальным поражением ЦНС, спастическим тетрапарезом обязательно проводят Микротоковую рефлесотерапию, которая разрешена и рекомендована Министерством здравоохранения РФ.
Программа Микротоковой рефлексотерапии при спастическом тетрапарезе:
1) рефлекторное стойкое расслабление напряженных мышц верхних и нижних конечностей для увеличения объема движений и предупреждения развития контрактур.
2) Активизация моторных зон коры головного мозга и мозжечка проводится для восстановления поэтапного развития двигательных навыков:
(ребенок с тетрапарезом учится сначала удерживать голову, затем приподниматься на руках и переворачиваться, затем сидеть с поддержкой и самостоятельно, потом ползать по пластунски и на четвереньках, слазить и залазить на диван или кровать, вставать у опоры, ходить вдоль опоры и за руку, затем ходить самостоятельно).
3) Стабилизация срединно-стволовых структур проводится для восстановления функции жевания и глотания, снижения повышенного глоточного рефлекса, улучшения сна, уменьшения невротизации.
4) Активизация речевых зон коры головного мозга у детей со спастическим терапарезом способствует развитию речи.
Дополнительно к микротоковой рефлексотерапии в отделениях Реацентра детям с тетрапарезом проводится следующие виды лечения:
ДЦП спастический тетрапарез (тетраплегия)
Спастический тетрапарез (он же — двусторонняя гемиплегия) — форма детского церебрального паралича (ДЦП), при которой поражаются и руки, и ноги. Болезнь нельзя вылечить полностью, но можно добиться улучшения. Медицинская помощь детям с ДЦП необходима, чтобы снизить болезненность мышц и в большинстве случаев улучшить двигательные навыки.
Причины тетраплегии
Спастический тетрапарез как форма детского церебрального паралича всегда вызван причинами, воздействовавшими на ребенка до родов, в самих родах или в раннем младенческом возрасте. Это могут быть:
Причины, которые приводят к диагнозу ДЦП, спастический тетрапарез, многочисленны и еще не до конца изучены. Раньше главной причиной считалась асфиксия новорожденных — тяжелые нарушения дыхания сразу после родов. Но современные исследования показывают, что и спастическая тетраплегия, и асфиксия могут быть не связаны или иметь общую причину, не влияя друг на друга.
Проявления болезни: когда, как и почему
Ребенок с ДЦП в форме спастического тетрапареза страдает от поражения обеих рук и ног. Проявляется болезнь спастичностью — состоянием, при котором мышцы конечностей часто и сильно сокращаются, а расслабиться самостоятельно не могут.
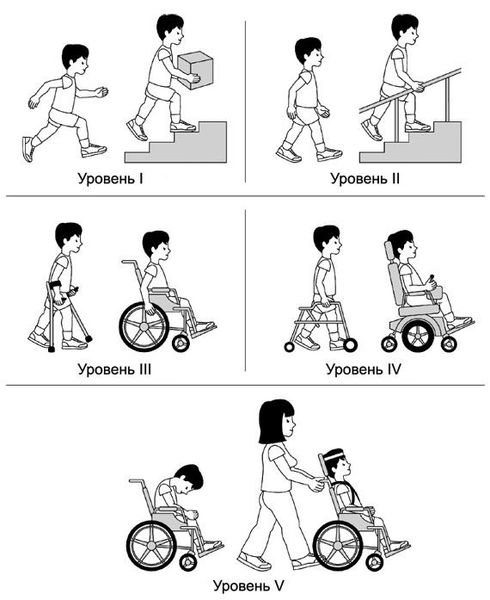
Выделяют 5 уровней нарушений двигательной активности:
К симптомам тетраплегии у каждого второго страдающего этой формой ДЦП малыша добавляется эпилепсия. Нередки случаи нарушений интеллекта, зрения, слуха, речи.
Выраженные признаки ДЦП опытному врачу заметны уже в первую неделю жизни новорожденного, но диагноз ставят гораздо позже. Поэтому на раннем этапе говорят о риске развития ДЦП, но уже начинают оказывать малышу помощь.
Чем мы можем помочь
Хотя лечения тетраплегии не разработано, есть препараты, облегчающие течение болезни. Неврологи Центра детской речевой неврологии и реабилитации «НейроСпектр» подбирают наиболее эффективные для каждого пациента комбинации лекарств. Наши массажисты имеют большой опыт работы с пациентами с ДЦП, владеют техникой миофасциального массажа.
Специалисты нашего Центра оказывают помощь и ментально сохранным детям со «сложным» поведением: агрессивными, замкнутыми, стеснительными. Мы помогаем преодолеть проблемы с речью, проводим логопедический массаж, в Центре ведутся индивидуальные и групповые занятия с логопедом.
Что такое детский церебральный паралич (ДЦП)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Морошек Е. А., детского невролога со стажем в 9 лет.
Определение болезни. Причины заболевания
Детский церебральный паралич (ДЦП) — это заболевание, при котором движения у ребёнка ограничены или отсутствуют, а поддержание вертикальной позы и ходьбы затруднено. Часто сопровождается сниженным интеллектом, задержкой речи и эпилепсией.
ДЦП формируется в результате пороков развития головного мозга до рождения или сразу после. Причины, которые мешают развиваться головному мозгу, патологически воздействуют на плод во время беременности или на мозг новорожденного ребёнка в первые недели жизни.
Моторные нарушения при церебральных параличах часто сопровождаются:
Единой причины формирования ДЦП не существует. Как правило, это комплекс факторов, которые повлияли на развитие и созревание головного мозга плода и ребёнка. Условно все факторы можно разделить на три основные группы:
Резус-конфликт также может стать причиной ДЦП, но только если помимо него были другие причины развития патологии.
Чем больше неблагоприятных факторов воздействовало на плод во время беременности и на ребёнка после рождения, тем выше риск формирования ДЦП. Например, гипоксия мозга плода на протяжении всей беременности может привести к недостаточному развитию головного мозга как структурно, так и функционально. К моменту рождения в головном мозге могут сформироваться кисты, которые в последующем будут играть роль очага, провоцирующего эпилепсию. Недоразвитость двигательных путей (нервов, которые отвечают за совершение движений) приводит к патологии двигательной функции.
В процесс могут быть вовлечены зоны мозга, которые отвечают за речь. Формируется системное недоразвитие речи в виде моторной или сенсомоторной дисфазии — нарушения речи с поражением корковых центров. Если повреждены моторные зоны, ребёнок понимает обращённую речь, но не может говорить (дизартрия). Если повреждены сенсорные зоны, ребёнок не понимает обращённую речь, проговаривает случайные слова. При смешанных формах может отсутствовать как способность воспринимать речь, так и разговаривать.
Симптомы детского церебрального паралича
Клиническое проявление ДЦП у детей зависит от формы заболевания и может характеризоваться самыми разными патологическим изменением мышечного тонуса:
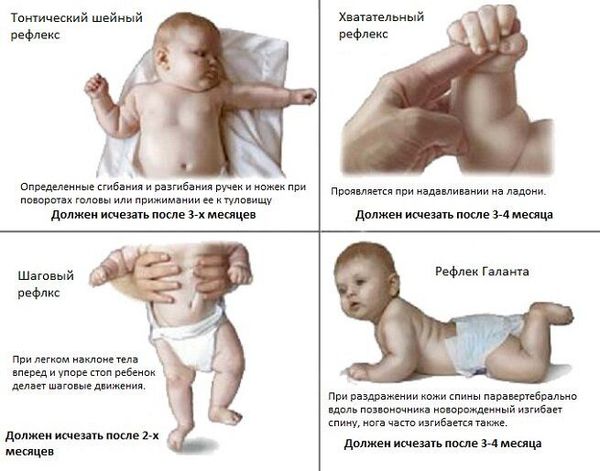
Ранние признаки формирования ДЦП можно наблюдать с рождения. По мере созревания и роста ребёнка они могут модифицироваться и проявляться по разному. К ранним признакам относятся:
Если доношенный ребенок к 3 месяцам не удерживает голову, к 6 месяцам не переворачивается, к 10 месяцам не ползает и не сидит, то обязательно нужно обратить на это внимание, не ждать пока он наверстает упущенное, а сразу обращаться к детскому неврологу.
Основные клинические симптомы уже сформированного церебрального паралича [1] :
Патогенез детского церебрального паралича
Патогенез формирования ДЦП — это сложный процесс внутриутробного и родового поражения мозга, который влечет за собой и многообразие клинических проявлений. Патоморфологические изменения в нервной системе многообразны. У 30–40 % детей имеются аномалии развития мозга:
Дистрофические изменения мозговой ткани являются следствием глубоких циркуляторных расстройств — недостаточно питания в тканях мозга из-за недостаточного кровотока мозга. Они проявляются диффузным или очаговым глиозом (смертью мозговых нейронов и замена их на неспецифическую рубцовую ткань), кистозной дегенерацией, атрофией коры больших полушарий, порэнцефалией (кистозными полостями в тканях мозга), отложениеми солей.
Наряду с описанными изменениями могут обнаруживаться недостаточно сформированная оболочка нервных проводников, нарушение разделения нервных клеток и их аксонов, патология межнейрональных связей и сосудистой системы мозга и другие изменения.
Классификация и стадии развития детского церебрального паралича
Выделяют три стадии заболевания: ранняя, начальная остаточная (резидуальная) и остаточная.
• В ранней стадии патология, возникшая у плода при внутриутробном поражении мозга или поражении в процессе родов, могут вызывать ощутимые нарушения регуляции тонуса мышц и подавлять врожденные двигательные рефлексы. Выявляется отчётливый гипертензионный синдром (повышение внутричерепного давления, которое характеризуется головной болью и раздражительностью) и судороги. Со стороны двигательной системы отмечается угнетение всех или части врожденных рефлексов: защитного — нет поворота головы в сторону, рефлекса опоры — нет выпрямления ног, хватательного рефлекса, ползания и других. Судорожный синдром может наблюдаться с первых дней жизни. Очень рано, иногда к концу второго года жизни, формируется функциональный кифоз или кифосколиоз в поясничном и грудном отделах позвоночника. Одним из наиболее тяжелых симптомов в отношении прогноза являются торсионные спазмы (медленное сокращение мышц, вытягивающее ноги, руки и туловище), которые приводят к вынужденному положению (чаще скручиванию туловища или переразгибанию туловища).
• Вторую стадию заболевания, в зависимости от причин ДЦП, рассматривают как начальную резидуальную или начальную резидуально-хроническую. Она начинается сразу после того, как проходят острые проявления. Эта стадия характеризуется тем, что установочные рефлексы не формируются или формируются недостаточно. У детей с ДЦП появление рефлексов задерживается до 2-5 лет и более, либо они не формируются совсем, в то время как тонические рефлексы продолжают нарастать. Показателен отрицательный симптом Ландау: здоровый ребенок, поддерживаемый на весу в горизонтальном положении, примерно с полугода начинает поднимать голову, разгибать туловище и выносить руки вперед; ребенок с ДЦП не может этого сделать и повисает на руках врача. Нарастают патологические содружественные движения. Проявляются контрактуры — ограничения в подвижности суставов.
Осложнения детского церебрального паралича
У детей, которые не могут самостоятельно передвигаться и часто находятся в лежачем состоянии, сохраняется высокий риск развития пневмонии, инфекций мочевыделительной системы, нейрогенных запоров, аспирации верхних дыхательных путей слюной и пищей. Эти особенности развиваются из-за низкой подвижности. Дыхание ослаблено, грудная клетка не работает так, как у здоровых детей, которые постоянно активны.
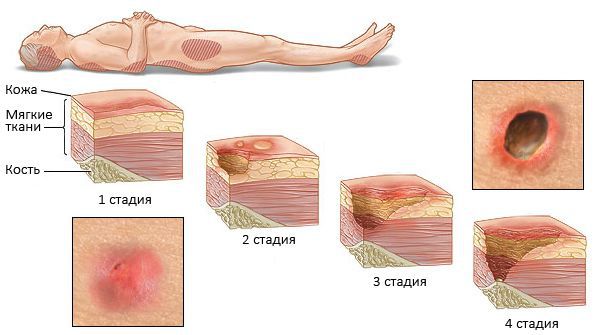
При недостаточном уходе и подвижности ребенка от сильной мышечной спастичности могут возникать пролежни — повреждение целостности кожи. Когда ребенок долго лежит в одном положении, кости под действием силы тяжести давят на мягкие ткани (мышцы, жир, кожа). Их питание (кровообращение) нарушается, и они отмирают. Профилактикой пролежней является частая смена положения, использование различных валиков и подушек, которые подкладывают под опасные места — крестец, пятки и коленные суставы.
Диагностика детского церебрального паралича
Дети первого года жизни, особенно рожденные раньше срока, требуют особого внимания со стороны врача невролога. Если ребёнок родился раньше срока, то при оценке нервно-психического развития необходимо учитывать степень недоношенности, коррегировать возраст (из фактического возраста вычитать то количество недель, которое он «не досидел» в утробе), но при этом не надеятся, что при наличии отклонений ребёнок сам компенсирует разницу. Родители объективно не могут оценить все факторы, влияющие на развитие ребёнка, и определить риск формирования ДЦП. На динамическом осмотре малышей невролог уже в первый месяц жизни может выставить риски формирования заболевания.
Головной мозг нужно обязательно обследовать с помощью нейросонографии (УЗИ головного мозга, НСГ). Она проводится у детей в период, пока остаётся незакрытым родничок (до 1,5 лет жизни), и показывает структурные изменения головного мозга.
При необходимости проводят МРТ головного мозга. Магниторезонансная томография — исследование, которое позволяет получить информацию о функции и строении мозга, выявить патологию и посмотреть, как болезнь протекает в динамике. По сравнению с НСГ, на МРТ лучше визуализируется структура мозга, что позволяет найти очень мелкие патологические образования.
ЭНМГ (электронейромиография) позволит провести дифференциальную диагностику поражения центральной нервной системы от периферической и других нейромышечных заболеваний (спинальная мышечная атрофия, миопатиия, миастения и другие).
Часто требуется консультация генетика, особенно при нормальном акушерско-гинекологическом анамнезе и родах, чтобы правильно поставить диагноз и прогноз заболевания.
Для контроля развития тазобедренных суставов необходимо проводить рентгенографию тазобедренных суставов в прямой проекции с расчетом индекса Реймерса. Это индекс миграции головки бедренной кости из вертлужной впадины, который показывает наличие подвывиха и определяет тактику ведения пациентов ортопедом (врач решает, оперировать или не оперировать в случае отклонений).
Лечение детского церебрального паралича
Можно выделить неско лько основных подходов к лечению ДЦП:
Лечебные подходы применяют в зависимости от степени тяжести ДЦП и возраста ребёнка. Функциональная терапия, консервативное ортопедическое лечение и постуральный менеджмент могут быть использованы с самого раннего возраста. Ботулинотерапия обычно применяется с 2-х летнего возраста. Применение этих подходов в сочетании с непрерывным длительным лечением и коррекцией всех коморбидных (сопутствующих) нарушений обеспечивает высокую эффективность комплексного лечения. Оральные антиспастические препараты при ДЦП часто применяют ограничено из-за развития системных побочных эффектов.
Неотъемлемой частью реабилитационного процесса детей с ДЦП является психолого-логопедическая помощь и социальная адаптация. Она заключается в о бучении детей навыкам речи, общения с другими детьми, окружающими, развитии мелкой моторики, обучении навыкам самообслуживания.
Ортопедическое лечение помогает устраненить контрактуры и деформации, а также создать рациональное положение ребенка. Лечение включает специальные лечебные укладки в часы отдыха и сна, этапную коррекцию контрактур с помощью гипсовых шин и циркулярных повязок. Большое значение имеет профилактика вторичных деформаций и контрактур у детей в период бурного роста в 5-7 лет и затем с 12-15 лет, когда отмечается тенденция к образованию и рецидиву контрактур.
При стойких контрактурах проводят оперативное лечение, но не ранее чем в 3-летнем возрасте, так как до этого происходит активный костный рост и при раннем оперативном лечении могут возникать рецидивы из-за роста ребенка. В современной нейроортопедии стараются как можно дольше отсрочить оперативное лечение, чтобы не вызвать откатов в дальнейшем.
Прогноз. Профилактика
Прогноз при ДЦП определяется формой паралича. Для оценки перспектив реабилитационного лечения и социальной адаптации решающую роль играет состояние интеллекта и речевых функций пациента, а также наличие сопутствующих синдромов.
Профилактика ДЦП возможна с момента рождения ребенка и заключается в ранней реабилитации. В зависимости от тяжести можно как предотвратить формирование ДЦП, так и улучшить исход, если невозможно полностью нивелировать заболевание.
Детский церебральный паралич у детей
Общая информация
Краткое описание
Союз педиатров России
Клинические рекомендации: Детский церебральный паралич у детей
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года)
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
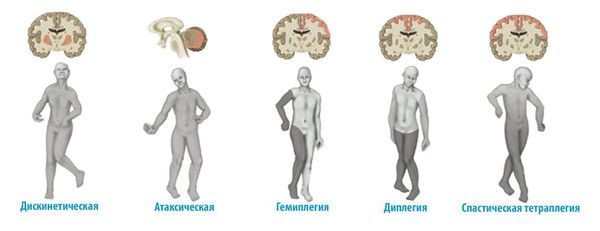
• Детский церебральный паралич: атаксическая форма.
и Л.О. Бадаляна с соавт. (1988г.):
• поздняя резидуальная: старше 3 лет.
Двусторонняя (двойная) гемиплегия в международной клинической практике также получила название квадриплегии, или тетрапареза. Учитывая сохраняющиеся разногласия в экспертных оценках с применением топографической классификаций ДЦП, межнациональные различия в классификациях, на сегодняшний день, всё большее распространение получают такие термины, как «двусторонний», «односторонний», «дистонический», «хореоатетоидный» и «атаксический» ДЦП (приложение Г2).
Этиология и патогенез
Эпидемиология
Клиническая картина
Cимптомы, течение
Одна из самых тяжёлых форм ДЦП, являющаяся следствием аномалий развития головного мозга, внутриутробных инфекций и перинатальной гипоксии с диффузным повреждением вещества головного мозга, нередко сопровождающаяся формированием вторичной микроцефалии. Клинически проявляется двусторонней спастичностью, в равной степени выраженной в верхних и нижних конечностях, либо преобладающей в руках. При этой форме ДЦП наблюдается широкий спектр сопутствующей патологии: последствия повреждений черепных нервов (косоглазие, атрофия зрительных нервов, нарушения слуха, псевдобульбарный синдром), выраженные когнитивные и речевые дефекты, эпилепсия, раннее формирование тяжёлых вторичных ортопедических осложнений (контрактур суставов и костных деформаций). Тяжёлый двигательный дефект рук и отсутствие мотивации к лечению и обучению резко ограничивают самообслуживание и простую трудовую деятельность.
Диагностика
При ДЦП клинические симптомы и степень функциональных нарушений значительно варьируют у разных пациентов и зависят от размера и топографии повреждений головного мозга, а также от интенсивности и длительности ранее проводимых лечебных и реабилитационных мероприятий (Приложение Г3)
— повышение общей рефлекторной возбудимости – выраженный стартл-рефлекс.
Дифференциальный диагноз
Лечение
Согласно опубликованному в 2009 г. Европейскому консенсусу по лечению ДЦП с использованием ботулинотерапии, выделяют несколько основных групп лечебных воздействий при спастических формах ДЦП [11]. (Приложение Г1).
(Сила рекомендаций – 1; достоверность доказательств – С)
(Сила рекомендаций – 1; достоверность доказательств – А)
Снижение спастичности, само по себе, обладает минимальным влиянием на приобретение ребёнком с ДЦП новых функциональных возможностей, а для верхних конечностей «высокий уровень доказательности эффективности инъекций БТА выявлен только как дополнения к физической реабилитации у детей со спастическими формами ДЦП. При сравнении с плацебо или отсутствием лечения одни инъекции БТА не показали достаточной эффективности». В связи с этим обязательным элементом лечения пациентов с ДЦП является функциональная терапия.
Ортопедические и нейрохирургические методы, играя ничуть не меньшую роль в восстановлении и сохранении функциональных способностей пациентов с ДЦП, требуют подробного рассмотрения в отдельных рекомендациях в силу своей специфичности и разнообразия.
Тетрапарез
Тетрапарез наблюдается при травмах, новообразованиях, воспалительных, сосудистых, демиелинизирующих заболеваниях центральной, реже – периферической нервной системы. Причину развития тетрапареза устанавливают по жалобам, данным анамнеза, физикального обследования, неврологического осмотра, инструментальных и лабораторных методов. Схемы лечения включают нейропротекторы, иммуносупрессоры, антимикробные препараты, сосудистые средства, хирургические вмешательства, комплексные реабилитационные мероприятия.
Характеристика тетрапареза
Тетрапарез проявляется снижением мышечной силы либо отсутствием движений одновременно в руках и ногах. Сочетается с расстройствами тазовых функций, нарушениями чувствительности в области туловища и конечностей, возможна слабость дыхательной мускулатуры. Может быть вялым (периферическим), спастическим (центральным) или смешанным. Для вялого тетрапареза типичны снижение рефлексов и мышечного тонуса, атрофия мышц.
При центральном парезе глубокие рефлексы повышены, поверхностные снижены, выявляются патологические знаки, синкинезии. Тонус мышц повышен, гипотрофия отсутствует. Выраженность тетрапареза оценивают в баллах от 0 до 5, где 0 – тотальный паралич, 5 – полностью сохраненные сила мышц и объем движений. Зона поражения в спинном мозге локализуется на уровне шейного отдела позвоночника, в головном мозге распространяется на оба полушария либо с двух сторон охватывает подлежащие структуры.
Почему возникает тетрапарез
Позвоночно-спинномозговая травма
Причиной тетрапареза при спинномозговой травме становятся сдавление или разрушение нервной ткани, ишемия, кровоизлияния. Состояние выявляется при переломах, вывихах, переломовывихах, открытых ранениях. Вначале обнаруживаются явления вялого пареза, в последующем – спастического. Патология может наблюдаться при таких травмах, как:
В остром периоде реальную тяжесть нарушений зачастую трудно оценить из-за спинального шока, при котором движения, чувствительность и рефлексы ниже места повреждения полностью утрачиваются вследствие запредельного торможения. Шок напоминает картину тотального разрыва спинного мозга, однако в последующем движения постепенно восстанавливаются, формируется остаточный неврологический дефицит, обусловленный участками некомпенсированного разрушения тканей.
Сосудистые патологии
Нарушения спинномозгового кровообращения с развитием тетрапареза возникают вследствие врожденных (гипоплазия) и приобретенных (эмболия, тромбоз, атеросклероз) заболеваний сосудов, участвующих в кровоснабжении спинного мозга. У части больных обусловлены сдавлением опухолями, воспалительными инфильтратами, увеличенными лимфоузлами. Иногда формируются в результате ятрогенных повреждений, на фоне геморрагического диатеза или инфекционного васкулита.
При спинальном инсульте тетрапарез возникает остро в течение нескольких минут или часов. Особенно опасны очаги ишемии и кровоизлияния на уровне С1-С4, нередко сопровождающиеся дыхательными расстройствами. При поражении нижележащих сегментов отмечается тетрапарез либо тетраплегия со снижением тонуса в мышцах рук и повышением – в мышцах ног, самостоятельное дыхание сохранено.
При транзиторных нарушениях спинномозгового кровообращения выявляются миелогенная перемежающаяся хромота, внезапная слабость в конечностях с потерей или без потери сознания при запрокидывании головы. На фоне преходящих расстройств постепенно формируется стойкий прогрессирующий тетрапарез.
Нарушения кровообращения при артериовенозных мальформациях спинного мозга также могут быть острыми (апоплексическая форма) либо постепенно развивающимися (паралитическая форма). Клиническая картина в первом случае соответствует геморрагическому инсульту. У второй категории больных наблюдается прогрессирующее или интермиттирующее течение. Появлению симптомов тетрапареза может предшествовать корешковый синдром.
Воспалительные патологии
Половина случаев миелита шейного отдела приходится на инфекционное поражение спинного мозга микоплазмами, вирусом простого герпеса, цитомегаловирусом, бледной спирохетой, боррелиями, менингококками. Иногда миелитом осложняется остеомиелит позвоночника. Остальные случаи болезни связаны с поражением нервной ткани нейротропными ядами, развитием воспаления на фоне травм. Наряду с явлениями тетрапареза наблюдаются интоксикационный синдром, общая гипертермия.
Полиомиелит провоцируется энтеровирусами. Тетрапарезы встречаются реже парапарезов, обнаруживаются при спинальном варианте заболевания. Слабость мускулатуры возникает через несколько дней после появления общеинфекционной симптоматики. Наряду с мышцами конечностей в процесс могут вовлекаться диафрагма, мускулатура лица и туловища. Возможно поражение центров регуляции витальных функций в продолговатом мозге. Восстановительный период длится около года, в исходе наблюдаются контрактуры, деформации, стойкие вялые параличи.
Острая радикулоневропатия при нейроСПИДе проявляется вялым тетрапарезом, бульбарными нарушениями, парезом лицевого нерва. Симптомы нарастают на протяжении нескольких дней или недель, затем стабилизируются и еще через 2-4 недели идут на убыль. Функции конечностей полностью восстанавливаются у 70% больных. В 15% случаев выявляются выраженные остаточные неврологические нарушения.
Прогрессирующий краснушный панэнцефалит развивается в результате внутриутробного заражения либо персистирования вируса в организме после перенесенной краснухи. Характерно хроническое течение с постепенным нарастанием проявлений: когнитивными нарушениями, мозжечковой атаксией, пирамидными симптомами. Спастический тетрапарез формируется на 2 стадии болезни, в последующем усугубляется, приковывает больных к постели.
Детский церебральный паралич
Тетрапарезом проявляются различные формы ДЦП, в том числе самая распространенная спастическая диплегия. При данной разновидности болезни наблюдается гипертонус, преимущественное поражение нижних конечностей. Ярким признаком является типичное положение ног: бедра развернуты кнутри, колени прижаты друг к другу, голени соединены либо перекрещены. Отмечаются псевдобульбарный паралич, косоглазие, тугоухость. Возможны гиперкинезы.
Кроме того, тетрапарез выявляется при двойной гемиплегии, смешанных формах патологии. Двойная гемиплегия – наиболее тяжелый вариант ДЦП с тотальной мышечной ригидностью, неспособностью к передвижению, самостоятельному удерживанию головы, минимальному самообслуживанию. При смешанных формах определяется вариабельная симптоматика.
Аутоиммунные заболевания
Для оптикомиелита типично двустороннее поражение зрительных нервов в сочетании с тетрапарезом либо нижним парапарезом. Явления миелита предшествуют развитию неврита. Чаще наблюдается интермиттирующее течение. Синдром Ламберта-Итона диагностируется у больных с злокачественными новообразованиями, аутоиммунными заболеваниями, формируется на базе аутоиммунных реакций. Преобладает слабость мышц бедер, тазового пояса.
Наследственные патологии
Признаки тетрапареза выявляются при целом ряде наследственных заболеваний:
Объемные образования
Причиной тетрапареза становятся доброкачественные и злокачественные новообразования. Краниоспинальные опухоли одновременно располагаются в верхних спинномозговых сегментах и каудальном отделе головного мозга, бывают первичными либо метастатическими. Характеризуются сочетанием общемозговых, очаговых, спинальных симптомов. Отмечаются гемипарез или верхний парапарез, которые затем трансформируются в тетрапарезы.
Опухоли спинного мозга располагаются экстрамедуллярно (менингиомы, невриномы, нейробластомы, миеломы, хондросаркомы, липомы) или интрамедуллярно (глиомы). Для экстрамедуллярных новообразований типична последовательная смена корешкового синдрома на синдром Броун-Секара и далее на тотальный тетрапарез. Интрамедуллярные неоплазии манифестируют сенсорными нарушениями, затем вызывают тетрапарез, потом – корешковый синдром.
Сдавление головного мозга
Тетрапарезы могут развиваться на фоне компрессии нервной ткани внутримозговыми опухолями и новообразованиями оболочек, посттравматическими гематомами, кровоизлияниями при геморрагическом инсульте, абсцессами, церебральными кистами. Клиническая картина вариативная, зависит от объема, локализации, скорости развития патологического процесса. Выявляются менингеальные симптомы, общемозговая и очаговая симптоматика, нарушения дыхания и кровообращения.
Полиневропатии
У больных наследственными, аутоиммунными, токсическими, метаболическими полиневропатиями обнаруживается вялый симметричный тетрапарез с преимущественным вовлечением дистальных отделов конечностей. Слабость проксимальных групп мышц встречается реже, формируется вследствие приобретенных демиелинизирующих полиневропатий. При синдроме Гийена-Барре и тяжелом течении некоторых других разновидностей болезни может выявляться слабость дыхательных мышц.
Прочие патологии
При боковом амиотрофическом склерозе отмечаются асимметричные верхний вялый парапарез и нижний спастический парапарез, бульбарный синдром, пирамидные симптомы. Очередность возникновения проявлений определяется формой болезни. При рассеянном склерозе спастический тетрапарез встречается реже нижнего парапареза. Дополняется нарушениями функций тазовых органов, чувствительными расстройствами, признаками поражения черепных нервов, мозжечковых и пирамидных путей.
В число других патологий с возможным развитием тетрапареза входят аномалия Киари, базилярная импрессия. Иногда слабость конечностей становится осложнением вертеброгенных патологий (остеохондроза, межпозвонковой грыжи, спондилолистеза), туберкулезного спондилита, подвывиха С1 при ревматоидном артрите. Нерезко выраженные явления тетрапареза обнаруживаются на фоне быстро усугубляющейся гипокалиемии, например, у пациентов с ОПН. Особняком стоит истерический невроз, при котором органическая основа тетрапареза отсутствует.
Диагностика
Определение причины тетрапареза осуществляет врач-невролог. Специалист устанавливает время и обстоятельства появления нарушения, скорость развития симптома, наличие других признаков. Целью неврологического обследования являются определение мышечной силы, объема активных и пассивных движений, исследование рефлексов. Для уточнения диагноза проводятся следующие процедуры:
Лечение
Помощь на догоспитальном этапе
Внезапно возникший тетрапарез является поводом для немедленного вызова бригады скорой помощи. Шею пострадавшего со спинальной или черепно-мозговой травмой фиксируют головодержателем. Больного с повреждением позвоночника укладывают на жесткие носилки. При необходимости проводят реанимационные мероприятия: переводят пациента на ИВЛ, осуществляют непрямой массаж сердца. Вводят препараты для стабилизации АД, стимуляции сердечной деятельности.
Консервативная терапия
Лечение тетрапареза комплексное, включат воздействие на причину патологии, облегчение сопутствующей симптоматики, восстановление двигательных возможностей. Медикаментозную терапию проводят с использованием препаратов следующих групп:
В восстановительном периоде на первый план выходят немедикаментозные мероприятия. Для улучшения двигательных функций проводят ЛФК, массаж, физиотерапевтические процедуры, механотерапию, кинезиотерапию. По показаниям осуществляют ортопедическую коррекцию.
Хирургическое лечение
С учетом этиологии тетрапареза пациентам выполняют следующие оперативные вмешательства: