Симптомы (признаки) кератоконуса
К первым симптомам развивающегося кератоконуса можно отнести потребность в частой смене очков или контактных линз, поскольку проблемы со зрением не поддаются корректировке с их помощью.
Какие симптомы отмечает больной?
Характерным признаком заболевания считается монокулярная полиопия – появление множества различных мнимых изображений. Яснее всего этот эффект проявляется при рассматривании высококонтрастных образов, к примеру, светлой точки на темном фоне. Пациент с кератоконусом в этом случае видит не одну единственную точку, а хаотическое скопление многих ее изображений.
3 признака заболевания, которые можно обнаружить самостоятельно
Что должно насторожить доктора?
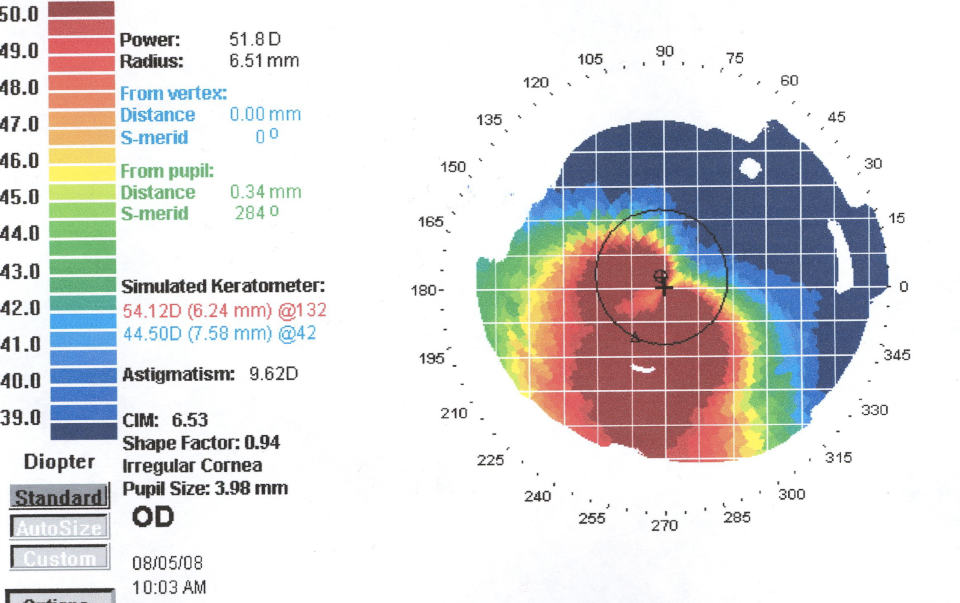
Диагноз может быть заподозрен и в оптике, когда при обращении для подбора очков или контактных линз при измерении кривизны роговицы (на кератометре-рефрактометре) определяют увеличения значений. По параметру кривизны роговой оболочки выделяют следующие степени (не путать со стадиями) кератоконуса:
Морфологически кератоконус классифицируют по различиям в форме, которые хорошо видны на таких приборах, как Pentacam и Sirius, которыми оборудована наша клиника:
На развитой стадии кератоконуса заболевание может перетекать в водянку роговицы, которую по-другому называют «острый кератоконус». При этом происходит проникновение жидкости в строму сквозь разрывы в десцеметовой мембране. Это становится причиной отека, возможно вторичное тяжелое рубцевание роговицы.
Совершенствование приборов для топографического картирования и изучения роговой оболочки значительно облегчили врачам-офтальмологам диагностику кератоконуса и выбор наилучшего варианта лечения. Поскольку на ранних стадиях заболевания зрительная функция страдает не слишком заметно, выявить начальный кератоконус довольно трудно. Характерным признаком, вызывающим подозрение у специалиста, являются осложнения в достижении максимальной остроты зрения даже при идеальном подборе очков.
Наличие кератоконуса помогают подтвердить обранужение других признаков заболевания: истончение стромы роговой оболочки, кольцо Флейшнера (в базальном слое эпителия обнаруживаются отложения оксида железа), а также разрывы в Боуменовой оболочке. Все эти клинические проявления заболевания выявляются во время осмотра со щелевой лампой.
Помимо того, для диагностики кератоконуса применяется ретиноскопия и кератометрия. Эти исследования позволяют обнаружить признаки деформации роговой оболочки
Пахиметрия (ультразвуковая и др.) также информативна для постановки диагноза, она применяется для определения степени истончения роговой оболочки у пациентов с подозрением на кератоконус. Современные приборы, как правило, соединяют в себе возможности различных методов вышеперечисленных исследований и позволяют точно диагностировать заболевание.
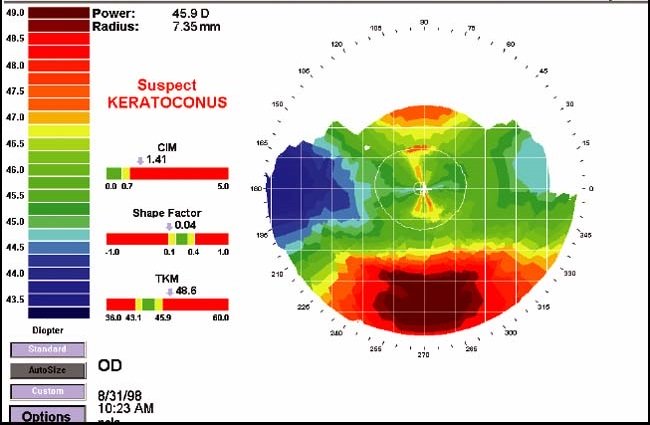
Подозрение на кератоконус
По большому счёту, это не является диагнозом, его нет в МКБ (международной классификации болезни), по которой кодируются все заболевания.
Такой фразой обычно описывают ситуацию офтальмологи, когда им не совсем понятно, выявленные при осмотре признаки являются проявлением кератоконуса или вариантом нормы. [1]
Когда это может быть?
Например, если у Вас тонкая роговица (условно это меньше 500 микрон), но она стабильна, имеет правильную форму.
Или врач видит изменение формы поверхности роговой оболочки, напоминающие кератоконус, но эти изменения могут быть временными. Такое бывает при ношении контактных линз (изменения на кератотопограмме проявляются в нижних отделах). [2]
Рис.1 Кератотопограмма при подозрении на кератоконус при ношении контактных линз
Что же делать в такой ситуации?
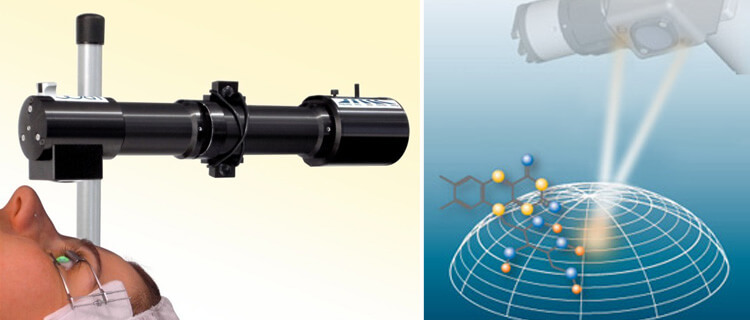
Во-первых, необходимо пройти исследование на приборе Pentacam который определяет толщину роговицы и форму не только её передней, но и задней поверхности. В аппарате есть встроенные алгоритмы, которые анализируют данные и выдают результат. [3]
В нашей клинике в дополнение к Pentacam установлен анализатор биомеханической прочности роговицы – прибор Corvis ST, который не оставляет сомнений в постановке диагноза и позволяет выявить даже субклиническое течение (без проявлений). [4]
Если изменения на роговице предположительно вызваны воздействием на её поверхность контактной линзы – то от линз надо отказаться и повторить диагностику через пару недель.
Видео нашего специалиста
Вы можете нам помочь установить диагноз и сколько будет стоить приём. Сколько дней надо быть в Москве?
Уважаемая Кристина,
благодарим за проявленный интерес к нашей клинике.
Лечение кератоконуса
Кератоконус – заболевание из области офтальмологии, характеризующееся развитием прогрессирующего дегенеративного процесса не воспалительной природы. Патологический процесс сопровождается истончением роговицы глаза, приобретением ею конусовидной формы.
В результате деформации и дистрофии роговицы зрение постепенно ухудшается. Развитие патологии обусловлено всевозможными биохимическими процессами. В ходе диагностики у пациентов наблюдается снижение синтеза коллагена, белка, ферментов, происходит нарушение активности антиоксидантов. Следствием именно этих изменений становится снижение эластичности роговичного слоя, ее растяжение и приобретение конусовидной формы.
Согласно статистике, кератоконус развивается всего у 1 пациента из тысячи, что делает это заболевание одним из редчайших в числе глазных патологий. Ему в равной степени подвержены мужчины и женщины, но в 9 из 10 случаев болезнь диагностируется уже в детстве. При этом пик прогрессирования кератоконуса приходится на возраст от 20 до 30 лет.
При несвоевременном или неправильном лечении заболевание прогрессирует и приводит к нарушению функционирования пораженного глаза, снижению остроты и четкости зрения. Однако полная слепота развивается редко, а улучшить состояние больного удается подбором контактных линз.
На сегодняшний день кератоконус является малоизученным заболеванием. Но даже при таком условии опасность болезни невелика, ведь медикам удалось разработать массу способов борьбы с этой патологией.
Причины развития
Несмотря на развитость инструментальных методов диагностики врачам не удается точно выявить причины заболевания. Но офтальмологи сходятся во мнении, выделяя наиболее вероятные факторы, предрасполагающие развитию кератоконуса:
Возможные осложнения
Деформация роговичного слоя препятствует выполнению анатомической функции преломления света. В силу этого нарушения у больного снижается острота зрения, схожее с близорукостью. Неправильное преломление лучей света при прохождении искривленной роговицы также выражается в искажении видимых объектов и преломлении прямых линий в поле зрения.
Прогрессирование кератоконуса усложняет самостоятельный выбор очков и линз для коррекции зрения. Самым тяжелым осложнением, обусловленным прогрессированием патологии, считается разрыв роговицы. Подобное происходит при выраженном истончении роговичного слоя, в результате нарушаются функции глаза, а пациент ощущает острую боль или выраженный дискомфорт.
Классификация кератоконуса
В медицинской практике существует несколько классификаций болезни. Наиболее распространенная считается классификация по Амслеру (Amsler), включает 4 степени развитиякератоконуса:
Для лечения кератоконуса требуется квалифицированная и своевременная помощь, самолечение лишь усугубляет ситуацию. Раннее обращение к квалифицированному специалисту позволяет минимизировать скорость прогрессирования патологии и избежать хирургического вмешательства.
Кератоконус и беременность
В 2011 году медиками впервые было проведено исследование, направленное на изучение течения и развития болезни во время беременности, в котором приняло участие 4 пациентки. Результаты проведенного исследования:
Клиническая картина
К числу общих и наиболее распространенных клинических признаков кератоконуса относятся:
Связь астигматизма с кератоконусом
Как видно из приведенной выше классификации заболевания, ранние стадии прогрессирования болезни сопровождаются астигматизмом, что выражается в соответствующих симптомах:
Если изначально эти клинические признаки распознаются как астигматизм, в дальнейшем заболевание развивается и состояние пациента усугубляется. Присутствующие симптомы позволяют офтальмологу заподозрить наличие кератоконуса, в особенности при стремительном ухудшении состояния.
Как развивается заболевание
Изначально для кератоконуса характерно поражение лишь одного глаза. Со временем при отсутствии адекватного лечения патологический процесс охватывает оба глаза. При этом степень поражения левого и правого глаза может отличаться (один глаз видит лучше другого), что связано с поочередным поражением (вначале один, через некоторое время другой).
Для ранней стадии развития болезни характерно незначительное снижение зрения, особенно нечеткость картинки в вечернее время суток, при нахождении в плохо освещенных помещениях. По мере того, как болезнь прогрессирует, может возникнуть светобоязнь, а помутнение роговицы приводит к затуманиванию зрения, в глазах начинает двоиться.
Прочие симптомы
В числе прочих клинических признаков наиболее распространенными являются неприятные и болезненные ощущения в глазах, их повышенная утомляемость, слезоточивость. Такие симптомы проявляются ухудшением зрения, вследствие которого пациенту приходится прищуриваться и часто инстинктивно тереть глаза.
Теми же причинами обусловлено возникновение головных болей, которые связаны со снижением внимания, работоспособности, способности концентрироваться на чем-либо. У больных кератоконусом стремительное ухудшение зрения часто сменяется длительным застоем в развитии болезни.
Каждый из описанных симптомов, за исключением последнего, опасен для человека. Особенно рискуют люди, у которых концентрация внимания необходима на опасной работе, за рулем.
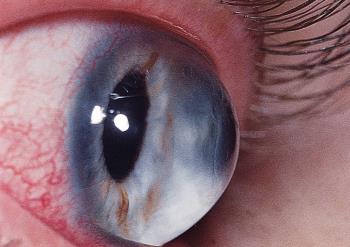
Клиника острого кератоконуса
Острый кератоконус – особый вид болезни, развивающийся в случае пренебрежения рекомендациями врача, погрешностях в лечении. Его возникновение характеризуется клиническими признаками:
Такое состояние опасно, оно сопровождается стремительной деформацией и другими патологическими изменениями в роговичном слое. Корректировка лечения и беспрекословное соблюдение рекомендаций врача способствует стабилизации больного спустя 1-2 недели, позволяет улучшить функции зрительного органа. Если же острый кератоконус возникает на поздних стадиях патологического процесса, это чревато нарушением целостности роговичного слоя или слепотой.
Симптоматика у детей
В большинстве случаев патологический процесс развивается с детских лет. Распознать заболевание можно, присмотревшись к поведению ребенка:
В случае, если ребенок ранее наблюдался у окулиста и по показаниям врача носит очки, они быстро приходят в негодность, о чем свидетельствуют соответствующие жалобы. Смена очков сопровождается непродолжительным улучшением и отсутствием жалоб. Но спустя пару недель расплывчатость изображения и прочие жалобы вновь возвращаются. Отсутствие своевременного и правильного лечения грозит отеком роговичного слоя и полной слепотой.
Диагностика
Постановка диагноза на ранних этапах развития кератоконуса крайне важна, но в то же время затруднительна, даже в условиях нынешнего развития медицины. Выявление этого заболевания производится офтальмологом на основе жалоб пациента, клинических признаков и анамнестических данных. Однако постановка окончательного диагноза производится путем проведения дополнительных аппаратных и физикальных исследований.
Наиболее достоверными и информативными методами диагностики являются:
Одним из методов выявления кератоконуса является щелевая лампа, но с ее помощью обнаружить заболевание можно только на поздних стадиях развития болезни. Если при осмотре с использованием щелевой лампы врач видит на поверхностном слое роговицы кольцо Флейшнера (коричнево-желтая окантовка, формирующаяся из солей железа), можно говорить о развитии кератоконуса. Существуют другие 2 признака, выявляющиеся при осмотре с щелевой лампой:
Особое значение в постановке диагноза играет проведение дифференциации кератоконуса с рядом патологий:
Важно понимать, что обращаться к офтальмологу следует как можно раньше, при появлении первых тревожных симптомов. Это позволяет начать лечение раньше, предотвратив тяжелое прогрессирование болезни и необходимость оперативного лечения.
Традиционное лечение
Помощь пациентам с диагнозом кератоконус подразумевает проведение терапевтического или хирургического лечения. Предпочтение тому или иному методу отдается в зависимости от того, на какой стадии прогрессирования находится болезнь, состояния больного, особенностей течения патологии и ряда других факторов.
К числу общих методов лечения кератоконуса относятся:
Каждый медикаментозный препарат подбирается только врачом индивидуально для каждого пациента, самолечение строго противопоказано. На начальных этапах прогрессирования патологии, при условии консервативной терапии, лечение может проводиться в домашних условиях. Но даже при таком сценарии пациент должен регулярно посещать лечащего врача, который отслеживает состояние органов зрения, а при необходимости корректирует терапию.
Особенности лечения на ранних стадиях
Ранние стадии развития кератоконуса симптоматически схожи с астигматизмом и лечатся преимущественно консервативными методами. Препараты, которые назначает офтальмолог, направлены на предотвращение деформации роговичного слоя, купирование неприятной симптоматики и коррекцию четкости зрения.
Каждому пациенту с диагнозом кератоконус показано ношение специальных очков или линз, которые полностью устраняют дефекты зрения. Линзы и очки подбираются офтальмологом для каждого пациента индивидуально, учитывая характер патологических изменений. При этом каждый пациент предупреждается, что в скором времени может потребоваться замена очков в связи с ухудшением зрения. При резком ухудшение остроты зрения лечение корректируется, применяются более интенсивные методы.
Ношение линз
Учитывая особенности течения патологического процесса, офтальмолог подбирает для пациента особые линзы. Они позволяют искусственно восстановить четкость и остроту зрения, корректировать деформацию роговичного слоя.
В зависимости от характера патологии, используются следующие виды линз:
Применение рибофлавина
Один из способов консервативного лечения кератоконуса, подразумевающий применение капель на основе рибофлавина. После закапывания препарата на органы зрения воздействуют ультрафиолетовым излучением, процедура занимает до получаса.
Выполнение таких процедур позволяет укрепить структуру роговичного слоя, значительно снизив скорость развития процесса деформации или вовсе остановить его. Применение рибофлавина и УФ-излучение, при условии своевременно начатого лечения, позволяет избежать сложных оперативных вмешательств.
Кросслинкинг
Такой метод лечения подразумевает обработку роговичного слоя специальным составом, который становится жестким при воздействии УФ-лучей. Лечение останавливает прогрессирование болезни путем укрепления роговицы.
Процедура обладает рядом преимуществ:
Сегментные кольцевидные импланты
Малоинвазивная операция, частично относящаяся к оперативным методам лечения кератоконуса. Выполняется процедура в три этапа:
Вживленные в роговичный слой дуги способствуют постепенному выравнивают роговицы, придают ей анатомически правильной формы. Операция безболезненная и безопасная, проводится под местной анестезией. Если с течением времени отсутствует положительный эффект дуги удаляются из роговичного слоя без вреда для органа зрения.
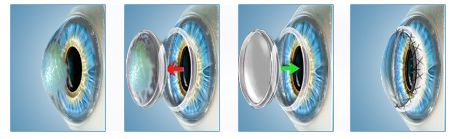
Кератопластика
Хирургическое вмешательство проводится если консервативная терапия не принесла должных результатов. Выполнение этой операции подразумевает хирургическое удаление роговичного слоя с дальнейшей его пересадкой. Материалом для пересадки служит донорская роговица.
После проведения операции для полноценной регенерации тканей глаза требуется до 6 недель. Однако полноценного восстановления остроты и четкости зрения следует ожидать не ранее, чем через 9-12 месяцев. Для лечения пациентов детского возраста может применятся частичная кератопластика, но эта операция гораздо более сложная, требует наличия соответствующего оборудования экспертного класса.
Медикаментозное лечение
Сегодня в медицинской практике не существует медикаментов, которые смогли бы остановить развитие кератоконуса или излечить его полностью. Но некоторые препараты способны улучшить состояние пациента, купировать неприятные симптомы и временно замедлить прогрессирование патологии.
Причины возникновения кератоконуса
В наше время существуют различные гипотезы о том, почему возникает кератоконус, однако точные причины и пусковой механизм развития этого заболевания до сих пор остаются не установленными окончательно.
Однако наиболее распространенной является наследственная или генетическая теория. Отмечено частое сочетание кератоконуса с генетическими аномалиями развития и наследственными синдромами: пигментной дегенерацией сетчатки, амаврозом Лебера, синдромом Крузона, гранулярной дистрофией роговицы, синдромом Дауна, синдромом Марфана и синдромом голубых склер. Необходимо отметить, что у 68% пациентов с диагнозом кератоконус обнаруживается та или иная патология соединительной ткани. Кроме того, кератоконус может сопутствовать психическим заболеваниям, например, шизофрении.
Видео специалиста
Описан аутосомно-доминантный тип, по которому кератоконус наследуется членами одной семьи. Передача происходит по мужской линии. Научные исследования, которые проводились в США, позволили определить локус генов, которые ответственны за появление кератоконуса. Ученые считают, что это ген COL6A1 с ДНК, который кодирует продуцирование коллагена IV типа. В настоящее время ход исследований продолжается.[1]
Эндокринная теория появилась одной из первых. Согласно ей, появление кератоконуса связывалось с нарушением функций желез внутренней секреции, которое сопровождается расстройством гипофизарно-диэнцефальной системы, гипо – или гипертиреодидизмом, снижением 17-кетостероидов, адипозо-гениальной недостаточностью. Немаловажно, что наибольшее прогрессирование кератоконуса отмечается во время пубертатного периода, во время обусловленной ростом организма активизацией желез внутренней секреции.
Была предложена также вирусная теория. Она появилась по причине того, что у пациентов с диагнозом кератоконус в 80% случаев диагностировалась инфицированность гепатитом В.
Существует обменная теория. Во время исследований в жидкости передней камеры глаза у больных с кератоконусом была выявлена сниженная активность глутатион-редуктазы, а также глюкозо-6-фосфат-дегидрогиназы. Вследствие этих ферментативных расстройств увеличивается уровень перекисного окисления липидов, что становится причиной активации выброса лизосомальных гидролитических ферментов, которые приводят к лизису структур внутри клеток.
Аллергическая теория. Согласно ей кератоконус возникает на фоне заболеваний аллергической этиологии: при астме, аллергических блефароконъюнктивитах, экземе, сенной лихорадке. Механизм патологии предположительно вызывается нарушением иммунного гомеостаза вследствие увеличения Ig M, C3, C4 компонентов комплимента. Обнаружилось, что с прогрессированием кератоконуса усиливается дефективность Т-супрессоров и происходит увеличение IG, что становится причиной срыва аутотолерантности к антигенам роговой оболочки. В биоптатах конъюнктивы при кератоконусе выявляются характерные признаки иммунного воспаления: высокая инфильтрация моноцитами, макрофагами, лимфоцитами, клетками плазмы и высокая концентрация тучных клеток. 35% пациентов с кератоконусом имеют атопические заболевания [2].
Возникновение кератоконуса также связывают с механической травматизацией. Это происходит в случае постоянного повреждения эпителиального слоя вследствие длительного ношения жеских контактных линз, а также расчесывания век, частого при аллергических реакциях. Такая постоянная травматизация становится причиной запуска патологических процессов: хронического апоптоза кератоцитов – повышения лизосомальных ферментов, а также ингибиторов протеиназы – деструкции коллагена, и в дальнейшем – развитие в эпителии роговицы дегенеративных процессов [3].
Вторичный кератоконус может развиться вследствие воспалительных заболеваний роговой оболочки, травм, ожогов и приводящих к эктазии послеоперационных осложнений.
Существует также теория факторов внешней среды. Обосрнованием внешнего воздействия служит наблюдение за популяциями людей, подврегающимися тому или иному воздействию: солнечному излучению, радиации и т.д. Так, был замечен рост заболеваемости кератокоунсом в Украине и Беларуси в 1986 году, после аваррии на Чернобыльской АЭС, повыешенный уровень заболеваемости в Челябинске (город с неблагоприятной экологической обстановкой) по сравлению с Уралом.[5].
Механизм развития кератоконуса
Запуск апоптоза кератоцитов приводит к нарушению структуры волокон коллагена. Вследствие того, что расположение и порядок стромальных пластин нарушаются, плотность эндотелиальных клеток снижается, возникает «разряжение» стромы и начинается потеря одной из важнейших функций роговой оболочки – сферичности. Клеточные структуры приходят в беспорядок, их форма изменяется. Возможно образование помутнений в боуменовой мембране на ранних стадиях заболевания.
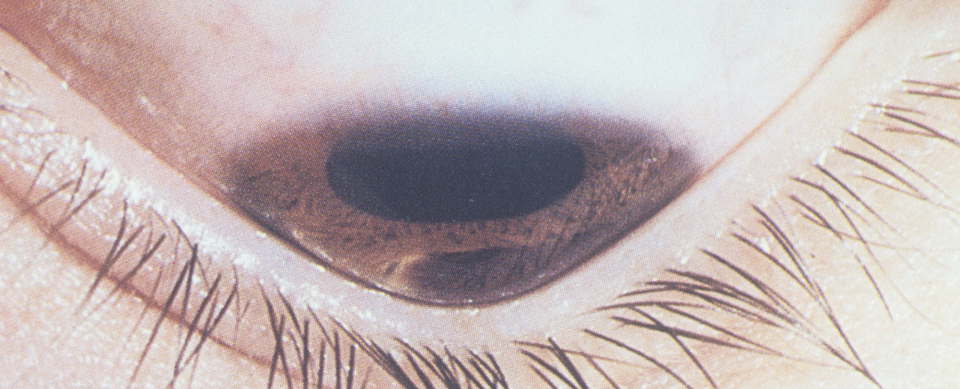
На более поздних стадиях при растяжении стромы роговичные платины разъединяются, возникают расположенные параллельно линии Фогта. Позднее в зоне вершины кератоконуса наблюдается образование истончений и линий рубцевания. Тяжелые формы этой патологии могут сопровождаться возникновением разрывов и трещин. Характерным только для кератоконуса (патогномоничным) симптомом является формирование кольца Фляйшнера – пигментного субэпителиального кольца зеленого или коричнево-желтого цвета. Вследствие отложения гемосидерина отдельные его дуги могут появляться вокруг вершины кератоконуса. У 7% пациентов наблюдается проявление различных эпителиопатий. На поздних стадиях заболевания конически измененная роговая оболочка при взгляде вниз вызывает выпячивание верхнего века и Y-образную выемку на конъюнктиве нижнего века – эти явления носят название симптома Мансона.
Повреждение десцеметовой оболочки приводит к пропитыванию роговицы влагой из передней камеры глаза, оводнению роговой оболочки, что клинически проявляется как пятно молочно-белого цвета. Происходит усиление рубцевания роговицы. Это сопровождается болью и резким ухудшением зрения. Восстановление прозрачности может происходить на протяжении 6–8 недель.
Терминальная стадия кератоконуса грозит возможным частичным разрывом роговицы. При этом наблюдается образование на ее поверхности заполненных жидкостью булл. В дальнейшем существует высокий риск полного разрыва роговой оболочки и утраты глаза, поэтому необходима экстренная операция по пересадке донорской роговицы.