Диагностическая РХПГ. Техника выполнения
Ретроградная холангиопанкреатография (РХПГ) в настоящее время широко используется для диагностики различных патологических состояний панкреато-билиарной системы, включая опухоли, холедохолитиаз и т.д. Успех этого диагностического вмешательства зависит от строгого соблюдения его техники. В этой статье будет рассмотрена только диагностическая РХПГ, сложные случаи и различные терапевтические вмешательства, возможные при этой процедуре мы обсудим отдельно.
Оборудование
Для проведения РХПГ необходим эндоскоп с боковой оптикой. Дуоденоскопы различных фирм, как правило, мало отличаются друг от друга. Рабочий канал аппарата должен быть не менее 2,8 мм (аппараты с более широким каналом нужны только при стентировании). Видеоэндоскопы дают более детальную визуализацию осматриваемой области.
Катетеры. Стандартный катетер представляет собой тефлоновую трубку диаметром не менее 5 F. На дистальном его конце расположены метки, позволяющие судить о глубине введения катетера в БДС. Некоторое катетеры имеют рентген контрастный наконечник, что помогает ориентации при канюлировании. В просвете катетера находится проводник (который может быть длинной 400-480 см с гибким концом и гидрофильным покрытием, а может представлять собой обычную проволоку обеспечивающую катетеру жесткость при введении в канал дуоденоскопа). На проксимальном конце катетера располагаются два отверстия: для присоединения шприца и для проводника. Существует множество различных дизайнов катетеров (с более коротким или длинным сужением на конце), более острые и тупые с одним или двумя просветами и т.д.
Для выполнения РХПГ необходима рентген-установка дающая возможность как выполнять снимки, так и проводить рентгеноскопию.
Бригады должна включать врача эндоскописта с ассистентом и медицинской сестрой и рентгенолога. Конечно, провести процедуру можно и в меньшем составе, но работа такой команды кажется нам оптимальной.
Катетеры и аппарат должны быть стерильны до начала процедуры, что позволит снизить риск септических осложнений.
Подготовка пациента
Перед процедурой больной должен быть информирован о ее целях, задачах и возможных осложнениях этого диагностического вмешательства. Необходимо уточнить его аллергологический анамнез. Сопутствующие заболевания, например, сердечно-сосудистая патология или глаукома, тоже должны быть выявлены, для возможной коррекции проводимой подготовки.
Такая премедикация в подавляющем большинстве случаев значительно уменьшает дискомфорт ощущаемый пациентом во время исследования, снимает перистальтику и релаксирует ДПК и сфинктерный аппарат БДС. Применяемые схемы медикаментозной подготовки могут быть и другими, но выполнение РХПГ без адекватной седации больного и снятия перистальтики не только в подавляющем числе случаев безуспешно, но и связанно с высоким риском осложнений.
Техника выполнения процедуры
Мы не будем останавливаться на техники осмотра желудка аппаратом с боковой оптикой т.к. она широко описана во многих руководствах. Скажем только, что перед входом в привратник, он должен находиться в позиции «садящегося солнца». В момент прохождения привратника он не должен находиться в прямом поле зрения, проведение осуществляется скорее на ощупь. Угол желудка должен располагаться прямо вверху, что говорит о том, что аппарат лежит по середине большой кривизны тела желудка. Добиться такого положения можно путем манипуляций дистальным концом или винтами.
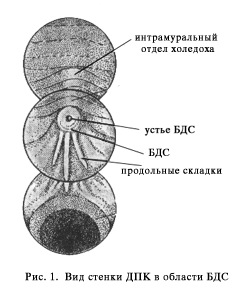
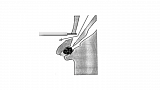
После выполнения вышеописанного маневра вы, как правило, видите БДС прямо перед собой (рис.1).
Если он не виден, то, скорее всего эндоскоп располагается слишком глубоко, в третьей части ДПК. Аккуратно извлекайте аппарат, одновременно поворачивая дистальный конец вправо и лево. Обнаружив продольную складку вам будет нетрудно найти и БДС.
БДС может значительно варьировать в размерах, форме и внешнему виду. Чаще всего он имеет более яркую окраску и более шершавую поверхность, чем окружающая слизистая. Иногда БДС закрыт складкой слизистой, приподняв которую вы можете его визуализировать. БДС может локализоваться и в других частях ДПК и даже в желудке, но это достаточно редкие анатомические варианты. Иногда сложно обнаружить БДС, например, когда он расположен в глубоком дивертикуле.
Канюляция
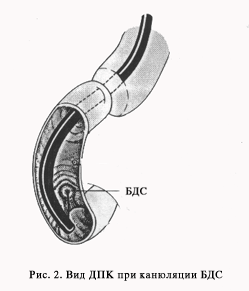
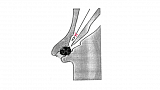
Перед проведением канюляции вы должны убедиться, что БДС удобно расположен (см. ниже), отсутствует перистальтика и пенистое содержимое в ДПК. При сохранении активной перистальтики разумно ввести еще 1 мл метацина, в качестве пеногасителя можно использовать 2 % соду. Схематичное расположение дуоденоскопа в ДПК при канюляции показано на рис. 2.
Сразу необходимо подчеркнуть, что для успешного выполнения РХПГ необходимо добиться селективной канюляции холедоха и панкреатического протока. Это не просто, но может быть достигнуто, по крайней мере, в 90 % случаев. Введение контраста при расположении катетера в ампуле БДС (ее длинна варьирует от 1 мм до 10 мм) далеко не всегда позволяет получить адекватное контрастирование желчевыводящих путей и панкреатического протока, подтекание контраста в ДПК усиливает ее перистальтику, в некоторых случая нежелательное контрастирование панкреатического протока может вызвать развитие панкреатита.
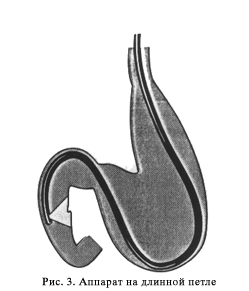
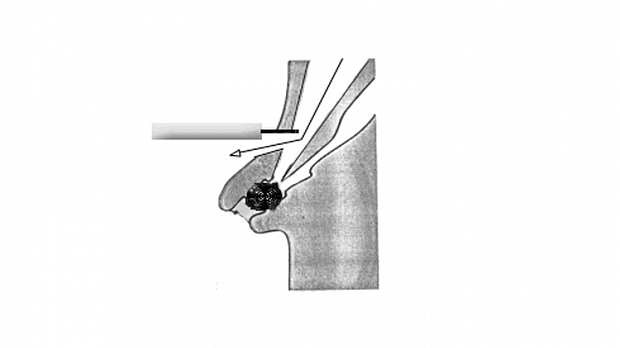
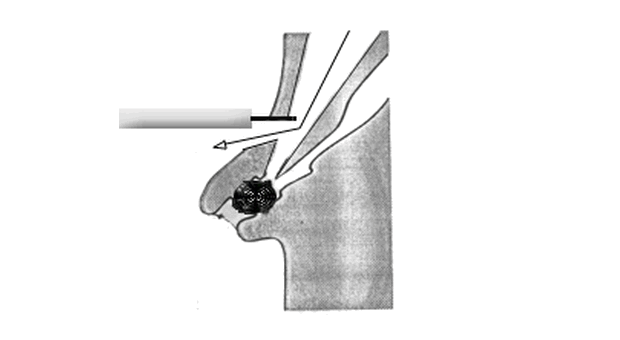
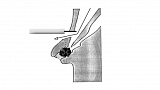
Для достижения такой канюляции необходимо провести катетер через устье БДС в таком же вертикальном и горизонтальном направлении, как и проток, в который вы хотите попасть. Канюлировать необходимо не на длинной, а короткий петле! Схематичное расположение аппарата на длинной петле приведено на рис. 3.
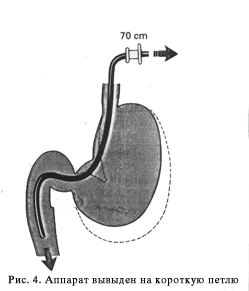
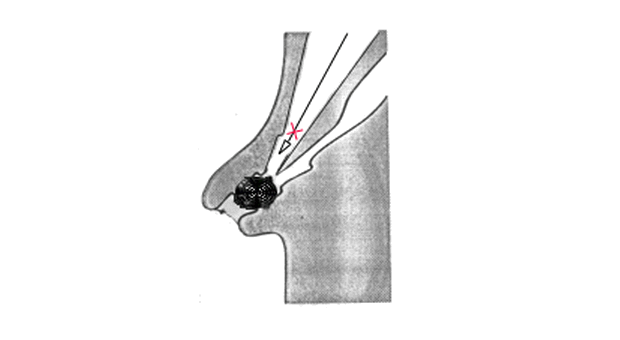
Как сказано выше, петля устраняется одновременным подтягиванием и разворачиванием аппарата до достижения позиции показанной на рис. 4.
Разумно потрать несколько лишних минут на выведения БДС в желаемую позицию, это наверняка сэкономит вам время на достижение селективной канюляции. Катетер должен быть предварительно заполнен физиологическим раствором для исключения попадания воздуха в контрастируемые протоки.
Также для канюляции можно использовать двух просветный сфинктеротом (его незначительное сгибание придает катетеру правильное направление), катетер с «заостренным» концом или гидрофильный проводник (осторожно, при чрезмерном использовании силы высок риск перфорации). Технику предварительного рассечения ампулы БДС (которое значительно облегчает канюляцию, но достаточно сложна сама по себе) мы здесь обсуждать не будем.
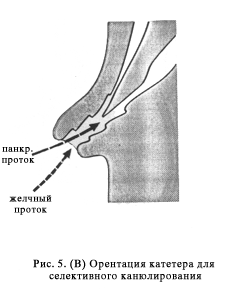
Панкреатография. Попасть в панкреатический проток, как правило легче, чем в холедох. Это не очень хорошо т.к. во первых РХПГ чаще выполняется для выявления патологии желчевыводящих путей, да и повторная канюляция и введения контраста в панкреатический проток чреваты развитием панкреатита. Для проведения катетера в панкреатический проток он должен вводиться в устье БДС практически перпендикулярно стенке ДПК и в направлении 1 часа (рис. 5 А, В).
Как определить в какую систему вы попали?
Введение контраста и выполнение снимков
Можно использовать практически любой из множества водо-растворимых контрастных средств, мы обычно используем 30-50 % раствор контраста. Он должен вводиться под контролем рентгеноскопии т.к. иногда мелкие конкременты лучше визуализируются при не тугом заполнении холедоха. Должен быть заполнен как холедох так и желчный пузырь, общий печеночный и внутрипеченочные протоки. Снимки выполняются не только в момент тугого заполнения, но и при опорожнении. Для лучшей визуализации интересующей области можно менять положение больного на столе. Рентгеноскопия процесса опорожнения желчных путей иногда помогает диагностировать стриктуры невидимые на рентгенограммах. Отсроченное выполнение рентгенограмм, конечно уже с извлеченным аппаратом (через 15-30-60 минут) позволяет проследить опорожнение холедоха и желчного пузыря. Полный выход контраста из панкреатического протока при отсутствии его патологии происходит за 5 минут. Хотя для профилактики панкреатита контраст из протока лучше аспирировать. Интерпретацию рентгенограмм должны проводить рентгенолог и эндоскопист.
Ретроградная холангиопанкреатография (РХПГ)
Ретроградная холангиопанкреатография РХПГ – один из самых информативных методов диагностики заболеваний желчевыводящих путей и поджелудочной железы. Это эндоскопическая процедура. Она предполагает введение эндоскопа в протоки, по которым желчь и панкреатический сок попадают в кишечник из печени и поджелудочной железы. Часто методика применяется с лечебной целью: с её помощью можно удалить камни, устранить желтуху и выполнить стентирование желчных протоков.
Области применения
Ретроградная холангиопанкреатография впервые проведена в Японии в 1968 году, а в 70-х годах получила широкое распространение во всех развитых странах. В ХХ веке она часто использовалась как диагностическая процедура.
Сегодня её роль для диагностики ниже: это связано с появлением других неинвазивных методов исследования. Диагностическая РХПГ частично вытеснена магнитно-резонансной холангиопанкреатографией. Кроме того, повышение качества визуализации с помощью ультразвуковых методов позволяет установить многие диагнозы без РХПГ.
Основные области применения ретроградной холангиопанкреатографии:
РХПГ может выявить и другие заболевания, которые встречаются реже: кисты желчного протока, его ятрогенные (медицинские) повреждения, склерозирующий или гнойный холангит. Обнаруживаются опухоли большого дуоденального соска, желчных протоков, головки поджелудочной железы.
Основным преимуществом РХПГ перед неинвазивными методами диагностики (такими как МРТ) является возможность выполнения биопсии или лечебных манипуляций.
Как проходит процедура
Процедура не вызывает дискомфорта у пациента, так как проводится под глубокой седацией. Внутривенно капельно вводится препарат, который погружает человека в медикаментозный сон.
Через ротовую полость вводится эндоскопический инструмент, который проходит через глотку, пищевод, желудок и достигает двенадцатиперстной кишки. В неё через большой дуоденальный сосок отрывается холедох (общий желчный проток) и вирсунгов проток (главный проток поджелудочной железы).
Врач выполняет канюляцию протока: вставляет в него катетер. Если возникают трудности с идентификацией протока, для его идентификации используют проводник или вводят контрастное вещество. При необходимости проводится рассечение соска – папиллотомия.
Безопасность
РХПГиногда вызывает осложнения. Поэтому её проводят в основном для лечения заболеваний или с целью диагностики в ситуациях, когда важную диагностическую информацию нельзя получить другим способом.
Медицинский директор, врач онколог-хирург, к.м.н
Риск осложнений составляет 3-4%. Чаще всего встречается постпроцедурный панкреатит (воспаление поджелудочной железы) – на него приходится две трети всех осложнений. Патология проявляется болью в животе. Панкреатит лечится медикаментозно.
Изредка встречаются другие осложнения: кровотечения из папиллотомной раны, воспаление желчных протоков (холангит), перфорация двенадцатиперстной кишки. Кровотечения обычно незначительное и устраняется раствором адреналина, который вводят в область разреза.
РХПГ – относительно безопасная процедура, особенно если сравнить её с хирургическими операциями. Она часто позволяет получить аналогичные терапевтические результаты без травматичных вмешательств, без разрезов на животе и без длительного реабилитационного периода. Современные методики РХПГ с использованием управляемыхкатетеров, папиллотомов и проводников делают процедуру эффективной у большинства пациентов и снижают риск осложнений до минимума.
Последние новости
Последние статьи
Рейтинг: 4.5/5 Голосов: 216
Что такое селективная канюляция холедоха
Гвоздев А. А., заведующий эндоскопическим отделением, ГБУЗ ЯО «Клиническая больница № 10»
г. Ярославль
Желчекаменная болезнь (ЖКБ) является одной из наиболее часто встречающихся хирургических абдоминальных патологий, ее распространенность достигает 20 % среди взрослого населения, причем данный показатель увеличивается с возрастом. Это обуславливает значительный рост выполняемых холецистэктомий и достигает в России до 100 тыс. вмешательств в год.
Холедохолитиаз встречается у 10–35 % больных ЖКБ и, часто, становится причиной таких тяжелых осложнений, как механическая желтуха, холангит, острый панкреатит, стеноз большого дуоденального сосочка (БДС), печеночная недостаточность и билиарный цирроз (Гальперин Э. И., 2009 г., Федоров Е. Д., 2006 г.).
Одной из основных причиной резидуального холедохолитиаза является миграция конкремента из желчного пузыря при холецистэктомии, причем риск миграции повышается при наличии широкого пузырного протока и множественного холецистолитиаза (Дадвани С. А., 2000 г.). Выделяют так называемый сложный холедохолитиаз, к которому относят крупный размер конкрементов, их неудобную для манипуляций форму и локализацию, а также нарушение анатомии панкреатобилиодуоденальной зоны (Балалыкин Д. А., 2008 г., Шаповальянц С. Г., 2006 г.).
При лечении холедохолитиаза большинство отечественных специалистов отдает предпочтение эндоскопическим малоинвазивным методам восстановления проходимости желчных протоков (Дадвани С. А., 2009 г., Шаповальянц С. Г., 2011 г., Дурлештер В. М., 2012 г.). Сложный холедохолитиаз обусловливает технические трудности при его лечении, а также высокую летальность — более 12 %, особенно при повторных операциях.
Трудности эндоскопического лечения сложного холедохолитиаза могут возникнуть в самом начале выполнения ЭРХПГ, при канюляции БДС и желчных путей.
Под сложной канюляцией подразумевают ситуацию, в которой врач-эндоскопист, пользуясь своей стандартной техникой канюляции, не может достичь успеха в течение определенного времени или после нескольких безуспешных попыток, что вынуждает его прибегнуть к технике precut для достижения глубокой канюляции желчных путей. По данным литературы, наиболее часто подразумевают под количеством безуспешных попыток — 10, а стандартное время, затрачиваемое на канюляцию, не более 10 минут.
Для улучшения результатов при сложной канюляции большинство авторов рекомендует первоначально использовать папиллосфинктеротом в комбинации со струной-проводником, что позволяет снизить количество неудачных попыток до 10 % и меньше. В исследовании Karamanolis et al. сравнивались результаты канюляции катетером с или без проводника и сфинктеротомом. Успешность при канюляции катетером составила 82 %, причем канюляция продолжалась до 5 неуспешных попыток без струны и, затем еще 10 попыток со струной. Канюляция с использованием струны была более успешной, что соответствует большинству публикаций. При использовании комбинации сфинктеротома и струны в течение 10 попыток общая успешность составила 97 %, причем не было статистической разницы в развитии пост-ЭРХПГ панкреатита (6 % и 7 % соответственно).
При возникновении сложностей при канюляции для достижения положительного результат у врача есть возможность сменить инструмент или «руку», а также использовать более агрессивный метод, не забывая при этом о возрастающем риске развития осложнений. Среди агрессивных методов можно выделить атипичную папиллотомию игольчатым ножом, иссечение крыши БДС, чрезпанкреатическую сфинктеротомию, чрезпанкреатическое стентирование, технику с использованием 2‑х струн, петлевую папиллэктомию, а также использование специальных ножей.
При выполнении precut папиллосфинктеротомии возможны два варианта: фистулотомия — разрез производят вне устья БДС, и папиллотомия — разрез начинается от устья БДС. В ретроспективном исследовании Abu-Hamda et al., эти два метода имели примерно одинаковый уровень успешности (90 %-96 %) и не отличались по возможности развития осложнений (2 %-13 %). Но, не смотря на то, что precut папиллотомия улучшает показатель успешной канюляции, по данным проспективных исследований она является независимым фактором риска для развития пост-ЭРХПГ панкреатита и других осложнений.
Приводим следующее клиническое наблюдение, свидетельствующее о трудностях эндоскопического лечения холедохолитиаза.
Больной Г., 79 лет, поступил в хирургическое отделение ГБУЗ ЯО «Клиническая больница № 10» 28 ноября 2014 года с картиной острого калькулезного холецистита по экстренным показаниям. По данным ультразвукового исследования брюшной полости, выполненного при поступлении, желчный пузырь был увеличен до 12,5 см, стенка его утолщена до 6,3 мм, в пузырном протоке конкремент диаметром 8 мм, в просвете пузыря взвесь и подвижные множественные конкременты размером от 5 мм до 10 мм, расширения холедоха и внутрипеченочных протоков не отмечено. Признаков раздражения брюшины не было. В крови на момент поступления лейкоцитоза не отмечалось. К концу первых суток появился лейкоцитоз до 10 х 10 9/л, билирубинемия 3N. Консервативная терапия в течение 2 суток без эффекта. Нарастание болевого синдрома, появление симптомов раздражения брюшины, лейкоцитоз и билирубинемия, послужили показанием к лапаротомической холецистэктомии.
Ход операции от 30 ноября 2014 года: желчный пузырь в рыхлом инфильтрате размером 20 х 6 см, после пункции пузыря выполнена холецистэктомия от шейки, пузырный проток шириной до 6 мм, конкремент в нем не обнаружен, пальпаторная ревизия холедоха — конкрементов не выявлено. Подпеченочное пространство дренировано силиконовой трубкой.
В послеоперационном периоде отмечалась неинтенсивная иктеричность кожи и склер, потемнение мочи, истечение желчи через контрапертуру и по дренажу (до 400 мл в сутки), в анализах крови лейкоцитоз на уровне 10,4–11 х 10 9/л, общий билирубин до 120 ммоль/л, по данным фистулографии на 9 сутки после операции холедох расширен до 16 мм, дефектов наполнения в нем не выявлено, контраст в двенадцатиперстную кишку не поступает. Учитывая признаки механической желтухи были выставлены показания для ЭРХПГ и ЭПСТ.
Ход ЭРХПГ от 10 декабря 2014 года: БДС увеличен в размерах за счет интрамуральной части (Рис. 1), из устья поступает небольшое количество желчи (Рис. 2), сосочек подвижный, для канюляции выбран папиллосфинктеротом, попытки в течение 10 минут безуспешны, в том числе со струной-проводником, затем замена инструмента на канюлю со струной, попытки канюляции в течение 10 минут также безуспешны; выполнена precut фистулотомия протяженностью около 8–9 мм (Рис. 3), после ее выполнения из устья холедоха в просвет двенадцатиперстной кишки выступает овальной формы вколоченный конкремент (Рис. 4), папиллотомия продолжена до устья БДС (Рис. 5), конкремент размером по длиннику около 10 мм извлечен; затем контрастирование и ревизия холедоха корзинкой Дормиа — извлечены 2 конкремента треугольной формы размером 5–8 мм и плотный сладжированый слепок желчи (Рис. 6).
В последующие сутки после ЭПСТ и литоэкстракции состояние больного удовлетворительное, жалоб нет. Признаков острого панкреатита не отмечалось. Билирубинемия ликвидирована на 3–4 сутки. По дренажу на 4‑е сутки после манипуляции незначительное количество отделяемого, при фистулографии холедох шириной до 6–7 мм, внутрипеченочные протоки не расширены, сброс контрастного вещества в двенадцатиперстную кишку свободный. После удаления дренажа на 5 сутки после манипуляции больной выписан в удовлетворительном состоянии. Общий срок пребывания пациента в стационаре 16 суток. Осмотрен через 1 месяц — состояние удовлетворительное. Изменений со стороны холедоха и БДС не выявлено.
Скорее всего, конкремент, обтурировавший устье холедоха, мигрировал из пузырного протока в момент хирургической операции и не был своевременно диагностирован хирургом. В связи с дистальным блоком холедоха имели место типичные проявления механической желтухи, хотя открывшийся билиарный свищ обеспечивал некоторый отток желчи, из-за чего билирубинемия была относительно невысокой (115 ммоль/л). Обтурация устья холедоха конкрементом затруднила канюляцию желчных путей при ЭРХПГ, но успешно выполненная папиллосфинктеротомия и последующая литоэкстракция позволили обеспечить свободный доступ к желчному дереву и завершить процедуру его полной санацией.
Таким образом, при эндоскопическом лечении сложного холедохолитиаза врач может столкнуться с проблемой сложной канюляции, к которой он должен быть готов, иметь соответствующий инструментарий для преодоления сложностей при канюляции и профилактировать возможные осложнения.
Что такое селективная канюляция холедоха
Полный текст статьи:
Этот вид сфинктеротомии можно осуществить либо игольчатым электродом (которым можно действовать как скальпелем) либо специально для нее разработанным натяжным папилосфинктеротомом (он отличается от стандартного практически только отсутствием «носика», что позволяет войти и рассечь ампулу без необходимости глубокой канюляции).
Близко к технике предварительной папилосфинктеротомии лежит и наложения эндоскопического холедоходуодено-анастомоза, что достигается путем рассечения интрамуральной части холедоха через слизистую ДПК в области расположенной проксимальнее БДС. Последнее выполняется при расширенной, выбухающем в просвет кишки холедохе. Пример подобного вмешательства представлен на рис. 1-2.
Иногда термин «предварительная папилотомия» заменяют термином «папилотомия доступа» (access papillotomy), мотивируя это тем, что рассечение ампулы иногда выполняется только с целью выполнения селективной канюляции и дальнейшей типичной папилосфинктеротомией не сопровождается.
Показания
Показания к выполнению этой манипуляции являются предметом активных дискуссий. Не останавливаясь на них подробно со своей стороны хотелось бы отметить, что принимая решение о выполнении предварительной сфинктеротомии мы должны определить не перевешивает ли риск возможных осложнений диагностической ценности выполняемого вмешательства да и какова вообще вероятность наличия патологии желчевыводящих путей у данного конкретного пациента. Нет смысла в достижении канюляции «любой ценой» у больного с однократным эпизодом механической желтухи в анамнезе и без признаков желчной гипертензии. Не показано применении этого метода и у пациента с не осложненной ЖКБ которому планируется лапароскопическая, а тем более открытая холецистэктомия. Оценку проходимости желчных протоков, как и устранить их причину возможно другими методами. Гораздо более весомые основания для попыток предварительного рассечения у пациентов с механической желтухой и дилатацией холедоха (или другими признаками желчной гипертензии) у которых невозможно ввести обычный папилосфинктеротом (например, при вклиненном конкременте БДС). Рациональным является и попытка предварительной сфинктеротомии и у больных с подозрением на обструкцию злокачественной природы.
Второй аспект, который должен быть учтен, существует ли альтернативный доступ к желчным путям и возможность их декомпрессии? Например при расширении внутрипеченочных желчных протоков необходимо рассмотреть вопрос возможности их пункции и канюляции под контролем УЗИ.
Третьим вопросом является, позволяют ли анатомические и особенности зоны БДС данного конкретного пациента с большой вероятностью выполнить манипуляцию?
Помните, что предварительная сфинктеротомия более опасна в следующих случаях:
Техника
Выполнение предварительной сфинктеротомии требует адекватного снятия моторики ДПК. Выполнять рассечения при ее сохранении весьма рискованно. Адекватная седация пациента также необходима. Обычно пациенту проводится такая же подготовка как и при выполнении РХПГ.
При использовании для манипуляции игольчатого электрода используется так называемая техника «свободной руки». Как уже было сказано выше, игольчатым электродом в этом случае действуют как скальпелем. Можно начинать рассечения прямо от устья БДС (этот метод более опасен в плане развития панкреатита) в направлении вверх. Ввести конец открытого игольчатого папилотома в устье БДС и приподняв иглой его крышу (с помощью подъемника или винтов) начать рассечение. Необходимо помнить, что разрез должен проходить в «безопасной» зоне т.е. между 11-12 часами. Рассечение лучше проводить короткими «ударами» тока на смешанном режиме с преобладанием резки до визуализации устья панкреатического и желчного протоков.
Второй подход заключается в «пункции» и рассечении БДС в области проекции интрамуральной части холедоха, обычно на 5-10 см выше устья БДС, но так же на 11 часах. В этом случае разрез можно расширять не только вверх, но и вниз. Риск развития панкреатита при таком подходе меньше.
Необходимую глубину разреза не всегда легко определить. Вы должны рассечь крышу БДС, но не прожечь насквозь интрамуральную часть холедоха и уж тем более стенку ДПК. Не стоит увлекаться продолжением разреза в глубину, поверхностный разрез можно сделать глубже, но глубокий поверхностным никогда не сделаешь.
Необходимо достигнуть той длинны разреза, которая позволяла бы визуализировать устье холедоха. Иногда для этого достаточно 2-3 мм, в редких случаях 10-12 мм. Далее проводиться канюляция катетером, сфинктеротомом или проводником (в зависимости от клинической ситуации).
С помощью натяжного папилотома вмешательство выполняется так: сфинктеротом вводится в ампулу БДС и ориентируется таким образом, чтобы направление разреза соответствовало 11 часам. При появлении в поле зрения белесоватых тканей холедоха или отверстия из которого подтекает желчь можно вновь предпринимать попытки канюляции.
Мы для выполнения предварительной сфинктеротомии используем только игольчатый электрод, что кажется нам более удобным. Нами выполнено 138 таких вмешательств, причем селективная канюляция в дальнейшем достигнута у 131 больного.
Осложнения
Панкреатит. Мы встречались с 4 случаями развития панкреатита на 138 выполненных предварительных сфинктеротомий. Все пациентки были полными женщинами в возрасте до 42 лет, без механической желтухи и маленькими размерами БДС, причем у 3-х их них селективной канюляции холедоха достигнуть так и не удалось. У одной из этих пациенток развился деструктивный панкреатит потребовавший хирургического лечения.
Кровотечение. В нашей практике после предварительных сфинктеротомий клинически значимое кровотечении наблюдалось 2 раза. У одного больного оно было остановлено эндоскопически, второй (с раком поджелудочной железы и механической желтухой) был прооперирован. Незначительное кровотечение прекратившееся самостоятельно было в 11 случаях. При развитии кровотечения можно применить обкалывание раствором адреналина в разведении 1:10:000 и при необходимости точено коагулировать видимый сосуд (то и другое надо стараться делать как можно дальше от устья панкреатического протока). Кровотечение (конечно адекватно остановленное эндоскопическими методами) не должно служить препятствием к продолжению манипуляции у больных с механической желтухой т.к. факт разрешения желтухи играет важнейшую роль в определении прогноза такого кровотечения.
Перфорация. В нашей практике перфорации не наблюдалось. Выявить его, как правило, не сложно: видно либо сквозное отверстие, либо газ вне кишки, при рентгенологическом исследовании.
В заключении обсуждения осложнений необходимо отметить, что на 7 случаев, когда после рассечения селективная канюляция не удалась, приходилось 4 осложнения (три случая панкреатита и одно кровотечение).