что такое реактивация вируса ковид
Можно ли заболеть после прививки и сколько работают антитела: ответы на главные вопросы о COVID-19
Можно ли заболеть ковидом, если сделал прививку, как долго защищают антитела и как часто нужно ревакцинироваться, чем опасен индийский штамм и стоит ли ждать западные вакцины — на главные вопросы о коронавирусе отвечает молекулярный биолог Ирина Якутенко
Можно ли заболеть, если привился
Говоря о защитном эффекте вакцинации, люди часто путают заражение и заболевание. Ни одна вакцина не может защитить от заражения — попадания вируса на чувствительные ткани и его проникновения внутрь клеток. Прививка не создает вокруг человека силового поля, которое не пропускает вирусы, и, если вакцинированный встретится с больным ковидом, когда тот активно распространяет вокруг себя вирусные частицы, и достаточно долго пообщается с ним в помещении без маски и соблюдения дистанции, вирусные частицы неизбежно попадут на слизистые.
Но когда мы говорим о заболевании, то есть о проявлении типичных симптомов, это означает, что вирус размножился в достаточном количестве, чтобы, во-первых, вызвать масштабную реакцию иммунной системы, а во-вторых, начать вредить организму самостоятельно. И тут эффект различных вакцин оказывается очень разным — кроме того, вероятность заболеть, несмотря на прививку, зависит от ситуации с вирусом в стране и, в частности, от количества вакцинированных.
В случае с коронавирусом мРНК-вакцины дают лучшую защиту от новых высокозаразных штаммов — причем речь как о заражении, так и о заболевании. В недавно вышедшем препринте ученые из Англии, проанализировав 14 000 случаев диагностированной инфекции дельта-штаммом (он же индийский, он же В.1.617.2), подсчитали эффективность мРНК-вакцины от Pfizer/BioNTech и векторной вакцины от AstraZeneca в отношении этой вирусной разновидности и сравнили с данными по альфа-штамму (он же британский, он же B 1.1.7). Через две недели после введения второй дозы мРНК-препарата эффективность против проявления симптомов ковида составила 88% для дельта-штамма и 94% для альфа-штамма. После векторной вакцины эффективность составила 67% для дельта-штамма и 74% для альфа-штамма. В отношении попадания в больницу, то есть тяжелых симптомов, две дозы мРНК-вакцины эффективны на 96% для дельта и 95% для альфа-штамма, эффективность двух доз векторной вакцины составила 92% для дельта и 86% для альфа-штамма.
Иными словами, мРНК-вакцины лучше защищают от симптомов, особенно от тяжелых, но и векторные препараты дают защиту намного больше той, на которую большинство экспертов рассчитывали в начале эпидемии, когда создание вакцин только началось. То есть дельта-штамм с не очень большой вероятностью может заражать привитых, однако болезнь у них в подавляющем большинстве случаев будет протекать в легкой форме.
Надо ли перепрививаться и когда
Учитывая, что в России привито около 10% населения, вопрос о ревакцинации не является ни основным, ни критическим. Тем не менее мэр Москвы Собянин заявил, что перепривился спустя год после первой вакцинации (видимо, он получил вакцину одновременно с сотрудниками НИЦ Гамалеи, которые опробовали на себе будущий «Спутник» еще до начала официальных клинических исследований), а глава столичного депздрава Алексей Хрипун заявил, что повторную прививку необходимо делать спустя полгода, и обещал, что процедура будет разработана в ближайшее время. Чиновник уточнил, что «уровень антител никакого значения не имеет, он через шесть месяцев такой, который как раз требует ревакцинации».
Когда антитела перестают работать
Никаких исследований, которые бы показывали, какой уровень антител считается опасно низким, не существует. Как нет и единого стандарта измерений антител: разные лаборатории используют тест-системы различных производителей, и не создано никаких сводных таблиц, по которым можно было бы пересчитывать значение, полученное в одной лаборатории, для другой.
Чтобы понять, когда защитный эффект от вакцинации начинает ослабевать, производители продолжают следить за добровольцами, получившими препарат или плацебо в рамках третьей фазы клинических испытаний. Сравнивая количество заболевших в обеих группах, разработчики оценивают эффективность вакцин в долгосрочной перспективе. Для мРНК-вакцины от Pfizer/BioNTech эффективность по предотвращению симптомного заболевания спустя шесть месяцев составила 91,2% — не существенно меньше эффективности вскоре после введения второй дозы.
В исследованиях вакцины от компании Moderna показано, что спустя полгода уровень нейтрализующих (самых эффективных) антител у привитых добровольцев немного снизился, но уровень защиты в этой работе не определялся. Для других вакцин подобных данных пока не публиковалось.
Сколько действует вакцина
Ответ на этот вопрос совпадает с ответом на предыдущий. Массовая вакцинная кампания началась зимой 2020-го — весной 2021 года, и по крайней мере для мРНК-вакцины за этот период защитный эффект, видимо, не сильно упал. Тем не менее большинство экспертов полагают, что ревакцинация в том или ином виде понадобится, так как коронавирус, похоже, уже не уйдет из популяции, а вакцины вряд ли дадут пожизненный иммунитет.
Генеральный директор Pfizer Альберт Бурла оценил вероятный срок, когда привитым может понадобиться бустер (усиливающая прививка), в 8-12 месяцев.
Не опасно ли перепрививаться слишком часто
Понятие «слишком часто» в отношении вакцин лишено научного смысла. Необходимый интервал ревакцинации устанавливается по итогам наблюдения за заражениями среди привитых и оценки уровня антител, для разных заболеваний и вакцин он разный.
Более того, необходимость ревакцинации определяется эпидемиологической ситуацией и условиями, в которых живет человек. Скажем, людям из неблагополучных по энцефалиту районов рекомендуется делать бустерные прививки, а тем, кто лишь приезжал туда, а основную часть времени живет в регионах, где этой болезни нет, ревакцинация не показана.
В нескольких исследованиях ученые сравнивали количество заболеваний, не предотвращаемых вакцинами, у привитых и непривитых детей. Авторы обнаружили, что никакой разницы нет, то есть дети, получившие множество разных вакцин, столь же эффективно справляются с постоянно окружающими нас патогенами, как и дети, чей иммунитет не «отвлекался» на выработку защитных инструментов против тяжелых болезней.
Надо ли прививаться, если переболел ковидом и выработались антитела
Как уже упоминалось выше, сегодня ученые не знают, каким должен быть минимальный уровень антител, который обеспечивает приемлемую защиту от заболевания. Поэтому регуляторы в сфере здравоохранения разных стран просто рекомендуют переболевшим прививаться — либо не указывая сроков, как, например, американский CDC, либо советуют подождать 28 дней с момента начала симптомов, как британский NHS.
Сама по себе рекомендация обязательно прививаться связана с тем, что после болезни иммунный ответ очень отличается у разных людей. Обычно чем тяжелее протекало заболевание, тем выше как общий уровень антител, так и количество нейтрализующих. Вакцинация же дает намного более стабильный уровень антител, кроме того, после нее не образуются неэффективные антитела, нацеленные на другие белки коронавируса, которые неизбежно формируются после болезни.
Чем опасен индийский штамм, в чем его специфика
Индийский штамм сочетает в себе сразу два неприятных свойства: высокую скорость распространения и способность частично уходить из-под действия антител. По имеющимся оценкам, он распространяется в 1,5 раза быстрее предыдущего рекордсмена — британского штамма. Какие именно мутации дельта-штамма делают его таким — пока неясно, но как минимум одно изменение — L452R — увеличивает способность вируса связываться с клеточными рецепторами ACE2, а это необходимый шаг для проникновения в клетку. Впрочем, аналогичная мутация есть и у других коронавирусных вариантов, например калифорнийского, так что, скорее всего, новые способности дельта-штамма — результат взаимодействия нескольких мутаций.
Главный научный сотрудник ВОЗ Сумия Сваминатан заявила, что индийский штамм становится доминирующим по всему миру, вытесняя остальные варианты. Это очень опасно, так как штаммы, которые легче распространяются, в итоге приводят к большему количеству смертей, чем более патогенные, но медленные варианты, из-за того, что за одинаковое время заражают больше людей.
Кроме того, из-за способности уходить от части антител, выработанных у тех, кто уже встречался с вирусными антигенами, индийский штамм может заражать вакцинированных и переболевших. Однако вероятность заражения ниже, чем для неиммунных.
Поможет ли вакцинация остановить третью волну в России, вызванную индийским штаммом
Единственным действенным способом быстро остановить коронавирусную волну является локдаун. Когда количество вновь инфицированных быстро увеличивается, это означает, что вирус прямо сейчас активно распространяется в популяции. Затормозить процесс можно, только разорвав как можно больше потенциальных цепочек заражения. Чтобы добиться этого, необходимо до минимума сократить количество возможных контактов.
В Европе третью волну, вызванную британским штаммом, удалось сбить многомесячными карантинами, во время которых были закрыты все магазины, за исключением самых основных, рестораны, кафе, клубы, фитнес-студии, салоны и так далее. Не работали детские сады, школьники и студенты занимались удаленно, а значительная часть взрослых работала из дома. Параллельно в европейских странах разворачивалась прививочная кампания, но первые месяцы рост числа вакцинированных не мог оказать заметного влияния на эпидемию, так как иммунизация начиналась с очень пожилых людей, которые мало контактируют с кем-то еще. Ограничения начали снимать только тогда, когда цифры новых случаев ковида приблизились к тем, что были до начала волны, а существенный процент населения получил хотя бы одну дозу вакцины.
Вакцинация без ограничения контактов или локдаун без массовой вакцинации гораздо менее эффективны. Видимый защитный эффект наступает спустя две-три недели после введения второй дозы, до этого риск привитых заболеть самим и заразить кого-то еще остается почти таким же, как у неиммунных. Кроме того, в отсутствии ограничительных мер вирус продолжает распространяться в популяции, что быстро приводит к перегрузу больниц. Локдаун сам по себе способен быстро загасить волну, но так как большинство людей остаются неиммунными, после его ослабления вирус вновь начинает распространяться.
«Спутник V» — по-прежнему самая эффективная российская вакцина?
Эффективность вакцин (как и других медицинских препаратов) определяется по итогам клинических испытаний — масштабных многоступенчатых исследований. На доклинической стадии разработчики проверяют эффективность и безопасность исследуемого вещества на животных и определяют допустимые концентрации. На первой фазе клинических исследований на небольшой выборке здоровых людей оценивают, прежде всего, безопасность, но иногда и какие-то параметры эффективности препарата. На второй стадии препарат дают уже большему количеству людей, представляющих разные группы здоровья. Наконец, на третьей стадии медикамент — в данном случае, вакцину — получают десятки тысяч людей.
Одновременно сравнимое количество людей получают плацебо, причем ни сами добровольцы, ни ученые не знают, кому что досталось. Людей выпускают «в поля» и через определенное время подсчитывают, сколько народу заразилось в обеих группах. Если в группе вакцины заражений и тяжелого течения заметно меньше (для вакцин от коронавируса ВОЗ выбрала отсечку эффективности в 50%), препарат считают работающим. Результаты клинических испытаний публикуют в международных рецензируемых журналах, чтобы научное сообщество могло независимо оценить их.
Из российских вакцин всем этим критериям удовлетворяет только одна вакцина — «Спутник V». По итогам его клинических испытаний были опубликованы две статьи в престижном журнале The Lancet, хотя результаты и методика проведения испытаний подвергались критике. Разработчики двух других российских вакцин не предоставили данных, которые можно было бы проанализировать незаинтересованным специалистам.
Правда ли, что вакцины от Pfizer/BioNTech и Moderna эффективней, и есть ли смысл их ждать
Сравнивать результаты клинических испытаний разных вакцин напрямую нельзя: они проводятся по разным протоколам, с разными критериями включения людей в испытания, в странах с разной эпидемиологической ситуацией и так далее. Тем не менее грубо сопоставить итоги испытаний можно, и такое сопоставление показывает, что в отношении предыдущих вариантов коронавируса мРНК-вакцины и векторный «Спутник» дают сходную эффективность. Однако, как мы уже обсуждали выше, мРНК-вакцины более устойчивы к дельта-штамму. Прямых данных о том, насколько хорошо этот вариант «пробивает» защиту от «Спутника», нет, но можно предположить, что его эффективность будет снижаться по похожему с векторной вакциной от AstraZeneca паттерну.
В России иностранные вакцины могут появиться только после того, как пройдут регистрацию в российских надзорных органах в сфере здравоохранения. Пока ни для одной западной вакцины такая процедура не начата. В ноябре компания «Петровакс» сообщила, что в российские надзорные органы подана заявка на регистрацию китайской вакцины CanSino. «Петровакс» в партнерстве с CanSino проводит в России испытания этой вакцины и в случае регистрации обещала быстро наладить производство китайского препарата. Однако процесс затянулся, и вакцина CanSino до сих пор не одобрена на территории России.
Можно ли повторно заразиться коронавирусом?
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении после перенесенной коронавирусной инфекции (COVID-19)
У некоторых переболевших новой коронавирусной инфекцией, даже при наличии высоких титров антител в крови, существует вероятность повторного заражения. С чем же связано подобное состояние: с вторичным инфицированием или реактивацией вирусной инфекции?
Рассказывает специалист РЦ «Лаборатория движения»
Дата публикации: 28 Октября 2021 года
Дата проверки: 28 Октября 2021 года
Содержание статьи
Повторные случаи коронавируса — причины
Вопрос, можно ли повторно заразиться коронавирусом, считается весьма сложным и неоднозначным. По мнению авторитетных ученых в мире медицины повторное заражение на самом деле является реактивацией («отскоком») вируса. Поглощенные макрофагами вирусные частицы могут оставаться там «непереваренными», периодически выделяясь обратно и заражая близлежащие клетки. Когда у человека иммунитет ослаблен, возбудителю удается избежать иммунного ответа и болезнь снова возвращается. Но если при обследовании выделенных штаммов в вирусных геномах обнаруживаются выраженные различия, речь идет действительно о повторном инфицировании.
Признаки повторного заражения инфекцией
Несмотря на то, что повторное заболевание коронавирусом встречается очень редко, а пандемия благодаря вакционопрофилактике немного сдает свои позиции, остается еще много нераскрытых вопросов о действии SARS-CoV-2 и реагировании на него иммунной системы.
В большинстве случаев для вторичного (рецидивного) ковида характерно более легкое течение или стертая клиническая картина. У многих пациентов наблюдаются признаки типичной простуды или ОРВИ (головная боль, слабость, заложенность носа, кашель, пищеварительные расстройства). И только при проведении серологического тестирования в организме обнаруживается вирус.
Однако при серьезных нарушениях в работе иммунной системы, онкологических и аутоиммунных патологиях развиваются выраженные симптомы повторного заражения коронавирусом. Повышение уровня цитокинов в крови приводит к функциональным нарушениям со стороны различных органов и систем, может повлечь за собой дыхательную, полиорганную недостаточность, сепсис и летальный исход.
Лечение рецидивов коронавирусной инфекции
В связи с тем, что специфическая терапия коронавирусной болезни не разработана, коррекция рецидивов COVID-19 проводится по той же схеме, что и при первичном заражении. В каждом конкретном случае решение о необходимости проведения лечебных мероприятий принимается индивидуально, с учетом общего состояния пациента. Синдромно-патогенетическое лечение включает:
При развитии синдрома гиперактивного воспаления и признаков дыхательной недостаточности может потребоваться оксигенотерапия или искусственная вентиляция легких.
Как снизить риск повторного заражения
Поднимая вопрос, можно ли второй заболеть коронавирусом, необходимо реально оценивать риски. Чтобы избежать повторного инфицирования постоянно мутирующим возбудителем, необходимо:
Кроме того, для формирования более стойкого иммунитета к SARS-CoV-2, минимизации риска заражения и тяжелого течения болезни рекомендуется вакцинация.
Реабилитация после ковида в центре «Лаборатория движения»
«Лаборатория движения» проводит курсы восстановительного лечения пациентов, перенесших новую коронавирусную болезнь. Индивидуальная реабилитационная программа включает:
COVID19. Выявлены новые особенности иммунного ответа к коронавирусу
Международная команда ученых-иммунологов, в числе которых ассистент кафедры клинической иммунологии и аллергологии Института клинической медицины имени Н.В. Склифосовского Сеченовского Университета Инна Тулаева, опубликовала данные о свойствах SARS-CoV-2-специфичных антител.
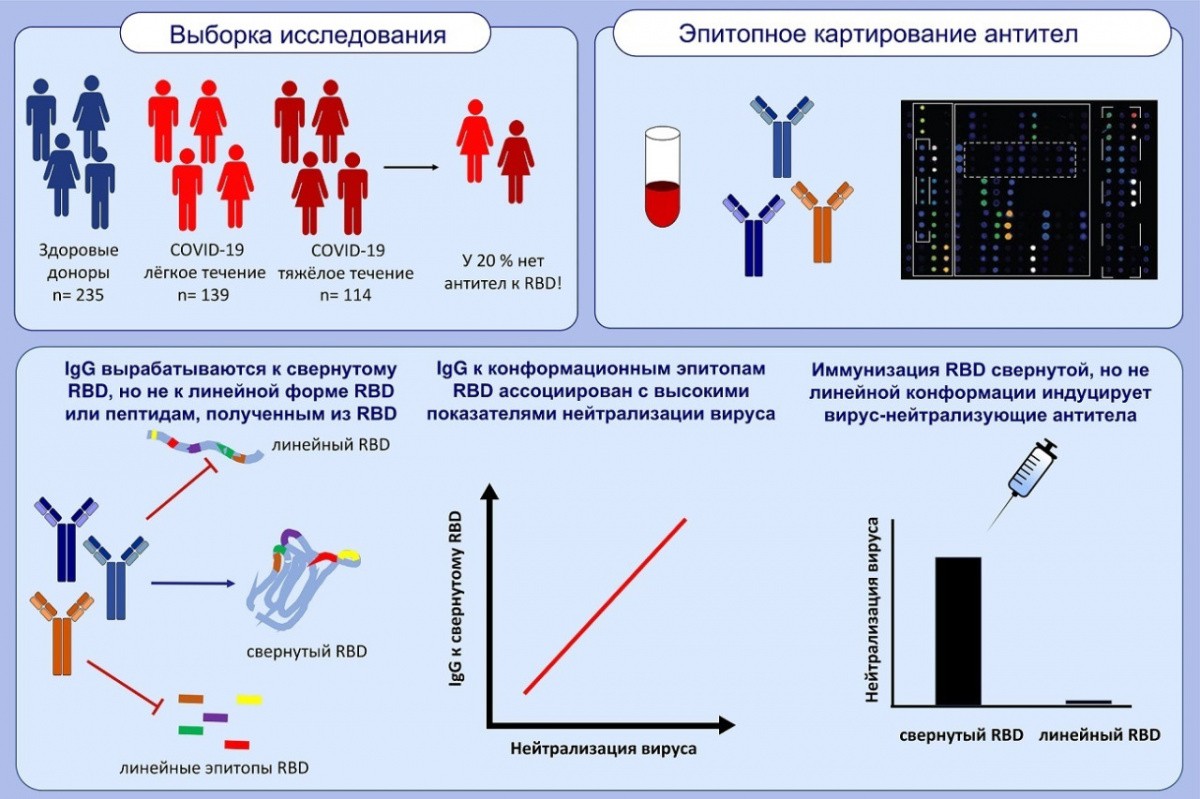
Основной находкой нового ислледования является тот факт, что для успешной нейтрализации вируса необходимы антитела к поверхностному белку правильно свёрнутой конформации.
В исследовании использовалась технология микрочипа, разработанная в Венском медицинском университете, в которой большое количество вирусных антигенов наносится на микроскопический чип с помощью роботизированной установки. Кроме того, перекрывающиеся фрагменты белка (пептиды) этих антигенов были нанесены на чип, покрывая весь «спайк»-белок, на котором расположен рецептор-связывающий домен (RBD). Это участок, с помощью которого коронавирус связывается с рецептором ACE2 клеток человека. Ученые выявили, что антитела перенесших COVID-19 пациентов реагировали только с корректно свернутым белком RBD, что указывает на важность правильной конформации белка для диагностических целей и конструирования вакцин.
Белки приобретают свою трехмерную форму в результате физически индуцированного процесса сворачивания белков. Важнейшее заключение этой работы в том, что белки, использующиеся для диагностики иммунного ответа к коронавирусу, а также для вакцинации, должны находиться в правильной свернутой конформации. Линейные формы белков и пептиды не эффективны в диагностике и конструировании вакцин – этот факт объясняет неуспешность многих проводимых ранее разработок. Также на основании этих данных можно сделать вывод, что люди, которые в достаточной степени вырабатывают антитела против свернутого RBD, защищены от коронавируса.
Напомним, что в прошлом году эта же группа ученых разработала молекулярную тестовую систему на SARS-CoV-2 и исследовала иммунный статус пациентов, выздоровевших после легкого течения COVID-19.
Код вставки на сайт
COVID19. Выявлены новые особенности иммунного ответа к коронавирусу
Международная команда ученых-иммунологов, в числе которых ассистент кафедры клинической иммунологии и аллергологии Института клинической медицины имени Н.В. Склифосовского Сеченовского Университета Инна Тулаева, опубликовала данные о свойствах SARS-CoV-2-специфичных антител.
Основной находкой нового ислледования является тот факт, что для успешной нейтрализации вируса необходимы антитела к поверхностному белку правильно свёрнутой конформации.
В исследовании использовалась технология микрочипа, разработанная в Венском медицинском университете, в которой большое количество вирусных антигенов наносится на микроскопический чип с помощью роботизированной установки. Кроме того, перекрывающиеся фрагменты белка (пептиды) этих антигенов были нанесены на чип, покрывая весь «спайк»-белок, на котором расположен рецептор-связывающий домен (RBD). Это участок, с помощью которого коронавирус связывается с рецептором ACE2 клеток человека. Ученые выявили, что антитела перенесших COVID-19 пациентов реагировали только с корректно свернутым белком RBD, что указывает на важность правильной конформации белка для диагностических целей и конструирования вакцин.
Белки приобретают свою трехмерную форму в результате физически индуцированного процесса сворачивания белков. Важнейшее заключение этой работы в том, что белки, использующиеся для диагностики иммунного ответа к коронавирусу, а также для вакцинации, должны находиться в правильной свернутой конформации. Линейные формы белков и пептиды не эффективны в диагностике и конструировании вакцин – этот факт объясняет неуспешность многих проводимых ранее разработок. Также на основании этих данных можно сделать вывод, что люди, которые в достаточной степени вырабатывают антитела против свернутого RBD, защищены от коронавируса.
Напомним, что в прошлом году эта же группа ученых разработала молекулярную тестовую систему на SARS-CoV-2 и исследовала иммунный статус пациентов, выздоровевших после легкого течения COVID-19.
Мутации коронавируса в свете третьей волны пандемии инфекции COVID-19
6 мая
Неблагополучная эпидемиологическая обстановка в мире, резкое увеличение заболеваемости в станах Европы и Америки, наличие новых, мутировавших штаммов вируса SARS-CoV-2 свидетельствуют о возможных рисках начала 3-й волны пандемии и в Российской Федерации.
По данным на конец апреля 2021 года, общее количество зараженных вирусом SARS-CoV-2 в мире составляет более 142 млн. человек, число погибших – более 3 млн. Таким образом, количество случаев заражения за последние 2 недели – с 06.04.21 по 19.04.21 увеличилось на 10 млн. человек. В России на эту же дату общее число заболевших составляет более 4,5 млн. человек, погибших – более 105 тысяч человек.
Приведенные сведения убедительно свидетельствуют о 3-й волне пандемии, которая официально зафиксирована во многих странах мира. Данные обстоятельства связаны с формированием и широким распространением штаммов коронавируса SARS-CoV-2, подвергшимся генетическим мутациям.
Мутация представляет собой молекулярно-биологический процесс, когда в процессе вирусной репликации происходят «сбивки» на этапах транскрипции и трансляции, т.е. во время «перезаписи» генетического кода с РНК вируса на ДНК клетки хозяина. Такие ошибки в ДНК приводят к формированию измененных генов, кодирующих белки вируса, вследствие чего появляются такие новые вирусы-мутанты, с измененными свойствами собственных белков.
Главные мутации короновируса происходят в гене гликопротеинового S-белка. Так, мутация в S белке приводит к замене аспарагиновой аминокислоты (сокращенно D) на аминокислоту глицин (сокращенно G). Американские исследователи экспериментально показали, что давно обсуждаемая мутация D614G в гене S-белка коронавируса SARS-CoV-2 повышает его инфекционность, поэтому данный вариант вируса распространяется быстрее. Вирусный белок с такой мутацией также и более стабилен. Мутации в рецептор-связывающем домене (RBD-receptor binding domain), обладают более высоким сродством к рецептору ангиотензин-превращающего фермента 2 типа (АСЕ2) эпителиальных клеток человека, что позволяет коронавирусу увереннее в них проникать.
Основные мутационные линии вируса SARS-CoV-2:
3. «Бразильский» штамм коронавируса. Название: B.1.1.248. «Бразильский» штамм наиболее заразный на сегодняшний день. Он обладает устойчивостью к иммунитету, приобретенному после первой волны коронавируса. Итак, основная мутация коронавируса содержится в гене, кодирующем синтез S-белка («шипа», Spike). Данная мутация характерна и для двух других штаммов — «южноафриканского» и «бразильского». Эта мутация, изменяет форму «шипа» (S-белка), с помощью которого он эффективнее прикрепляется к рецептору ACE2. По данным авторов, «британский» штамм с указанной мутацией на 50-70% заразнее, чем классический вирус SARS-CoV-2.
7. Сибирский и Северо-западный штамм короновируса. Это вновь формируемые новые мутации на территории России. Пока данных об этих штаммах немного, но известно, что мутации также происходят в зоне гена, ответственного за S-белок.
По данным Роспотребнадзора на 16 апреля 2021 года в РФ идентифицированы 192 образца британского штамма, 21 – южноафриканского штамма.
Исследователи из Великобритании сообщили, что риск смерти у людей, зараженных «британским» штаммом B.1.1.7, выше, чем у зараженных другими штаммами, в среднем на 64%. Абсолютный риск смерти возрастает от 2,5 до 4,1 смертей на 1000 случаев заражения.
Ученые из Кейптауна и Йоханнесбурга (ЮАР) исследовали антитела у 89 человек, госпитализированных с COVID-19 в начале 2021 года. Авторы показали, что COVID-19, перенесенный во время первой волны, не дает защиты от некоторых новых вариантов вируса. Однако у людей, инфицированных «южноафриканским» штаммом SARS-CoV-2, есть нейтрализующие антитела против старых вариантов вируса, а также против «бразильского» штамма.
Ученые из США исследовали когорту беременных и кормящих матерей, получивших вакцину Pfizer/BioNTech или Moderna. Они показали, что уровни IgG, IgA и IgM к S-белку и рецептор-связывающему домену (RBD) увеличивались в крови женщин из обеих групп. Антитела, особенно IgG, передавались ребенку через плаценту и материнское молоко. Авторы показали, что материнские IgG могут преодолевать плацентарный барьер. IgG к S-белку и RBD-домену были обнаружены во всех десяти образцах пуповинной крови. Уровень антител к SARS-CoV-2 был значительно выше у вакцинированных женщин, чем у переболевших COVID-19 а концентрация IgG в крови матери увеличивалась после второй дозы вакцины.
Данный факт свидетельствует в пользу проведения вакцинации данного контингента.
Японские ученые, в частности Yoriyuki Konno с соавторами в работе 20 года показали, что белок, экспрессируемый с гена ORF3b нового коронавируса SARS-CoV-2 сильно подавляет синтез интерферонов I типа у пациентов с COVID-19./ При этом вирус чувствителен к интерферонам, что говорит об их потенциальной эффективности для терапии коронавирусной инфекции [13].
В этой связи, в клиническом плане представляется целесообразным в качестве мер активной противовирусной защиты обеспечить пациентам назначение препаратов рекомбинантного интерферона –α2b с антиоксидантами, как в довакцинный период, когда идет процесс образования вируснейтрализующих антител, так и в поздний поствакцинный период, когда титр антител после проведенной вакцинации начинает снижаться.