что такое рча в нейрохирургии
Радиочастотная денервация позвоночных суставов: как проходит процедура и каковы возможные осложнения
Одна из частых жалоб больных – боль в спине. Возникать она может вследствие разных причин. Чаще всего боль генерируют мышцы, связки, межпозвонковые диски и суставы. Поражение шейных межпозвонковых суставов характерно для молодых пациентов в возрасте 15-35 лет. Боль, обусловленная спондилоартрозом поясничного отдела позвоночника чаще встречается в возрасте 50-70 лет.
Для избавления от боли эффективны нестероидные противовоспалительные средства (НПВП), иногда миорелаксанты. К сожалению, эффективность данных препаратов ограничена, часто развиваются грозные осложнения. Прежде всего, это образование эрозий и язв стенки желудка. По некоторым данным, в США на лечение осложнений от приема НПВП уходит до 30% бюджета, направленного на лечение остеоартроза. Так называемые «селективные», т.е. в меньшей степени повреждающие стенку желудка препараты нужно принимать с большой осторожностью пациентам, имеющим сопутствующие заболевания сердечно-сосудистой системы, т.к. эти лекарства способствуют повышению артериального давления, увеличивают риск инфаркта миокарда.
Альтернативой приему нестероидных противовоспалительных препаратов служит радиочастотная денервация фасеточных суставов. Суть метода заключается в том, что врач на некоторое (иногда довольно длительное – до 2-х лет) время «выключает» нервы, несущие болевую информацию от пораженных суставов в кору головного мозга.
Для этого к больному суставу врач подводит под контролем рентгеновской установки специальную иглу электрод. Механизм действия радиочастотной абляции напоминает принцип действия микроволновки: ток сверхвысокой частоты приводит к разогреву окружающей ткани до 80-85 градусов и прекращению работы нерва, идущего к больному суставу. Для того, чтобы процедура была эффективной, необходимо соблюдать несколько условий:
Подготовка к процедуре:
Поскольку процедуру выполняют под контролем рентгеновской установки, в операционной, обычно риск осложнений невелик.
Возможные негативные реакции:
Радиочастотная денервация — лечение болей в спине путем коагуляции нервных окончаний фасеточных суставов электромагнитным полем
Данная операция выполняется при лечении фасеточного болевого синдрома
Радиочастотная денервация (радиочастотная деструкция, радиочастотная аблация, РЧА, РЧД) — это миниинвазивная нейрохирургическая операция, которая выполняется при лечении болей в спине, связанной с артрозом межпозвонковых (фасеточных) суставов — фасеточном болевом синдроме.
Суть метода
Пункционным способом (через проколы) под контролем ЭОП (электронно-оптического преобразователя, интраоперационного рентгена) точно сбоку от межпозвонковых суставов вводятся специальные иглы с небольшими электродами на концах. Через эти иглы поочередно подается ток малой частоты и производится стимуляция нервных окончаний, находящихся в капсуле фасеточных суставов. В результате нервные окончания коагулируются (прижигаются) и болевой синдром проходит. Следует заметить, что коагуляция нервных окончаний не наносит вреда организму, а лишь избавляет пациента от болей в фасеточных суставах.
Ограничения
Процедура не производится для пациентов с грубыми изменениями фасеточных суставов. Например, когда капсулы фасеточного сустава, как таковой, уже не существует и она заменилась костной грубой фиброзной тканью. Чаще всего это происходит в следствие возрастных изменений. В этом случае проведение процедуры возможно, но не имеет смысла.
Анестезия
Результат
В результате пациент избавляется от болей в спине, связанной с артрозом фасеточных суставов. Пациент может покинуть больницу через 1 день после процедуры. Послеоперационной реабилитации не требуется.
Что такое рча в нейрохирургии
Добро пожаловать в клинику А.Н. Бакланова! Мы предлагаем надёжные и безопасные технологии в лечении позвоночника.
Новости
Сколиоз 4 степени – это дополнительные муки к ужасному основному диагнозу СМА
Лечение пациентки с диагнозом «спинальная мышечная атрофия Кугельберга-Веландера»
Элина Абдрашитова, 15 лет — спинально-мышечная амиотрофия Верднига-Гофмана
Контакты
Наша клиника успешно занимается лечением позвоночника методом радиочастной абляцией. На все ваши вопросы мы ответим по телефону: +7 (499) 746-99-50. Также вы можете задать вопрос, заполнив форму обращений представленную ниже.
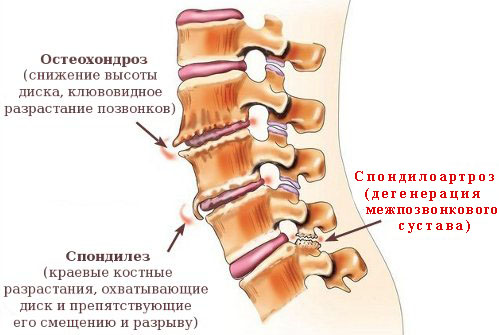
Спондилоартроз
Спондилоартроз (фасет синдром) является частной формой остеоартроза, представляющего собой гетерогенную форму заболеваний, различных по клинической картине и исходам, в основе которых лежит поражение всех составляющих элементов сустава – хряща, субхондральной кости, связок, капсулы и периартикулярных мышц. Наиболее частой локализацией остеоартроза являются артрозы позвоночника. В последнем случае поражаются как суставы между телами позвонков, так и дугоотросчатые (фасеточные) суставы позвоночных сегментов.
Основным клиническим проявлением спондилоартроза является боль в спине,отдающая периодически в ноги возникающая при движении, изменении позы туловища и проходящая в покое; но, по мере прогрессирования заболевания,может появляться утренняя скованность.
Метод радиочастотной абляции базируется на физическом принципе термокоагуляции и основан на эффекте выделения тепловой энергии при прохождении через биологические ткани токов ультравысокой частоты.
Электрод, подключенный к генератору тока, подводится к анатомической области, месту деструкции через изолированную иглу-канюлю. Интенсивность нагревания ткани зависит от ее сопротивления. Используется радиочастотный генератор Multigen фирмы stryker который обеспечивает напряжение в цепи и соединен проводами между двумя электродами. Электрический ток проходит между активным или повреждающим электродом, погруженным в ткани тела, и индифферентным или рассеянным электродом. Теплопродукция, а вследствие этого и абляция нерва, происходит только вокруг неизолированного кончика активного электрода.
Радиочастотное лечение проводится изолированными иглами длиной 100 – 150 мм с рабочей оголенным концом на срезе 5-10 мм. Под контролем визуализации кончики игл помещаются точно сбоку от межпозвонковых суставов в месте прохождения срединной ветви межпозвонкового нерва.
После установки игл проводится стимуляция малым током частотой 100 Гц для чувствительных волокон и 2 Гц для двигательных, при этом ощущение гудения или покалывания при менее 0,5 В указывает на оптимальное приближение иглы к нерву. После введения небольшого количества местного анестетика кончик иглы нагревается до 80 С на 90 секунд. Это приводит к коагуляции нерва, но и вызывает небольшое повреждение окружающих тканей. Затем вводится некоторое количество смеси местных анестетиков и метилпреднизолона и игла извлекается. Этот процесс повторяется с каждым болезненным суставом над уровнем.
Показания
Продолжительность манипуляции 20-30 минут под местной анестезией.После процедуры можно ехать домой.
Послеоперационный период: Ограничение физической нагрузки (подъем тяжестей, работа в наклон, активные занятия спортом), курсовой прием нестероидных противовоспалительных препаратов ингибиторов ЦОГ-2.Процедура эффективна в 90 % случаев.
Радиочастотное лечение имеет 2 эффекта:
1) Непосредственный эффект – боль уменьшается или исчезает сразу после процедуры.
2) Долговременный эффект – развивающийся в течение 6-8 недель. Последний связан с синаптической перестройкой задних рогов спинного мозга (ворот боли). Методика радиочастотной деструкции подкупает своей простотой, эффективностью и малой травматичностью.
Радиочастотная абляция нервов
Радиочастотная абляция нервов – это вид интервенционного лечения боли, основанный на воздействии электрического тока сверхвысокой частоты на нервные корешки, сплетения и периферические нервы. За счет этого происходит нарушение проведения болевых импульсов в пораженных нервных и/или нервных узлах, что делает передачу болевых импульсов затруднительной или невозможной. Такое лечение используется преимущественно у пациентов с болью, которая не устраняется традиционными медикаментозными средствами.
Преимущества проведения процедуры в «СМ-Клиника»
Показания
Радиочастотная денервация применяется преимущественно в онкологии, неврологии, нейрохирургии, травматологии-ортопедии. Процедуру назначают для устранения фармакорезистентного болевого синдрома.
Принцип действия и лечебный эффект
Врач под контролем УЗИ или рентген-аппарата подводит электрод к пораженному нервному окончанию.
На фоне воздействия электрического тока сверхвысокой частоты происходит нагревание нервной ткани, что сопровождается ее органическим повреждением, либо нарушается функция мембраны нервного волокна и ее внутренних структур, при приводит к нарушению проведения болевых сигналов.
Результаты радиочастотной абляции:
Запись на консультацию специалиста
Радиочастотная абляция эффективно и без осложнений устраняет фармакорезистентные боли.
Узнать подробности проведения процедуры, цены радиочастотной абляции нервов и записаться на консультацию специалиста Вы можете по телефону:
Методики лечения
Радиочастотная абляция (РЧА) чаще всего проводится в амбулаторных условиях или в дневном стационаре. Длительность процедуры зависит от количества точек воздействия, но обычно находится в пределах 30-90 минут. Высокая точность и безопасность выполнения манипуляции достигается за счет использования ультразвукового или рентгенографического контроля.
С целью предотвращения повреждения здоровых структур врачи используются преимущественно импульсный вариант РЧА. Он предусматривает подачу электрических импульсов на электрод короткими сериями, что вызывает прогревание тканей лишь до 42оС. При такой температуре риск развития осложнений практически полностью отсутствует.
В зависимости от локализации «источника» боли врач может применять следующие методики лечения:
Что такое рча в нейрохирургии
Радиочастотное воздействие нашло широкое применение в онкологии, кардиохирургии, медицине боли. Противоболевой эффект достигается благодаря радиочастотной термоабляции преимущественно сенсорных нервных волокон в лечении хронической локальной боли различного генеза: суставной (фасеточных, тазобедренных, коленных, плечевых, крестцово-подвздошных), ишемической (синдром Рейно, атеросклероз сосудов нижних конечностей), невралгии тройничного, затылочного нерва.
В последние годы активно обсуждается возможность модулирующего влияния радиочастотного воздействия в особом, импульсном режиме при ряде нейропатических болевых синдромов, что открывает новые перспективы в терапии этих сложно управляемых патологических состояний.
Виталий Боярчик, врач-нейрохирург РНПЦ неврологии и нейрохирургии. В чем суть
Метод радиочастотной абляции (РЧА) базируется на физическом принципе термокоагуляции и основан на эффекте выделения тепловой энергии при прохождении тока ультравысокой частоты через обладающую импедансом биологическую ткань. Электрод, подключенный к генератору тока, подводится к предполагаемому месту деструкции (сенсорный нерв, симпатические ганглии и т. д.) через изолированную иглу-канюлю, и на него подается высокочастотный переменный ток.
Ток, проходя между «повреждающим» (активным) электродом, погруженным в ткани тела, и индифферентным (пассивным) электродом, вызывает колебания ионизированных частиц тканевой жидкости, в результате чего возникают очаги контролируемого повреждения размером 2–10 мм в диаметре. Наибольший нагрев происходит в области наибольшей плотности тока, которая находится вблизи кончика активного электрода. Классическая термическая РЧА вызывает повреждение нервного волокна за счет нагрева ткани до 80– 90 °C в течение короткого периода воздействия — 90 секунд.
Эффекты
В эксперименте РЧА вызывает следующие гистологические эффекты: валлеровскую дегенерацию нервных волокон, разрывы базальной мембраны, фокусы разрывов периневрия, дегрануляцию тучных клеток, локальные мышечные некрозы, замедленную аксональную регенерацию, изменения в микроциркуляторном русле с экстравазацией эритроцитов, формирующие условия для ишемических изменений после реваскуляризации (рис. 1). Радиочастотно-индуцированная зона коагуляции (размер очага поражения) определяется в первую очередь плотностью тока, длительностью экспозиции, температурой, поддерживаемой на границе раздела электрод/ткань, размером (длиной/калибром) активной поверхности электрода и импедансом окружающей ткани. Рекомендуется поддерживать тканевую температуру ниже температуры кипения (100 °C), поскольку закипание может привести к неконтролируемому газообразованию и горячим потокам вдоль стержня канюли к коже, нарушению геометрии повреждения и закипанию на кончике электрода.
Рис. 1. Электронная микрофотография изменений нервной ткани
Разновидности
В зависимости от формы радиочастотной волны и уровня достигаемой на кончике электрода температуры различают две основные разновидности РЧА: термическую и пульсовую.
При проведении термической РЧА поддерживаемая тканевая температура намного превышает 42 °C. Типично использование продленной (постоянной) РЧ-волны и поддержание тканевой температуры на уровне 70–90 °C. Клиническим эффектом является термическая абляция нерва. К этой категории относится также и метод охлаждаемой РЧА, когда электроды внутренне охлаждаемые, но индуцируемая температура достаточна для нейролизиса.
постоянная РЧА 40 °С постоянная РЧА 60 °С Тканевая температура при выполнении пульсовой РЧА поддерживается ниже 42 °C. Генератор производит короткие радиочастотные импульсы, формирующие сильное электрическое поле без большого суммарного теплообразования за счет отведения тепла во время межимпульсных пауз. Клинический эффект заключается в нейрональной модификации посредством электрических и термальных полей, однако точный механизм обезболивания остается объектом исследования. Монополярная импульсная РЧА стала использоваться в ситуациях, где традиционная термальная РЧА была противопоказана (например, нейропатическая боль) или потенциально опасна (например, деструкция ганглиев чувствительных корешков).
Основные направления использования РЧА
Головная и лицевая боль. В лечении невралгий тройничного нерва используется радиочастотная термодеструкция корешка тройничного нерва, или Гассерова узла (рис. 2). В литературе также встречается название «высокочастотная селективная ризотомия» (ВЧС-ризотомия). РЧА тройничного нерва — одна из самых распространенных манипуляций, применяемых для хирургического лечения хронических болевых синдромов.
Рис. 2. РЧА тройничного нерва при невралгии — ризотомия Гассерова узла. 3D-реконструкция и MPR-реконструкция.
3D-реконструкция Показаниями к высокочастотной ризотомии тройничного нерва являются наличие некупируемых болей различной этиологии, в т. ч. при одонтогенной природе невралгии, рассеянном склерозе, рецидиве болевого синдрома после микроваскулярной декомпрессии тройничного нерва и др.
MPR-реконструкция Ввиду меньшего риска осложнений РЧА показана в тех случаях, когда выполнение микроваскулярной декомпрессии тройничного нерва невозможно. Противоболевая эффективность в раннем послеоперационном периоде составляет более 90 %. Рецидивы наблюдаются от 20 % случаев в течение 5 лет до 80 % случаев при наблюдении 10 лет и более.
При рецидиве болевого синдрома возможно повторное выполнение РЧА, однако эффективность каждой последующей манипуляции снижается, а вероятность осложнений растет. Так, среди осложнений в литературе описывают расстройства чувствительности (дизестезии у 1 % пациентов, anesthesia dolorosa у 0,8 %), отсутствие корнеального рефлекса — 5,7 %, кератит — 0,6 %, парез жевательной мышцы — 4,1 %, повреждение черепно-мозговых нервов (добавочный и глазодвигательный) — 0,75 % и наиболее редкие осложнения (истечение цереброспинальной жидкости, каротидно-кавернозная фистула, менингит), составившие 0,35 %. Летальных исходов в литературе описано не было.
При атипичных формах прозопалгий с вовлечением вегетативных ганглиев (например, синдром Чарлина) описаны случаи эффективной радиочастотной термодеструкции крылонебного ганглия. Так, по данным метаанализа 83 исследований интервенционных манипуляций (блокад, РЧА и нейростимуляции крылонебного ганглия), при невралгиях тройничного нерва отсутствие боли после операции отмечают до 25 % пациентов, уменьшение более чем в 2 раза — до 60 %. Кроме атипичных прозопалгий данный метод применяется при кластерной головной боли, постгерпетических невралгиях и вторичных болевых синдромах, например, после удаления краниоорбитальных объемных образований.
В лечении невралгии затылочного нерва положительный результат, по данным различных источников, наблюдался в 75 % случаев, обезболивающий эффект сохранялся в среднем 6,5 месяца. Рандомизированные двойные слепые исследования доказывают преимущество импульсной радиочастотной абляции (ИРЧА) перед блокадой затылочного нерва с кортикостероидами при мигрени. Из побочных эффектов описаны нарушения чувствительности в зоне иннервации затылочного нерва, однако это не доставляет дискомфорта пациенту и не требует дополнительного лечения.
Хронический вертеброгенный болевой синдром. Частой причиной вертеброгенной боли является патология дугоотростчатых суставов — фасеточный синдром, который составляет до 40 % цервикалгий и люмбалгий без проявления радикулопатии. Наибольшим обезболивающим эффектом с наименьшим риском осложнений обладает радиочастотная денервация фасеточных суставов (высокочастотная селективная нейротомия нервов Люшка).
В США денервация межпозвонковых суставов на втором месте по частоте выполнения среди всех манипуляций в клиниках, занимающихся лечением хронической боли. Денервация фасеточных суставов выполняется на шейном и грудном уровнях, но наиболее часто — на поясничном уровне.
Успешным считается результат, когда уровень боли снижался на 50 % и более по визуально-аналоговой шкале оценки боли. Наибольший процент успешных процедур (до 90 %) наблюдается у пациентов с положительным ответом от диагностической блокады при правильном выполнении манипуляции. В случаях сомнительного результата диагностической блокады число положительных исходов снижается до 40–50 %.
В группах плацебо, когда проводилась только стимуляция нервов Люшка, положительных результатов не наблюдалось. Рецидив болевого синдрома возникал в среднем через 6–12 месяцев. Однако во многих случаях обезболивающий эффект сохранялся в течение нескольких лет. По данным русскоязычных публикаций, положительный результат достигается в 70–80 % случаев с длительностью эффекта 14–16 месяцев.
Радиочастотная денервация включена в клинические рекомендации лечения фасетогенной боли Американским обществом региональной анестезии и медицины боли, а также в клинические рекомендации по диагностике и лечению фасеточного синдрома пояснично-крестцового отдела позвоночника Ассоциации нейрохирургов России.
Патология крестцово-подвздошного сочленения является источником болевого синдрома в поясничной области в 10–30 % случаев. Для выбора пациентов на высокочастотную денервацию основным критерием является успешный исход диагностической плацебо-контролируемой блокады, которая уменьшает болевой синдром более чем на 50 % по визуально-аналоговой шкале. В настоящее время чаще всего используют методику с постоянным воздействием высокочастотного тока на дорзальные ветви корешков LV, SI–SIII (рис. 3).
Рис. 3. Денервация крестцово-подвздошного сочленения. Интраоперационный рентген-контроль и 3D-реконструкция.
ИРЧА используется в случаях с более высоким риском развития неврологических нарушений из-за повреждения моторных волокон нервов. Так, описан опыт применения ИРЧА задних ганглиев корешков спинномозговых нервов на шейном уровне у пациентов с радикулопатическим болевым синдромом.
Процедура выполнялась пациентам, которым традиционное хирургическое лечение было противопоказано ввиду наличия тяжелой соматической патологии, либо пациентам, отказавшимся от оперативного лечения. Сообщается о снижении болевого синдрома более чем в 2 раза у 67 % пациентов. У половины из них эффект сохранялся более года, а средний период снижения боли составил 37 недель.
Имеются публикации о применении данного метода и на поясничном уровне.
Боли в крупных суставах. Радиочастотная денервация — современный и перспективный метод управления хроническим болевым синдромом в крупных суставах в случаях, когда фармакотерапия и блокады недостаточно эффективны либо осложняются развитием побочных эффектов, а эндопротезирование связано с высоким риском осложнений.
Для денервации плечевого сустава применяется ИРЧА надлопаточного нерва. Так как данный нерв является смешанным, постоянные режимы РЧА используются редко из-за возможного развития парезов верхнего плечевого пояса (надостной и подостной мышц), неврита, концевой невромы. Опубликованные работы по метаанализу исследований денервации плечевого сустава доказывают, что как импульсная, так и постоянная РЧА являются безопасными эффективными методами в лечении хронического болевого синдрома в плечевом суставе.
Денервация коленного сустава также имеет доказанную эффективность. Успешное выполнение радиочастотной денервации отмечается у 60 % пациентов с сохранением эффекта в течение 12 месяцев при низкой частоте развития осложнений манипуляции. Также имеется ряд публикаций по подобным исследованиям относительно тазобедренного сустава. В данном направлении необходимы дальнейшие исследования с использованием рандомизированных плацебо-контролируемых методик.
Рис. 4. Радиочастотная абляция невромы Мортона. 3D-реконструкция. РЧА в лечении болевых синдромов различной этиологии. Ввиду высокой противоболевой эффективности РЧА в лечении краниальных и вертеброгенных болей данный метод находит все более широкое применение в лечении боли различной этиологии.
Имеются публикации о положительных результатах РЧА невромы Мортона (рис. 4). Стойкий обезболивающий эффект достигается у 80 % пациентов и более. Уровень боли при этом снижается в среднем с 8 до 2 баллов по визуально-аналоговой шкале оценки боли. Осложнений при выполнении данного вмешательства не описано.
При авульсии корешков плечевого сплетения с обезболивающей целью выполняется деструкция входной зоны задних корешков спинного мозга с помощью РЧА (DREZ-миелотомия).
Паллиативная помощь. Методы РЧА находят применение и для лечения онкологической боли. В этом случае необходимо провести оценку обезболивающего эффекта и риска возможных осложнений. Также надо учитывать ожидаемую продолжительность жизни пациента. Наиболее часто используют РЧА ганглия тройничного нерва, крылонебного ганглия, затылочного нерва, импульсную РЧА нервных сплетений и отдельных нервов (при раке в области конечностей, таза), хордотомию.
Опыт РНПЦ неврологии и нейрохирургии
В центре выполняется около 100–150 операций с использованием РЧА. Метод применяется при невралгиях тройничного и затылочного нерва, невромах Мортона, травмах периферической нервной системы с образованием концевых невром. Также проводится лечение фасеточного синдрома, имеется опыт денервации крестцово-подвздошного сочленения.
В практику внедрены хордотомия при онкогенной боли, а также деструкция ядра тройничного нерва в тяжелых случаях невралгии тройничного нерва.
Выводы
Радиочастотная абляция — эффективный малоинвазивный и безопасный метод лечения хронических болевых синдромов различной этиологии.
Противоболевой эффект достигается благодаря высокочастотной термоабляции преимущественно сенсорных нервных волокон и сохраняется от нескольких месяцев до года и более.
Лучшие результаты лечения наблюдаются в группах пациентов с предварительно проведенными диагностическими блокадами с местными анестетиками.
Наиболее широко РЧА применяется в лечении хронического болевого синдрома при невралгии тройничного нерва, затылочного нерва, мигрени, фасеточном синдроме, артрозе
крестцово-подвздошного сочленения и крупных суставов: плечевого, коленного, тазобедренного.
Перспективными направлениями исследований являются РЧА невромы Мортона, периферических невром при посттравматической нейропатии, импульсная РЧА при нейропатических болевых синдромах.