Птоз передней брюшной стенки
«Идеальный» живот, как правило, удовлетворяет следующим характеристикам:
Послеродовую деформацию передней брюшной стенки характеризуют:
В течение беременности объем брюшной полости значительно увеличивается, что приводит к перерастяжению мышечно-фасциального слоя (в вертикальном и горизонтальном направлениях), диастазу прямых мышц и растяжению кожи. После рождения ребенка эти изменения, к сожалению, в полной мере не возвращаются к исходному состоянию. Выраженность послеродовых изменений живота в основном зависит от размеров плодного мешка, а также от индивидуальной растяжимости/сократимости тканей.
Чаще всего именно наличие «фартука» на животе является причиной обращения к пластическому хирургу. Степень птоза и необходимый объем хирургического вмешательства, для достижения желаемого пациентом результата, предметно обсуждается вместе с пластическим хирургом в ходе осмотра.
Степени птоза передней брюшной стенки
Выделяют четыре степени птоза тканей передней брюшной стенки:
Толщина подкожно-жирового слоя передней брюшной стенки индивидуальна для каждого пациента. Это довольно важный показатель, определяющий риск развития определенных осложнений.
Степень расхождения прямых мышц живота
Степень расхождения прямых мышц живота определяет степень коррекции окружности талии, величину смещения пупка, а также опасность развития синдрома гиперкомпрессии органов брюшной стенки с возможностью развития отека легких.
В ходе подготовки к операции пластический хирург обсудит с Вами все нюансы операции и восстановительного периода. Помните, что четкое следование всем рекомендациям Вашего пластического хирурга существенно снижает риск развития осложнений в период реабилитации.
Видео отзывы
24.11.2021
Хочу посетить консультацию по увеличению груди. Посоветовали именно этого доктора.
23.11.2021
Добрый день.
Запишите меня, пожалуйста, на консультацию по увеличению груди.
25.11.2021, Светлана
Хочу выразить безмерную благодарность Александру Викторовичу за результат после верней блефаропластики😍
Мой случай был не простой, глаза миндалевидные и я опасалась потерять эту «изюминку» своей внешности. Но! Результат стал ещё красивее, чем я ожидала! 🥰 Спасибо огромное!
Хочется пожелать Александру Викторовичу огромного счастья, у него золотые руки!❤️
И огромную благодарность Наталье за ее отзывчивость, и, конечно, всему вашему доброжелательному коллективу! 🙌🏼
Эндоскопическая абдоминопластика
Использование эндоскопического оборудования дает возможность проводить абдоминопластику через небольшие проколы живота, что значительно упрощает послеоперационную реабилитацию. Решение проблем, связанных с коррекцией эстетических параметров тела, позволяет быстро трансформировать фигуру после затяжной болезни, резкого похудения, беременности, ожирения.
Главные показания для проведения эндоскопической абдоминопластики
Не всем пациентам можно воспользоваться новыми методиками исправления недостатков тела. Существует ряд ограничений, противопоказаний, ограничивающих использование эндоскопического оборудования при решении проблем, связанных с преобразованием передних стенок живота.
Важно!
Основным показанием для эндоскопической абдоминопластики является отсутствие избытков кожи при слабом тонусе мышц передней брюшной стенки.
Узкоспециальная методика занимает свою нишу в практике пластических хирургов, требуя хорошей профессиональной подготовки, солидного практического опыта. Операция назначается, если после длительных специально подобранных физических занятий не получилось добиться желаемых изменений фигуры.
Преимущества эндоскопической абдоминопластики
Опытный пластический хирург быстро укрепит растянутые, дряблые мышцы живота без больших, заметных со стороны разрезов передней брюшной стенки.
Инновационная операция часто проводится при липосакции для коррекции формы талии или поясницы.
Противопоказания к эндоскопической абдоминопластики
Перечень противопоказаний ничем не отличается от обычных пластических или полосных операций.
Проводить эндоскопическую абдоминопластику можно через 10 суток после завершения цикла, а также женщинам, не собирающимся заводить детей в ближайший год.
Техника операции
Перед походом в центр пластической хирурги в назначенное хирургом время проведите все предписанные гигиенические процедуры. В клинке пациентка надевает легкий халат, отправляется в операционную. Все манипуляции проводятся специалистом под общим или эпидуральным наркозом. Операция занимает не больше двух часов.
Часто эндоскопической абдоминопластикой сопровождается липосакция, чтобы сразу провести необходимую коррекцию фигуры, очертить нужные контуры талии, исправить недостатки фигуры.
Реабилитация после эндоскопической абдоминопластики
Для полного восстановления организма после эндоскопической абдоминопластики потребуется не больше двух недель. Первые двое суток пациент находится в клинике под присмотром медперсонала. Сразу после того, как выделения через дренаж прекращаются, трубки выводятся из тела, разрезы заклеиваются, а пациент может идти домой.
Первую неделю возможно ощущать небольшой дискомфорт при движении, ходьбе или незначительных нагрузках. Лечащий врач для ускорения заживления ран назначает полный курс антибиотиков, других медицинских препаратов. Предотвратить развитее осложнений помогут предписания специалиста, которые следует выполнять неукоснительно.
Осложнения после эндоскопической абдоминопластики возможны, только если пациент нарушает предписанный врачом режим, не выполняет предписанных процедур по уходу за швами. Диета, умеренное занятие спортом избавит от опасности резко набрать вес после пластики.
Абдоминопластика
устранение деформации брюшной стенки
Абдоминопластика — пластическая операция проблемной зоны живота и талии. Чаще всего к жировым отложениям в этих областях приводят:
Это понятные причины лишнего веса в целом. У кого-то проблемная зона — бедра и ягодицы. У кого-то — жировые отложения распределяются равномерно по всему телу. А кто-то склонен к тому, что жировые отложения скапливаются именно в области живота и талии. Когда речь идет о больших объемах, одного спорта и нормализации КБЖУ — калорий, белков, жиров, углеводов — не хватает. Безусловно, правильное питание и физическая активность — это залог хорошей фигуры. Из-за снижения массы тела растянутая набором веса кожа сильно обвисает, появляется, так называемый, кожно-жировой фартук. Избавиться от него и добиться плоского живота можно в клинике WestMed с помощью абдоминопластики. А наработанные пищевые привычки и упражнения точно сохранят результат.
Показания
Результат
Техники абдоминопластики
В зависимости задач пациента, объема жировой ткани и уровня птоза хирург выбирает самую оптимальную технику абдоминопластики.
Классическая абдоминопластика
Самая эффективная и популярная методика абдоминопластики. В то же время это одна из самых сложных и ответственных пластических операций.
Во время операции хирург делает разрез в паховой области, следы от которого будут в дальнейшем легко прикрываться нижним бельем. В случаях, когда нужно удалить большой участок кожи, дополнительно выполняется вертикальный разрез, идущий к пупку.
Мини-абдоминопластика
Применяется, когда косметические дефекты локализованы только в нижней части живота (ниже пупка). Травматичность и продолжительность операции меньше, чем при классической методике, но и область ее применения гораздо уже.
Мини-абдоминопластика не позволяет перемещать пупок и удалять большой объем тканей. Разрезы выполняются только горизонтально в нижней части живота.
Эндоскопическая абдоминопластика
Такая пластика живота в Москве малотравматична но и при этом самой ограниченной. С ее помощью можно лишь устранить диастаз (расхождение) прямых мышц живота, грыжи. В ходе операции применяется специальное эндоскопическое оборудование, а вместо длинных разрезов выполняется несколько небольших проколов кожи. Убрать лишнюю кожу с помощью данного метода нельзя.
После консультации с хирургом и анестезиологом берутся необходимые анализы, проводятся ЭКГ, ФЛГ, УЗИ и другие обследования. При необходимости дополнительного усиления мышц может понадобиться ношение бандажа в течение нескольких недель перед операцией.
Пластика живота
Термин абдоминопластика в дословном переводе с латинского языка обозначает коррекция живота. Это пластическая хирургическая операция, проводимая с целью восстановления формы живота.
Абдоминальная пластика живота – медицинская хирургическая процедура (операция), которая имеет ряд определенных особенностей:
Причины растяжения передней брюшной стенки
Отвисший живот – результат растяжения тканей передней стенки брюшной полости вследствие таких причин:
Степени птоза
В зависимости от выраженности растяжения, пластические хирурги выделяют 4 степени птоза живота:
I (минимальная) степень – характеризуется небольшим растяжением кожи и подкожной клетчатки стенок передней стенки живота с небольшим количеством подкожной жировой клетчатки;
II (средняя) степень – в процесс растяжения вовлекаются фасциальные листки мышц, заметны изменения формы живота;
III (умеренная) степень – растяжение кожи, клетчатки и мышечных фасций более значительны с небольшим диастазом прямых мышц живота;
IV (выраженная) степень – растяжение всех слоев передней стенки живота и выраженный диастаз прямых мышц, с возможным нависанием кожи в виде «фартука».
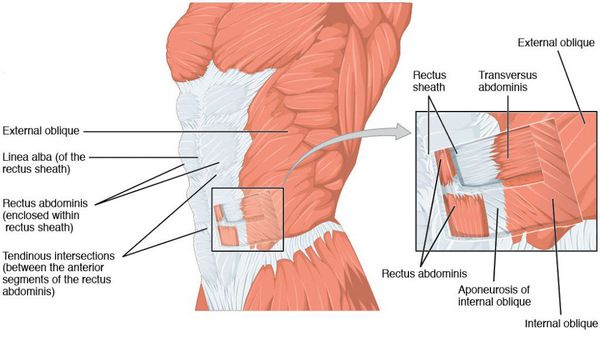
Расхождение прямых мышц живота (диастаз)
Прямые мышцы живота являются одной из основных структур образования и поддерживания правильной формы живота. Они представляют собой две мышечные полоски, которые проходят по передней стенке живота, и соединены между собой апоневрозом.
Это приводит к значительному увеличению объема живота и изменению его формы. Диастаз варьируется от умеренной степени до выраженной.
Виды операции
В пластической хирургии используется несколько видов хирургического вмешательства, выбор которых врач проводит индивидуально в каждом случае, к ним относятся:
Минусы этих операций – высокая травматичность и длинные разрезы.
Использование наркоза
Наркоз – это вид обезболивания, при котором выполняется регулируемое отключение сознания пациента для обезболивания. Применяется при объемном хирургическом вмешательстве с большими разрезами и иссечениями мягких тканей.
Противопоказания
Как и у любого серьезного хирургического вмешательства, у абдоминопластики есть противопоказания:

Проведение пластики живота проводится под общим, комбинированным, эндотрахеальным наркозом или под регионарной анестезией. Продолжительность операции напрямую зависит от того, насколько проблема запущена.
Как правило, классическая абдоминопластика проходит в несколько этапов. На первом этапе хирург делает надрез в нижней части живота и отделяет кожный лоскут вместе с жировой тканью до ребер, затем делает надрез вокруг пупка и отслаивает его. После этого убираются грыжи и расхождения мышц, удаляется лишняя кожа и жировые отложения, ткани верхней части живота натягиваются, пупок переносится на новое место, и хирург накладывает швы.
Восстановление после абдоминопластики
Сразу после того, как пациент придет в себя после наркоза, начинается период реабилитации. Нужно набраться терпения — восстановление займет определенное время, но если все рекомендации врача будут неукоснительно выполняться, уже через несколько месяцев вы сможете любоваться красивым подтянутым животиком и никогда не узнаете на собственном опыте, что такое послеоперационные осложнения. Первые недели после абдоминопластики сложно назвать приятными. Вы будете чувствовать боль и напряжение в области живота — впрочем, они снимаются болеутоляющими средствами, но нужно морально подготовиться к тому, что совсем избежать неприятных ощущений не удастся. Две–три недели после операции по подтяжке живота большинство пациентов беспомощны, им показан постельный режим с минимальными нагрузками. Поэтому минимум две недели после операции лучше оставаться в стационаре под наблюдением хирурга. Послеоперационные швы требуют обработки. В некоторых случаях в разрезы после операции ставится дренаж, его требуется прочищать, необходимо также следить за объемом выходящей жидкости. Если вы не намерены оставаться в клинике, то заранее позаботьтесь о должном уходе на дому — потребуется помощь профессиональной сиделки и домашнего персонала. Ни убираться, ни готовить, ни принимать хоть какое-либо участие в домашней работе вы пока не сможете. После возвращения домой приготовьтесь носить компрессионное белье — оно предотвратит риск расхождения швов и ускорит заживление. Минимальный срок ношения такого белья — 2 месяца, но в некоторых случаях врачи советуют носить его 3–4 месяца.
При профессионально проведенной абдоминопластике осложнения редки, однако все же возможны. Наиболее частыми осложнениями являются инфицирование и кровотечения, случаются также и гематомы, которые необходимо удалять.
Что такое деформация передней брюшной стенки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Маншетов В. В., пластического хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Эстетическая деформация передней брюшной стенки — несоответствие мысленного образа формы живота настоящему его состоянию.
Идеальная форма живота у женщины представляется нам следующей. Втянутые боковые поверхности (фланки) туловища, которые переходят в паховые и пояснично-крестцовую области, подчеркивая талию. Боковые поверхности живота плавно переходят в желобки, идущие от реберных дуг до паховой связки по полулунной линии с двух сторон. Ниже пупочного кольца слегка выпуклая поверхность переходит в менее выпуклую поверхность выше пупочного кольца. Последняя по срединной линии от мечевидного отростка до пупочной области разделена не выраженным и сглаженным желобком.
Изменения передней брюшной стенки в норме происходят с течением возраста, на степень их выраженности влияет характер и режим питания, обмен веществ и гормональный фон (при беременности), индивидуальные особенности организма. Кроме того, к изменениям формы живота могут приводить травмы и заболевания. Все причины деформации брюшной стенки можно разделить на прямые и косвенные.
Косвенными причинами являются:
К прямым причинам деформации живота относят:
Классификация и стадии развития деформации передней брюшной стенки
Согласно классификации опущения тканей передней брюшной стенки (абдоминоптоз) в положении стоя по A. Matarasso различают следующие степени: [1]
I степень (минимальная) — растяжение кожи без формирования кожно-жировой складки;
II степень (средняя) — формирование небольшой кожно-жировой складки, которая четко свисает в позе «ныряльщика»;
III степень (умеренная) — кожно-жировой фартук в пределах фланков, свисающий в вертикальном положении, «pinch» менее 10 см;
IV степень (выраженная) — кожно-жировой фартук в пределах поясничной области, «pinch» более 10 см, сочетание с кожно-жировыми складками в подлопаточных областях.
Осложнения деформации передней брюшной стенки
Диастазом (расхождением) прямых мышц живота называют ослабление и расширение более 2 см белой линии, что приводит к увеличению расстояния между прямыми мышцами живота. Показанием к операции является расширение белой линии более 4 см. [2] Внешне диастаз мышц проявляется как продольное валикообразное выбухание по срединной линии в средних и верхних отделах живота при напряжении прямых мышц и увеличении внутрибрюшного давления.
Грыжа передней брюшной стенки — это хронически развивающийся дефект в мышечно-апоневротическом комплексе живота с выходом органов из брюшной полости без её разгерметизации. Выглядит грыжа в виде выпячивания на поверхности живота, при этом возможно чувство дискомфорта, боли в ее области при ходьбе, беге и других физических нагрузках. По происхождению грыжи бывают врожденные и приобретенные (первичные, послеоперационные, рецидивные). [3] Причинами грыжевой болезни и ослабления белой линии являются сочетание факторов, основным из которых является увеличение внутрибрюшного давления (физические нагрузки, частый кашель и хронический запор, беременность и др.). Ослабление структуры и защитной функции мышечно-апоневротического комплекса у больных с ожирением развиваются из-за снижения репаративных процессов, развития дистрофии мышечной ткани, разрыхления соединительной ткани (сахарный диабет, дисплазия соединительной ткани). [4]
Диагностика деформации передней брюшной стенки
В диагностике учитываются конституциональные, половые, возрастные, особенности брюшной стенки и внутренних органов живота. Оценивают конфигурацию живота при осмотре в выпрямленном положении стоя с поднятыми руками на плечи и фиксированным поворотом по часовой стрелке, а также в позе «ныряльщика» и лежа.
Пальпаторно оценивается тургор и эластичность кожи передней брюшной стенки. Состояние подкожной клетчатки оценивается пробой щипка «pinch», а также измерением объемов талии и бедер. Диагностировать диастаз прямых мышц живота удобно в положении пациента лежа. При этом необходимо попросить его приподнять верхний плечевой пояс и голову с опорой на локтевые суставы. Оценка слабых участков брюшной стенки позволяет выявить грыжевые дефекты. Более детально изучить состояние тканей возможно инструментальными методами обследования (УЗИ мягких тканей передней брюшной стенки и компьютерная томография).
Лечение деформации передней брюшной стенки
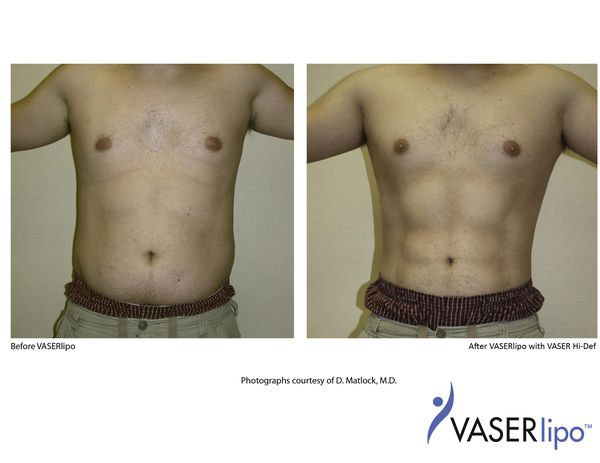
Предоперационная разметка выполняется в день операции в вертикальном положении. С целью профилактики хирургической инфекции за 30 минут до операции вводятся антибиотики широкого спектра действия (цефалоспорины III поколения). Деформация передней брюшной стенки I-II степени (A. Matarasso), без изменений в мышечно-апоневротическом комплексе живота, позволяет корректировать объём подкожной клетчатки и придать желаемое очертание посредством липосакции. Липосакция — одно из популярных направлений в пластической хирургии, количество данных операций в мире увеличивается. Одним из наиболее современных методов липосакции является ультразвуковая, или VASER («Vibration Amplification of Sound Energy at Resonance») липосакция, явными преимуществами которой являются: эффект сокращения кожи после процедуры, возможность её гравировки (детальной проработки рельефа), более глубокая коррекция фигуры, сохранение высокой жизнеспособности жировых клеток для липофилинга, короткий восстановительный период. Суть технологии основана на фрагментации жировой ткани за счет кавитации тумесцентного раствора (метод тумесцентной липосакции был описан в 1985 г. Джеффри Кляйном и Патриком Лиллисом и основан на введении в область операции раствора Кляйна, состоящего из физиологического раствора, раствора адреналина и лидокаина).
Процедура VASER (липосакция) состоит из трех этапов: инфильтрация, эмульгирование жира и аспирация. На этих этапах используются специальные инструменты: канюли инфильтрации и аспирации, ультразвуковые зонды. Интраоперационно после инфильтрации жировые клетки обрабатываются энергией ультразвука в специальном режиме. За счет эффекта кавитации раствора высвобожденная энергия отделяет клетки жира от стромы и друг от друга, что способствует более легкой их аспирации и уменьшению агрессии процедуры на окружающие ткани. При этом мембрана самих адипоцитов во время фрагментации остается неповрежденной, что повышает их приживление после проведения липофилинга.
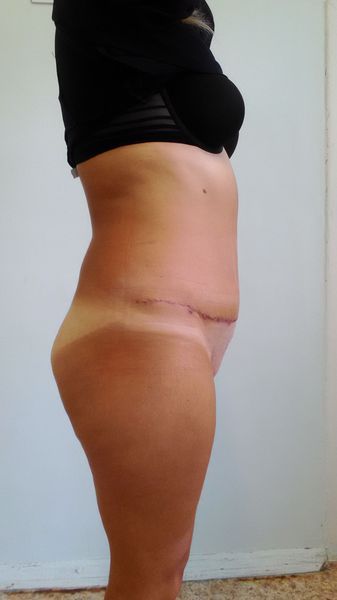
Пластика живота — одна из самых частых операций в эстетической и общей хирургии. Успех эстетической пластики передней брюшной стенки во многом зависит от грамотного выбора и соблюдения технологии выполнения операции. С учетом индивидуальной подвижности кожно-жирового слоя хирург размечает линию хирургического доступа, предполагаемые границы иссечения тканей, срединную линию. Хирургическое вмешательство проводится под наркозом и заключается в мобилизации подкожной клетчатки с кожей передней брюшной стенки, иссечении кожно-жирового фартука, восстановлении целостности живота.
Классическая абдоминопластика включает в себя коррекцию кожно-жирового лоскута с пересадкой или формированием искусственного эстетического пупка, работу на мышечно-апоневротическом слое. Для более выразительной коррекции линии талии, при абдоминоптозе III-IV степени (A. Matarasso), классическая абдоминопластика может быть дополнена липосакцией фланков и поясничной области. После операции длительность пребывание пациента в клинике определяется индивидуально, она обычно составляет от 3 до 5 суток. На 7-10 сутки после операции снимают послеоперационные швы. Полный курс реабилитации длится 2 месяца, при этом послеоперационное компрессионное белье необходимо носить постоянно 1 месяц, затем ежедневно по 12 часов в сутки. В этот период исключаются физические нагрузки.
Правильно выполненный эстетический послеоперационный шов обычно располагается в виде тонкой линии на уровне кожи внизу живота в поперечном направлении, это позволяет его непринужденно закрыть нижним бельем. Пупок — это естественного происхождения втянутый рубец, который расположен в области пупочного кольца. Искусственно сформированный пупок представляется нам в виде вертикально расположенного овальной формы, небольшого воронкообразного углубления передней брюшной стенки. Он должен находиться по срединной линии и равноудален между мечевидным отростком и лобком или на 3 см выше линии, соединяющей передние верхние ости тазовых костей. При этом малозаметным является расположенный внутри послеоперационный шов, который прикрепляет невысокий столбик пупка к его воронке.
Выявление грыжевых дефектов, диастаза прямых мышц живота предполагает их устранение во время операции. Наличие грыжи у пациентов с абдоминоптозом существенно увеличивают травматичность абдоминопластики необходимостью закрытия грыжевого дефекта брюшной стенки. Применение сетчатого протеза позволяет перераспределить и тем самым уменьшить нагрузку на слабые места передней брюшной стенки, что значительно уменьшает риск рецидива грыжи. В протезирующей герниопластике вентральных послеоперационных грыж выделяют технологии SUBLAY, ONLAY, INLAY. Окончательно выбор метода герниопластики определяется интраоперационно в зависимости от состояния тканей передней брюшной сотенки, размеров грыжевых ворот, степени натяжения тканей при сопоставлении краев грыжевого дефекта.
ONLAY технология подразумевает сшивание дефекта передней брюшной стенки край в край с расположением и фиксацией сетчатого протеза над апоневрозом.
SUBLAY технология заключается в размещении сетчатого протеза предбрюшинно или на задние листки влагалищ прямых мышц живота, после чего края апоневроза сшивают край в край над протезом.
INLAY метод — синтетический протез фиксируют к тканям, образующим грыжевые ворота, при этом сетка является продолжением тканей брюшной стенки. Важной особенностью данной методики является предотвращение контакта сетки с органами брюшной полости для предотвращения образования между ними спаечных сращений и кишечных свищей. Для этого используют ткани грыжевого мешка. Для протезирующей герниопластики более предпочтительной является технология SUBLAY. Этот метод исключает контакт сетчатого протеза с подкожной клетчаткой и органами брюшной полости, что, в свою очередь, снижает риск возникновения осложнений (серома, спаечные сращения с органами брюшной полости, кишечные свищи), сохраняет возможность адекватного устранения диастаза прямых мышц живота. [4]
Использование различных доступов, варианты размещения сетки и её фиксации требует не только подробных знаний классической и эндоскопической анатомии передней брюшной стенки, но и соответствующего технического оснащения операционной, высокой квалификации хирурга.
Прогноз. Профилактика
В раннем послеоперационном периоде со стороны послеоперационной раны передней брюшной стенки возможны варианты развития следующих осложнений: серома, гематома, нагноение, краевые некрозы кожи и подкожной клетчатки.
Серома — скопление свободной жидкости (экссудата) между тканями в послеоперационной ране. К причинам образования серомы относят: большую площадь отслойки подкожной клетчатки с повреждением кровеносных и лимфатических сосудов, отсутствие оттока экссудата, остаточное пространство и (или) смещение слоев раны при движении. При этом нарушение лабораторных показателей (гипокальциемия) сопровождаются более длительным серомообразованием. Скопление экссудата в ране ведет к разобщению прилежащих друг к другу раневых поверхностей и препятствует их срастанию, создает условия для развития гнойных осложнений. Профилактикой образования сером в послеоперационной ране является: адекватное дренирование большой послеоперационной раны, ношение компрессионного белья или бандажа, нормализация показателей гомеостаза.
Гематома. Диагностировать гематому послеоперационной раны помогают УЗИ мягких тканей передней брюшной стенки, пункция толстой иглой и аспирация её содержимого. При получении лизированной крови её удаляют с последующим УЗИ контролем. При возникшей гематоме проводят разведение краев раны, удаление свертков крови и дренирование раны. Назначают антибактериальные и противовоспалительные препараты, физиолечение. [4]
Нагноение, краевой некроз послеоперационной раны. Для профилактики инфекционных осложнений пациентам за 1 час до операции проводят антибиотикопрофилактику. Для улучшения микроциркуляции, уменьшения отека и стимуляции репаративных процессов со 2-х суток на область заживления проводится воздействие переменным магнитным полем низкой частоты. В течение 3-5 суток после операции все пациенты получают антибиотики широкого спектра действия. При нагноении послеоперационной раны, краевых некрозах кожи и подкожной клетчатки лечение проводится по принципам гнойной хирургии. [4]
С целью профилактики легочных осложнений после операции проводят дыхательную гимнастику, раннюю активизацию пациента, ингаляции. Профилактика ТЭЛА включает в себя переменную пневмокомпрессию во время операции, эластическую компрессию нижних конечностей и введение антикоагулянтов после операции до полной активизации пациента.