Что такое подсадка в гинекологии
Внутриматочная инсеминация: что это за метод и когда он применяется
Оглавление
Внутриматочная инсеминация является современной репродуктивной методикой. Ее суть заключается в искусственном введении предварительно обработанной спермы партнера или донора в полость матки пациентки.
Перед проведением процедуры обязательно выполняют обследование обоих партнеров с целью выявления показаний и противопоказаний.
Показания для внутриматочной инсеминации
Данная методика актуальна только для определенной группы пар, страдающих бесплодием.
К основным показаниям относят следующие:
Важно! Все показания к внутриматочной инсеминации определяются врачом. Только опытный специалист может установить, подойдет ли данная методика именно вам.
Противопоказания
Противопоказаниями для проведения внутриматочной инсеминации являются:
Методика проведения
Процедура выполняется в амбулаторных условиях, в рамках естественного или стимулированного женского цикла. Предварительно обязательно осуществляется полное обследование партнеров. При необходимости проводится лечение и коррекция выявленных нарушений.
Выделяют несколько основных этапов внутриматочной инсеминации спермой.
Концентрат сперматозоидов вводят в шейку матки при помощи тонкого гибкого катетера, соединенного со шприцем, который за счет своего минимального диаметра беспрепятственно проникает в канал шейки матки. Затем женщине необходимо побыть в горизонтальном положении около получаса. При этом всегда обеспечивается контроль за ее состоянием. Это позволяет предотвратить негативные реакции со стороны организма и быстро устранить их. Через 10-14 дней после процедуры пациентке рекомендовано сдать кровь на хорионический гонадотропин (ХГЧ). Повышение концентрации этого гормона свидетельствует о наступлении беременности.
Подготовка спермы
Забор биологического материала лучше осуществлять в медицинском учреждении. Это позволит обеспечить необходимые условия для транспортировки эякулята в лабораторию. Предназначенная для внутриматочной инсеминации сперма в обязательном порядке проходит небольшую подготовку. Процесс длится не более 3 часов и заключается в очищении биоматериала и выделении фракции наиболее активных сперматозоидов.
Важно! Обязательным этапом является оценка количества и качества сперматозоидов перед процедурой для уточнения перспективности их использования.
Если образец проходил криоконсервацию, его можно размораживать и сразу подвергать обработке. Полученный недавно эякулят (не подвергавшийся заморозке) оставляют на 30-60 минут для естественного разжижения.
Подготовка спермы проводится по технологии центрифугирования в градиенте плотности:
Такая методика обеспечивает максимально полное удаление семенной плазмы. Только в этом случае можно гарантировать безопасность процедуры для женщины и отсутствие рисков развития у нее анафилактического шока и иных негативных реакций организма.
Важно! Вместе с семенной плазмой во время подготовки из спермы удаляются белки – антигенные протеины и простагландины, а также бактерии, лейкоциты, примесные эпителиальные клетки, незрелые и неподвижные сперматозоиды.
Благодаря грамотной подготовке повышается эффективность технологии внутриматочной инсеминации. Это обусловлено тем, что на данном этапе спермии защищаются от образующихся свободных радикалов кислорода, сохраняют стабильность. Специалист получает необходимый образец биологического материала с максимальной концентрацией сперматозоидов, пригодных к оплодотворению яйцеклетки.
Важно! Следует учитывать то, что образцы не подлежат хранению и в обязательном порядке используются в день подготовки.
Эффективность метода
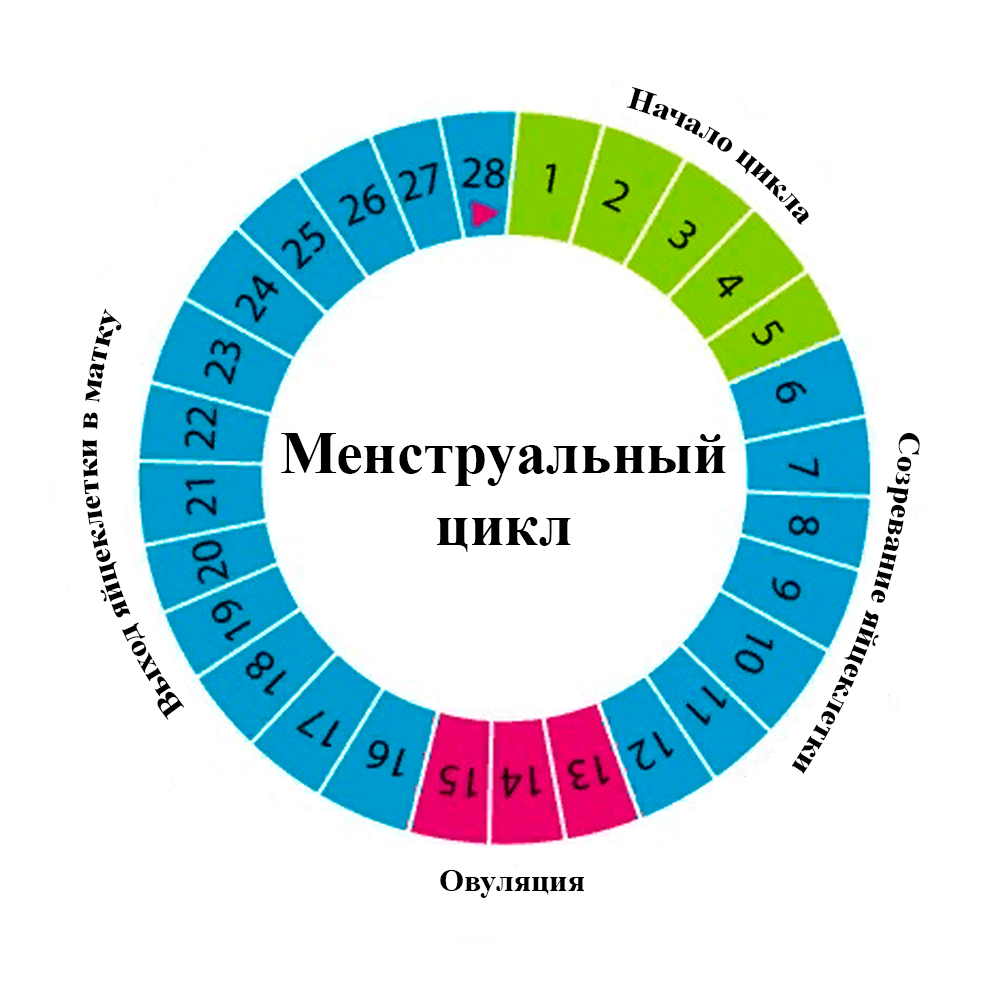
На результативность внутриматочной инсеминации влияет время проведения процедуры. Точно определить дату позволяют результаты трансвагинального УЗИ, а также динамический контроль за уровнем гормонов в моче.
Согласно статистике, средняя эффективность данного метода ВРТ составляет около 15-20%.
Также эффективность технологии зависит от:
Риски и возможные осложнения
Внутриматочная инсеминация – процедура, которая представляет собой малоинвазивную методику. В большинстве случаев она безопасна для женщины и протекает без осложнений.
Тем не менее некоторые риски существуют. Возможны и осложнения.
Отдельно специалистами выделены осложнения, которые связаны уже с наступившей после процедуры беременностью. К ним относят:
Важно! В первом цикле технология может не дать положительного результата. При этом процедуру внутриматочной инсеминации можно повторять до 3 раз. Она не приведет к негативным последствиям для здоровья пациентки и не вызовет тяжелых осложнений. Если методика покажет неэффективность через 3-4 попытки, врачом будет решаться вопрос о дальнейшем выполнении ЭКО (экстракорпорального оплодотворения).
Преимущества проведения процедуры в МЕДСИ
Если вы хотите пройти внутриматочную инсеминацию в МЕДСИ в Москве или другом городе, уточнить цену процедуры, свяжитесь с нами удобным способом. Наш специалист ответит на все вопросы и поможет записаться на прием в оптимальное время.
Внутриматочная инсеминация: как проходит?
Внутриматочная инсеминация – вспомогательная репродуктивная технология, используемая для преодоления некоторых видов бесплодия. Из все видов ВРТ она наиболее простая и применяется в медицинской практике достаточно давно. Первая успешная попытка по искусственному оплодотворению была проведена еще в конце 18 века в Шотландии. Однако, несмотря на столь давнюю историю данного метода, до сих пор отношение к нему со стороны обычных женщин и мужчин неоднозначное. В этой статье разберемся, как проходит внутриматочная инсеминация, в каких случаях она используется и насколько эффективна.
Процедура внутриматочной инсеминации и ее применение
Суть данного метода лечения бесплодия заключается во введении через катетер в цервикальный канал или маточную полость женщины заранее полученной вне полового акта мужской спермы. Эта простая процедура проводится в амбулаторных и стационарных условиях в тех случаях, когда женщина может зачать и выносить ребенка, но по каким-либо причинам естественное оплодотворение при половом акте невозможно. Со стороны мужа показаниями к применению искусственной инсеминации являются:
Также имеются показания к искусственной инсеминации со стороны женщины:
Помимо лечения бесплодия, искусственная инсеминация спермой донора применяется для оплодотворения здоровых одиноких женщин. К этой процедуре также обращаются однополые пары, желающие стать родителями.
Противопоказаниями к использованию этого метода лечения бесплодия являются:
Противопоказания к искусственной инсеминации могут быть абсолютными или относительными. В первом случае подразумеваются необратимые патологии, при которых процедуру невозможно провести в принципе – например, отсутствие матки или яичников. Относительными противопоказаниями являются заболевания, поддающиеся лечению, после которого репродуктивная функция восстанавливается в достаточной для успешного зачатия и родов состояния.
Подготовка к внутриматочной инсеминации
Конкретная программа внутриматочной инсеминации зависит от того, применяется ли она для лечения бесплодия или для оплодотворения здоровых, но одиноких женщин. В первом случае она начинается с прохождения семейной парой комплексного медицинского обследования для установления причины, по которой родители испытывают проблемы с зачатием. Для женщин предусмотрены следующие диагностические процедуры:
Для установления или исключения мужского фактора бесплодия супруг или половой партнер пациентки проходит следующие диагностические процедуры:
Точный перечень анализов при внутриматочной инсеминации определяет сам врач, руководствуясь данными анамнеза семейной пары, предыдущих беременностей женщины, комплексного медицинского обследования. При необходимости он направляет обоих будущих родителей на дополнительные обследования для уточнения диагноза.
Если искусственная инсеминация назначается одинокой женщине без диагностированного бесплодия, она также проходит предварительное обследование. Оно может включать в себя меньше диагностических тестов, в зависимости от состояния ее здоровья – этот вопрос врач решает в индивидуальном порядке. При отсутствии противопоказаний к процедуре пациентка переходит к выбору донора из картотеки лечебного учреждения, в котором она проходит инсеминацию. Ей предоставляются следующие данные о кандидатах:
Имя, адрес проживания и другая контактная информация о кандидатах пациентке не разглашаются, это конфиденциальная информация. Это юридически защищает обе стороны от претензий друг к другу – например, по поводу родительских прав или выплаты алиментов. По желанию пациентки донором для внутриматочной инсеминации на добровольной основе может стать и знакомое ей лицо. Однако, в этом случае также гарантируется его отказ от права на отцовство.
Проведение внутриматочной инсеминации
За 2-3 недели до процедуры пациентка проходит предварительную подготовку, которая включает следующие меры:
Если у женщины нарушен овуляционный цикл, ей предварительно могут назначить курс гормональных инъекций для стимуляции яичников и подготовки матки к беременности.
Мужчина также должен соблюдать определенные правила:
Сама инсеминация проходит в условиях клинического амбулатория без анестезии или под местным обезболиванием. Пациентка размещается на гинекологическом кресле, после чего ей трансвагинально в полость матки вводится катетер, через который подается подготовленная сперма. Процедура проходит безболезненно и не требует госпитализации, сразу после нее женщина может вернуться к привычной жизни. Через 2 недели после внутриматочной инсеминации женщина повторно сдает мочу и кровь на гормоны, а также проходит УЗИ матки – эти тесты необходимы для установления факта наступления беременности.
Эффективность и безопасность процедуры
Эта репродуктивная технология зарекомендовала себя как относительно эффективный и простой способ лечения некоторых видов бесплодия. Согласно статистике, вероятность забеременеть с одной попытки искусственной инсеминации в среднем составляет 15%. Для сравнения – шанс успешного зачатия при естественном (единоразовом) половом акте у абсолютно здоровых людей равен 8-38% в зависимости от того, на какой день овуляционного цикла пришелся сексуальный контакт. Иными словами, эффективность искусственной инсеминации сопоставима таковой у обычного незащищенного секса.
Разумеется, вероятность успешного зачатия при внутриматочном оплодотворении может изменяться под влиянием следующих факторов:
В целом, искусственная внутриматочная инсеминация считается безопасной процедурой из-за минимального воздействия на организм пациентки. Возможные риски несут следующие факторы:
Чтобы избежать таких последствий, рекомендуется проводить внутриматочную инсеминацию в клиниках, имеющих соответствующую лицензию на подобные услуги. В таких медицинских учреждениях работают квалифицированные врачи и используется современное диагностическое и терапевтическое оборудование. Это снижает риск развития осложнений до минимума и повышает шансы на успешное наступление беременности.
Искусственная инсеминация: плюсы и минусы
Что такое искусственная инсеминация
Внутриматочная инсеминация – простейший из методов искусственного оплодотворения, заключающийся во введении спермы в репродуктивные пути женщины. Как метод лечения бесплодия, инсеминация известна давно. Длительная история применения инсеминации (в практике акушера-гинеколога она уже не первый десяток лет) – залог того, что методика отработана до мелочей, а доступность сделала её довольно популярной среди пациентов.
Несмотря на это, говоря об инсеминации необходимо иметь в виду не только плюсы, но и минусы.
Итак, к плюсам инсеминации относятся
Испытанность, отработанность методики;
Относительная дешевизна (стоимость сдвоенной инсеминации в 4-6 раз ниже стоимости ЭКО со стимуляцией);
Возможность применения при умеренно сниженной фертильности спермы;
Возможность повторения (нескольких попыток);
Минимальное влияние на здоровье/самочувствие пациентки;
Возможность увеличения эффективности процедуры путем «легкой стимуляции.
Минусы у инсеминации тоже имеются
Низкая средняя эффективность: даже при проведении инсеминации с «легкой стимуляцией» вероятность беременности после отдельной процедуры невелика: в лучших клиниках она доходит до 25%;
Необходимость частого мониторирования роста фолликула/ фолликулов: иногда приходится до 4-5 раз посетить врача перед процедурой;
Строгие требования к качеству спермы: фертильность её должна быть не ниже определенных показателей: в случаях с выраженными нарушениями методика неэффективна;
Относительные ограничения по возрасту: проводить инсеминацию пациенткам старше 35 лет чаще всего неразумно и чревато затягиванием достижения главной цели – получения беременности;
Простота и «рутинность» методики не должна обманывать: обязательно наличие оснащенной эмбриологической лаборатории и квалифицированного персонала.
Правильная подготовка к искусственной инсеминации
Прежде чем обсудить подготовку к инсеминации, вспомним, как происходит оплодотворение яйцеклетки в естественных условиях.
С чего начать
Первый этап подготовки к инсеминации – обследование. Оно должно подтвердить отсутствие видимых проблем со здоровьем пациентки, возможность наступления и вынашивания беременности. Главное, инсеминацию можно проводить при наличии обязательных условий:
трубы должны быть проходимы, а сперма достаточно фертильной (после обработки).
Анализы перед инсеминацией

Обследование пациентов перед применением методов вспомогательных репродуктивных технологий (ВРТ, именно к ним относится инсеминация) в России регламентировано Приказом 107Н. Обследование может быть проведено как в женской консультации (поликлинике), так и в специализированной клинике, под контролем репродуктолога. Второй вариант предпочтителен: специалист может проследить за тем, чтобы дополнительные исследования были проведены сразу после выявления необходимости дообследования. Список актуальных анализов, которые сдают перед инсеминацией, можно посмотреть на страничке https://www.fertimed.ru/service/obsledovanie.html
Сколько времени идет подготовка
При должной организации процесса «сбора» анализов займет несколько дней; только некоторые анализы готовятся относительно долго. Можно отметить анализ на онкоцитологию (до 10 дней), АМГ крови (до 5 дней). В остальном нужно постараться сгруппировать анализы по группам (анализы крови «одним визитом, вместе с анализом мочи, мазки также одномоментно и т.д.).
Таким образом, подготовка к инсеминации состоит из сбора анализов и мониторинга фолликулов. Со сбором анализов мы разобрались. Теперь о мониторингах.
Изучение менструального цикла. Фолликулометрия.
В процессе подготовки к инсеминации пациентке мониторируют рост фолликула (фолликулов) с помощью УЗИ, чтоб максимально точно определить дату предполагаемой овуляции. В классическом варианте инсеминация делается в естественном цикле: изучив менструальный цикл пациентки, репродуктолог только отслеживает время наступления овуляции, не вмешиваясь в менструальный цикл.
Стимуляция перед инсеминацией
Подготовка к инсеминации для мужчин

Подготовка к инсеминации для мужчин заключается в обследовании и подготовке к сдаче спермы. Супруг/партнер должен прибыть в клинику в день инсеминации чуть пораньше, чтобы сдать сперму за час до инсеминации (для её обработки потребуется около 45 минут). Сперму центрифугируют и обогащают специальными растворами.
Воздержание перед инсеминацией
Перед инсеминацией рекомендуют воздержание от 3х до 5 дней. Это необходимо для достижения наилучшей численности и подвижности сперматозоидов во время сдачи в день процедуры.
При проведении инсеминации спермой донора сперму предварительно выбранного донора размораживают за час перед манипуляцией, проверяют её состояние, и только затем проводят процедуру.
При проведении инсеминации спермой донора (при отсутствии партнера) – сперму предварительно выбранного донора размораживают непосредственно перед процедурой, проверяют её состояние и только затем проводят процедуру. Для программирования овуляции иногда вводят триггер (вещество, обеспечивающее овуляцию в заданный промежуток времени). В этом случае задача определения времени инсеминации упрощается.
Витамины при подготовке к ИИ
Подготовка к инсеминации не требует специальных усилий: достаточно вести здоровый образ жизни, отказавшись от алкоголя, курения табака и стараясь проводить больше времени на чистом воздухе. Витаминотерапия сводится к приему фолиевой кислоты в дозе не более 1 мг в день, но начинать прием нужно за 2-3 месяца. Другие группы витаминов стоит принимать в обычном режиме, в зависимости от времени года и региона проживания.
Готовясь к инсеминации, рекомендуется сохранять максимально позитивный настрой и уверенность в успехе. Именно такое отношение к процедуре в купе с правильно подобранной клиникой дает максимальные шансы на успех!
Искусственная инсеминация
Искусственная инсеминация (ИИ, также внутриматочная инсеминация – ВМИ) – это разновидность вспомогательных репродуктивных технологий, которая предусматривает введение заблаговременно полученной спермы (вне полового акта) при помощи специального инструмента в матку или цервикальный канал женщины. Данная методика позволяет решить определенные проблемы, связанные как с женским, так и с мужским бесплодием. Искусственная инсеминация имеет несколько разновидностей, что позволяет индивидуально подходить к проблемам каждого пациента и успешно решать их.
Как проводится искусственная инсеминация
Процедура проводится перед наступлением овуляции, которую определяет врач различными способами. За несколько часов производится забор спермы у мужа, также возможно использование материала, который прошел криоконсервацию. Предварительно сперму подготавливают – отделяют сперматозоиды от семенной жидкости при помощи центрифугирования. Далее материал помещается в шприц и через специальный пластиковый катетер для инсеминации вводится непосредственно в полость матки. Именно такой способ является максимально эффективным. ВМИ длится несколько минут, не требует наркоза и абсолютно безболезненна. После процедуры женщина находится под наблюдением специалистов около 30 минут, после получает список необходимых рекомендаций и выписывается домой.
Разновидности метода искусственной инсеминации
Искусственная инсеминация может проводиться спермой мужа или донора, а со стороны женщины процедура может выполняться со стимуляцией овуляции или в естественном цикле. Внутриматочное оплодотворение в естественном цикле с использованием спермы мужа является стандартным вариантом. Оно подходит женщинам, которые состоят в браке или имеют постоянного полового партнера, но при этом не могут забеременеть в силу определенных обстоятельств.
Искусственное оплодотворение спермой донора (ИИСД) применяется в тех случаях, когда у женщины нет постоянного партнера или когда сперма мужа не подходит для зачатия. В таких случаях генетический материал берется от другого мужчины из банка спермы.
Стимуляция яичников применятся при инсеминации спермой донора и мужа. Процедура позволяет простимулировать процесс овуляции и повысить шансы на наступление беременности.
Показания к искусственная инсеминации
Показаниями к искусственной инсеминации со стороны мужчины являются:
Внутриматочная инсеминация спермой мужа показана женщинам в следующих случаях:
Показаниями к использованию донорской спермы являются низкое качество спермы мужа или высокий риск развития наследственных заболеваний и пороков развития.
Эффективность и безопасность искусственной инсеминации
Анализ эффективности процедуры показал, что забеременеть после применения искусственной инсеминации спермой мужа (ИИСМ) с первого раза удается примерно в 12% случаев. При этом в большинстве случаев развивается одноплодная беременность, но существует вероятность и многоплодной. Процедуру разрешается повторять, так как она не наносит ущерба здоровью женщины, однако следует учитывать, что отсутствие эффекта после 3-х циклов надо расценивать как показание к использованию других методов вспомогательной репродукции.
Одной из ключевых особенностей метода является его высокая безопасность. Отсутствие общего наркоза, нарушения целостности кожных покровов и слизистых оболочек, минимальная лекарственная стимуляция способствуют минимизации всех возможных рисков. Если используется сперма донора, то она обязательно проходит полугодовой карантин и последующие лабораторные тесты, что позволяет исключить любые инфекционные и генетические заболевания.
Подготовка к процедуре искусственной инсеминацио
Перед проведением процедуры необходимо пройти диагностику. Обследуются оба партнера, чтобы принять решение, как будет проводиться искусственная инсеминация: с гормональной стимуляцией и без, со спермой мужа или донора. Сдаются клинические анализы, гормональные, биохимические, на инфекции, ВИЧ и гепатиты и т.д.; проводится УЗИ и другие методы исследования. Пару должны осмотреть также узкие специалисты. Если все хорошо — приступают к следующему этапу, если нет — сначала проводится курс лечения, затем контрольное обследование и только потом инсеминация. Все необходимые обследования оба партнера могут пройти в нашей клинике, также мы оказываем услуги по предоставлению донорской спермы.
При использовании донорского материала, сперма подбирается с учетом пожеланий женщины/пары. К каждому материалу прикладываются данные о цвете глаз и волос, роста, массы тела, группе крови и других параметрах донора. Так можно подобрать показатели, максимально соответствующие качествам самой пары.
Итак, искусственная инсеминация – это еще один вспомогательный репродуктивный метод, который может помочь обрести долгожданное звание родителей. Однако, как и любая другая подобная процедура, он имеет определенные тонкости и правила проведения. Максимальной эффективности можно добиться только в том случае, если доверить его проведение опытному специалисту и при этом выполнять все его рекомендации. Врачи нашего центра знают все нюансы, которые помогают повысить результативность процедуры и добиваются хороших показателей по наступлению беременности при использовании методов ИИСД и ИИСМ.