Что такое плексопатия кисти
Что такое плексопатия кисти
Анатомия и этиология плексопатии плечевого сплетения. Идиопатическая плексопатия плечевого сплетения, известная также как синдром Персонейдж-Тернера (Parsonage-Turner) или невралгическая амиотрофия, является редким заболеванием, которое считают разновидностью иммунной нейропатии, поражающей различные пучки плечевого сплетения. Примерно в половине случаев имеются предвестники болезни, такие как инфекционные и иммунные нарушения со стороны верхних дыхательных путей.
Клиническая картина плексопатии плечевого сплетения. Основными клиническими признаками являются внезапное возникновение сильной боли в плече и проксимальных отделах руки, за которой следует через различные промежутки времени (от нескольких часов до недель) слабость мышц плеча и руки. Боль усиливается при движениях руки, плеча или шеи, что может создать ложное впечатление о наличии заболевания мышц и скелета. В патологический процесс может быть вовлечена любая комбинация мышц, иннервируемых нервами, берущими начало из плечевого сплетения, но чаще поражаются проксимальные мышцы. Обычно в процесс вовлекаются мышцы, иннервируемые подмышечным, надостным, длинным грудным, лучевым, мышечно-кожным и передним межкостным нервами, однако могут поражаться также и другие мышцы. Поражение может быть обширным или затрагивать только один нерв, причем у одной трети пациентов оно носит асимметричный двусторонний характер.
Могут наблюдаться снижение чувствительности и парестезии, но эти изменения относительно невелики.
Диагноз плексопатии плечевого сплетения устанавливают на основании характерного анамнеза, данных клинического обследования и ЭДИ. Пациенты с этой патологией, как правило, обращаются к врачу в ранние сроки для обследования и лечения по поводу сильной боли. Если ЭДИ проводятся рано, может быть выявлен патологический рекруитмент единичных двигательных потенциалов, но результаты этих исследований могут быть и нормальными. Если ЭДИ повторить через 7-10 дней после появления слабости, при исследовании скорости проведения по нерву (СПНВ) выявляют признаки аксональных повреждений в областях, соответствующих нервам, вовлеченным в патологический процесс. ЭМГ выявляет потенциалы фибрилляции в мышцах с клиническими проявлениями слабости и часто в мышцах, которые не были признаны слабыми при клиническом обследовании. По этой причине ЭМГ важна для определении распространенности поражения.
Неврогенный синдром выходного грудного отверстия (синдром дополнительного шейного ребра).
Анатомия и этиология синдрома выходного грудного отверстия. «Истинный» неврогенный сивдром выходного грудного отверстия (СВГО) является очень редким заболеванием, при котором нижний пучок плечевого сплетения сдавлен удлиненным поперечным отростком седьмого шейного позвонка (С7), рудиментарным шейным ребром или фиброзной связкой, идущей от любого из этих образований к первому ребру.
Клиническая картина синдрома выходного грудного отверстия включает слабость и гипотрофию внутренних мышц кисти (при этом наибольшие изменения наблюдаются в короткой мышце, отводящей большой палец), боль в медиальной части предплечья и кисти и снижение чувствительности в четвертом и пятом пальцах, медиальной области кисти и дистальной части предплечья.
Диагноз синдрома выходного грудного отверстия устанавливают на основании клинических признаков и характерных результатов ЭДИ. Рентгенографические признаки наличия удлиненного поперечного отростка С7 или рудиментарного шейного ребра помогают в постановке диагноза, но не являются обязательными, поскольку главной причиной патологии может явиться фиброзная связка, которую можно обнаружить лишь при хирургическом вмешательстве. Результатами исследований СПНВ, указывающими на нейрогенный СВГО, являются комбинация значительно сниженного или отсутствующего МПД срединного нерва, нормального ПДЧН срединного нерва, сниженного или отсутствующего ПДЧН локтевого нерва и незначительно сниженного или нормального МПД локтевого нерва. ЭМГ выявляет потенциалы фибрилляции в мышцах, иннервируемых нижним пучком, в частности, в мышцах, иннервируемых срединным и локтевым нервами.
В противоположность редкому и хорошо определяемому истинному нейрогенному СВГО, существует состояние, которое обычно неправильно диагностируется как СВГО, при котором наблюдаются различные сенсомоторные симптомы со стороны верхней конечности, но нет соответствующего клинического анамнеза.
У пациентов, убежденных, что они страдают такой формой синдрома выходного грудного отверстия, не было обнаружено никаких объективных неврологических отклонений и никакой патологии при ЭДИ. Эта форма была удачно названа «сомнительным» нейрогенным СВГО, и ее существование как реального заболевания остается спорным. Пациенты с такой патологией, у которых ошибочно диагностируют СВГО, часто подвергаются операции резекции первого ребра, осложнением которой, к несчастью, может стать выраженная плексопатия плечевого сплетения.
Что такое плексит плеча, как его распознать и лечить
Плексит вызывается воспалением нервов в плечевом сплетении. Болезнь может развиться у людей самых различных возрастных категорий людей, требует незамедлительного лечения, так как может привести к полному параличу руки.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Очень часто вместе с плечом плексит поражает и шейный отдел, так как она находится в непосредственной близости от плеча. При первых же ощутимых проблем в области плеча и руки, к примеру, боли при движениях конечностью, после пробуждения – длительное ощущение онемения.
Плексит возникает с правой или левой стороны, но нередко такое явление, как двусторонний плексит. Заболевание может стать следствием большого перечня причин, среди которых травматизм, инфекции, аллергии и прочие.
Как протекает заболевание
Течение болезни делится на два этапа:
Здесь симптомы проявляются в виде боли в мышцах и суставах, усиливающейся при движении.
Здесь уже боль перетекает в мышечную слабость, которая заканчивается атрофией, а она, в свою очередь, заканчивается параличом.
Симптомы плексита
Дополнительные симптомы
Болезнь может локализоваться в различных областях плечевого сочленения и ее можно разделить на:
Методы диагностики плексита
Работой с плекситом и его диагностикой занимается специалист-невролог, который зачастую привлекает к работе докторов из других сфер медицины, к примеру, гинеколога, уролога, травматолога. Также может быть назначен рентген всего позвоночного столба и УЗИ внутренних органов.
Лечение плечевого плексита
Сейчас к лечению заболевания применяются исключительно методы консервативной терапии, при этом обычно поврежденную руку фиксируют лангеткой, дабы избежать ее подвижности.
Для начала назначают медикаментозное лечение плексита с целью снять воспаление нерва:
После того, как основные болевые ощущения утихнут, начинается курс восстановительной терапии, среди которых большое внимание уделено мануальной и физиотерапии. Среди методов восстановления чаще всего встречаются:
Из физиотерапевтических методов чаще всего задействуют: криотерапию, магнитотерапию, динамические токи, озокерит, бальнеотерапию и другие способы физиотерапии.
Лечение плексита обычно проходит в комплексе с применением методов народной медицины, так как только комплексное воздействие на заболевание может принести ощутимые и значимые результаты.
В том случае, если плексит стал последствием травмы, полученной младенцем в процессе родов, то к лечению обычно приступают незамедлительно. Обычно методами лечения становятся массаж, лфк, особое питание, лекарства, понимающие уровень иммунитета.
Главное – вовремя обратиться к врачу, чтобы своевременно приступит к лечению болезни.
Плечевой плексит
Плечевой плексит — поражение плечевого нервного сплетения, проявляющееся болевым синдромом в сочетании с двигательной, сенсорной и вегетативной дисфункцией верхней конечности и плечевого пояса. Клиническая картина варьирует в зависимости от уровня поражения сплетения и его генеза. Диагностика осуществляется неврологом совместно с другими специалистами, она может потребовать проведения электромио- или электронейрографии, УЗИ, рентгенографии, КТ или МРТ плечевого сустава и области сплетения, исследования биохимии крови, уровня С-реактивного белка и РФ. Вылечить плечевой плексит и полностью восстановить функцию сплетения возможно лишь в течение первого года, при условии устранения причины заболевания, проведения адекватной и комплексной терапии и реабилитации.
Общие сведения
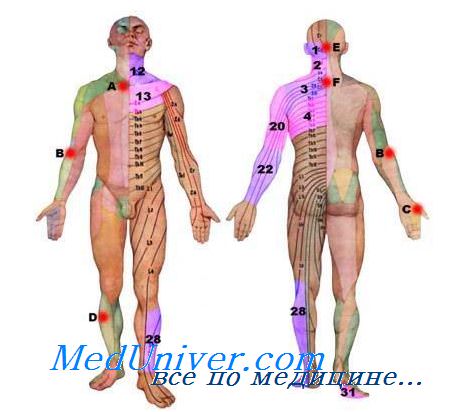
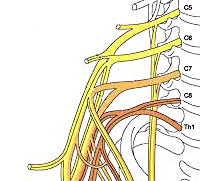
Плечевое сплетение сформировано ветвями нижних шейных спинномозговых нервов С5-С8 и первого грудного корешка Th1. Нервы, исходящие из плечевого сплетения, иннервируют кожу и мышцы плечевого пояса и всей верхней конечности. Клиническая неврология различает тотальное поражение сплетения — паралич Керера, поражение только верхней его части (С5–С8) — проксимальный паралич Дюшена-Эрба и поражение только нижней части (С8–Th1) — дистальный паралич Дежерин-Клюмпке.
В зависимости от этиологии плечевой плексит классифицируется как посттравматический, инфекционный, токсический, компрессионно-ишемический, дисметаболический, аутоиммунный. Среди плекситов другой локализации (шейный плексит, пояснично-крестцовый плексит) плечевой плексит является наиболее часто встречающимся. Широкое распространение и полиэтиологичность заболевания обуславливает его актуальность как для неврологов, так и для специалистов в области травматологии- ортопедии, акушерства и гинекологии, ревматологии, токсикологии.
Причины возникновения
Среди факторов, обуславливающих плечевой плексит, наиболее распространены травмы. Повреждение сплетения возможно при переломе ключицы, вывихе плеча (в т. ч. привычном вывихе), растяжении связок или повреждении сухожилий плечевого сустава, ушибе плеча, резаных, колотых или огнестрельных ранениях области плечевого сплетения. Зачастую плечевой плексит возникает на фоне хронической микротравматизации сплетения, например, при работе с вибрирующим инструментом, использовании костылей. В акушерской практике общеизвестен акушерский паралич Дюшена-Эрба, являющийся следствием родовой травмы.
Второе место по распространенности занимает плечевой плексит компрессионно-ишемического генеза, возникающий при сдавлении волокон сплетения. Подобное может произойти при длительном нахождении руки в неудобном положении (во время крепкого сна, у постельных больных), при сдавлении сплетения аневризмой подключичной артерии, опухолью, посттравматической гематомой, увеличенными лимфатическими узлами, добавочным шейным ребром, при раке Панкоста.
Плечевой плексит инфекционной этиологии возможен на фоне туберкулеза, бруцеллеза, герпетической инфекции, цитомегалии, сифилиса, после перенесенного гриппа, ангины. Дисметаболический плечевой плексит может иметь место при сахарном диабете, диспротеинемии, подагре и т. п. обменных заболеваниях. Не исключено ятрогенное повреждение плечевого сплетения при различных оперативных вмешательствах в области его расположения.
Симптомы
Плечевой плексит манифестирует болевым синдромом — плексалгией, носящей стреляющий, ноющий, сверлящий, ломящий характер. Боль локализуется в области ключицы, плеча и распространяется на всю верхнюю конечность. Усиление болевых ощущений наблюдается в ночное время, провоцируется движениями в плечевом суставе и руке. Затем к плексалгии присоединяется и прогрессирует мышечная слабость в верхней конечности.
Для паралича Дюшена-Эрба типичны гипотония и снижение силы в мышцах проксимальных отделов руки, приводящие к затруднению движений в плечевом суставе, отведения и поднятия руки (особенно при необходимости удержания в ней груза), сгибания ее в локтевом суставе. Паралич Дежерин-Клюмпке, напротив, сопровождается слабостью мышц дистальных отделов верхней конечности, что клинически проявляется затруднением выполнения движений кистью или удержания в ней различных предметов. В результате пациент не может удерживать чашку, полноценно использовать столовые приборы, застегнуть пуговицы, открыть ключом дверь и т. п.
Двигательные расстройства сопровождаются снижением или выпадением локтевого и карпорадиального рефлексов. Сенсорные нарушения в виде гипестезии затрагивают латеральный край плеча и предплечья при проксимальном параличе, внутреннюю область плеча, предплечья и кисть — при дистальном параличе. При поражении симпатических волокон, входящих в нижнюю часть плечевого сплетения, одним из проявлений паралича Дежерин-Клюмпке может выступать симптом Горнера (птоз, расширение зрачка и энофтальм).
Кроме двигательных и сенсорных нарушений, плечевой плексит сопровождается трофическими расстройствами, развивающимися вследствие дисфункции периферических вегетативных волокон. Отмечается пастозность и мраморность верхней конечности, повышенная потливость или ангидроз, чрезмерная истонченность и сухость кожи, повышенная ломкость ногтей. Кожа пораженной конечности легко травмируется, раны длительно не заживают.
Зачастую наблюдается частичное поражение плечевого сплетения с возникновением либо проксимального паралича Дюшена-Эрба, либо дистального паралича Дежерин-Клюмпке. Более редко отмечается тотальный плечевой плексит, включающий в себя клинику обоих перечисленных параличей. В исключительных случаях плексит носит двусторонний характер, что более типично для поражений инфекционного, дисметаболического или токсического генеза.
Диагностика
Установить диагноз «плечевой плексит» невролог может по данным анамнеза, жалобам и результатам осмотра, подтвержденным электронейрографическим исследованием, а при его отсутствии — электромиографией. Важно отличать плексит от невралгии плечевого сплетения. Последняя, как правило, манифестирует после переохлаждения, проявляется плексалгией и парестезиями, не сопровождается двигательными нарушениями. Кроме того, плечевой плексит следует дифференцировать с полиневропатией, мононевропатиями нервов руки (невропатией серединного нерва, невропатией локтевого нерва и невропатией лучевого нерва), патологией плечевого сустава (артритом, бурситом, артрозом), плечелопаточным периартритом, радикулитом.
С целью дифференциальной диагностики и установления этиологии плексита при необходимости проводится консультация травматолога, ортопеда, ревматолога, онколога, инфекциониста; УЗИ плечевого сустава, рентгенография или КТ плечевого сустава, МРТ области плечевого сплетения, рентгенография легких, исследование уровня сахара крови, биохимический анализ крови, определение РФ и С-реактивного белка, пр. обследования.
Лечение
Дифференцированная терапия определяется генезом плексита. По показаниям проводится антибиотикотерапия, противовирусное лечение, иммобилизация травмированного плечевого сустава, удаление гематомы или опухоли, дезинтоксикация, коррекция нарушений обмена. В отдельных случаях (чаще при акушерском параличе) требуется совместное с нейрохирургом решение вопроса о целесообразности хирургического вмешательства — пластики нервных стволов сплетения.
Общим направлением в лечении выступает вазоактивная и метаболическая терапия, обеспечивающая улучшенное питание, а значит и скорейшее восстановление нервных волокон. Пациенты, имеющие плечевой плексит, получают пентоксифиллин, комплексные препараты витаминов группы В, никотиновую к-ту, АТФ. На улучшение трофики пораженного сплетения направлены и некоторые физиопроцедуры — электрофорез, грязелечение, тепловые процедуры, массаж.
Немаловажное значение отводится симптоматической терапии, включающей купирование плексалгии. Пациентам назначают НПВП (диклофенак, метамизол натрия и др.), лечебные блокады с новокаином, ультрафонофорез гидрокортизона, УВЧ, рефлексотерапию. Для поддержки мышц, улучшения кровообращения и профилактики контрактур суставов пораженной руки рекомендован специальный комплекс ЛФК и массаж верхней конечности. В восстановительном периоде проводятся повторные курсы нейрометаболической терапии и массажа, непрерывно осуществляется ЛФК с постепенным наращиванием нагрузки.
Прогноз и профилактика
Своевременное начало лечения, успешное устранение причинного триггера (гематомы, опухоли, травмы, инфекции и пр.), адекватная восстановительная терапия обычно способствуют полному восстановлению функции нервов пораженного сплетения. При запоздалом начале терапии и невозможности полностью устранить влияние причинного фактора плечевой плексит имеет не очень благоприятный в плане выздоровления прогноз. С течением времени в мышцах и тканях происходят необратимые изменения, вызванные их недостаточной иннервацией; формируются мышечные атрофии, контрактуры суставов. Поскольку наиболее часто поражается ведущая рука, пациент теряет не только свои профессиональные возможности, но и способности к самообслуживанию.
К мерам, позволяющим предотвратить плечевой плексит, относят профилактику травматизма, адекватный выбор способа родоразрешения и профессиональное ведение родов, соблюдение операционных техник, своевременное лечение травм, инфекционных и аутоиммунных заболеваний, коррекцию дисметаболических нарушений. Повысить устойчивость нервных тканей к различным неблагоприятным воздействиям помогает соблюдение нормального режима, оздоравливающие физические нагрузки, правильное питание.
Плечевая плексопатия: все, что нужно знать
Плечевая плексопатия
Плечевая плексопатия – это форма периферической нейропатии. Это происходит при повреждении плечевого сплетения. Это область в задней части шеи, где нервные корни из спинного мозга расщепляются на нервы каждой руки.
Проблемы с плечевым сплетением диагностируются неврологами регулярно при стационарных и амбулаторных обследованиях. Различные расстройства влияют на плечевое сплетение.
Идиопатический плечевой неврит
Идиопатический плечевой неврит представляет собой расстройство неизвестной этиологии с асимметричным расположением плечевого сплетения. Это происходит во всех возрастных группах, но чаще встречается между третьим и седьмым десятилетием. Мужчины чаще страдают, чем женщины. Промежуточные события, происходящие за дни или недели до начала, отмечались в 28-83% случаев различным образом. Респираторные инфекции, гриппоподобные болезни, иммунизация, хирургическое вмешательство и эмоциональный стресс были обычными симптомами, в половине случаев триггеры не обнаруживались. Идиопатический плечевой неврит чаще встречается у мужчин, занимающихся энергичными атлетическими действиями, такими как борьба, поднятие тяжестей и гимнастика.
Патофизиология идиопатического плечевого неврита не полностью выяснена, это заболевание считается иммуно-опосредованным расстройством.
Идиопатический гипертрофический плечевой неврит
Эта болезнь необычна и имеет тенденцию постепенно влиять на плечевое сплетение. Болезнь продолжается в течение нескольких месяцев или даже лет, и постепенно прогрессирующая слабость и истощение сегментов, затронутых этой болезнью, является ключевым, но в то же время и часто игнорируемым симптомов.
Данное заболевание отличается от вышеописанного идиопатического плечевого неврита своим безболезненным курсом, хотя у некоторых пациентов может быть незначительная боль и слабость.
Наследственная невралгическая амиотрофия
Наследственная невралгическая амиотрофия является аутосомно-доминантным расстройством, характеризующимся повторными эпизодами паралича и сенсорными нарушениями пораженной конечности, которым предшествует сильная боль. Наследственная невралгическая амиотрофия генетически связана с хромосомой 17q25, где были обнаружены мутации в гене septin-9. Наследственная невралгическая амиотрофия – редкое заболевание, и его распространенность во всем мире неизвестна.
Начало наследственной невралгической амиотрофии происходит при рождении или позже в детстве, с хорошим прогнозом для излечения. Тем не менее, лица с наследственной невралгической амиотрофией могут иметь постоянный остаточный неврологический дефицит после повторных атак.
Синдром нейрогенного грудного выхода
Синдром нейрогенного грудного выхода характеризуется болью, парестезией и слабостью верхних конечностей, которая может усугубляться поднятием рук или частыми движениями головы и шеи. Это обычно наблюдается у женщин.
Связанная с раком плечевая плексипатия
Причастность плечевого сплетения является широко известным осложнением рака. Плехальная плексопатия в таких случаях может быть вызвана метастатическим распространением или последствием лучевой терапии при раке.
Травматическая форма плечевой плексопатии
Травма является одной из наиболее распространенных причин плечевой плексопатии. Эти травмы обычно возникают в результате несчастного случая на мотоцикле или дорожно-транспортного происшествия с высокой скоростью, падения с существенной высоты, удара. Это может произойти с проникающими травмами и огнестрельными ранениями. Это может быть результатом ятрогенной травмы.
Раненым пациентам необходимо тщательно оценить последствия. Определить степень травматизма головы, шеи и плеча. При открытых травмах может быть повреждение больших кровеносных сосудов и легких, и в этом случае необходимо срочное оперативное вмешательство.
Причины
Эти нервы могут быть повреждены растяжением, давлением или резанием. Растяжка может произойти, когда голова и шея вытесняются с плеча, например, во время падения с мотоцикла или подчас автомобильной аварии. При более тяжелой ситуации, нервы могут оторваться от спинного мозга. Давление может возникать при повреждении плечевого сплетения между ключицей и первым ребром, что может произойти во время перелома или вывиха. Набухание в этой области от чрезмерного кровотечения или поврежденных мягких тканей также может привести к травме.
Признаки и симптомы
Нервные повреждения могут остановить сигналы в мозг, не позволяя мышцам руки и самим рукам работать должным образом и вызывая потерю чувств в районе плеча.
Диагностика
Многие травмы у взрослых людей не будут восстанавливаться сами по себе, и ранняя оценка врачами, которые имеют опыт лечения этих проблем, имеет большое значение. Некоторые травмы могут восстанавливаться со временем или при качественной терапии. Время для восстановления может составлять недели или месяцы. Когда ситуация вряд ли улучшится, для улучшения восстановления можно использовать несколько хирургических методов.
Чтобы решить, какие травмы, скорее всего, самостоятельно пройдут, ваш врач будет полагаться на несколько осмотров руки и плеча, чтобы проверить силу мышц и наличие чувства в разных областях. Могут использоваться дополнительные тесты, такие как МРТ-сканирование или КТ/миелография. Также может быть проведено исследование нервной проводимости/электромиограмма, тест, который измеряет электрическую активность, передаваемую нервами и мышцами.
В некоторых случаях, когда восстановление нервов не происходит, может быть выполнена операция пересадки сухожилия.
Лечение
В большинстве случаев лечение проходит амбулаторно, в тяжелых ситуациях — в больнице. При плексопатии осуществляется противовоспалительная терапия, используются болеутоляющие, дегидратирующие препараты, также назначаются физиотерапевтические процедуры. После утихания болевого синдрома назначают специальные упражнения, массаж, и комплекс витаминов.
В более тяжелых ситуациях назначается оперативное лечение для того чтобы ликвидировать сдавление и возобновить функциональность ветвей сплетения.
Восстановление после лечения
Пациент должен делать несколько вещей, чтобы поддерживать активность мышц и препятствовать суставам, становиться жесткими. Ваш врач может рекомендовать терапию, чтобы эти суставы были гибкими. Если суставы становятся жесткими, они не будут двигаться даже после того, как мышцы начнут работать снова, как шарнир, который ржавеет.
Когда сенсорный нерв был поврежден, пациент должен быть особенно осторожным, чтобы не навредить самому себе, поскольку в зоне поражения нет чувств. Во время восстановления нерва мозг не может правильно интерпретировать новые нервные сигналы, и для оптимизации мышечного контроля и ощущения в руке или пальцах может потребоваться процедура, называемая нейромышечным перевоспитанием. Ваш врач порекомендует соответствующую терапию в зависимости от характера вашей травмы.
Факторы, которые могут повлиять на результаты после травмы плечевого сплетения, включают возраст пациента, тип, тяжесть и местонахождение травмы. Эти травмы могут привести к длительным проблемам, хотя правильная терапия может все изменить.
Наша клиника оборудована современным диагностическим оборудованием, которое позволяет точно диагностировать проблему. Квалифицированные врачи подберут индивидуальный курс лечения, который быстро избавит от неприятных симптомов и их причины.