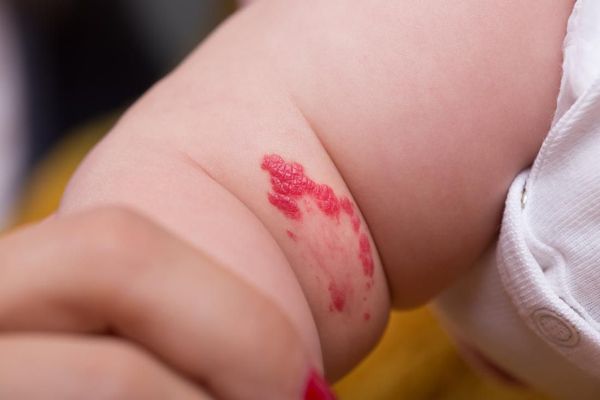
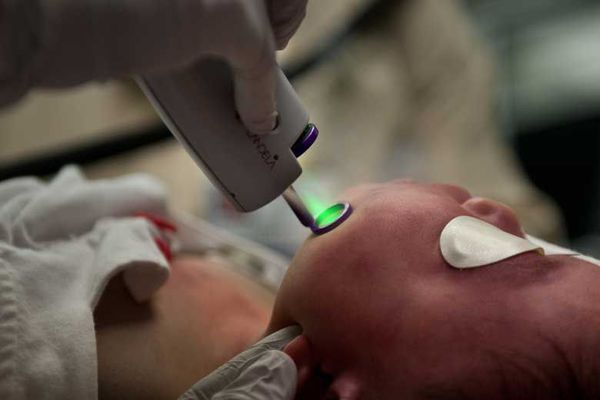
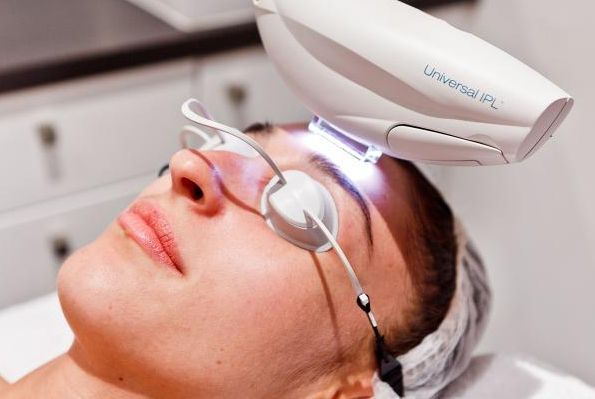
Что такое пламенеющий невус
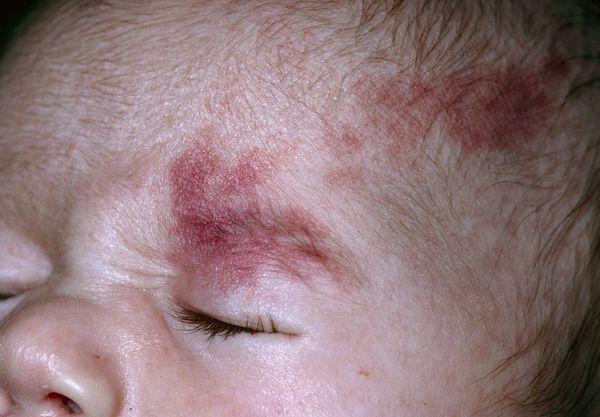
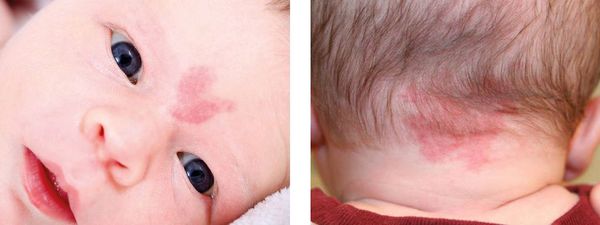
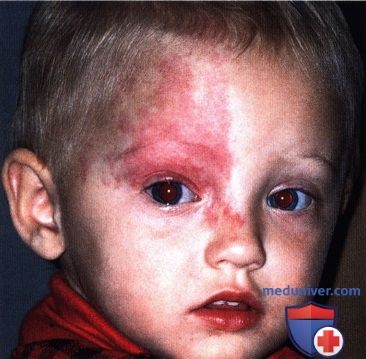
Пламенеющий невус («винное пятно») — врожденная сосудистая мальформация, наблюдающаяся в том числе на веках и в периокулярной области (1-9). Пламенеющий невус лица иногда наблюдается у пациентов, не имеющих других сопутствующих аномалий, но зачастую он сопутствует различным вариантам синдрома Sturge-Weber, а иногда — синдрому Klippel-Trenaunay-Weber. Синдром Sturge-Weber включает в себя пламенеющий невус лица, ипсилатеральную эпибульбарную телеангиэктазию, врожденную глаукому, диффузную хориоидальную гемангиому, лептоменингеальный гемангиоматоз с кальцификацией и судорожные припадки (1-3).
Синдром Klippel-Trenaunay-Weber включает в себя пламенеющий невус и гипертрофию мягких тканей и костей конечностей, предположительно вызванных образованием артериовенозных фистул. Хотя классически пламенеющий невус возникает в зоне иннервации V черепного (тройничного) нерва, могут встречаться и другие варианты.
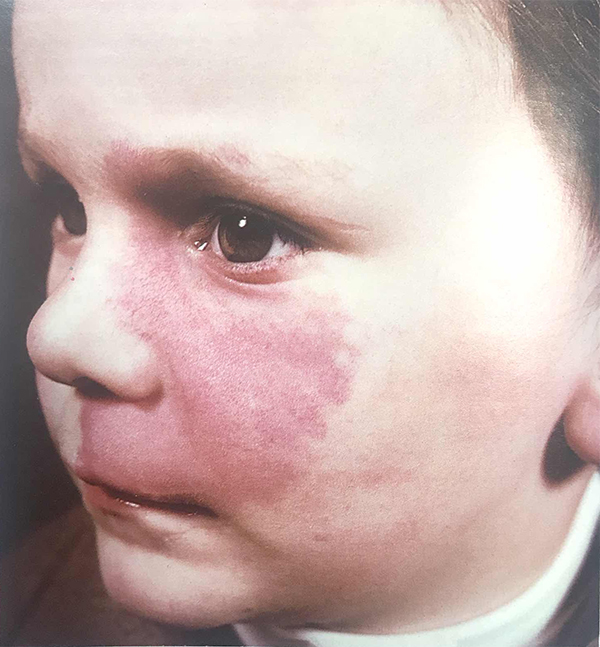
а) Клинические признаки. Клинически пламенеющий невус представляет собою врожденное новообразование, от красного до лилового цвета, возникающее в различных областях кожи. Когда пламенеющий невус соответствует зоне иннервации тройничного нерва и сопутствует указанным выше неврологическим и глазным изменениям, он является частью синдрома Sturge-Weber (1-3). Вовлечение тройничного нерва может варьировать от небольшого пятна в зоне иннервации первой ветви до массивных изменений в зоне иннервации всех трех ветвей (1).
Иногда пламенеющий невус пересекает среднюю линию и имеет неровные края; изредка новообразование бывает двусторонним. Новообразование присутствует с рождения и медленно растет параллельно с нормальным ростом ребенка, при рождении оно выглядит плоским, но с возрастом становится неровным, гипертрофированным и узловатым (3). В отличие младенческой капиллярной гемангиомы пламенеющий невус не регрессирует. Поражение верхнего века зачастую сопутствует врожденной или ювенильной глаукоме, особенно у пациентов с синдромом Sturge-Weber (1).
ПЛАМЕНЕЮЩИЙ НЕВУС ВЕК (ГЕМАНГИОМА ТИПА «ВИННОГО ПЯТНА»)
Пламенеющий невус присутствует с рождения и обычно сохраняется и во взрослом возрасте, не регрессируя.
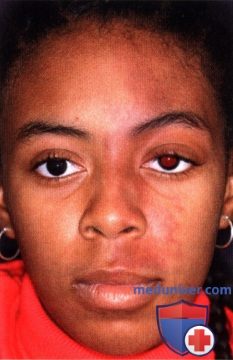
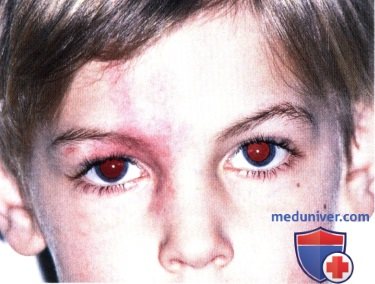
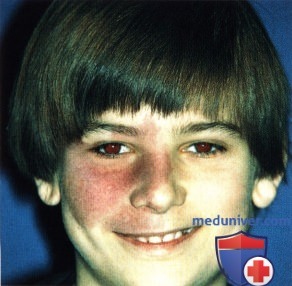
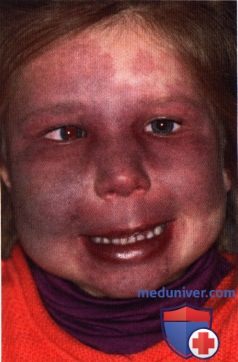
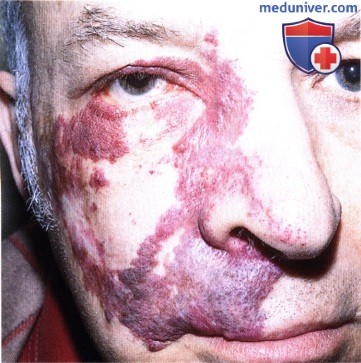
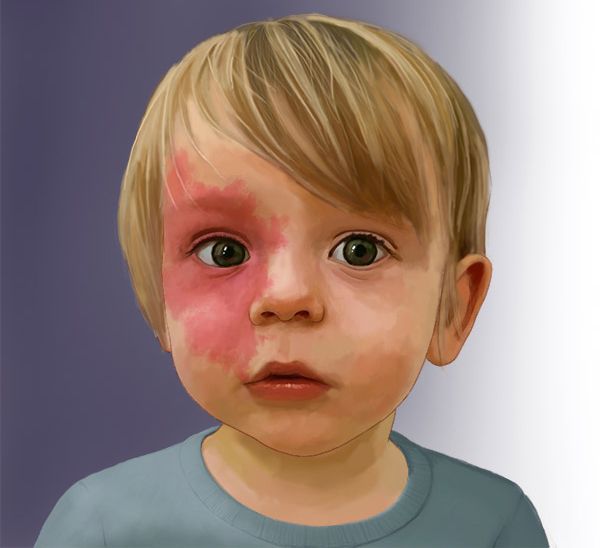
ПЛАМЕНЕЮЩИЙ НЕВУС ВЕК: КЛИНИЧЕСКИЕ ВАРИАНТЫ И НАБЛЮДЕНИЕ
Пламенеющий невус бывает двусторонним и асимметричным. Для улучшения внешнего вида используются косметические средства.
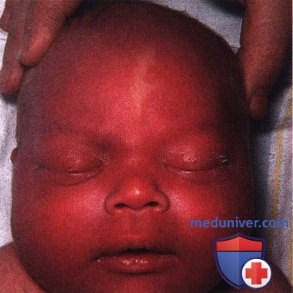
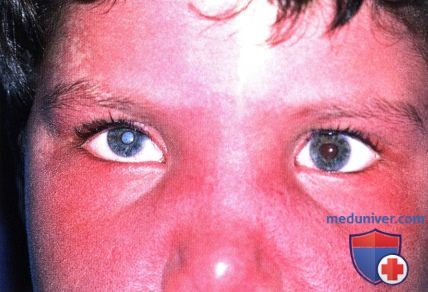
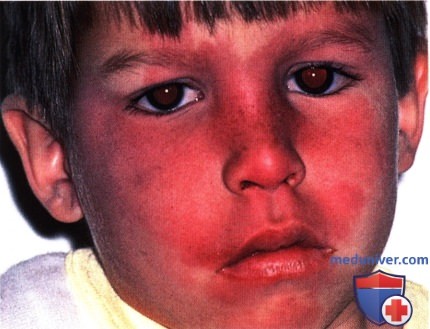
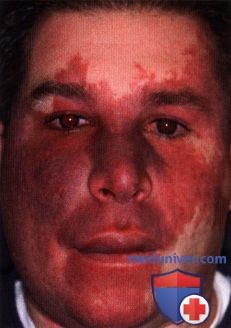
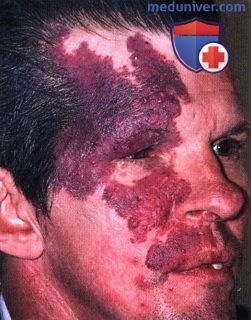
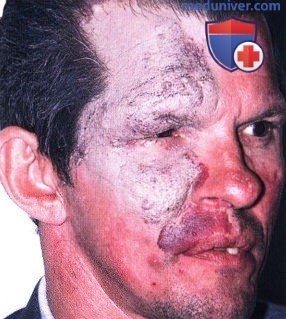
ПЛАМЕНЕЮЩИЙ НЕВУС ВЕК: СОЧЕТАНИЕ С СИНДРОМОМ STURGE-WEBER
б) Патологическая анатомия. Гистологически пламенеющий невус на ранних стадиях сопровождается неожиданно небольшими изменениями, за исключением минимального расширения капилляров дермы. У детей моложе десяти лет в дерме определяется расширение капилляров при отсутствии пролиферации эндотелия. Отмечается увеличение объема коллагеновой ткани, окружающей расширенные кровеносные сосуды.
в) Цитогенетика. Недавний генетический анализ 97 образцов 50 пациентов с синдромом Sturge-Weber выявил миссенс-мутацию GNAQ в 88% случаев по сравнению с 0% в контрольной группе(5). Авторы полагают, что эта соматическая активирующая мутация GNAQ является причиной «винного» пятна. Мы подозреваем, что эта мутация может быть связана с развитием пигментососудистого факоматоза (phakomatosis pigmentovascularis), комбинации синдрома Sturge-Weber и окулярного меланоцитоза, характеризующегося риском развития меланомы сосудистой оболочки (4).
г) Лечение. Лечение пламенеющего невуса заключается в применении косметики с целью скрыть аномалию или лазерной фотокоагуляции для уменьшения дилатации сосудов. Терапия различными видами лазеров, в основном углекислотным лазером, аргоновым лазером и импульсным лазером на красителях вызывает перманентное закрытие расширенных кровеносных сосудов и улучшает внешний вид (6). Глаукома, гемангиома сосудистой оболочки и судорожные припадки, сопутствующие синдрому Sturge-Weber, требуют соответствующего лечения, описанного в соответствующих руководствах (1,2).
д) Список использованной литературы:
1. Shields JA, Shields CL. The systemic hamartomatoses (“phakomatoses”). In: Shields JA, Shields CL, eds. Intraocular Tumors: A Text and Atlas. Philadelphia, PA: WB Saunders; 1991:46-50.
2. Comi AM. Update on Sturge-Weber syndrome: diagnosis, treatment, quantitative measures, and controversies. Lymphat Res Biol 2007;5:257-264.
3. Nathan N, Thaller SR. Sturge-Weber syndrome and associated congenital vascular disorders: a review. J Craniofac Surg 2006;17:724-728.
4. Shields CL, Kligman BE, Suriano M, et al. Phacomatosis pigmentovascularis of cesioflammea type in 7 cases: combination of ocular pigmentation (melanocytosis, melanosis) and nevus flammeus with risk for melanoma. Ophthalmology 2011;129: 746-750.
5. Shirley MD, Tang H, Gallione CJ, et al. Sturge-Weber syndrome and Port-wine stains caused by somatic mutation in GNAQ. N Engl I Med 2013;368:1971-1979.
6. Quan SY, Comi AM, Parsa CF, et al. Effect of a single application of pulsed dye laser treatment of port-wine birthmarks on intraocular pressure. Arch Dermatol 2010;146(9):1015-1018.
7. Lindsey PS, Shields JA, Goldberg RE, et al. Bilateral choroidal hemangiomas and facial nevus flammeus. Retina 1981;1:88-95.
8. Shields JA, Shields CL, Oberkircher OR, et al. Unusual retinal and renal vascular lesions in the Klippel-Trenaunay-Weber syndrome. Retina 1992;12:355-358.
9. Manquez ME, Shields CL, Demirci H, et al. Choroidal melanoma in a teenager with Klippel Trenaunay syndrome. J Pediatr Ophthalmol Strabismus 2006;43:197-198.
Редактор: Искандер Милевски. Дата публикации: 8.5.2020
Удаление пламенеющего невуса
Пламенеющий невус (naevus flammeus или «винное пятно») – доброкачественное образование красного цвета, которое образуется в результате нетипичного скопления и сплетения кровеносных сосудов.
Такое новообразование на лице или шее обычно называют винным пятном. Оно может появляться не только на коже, но и на внутренних органах. Чаще всего, это косметическая проблема, которая доставляет владельцу душевный дискомфорт и снижает качество жизни.
*Требуется консультация врача, зависит от индивидуальных особенностей организма
Почему нужно удалять пламенеющий невус
Несмотря на то, что пламенеющий невус считается косметической проблемой, он может привести к неприятным осложнениям. Если новообразование повредить при травме, то возможно обильное кровотечение.
Иногда образование начинает быстро увеличиваться, что может привести к подавлению окружающих тканей и нарушить работу некоторых органов. Например, невус на веках может привести к ограничению поля зрения. В этом случае удалять пламенеющий невус нужно как можно быстрее.
Наиболее безопасный и эффективный способ удаления сосудистых новообразований — применение современного лазера. Своевременное обращение к врачу поможет решить вашу проблему всего за несколько сеансов.
Винные пятна (пламенеющий невус)
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для удаления винных пятен
Оглавление
Винные пятна (port-wine stains), также называемые капиллярной ангиодисплазией или пламенеющим невусом (nevus flammeus), являются одним из наиболее распространенных пороков развития сосудов. Они представляют собой сеть патологически измененных капилляров, расположенных поверхностно или глубоко под кожей и просвечивающих через нее.
В нашей компании Вы можете приобрести следующее оборудование для лечения винных пятен:
Согласно мировой статистике, винные пятна регистрируются в среднем у 0,1–2,0% новорожденных. Чаще всего они возникают у представителей европеоидной расы, с одинаковой вероятностью как у мальчиков, так и у девочек.
Этиология и патогенез винных пятен
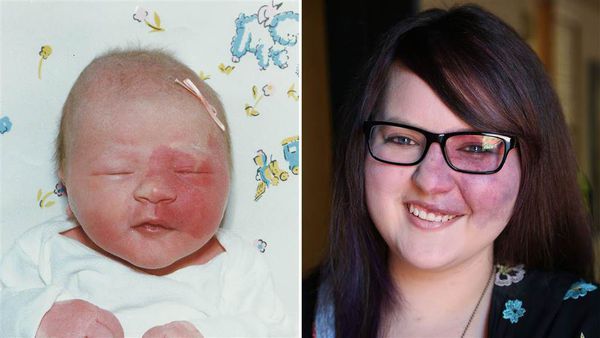
В большинстве случаев винные пятна (пламенеющий невус) являются врожденным пороком. Они присутствуют у младенца сразу после его появления на свет и увеличиваются в размерах пропорционально дальнейшему росту ребенка. Важной особенностью виных пятен является отсутствие спонтанной регрессии — они формируются на всю жизнь и, как правило, оказывают негативное влияние на психологическое состояние человека.
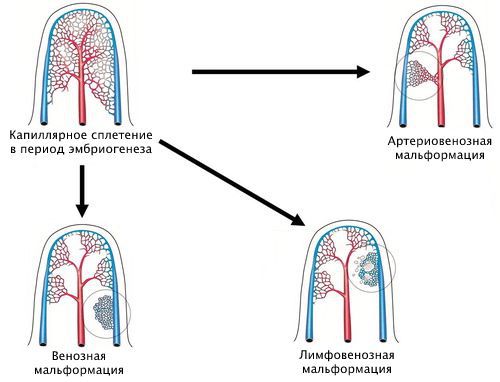
В редких случаях возможно появление винных пятен на внешне здоровой коже во взрослом возрасте — это так называемая приобретенная капиллярная ангиодисплазия. Иногда винные пятна могут являться не самостоятельной патологией, а признаками тяжелых синдромов: Стерджа-Вебера (энцефалотригеминальный ангиоматоз с поражением мягкой мозговой оболочки) или Клиппеля-Треноне (пороки развития вен с гипертрофией костей и мягких тканей).
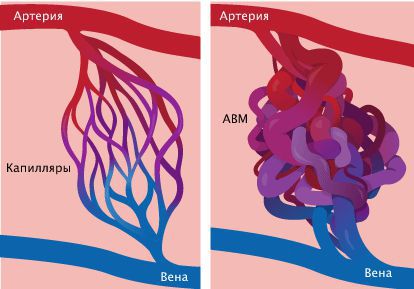
Международное общество по изучению сосудистых аномалий (ISSVA) классифицирует капиллярную ангиодисплазию в соответствии с преобладающим типом сосудов — артериальная, венозная, лимфатическая, капиллярная или комплексная.
Клинические проявления пламенеющего невуса
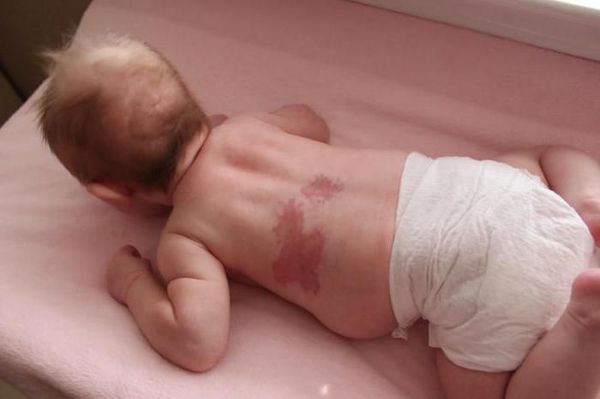
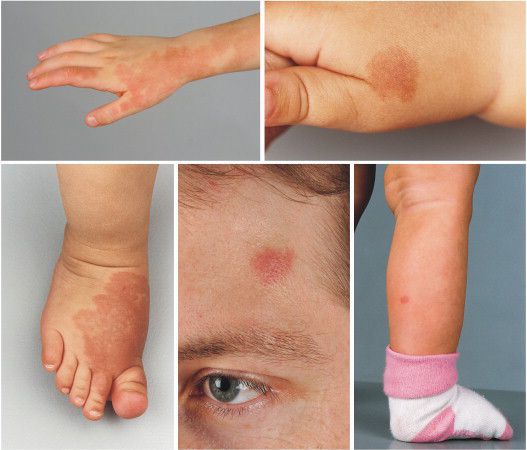
У новорожденного капиллярная ангиодисплазия представляет собой светло-розовое или розовое пятно, которое при ближайшем рассмотрении состоит из отдельных сосудистых веточек. По статистике, большинство винных пятен находятся на лице или шее. Локализуясь на лице, 45% ангиодисплазий занимают от 1 до 3 областей, иннервируемых V парой черепных нервов (nervus trigeminus), а 55% — более 1 области c переходом на противоположную сторону.
Пламенеющий невус (винное пятно), по данным Т.Фитцпатрик
По мере роста и взросления ребенка винное пятно пропорционально увеличивается в размерах, становясь светло-красным или полностью красным. При этом оно выглядит как сплошная сеть сосудов, в которой невозможно выделить отдельные ветви.
В дальнейшем сосуды новообразования постепенно расширяются, что значительно утолщает его и приподнимает над поверхностью здоровой кожи. Винное пятно легко травмируется и кровоточит, рана может инфицироваться, а выраженные размеры новообразования в некоторых случаях нарушают симметрию лица пациента. Возможно озлокачествление капиллярной ангиодисплазии и ее перерождение в раковую опухоль.
Методы лечения винных пятен
Наиболее простым методом не столько лечения, сколько маскировки винных пятен является использование косметики. Грамотно подобранные средства помогают скрыть новообразование и позволяют таким пациентам чувствовать себя достаточно комфортно в общественных местах. Более радикальным вариантом, который также не направлен на лечение винного пятна, является выполнение татуировки поверх новообразования.
Лекарственная терапия капиллярной ангиодисплазии не продемонстрировала значительной эффективности в лечении винных пятен. Однако есть данные о положительных результатах топического применения иммуномодулятора имиквимода 5 раз в неделю под окклюзию полиэтиленовой пленкой в течение 4 недель.
До изобретения лазеров радикальным методом лечения винных пятен являлась пересадка кожи. Эта операция, как и другие инвазивные вмешательства, имеет ограничения и несет в себе определенные риски.
Сегодня для лечения винных пятен активно применяется световая и лазерная терапия — IPL и Nd:YAG лазеры. Принцип такой терапии – избирательное разрушение патологических сосудов за счет их нагрева при поглощении гемоглобином световой или лазерной энергии. Данный вид терапии в большей степени подходит для ситуации, когда сосудистый дефект окончательно сформирован и нет возможности повлиять на него другими видами терапии. Разрушение сосудов приводит к выраженному и устойчивому эстетическому дефекту. Процедуры лазерной и световой терапии проводятся без нарушения целостности кожных покровов, хорошо переносятся и не требуют длительной реабилитации.
«Винные» пятна на коже
В раннем возрасте такие образования выглядят плоскими, розовыми, красными или пурпурными. Чаще всего они располагаются на лице и шее, но могут находиться на любых других участках кожи и слизистой. «Винные» пятна растут вместе с ребенком. Со временем они меняют цвет, утолщаются, а на поверхности появляются темные узелки. К сожалению, «винные пятна» никогда не исчезают сами по себе, они остаются с человеком на всю жизнь.
Почему появляются «винные» пятна?
Пока медицина не дала точного ответа, почему возникают врожденные «винные» пятна. Но можно выделить некоторые факторы, провоцирующие их образование:
Какую опасность несут в себе «винные» пятна?
«Винные» пятна, особенно те, которые находятся на лице, безусловно, в первую очередь ведут к психологическим и социальным трудностям. У ребенка с подобным образованием развивается заниженная самооценка, в дальнейшем он может испытывать серьезные проблемы в общении. Человеку с «винным» пятном на лице сложнее устроить свою личную жизнь, найти высокооплачиваемую работу и продвигаться по службе.
Между тем, «винные» пятна не так невинны, как кажется, они могут нести большую опасность:
Как избавиться от «винных» пятен?
Еще совсем недавно «винные» пятна либо не лечились, либо врачи прибегали к хирургическому вмешательству (пересадке кожи) — весьма травматичной и опасной процедуре, так как при опухолевой природе пятна его оставшиеся клетки могли преобразоваться в злокачественные.
Важно понимать, что на коже одного и того же человека могут существовать несколько форм невуса самого разнообразного происхождения. Если вам проводили манипуляцию по поводу удаления одного «винного» пятна, то остальные образования на теле могут иметь другое происхождение, они должны быть изучены отдельно.
При обращении по поводу невусного образования процесс диагностики начинается с осмотра. Врач фиксирует размеры пятна, его форму, точно описывает расположение винных пятен, участие в процессе волосяных фолликулов и многое другое. Если возникают сложности в диагностике – проводится ряд дополнительных исследований.
Методы лечения «винных» пятен
В прошлом для лечения «винных пятен» применялись такие методы как рентгенотерапия, криотерапия и склерозирование. Они не только не давали результата, но и оставляли рубцы и шрамы.
Для полного избавления от «винного» пятна необходимо несколько процедур. Результат зависит от его размера: чем пятно больше, тем ниже процент результативности, т.е. кожа только осветляется. Между тем, во время сеанса улучшается питание тканей, микроциркуляция крови, увеличивается насыщаемость кислородом. Особо стоит отметить, что, как подтвердили научные и клинические исследования, количество осложнений и сроки лечения с использованием лазерного света уменьшаются на 30%.
Если Вы столкнулись с такой неприятной проблемой, как «винные» пятна, не стоит затягивать, ведь чем раньше начать лечение, тем оно будет эффективнее. В клинике «Альтермед» мы поможем решить этот вопрос максимально быстро и результативно: высококвалифицированные специалисты при помощи новейшего медицинского оборудования творят настоящие чудеса!
Лечение данной проблемы осуществляется в филиалах:
Цены на услуги:
Гемангиома 1-2 мм2 (до 10), за 1 единицу (на аппарате Harmony XL)
Что такое капиллярная мальформация? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сафина Динара Адхамовича, детского хирурга со стажем в 13 лет.
Определение болезни. Причины заболевания
Медицина 18-го века носила описательный характер, поэтому многие медицинские заболевания сравнивали с продуктами или бытовыми вещами. Например, младенческую гемангиому в медицинской литературе прошлого описывали как «клубничную гемангиому» — «strawberry hemangioma».
По такому же принципу, из-за сходства с цветом красного вина, получило своё название и «винное пятно» — «portwine stain», или сокращённо PWS. Данный термин до сих пор используется в западной медицинской литературе, в том числе и в научной.
Термин «капиллярная ангиодисплазия» наиболее распространён в отечественной медицинской литературе. В переводе с древнегреческого языка он означает неправильное формирование сосудов. По сути, такой термин включает более широкий круг заболеваний, сопровождающихся различными патологиями капилляров.
Невус Унна — это капиллярные пятна, возникающие на коже у новорождённых в области лба, между бровей, верхних век, носа, верхней губы и затылка. Данные пятна появляются из-за внутриутробного сдавления кожи между крестцом матери и костями черепа ребёнка. Капилляры за счёт длительного давления становятся более широкими и распластанными, но постепенно тонус капиллярной стенки нормализуется и цвет становится менее интенсивным.
Пламенеющий невус — устаревшее название капиллярной мальформации. Данное название болезни появилось из-за ярко-красной окраски некоторых пятен, похожих на цвет пламени. Сейчас такой термин не используется.
Симптомы капиллярной мальформации
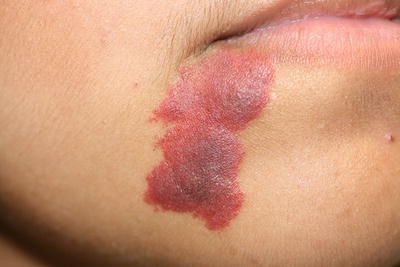
Для капиллярной мальформации характерно наличие пятна от бледно розового до фиолетового цвета. Располагается пятно на уровне кожи, иногда возвышается над ней в виде «булыжной мостовой».
Интенсивность цвета может меняться в течение дня, к примеру утром светлее, вечером темнее. Яркость пятна повышается при подъёме температуры тела или окружающей среды, во время физической нагрузки или кормления ребёнка. Но эти изменения носят обратимый характер: когда воздействие раздражающего фактора прекращается, пятно приобретает свой обычный цвет.
По размеру мальформация бывает разной: от небольшого пятнышка до обширного пятна, которое занимает половину лица, шеи, туловища, распространяется на руки и ноги. Причём это может быть как сплошное пятно, так и мозаичное, с участками здоровой непоражённой кожи.
При расположении капиллярной мальформации на туловище или конечностях пятно, как правило, имеет бледно розовый цвет. С течением времени такая мальформация светлеет или наоборот темнеет до фиолетового цвета. Чаще такое происходит с пятнами на коже ног.
По мере взросления цвет и размер капиллярной мальформации медленно меняются. Как правило, с возрастом пятно темнеет, становится розовым или красным.
Поскольку капиллярная мальформация расположена в дерме и не имеет тенденцию к разрастанию, основной жалобой пациента будет стойкий косметический дефект, который может спровоцировать развитие депрессии и навязчивых состояний.
Патогенез капиллярной мальформации
Такие генетические изменения не связаны с передачей по наследству. Эти мутации возникают на ранних этапах образования и развития эмбриона.
При сочетании капиллярной мальформации с другими патологиями наблюдаются изменения в других генах:
При врождённой геморрагической телеангиэктазии — синдроме множественных сосудистых мальформаций — в зависимости от типа определяются изменения в трёх генах:
Нарушение закладки капилляров в дерме приводит к появлению расширенных сосудов. Выдвигались теории о том, что иннервация таких сосудов нарушается, особенно при расположении пятна на лице — в зоне иннервации тройничного нерва. Однако при расположении пятна на других участках тела признаки нарушения иннервации не наблюдаются.
Классификация и стадии развития капиллярной мальформации
Хотя классификация ISSVA удобна в использовании, она не отображает всю полиморфность капиллярных мальформаций. Её следует дальше структурировать и дополнять.
Осложнения капиллярной мальформации
Кровотечение как осложнение не характерно для капиллярной мальформации из-за небольшого диаметра патологических сосудов. При порезе или другом повреждении кожи в области капиллярной мальформации не будет сильного кровотечения, оно остановится самостоятельно. Но следует помнить, что частое травмирование кожи, например при бритье, может спровоцировать появление кожных аденоматозных эпителиодных узелков на поверхности мальформации.
Диагностика капиллярной мальформации
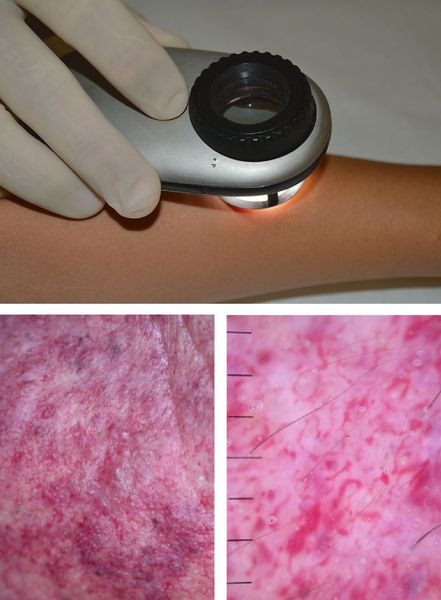
Одним из методов обследования, которые позволяют достоверно визуализировать капиллярную мальформацию, является дерматоскопия — визуальный осмотр кожи через прибор с большим увеличением.
МРТ позволяет определить наличие сосудистого компонента в мягких тканях. В случае простой капиллярной мальформации такие изменения незначительны, поэтому информативность такого исследования минимальная. Учитывая, что у детей младшего возраста это исследование проводится под наркозом или седацией, рутинно выполнять МРТ детям не рекомендуется. Показаниями к МРТ служат: сочетанные формы сосудистых мальформаций и синдромальные формы заболевания, например синдром Штурге — Вебера.
Проведение КТ или МСКТ (мультиспиральной КТ) обязательно при подозрении на распространение патологических процессов на костные структуры, которые сопровождаются их утолщением или деформацией. При сочетанных сосудистых аномалиях и подозрении на проникновение патологических сосудов в костные структуры следует проводить МСКТ с контрастированием. Без введения контраста КТ не информативна.
Чем отличается младенческая гемангиома от капиллярной мальформации?
Гемангиома — это доброкачественная сосудистая опухоль, которая развивается после рождения ребёнка, способна расти и постепенно исчезать. Тогда как капиллярная мальформация — это врождённая сосудистая аномалия, которая появляется уже при рождении. Для неё не характерен пролиферативный рост, отмечается постепенное изменение в цвете.
Иногда гемангиомы возникают при рождении, например врождённые или младенческие гемангиомы. Чтобы отличить их от капиллярной мальформации, ребёнка с сосудистой патологией нужно показать профильному специалисту.
Лечение капиллярной мальформации
Лазерное излучение затрагивает верхние слой капилляров, при котором происходит резкий нагрев эритроцитов. В результате капилляр либо разрывается, либо резко сужается.
Лазерную терапию можно начинать в любом возрасте, но оптимальнее — с 1-го месяца жизни. Если лечение проводится под наркозом, лазерную обработку выполняют в среднем три раза в год, но не больше четырёх. Считается, что для успешной социализации в обществе нужно достичь максимального результата лечения до начала обучения в школе.
Лазерное лечение имеет свои осложнения : временные (обратимые) и постоянные (необратимые). Все они возникают из-за теплового воздействия лазерного излучения на ткани.
Отёк, покраснение и «синячки» относятся к временным осложнениям. Они свидетельствуют об эффективности проведённой процедуры и проходят, как правило, через 7-10 дней после лечения.
Другим аппаратным методом лечения является IPL — intensivepulselight, т. е. интенсивный импульсный свет. В отличие от лазера, IPL представляет широкополосный свет. По сути, это мощная лампа, для отсечения ненужных диапазонов которой используют специальные фильтры. Такая технология часто используется в косметологии для лечения кожных заболеваний, в том числе для лечения капиллярной мальформации.
До появления лазерных технологий основным методом лечения винных пятен было хирургическое удаление изменённой кожи с пластической коррекцией образовавшегося дефекта. Проводились многочасовые травматичные операции, которые часто оставляли уродующие шрамы, причинявшие больший дискомфорт, чем само пятно.
Склерозирование — ведение лекарственного препарата (склерозанта) через укол — используется при лечении комбинированных мальформаций, например капиллярно-венозной. В лечении простых винных пятен этот метод не используется из-за отсутствия полости, в которую нужно ввести препарат.
Помимо прочего, сейчас проводятся экспериментальные работы по использованию препарата сиролимуса в качестве системной и местной терапии, но пока широкого применения этот метод не получил.
Прогноз. Профилактика
Специфической профилактики для предупреждения капиллярной мальформации нет. Это врождённый порок развития. У каждого такого пятна есть свои особенности: количество и распределение сосудов в толще кожи, диаметр просвета и преобладание одного типа сосудов над другим. Чтобы лечение было эффективным, врач должен учесть эти нюансы, так как вместе они создают особенности кровоснабжения внутри каждой мальформаций. Иногда доктору удаётся выявить «питающие» сосуды, которые стали причиной неэффективности лазерной коррекции.
Моноизлучение лазеров также имеет свои особенности — определённая длина волны лучше воздействует только на определённую цель. Оператор не может изменить длину волны, но может путём изменения мощности и ширины импульса обработать другие слои кожи. Как показывает опыт, сложнее устранить мелкие капилляры, расположенные у поверхности кожи.