Что такое пдг при эко
Применение преимплантационной генетической диагностики возможно исключительно в рамках программы ЭКО. В свое время ПГД стало настоящим прорывом в области вспомогательных репродуктивных технологий. Возможность определять генетические нарушения на стадии доимплантационного развития – шанс значительно повысить эффективность лечения бесплодия и достигнуть главной цели – рождения здорового ребенка.
Подробнее о ПГД
Преимплантационная генетическая диагностика или тестирование (ПГТ) представляет собой анализ генетических патологий эмбриона до переноса в полость матки. Исследование проводится на самом раннем этапе развития — на этапе, когда возраст эмбриона всего несколько дней.
Благодаря ПГТ возможно свести риск переноса эмбриона с генетическими аномалиями к минимуму. А главным преимуществом ПГД является то, что она проводится еще до наступления беременности.
В зависимости от цели и методов исследования выделяют два основных вида ПГД:
Так отклонения от нормального числа хромосом могут приводить к тяжелым болезням, таким как синдром Дауна (трисомия 21), синдром Патау (трисомия 13), синдром Эдвардса (трисомия 18).
ПГД моногенных дефектов проводится для случаев, когда у супругов имеется высокий генетический риск тяжелого наследственного заболевания, связанного с мутациями определенного гена. К наследственным заболеваниями, в отношении которых осуществляется ПГД относятся муковисцидоз, фенилкетонурия, адреногенитальный синдром, врожденный поликистоз почек, нейрофиброматоз, гемофилия, мышечная дистрофия Дюшенна, спинальная амиотрофия и многие другие генные болезни в тех случаях, когда супруги обследованы и имеют заключение молекулярно-генетического исследования.
В каких случаях врач рекомендует ПГД
ПГД — это реальная возможность рождения ребенка для:
женщин старше 35 лет;
супружеских пар после неоднократных неудачных попыток ЭКО;
мужчин с тяжелыми нарушениями сперматогенеза (единичные сперматозоиды, высокий процент аномальных сперматозоидов и т. д.);
женщин с привычным невынашиванием в анамнезе (особенно в случаях прерывания беременности на ранних сроках);
супружеских пар с высоким генетическим риском (семейные случаи наследственных заболеваний, аномалии кариотипа).
ЭКО с ПГД
ПГТ включается в программы ЭКО для скрининга эмбриона по ряду параметров. Диагностику проводят до переноса эмбриона будущей маме, то есть до наступления беременности — в этом принципиальное отличие метода от других видов скрининга на хромосомные и генетические нарушения.
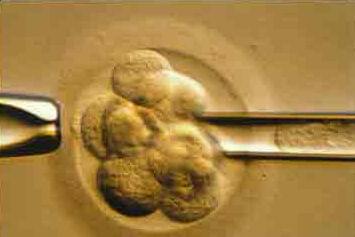
В программе ЭКО у будущих родителей производят забор яйцеклеток и сперматозоидов, а затем в лабораторных условиях осуществляется оплодотворение. Получаются эмбрионы культивируют в специальной среде, затем отбирают лучшие и переносят в полость матки пациентки. ПГТ проводится после завершения культивирования. У эмбриона забирается несколько клеточек трофэктодермы (верхней оболочки) и отправляется на исследование в лабораторию.
Наша лаборатория находится в Краснодаре, таким образом мы не транспортируем биоматериал на дальние расстояние и не подвергаем риску.
В результате такого генетического тестирования значительно повышаются шансы на успешный протокол ЭКО и беременность. Также в ходе исследования мы имеем возможность определить пол будущего малыша.
Как и когда проводится ПГД?
Проведение преимплантационной генетической диагностики включает 2 этапа:
получение клеток от эмбрионов с помощью специального оборудования, которое является безопасным для развивающихся эмбрионов;
исследование полученного материала в генетической лаборатории.
Забор клеток для ПГД, как правило, проводится на 5-е сутки развития, на стадии бластоцисты. Именно в этот период у эмбриона уже достаточно много клеток, и, соответственно, ДНК для анализа, что позволяет получать более достоверные и надежные результаты диагностики.
Для принятия решения о необходимости проведения преимплантационной диагностики проконсультируйтесь с Вашим врачом-репродуктологом!
Центр ЭКО в Рязани
Клиника «Центр ЭКО» в городе Рязань предоставляет медицинские услуги, связанные с искусственным оплодотворением и планированием семьи. Мы специализируемся на диагностике и лечении наиболее тяжелых форм женского и мужского бесплодия.
В клинике «Центр ЭКО» применяют методы вспомогательных репродуктивных технологий: ЭКО, ИКСИ, суррогатное материнство, донорство ооцитов и спермы. В нашей клинике используются самые лучшие методики, которые используют центры экстракорпорального оплодотворения.
Почему пациенты выбирают «Центр ЭКО»?
Клиника «Центр ЭКО» оснащена лечебно-диагностическим оборудованием, соответствующим всем мировым стандартам центров планирования семьи и репродукции. Это позволяет специалистам нашей клиники проводить полное обследование наших пациентов.
Новейшее оборудование эмбриологической лаборатории обеспечивает высокую эффективность протоколов ЭКО. Проведение анализов и необходимых исследований позволяет нашим врачам назначать оптимальные курсы лечения для семейных пар.
«Центр ЭКО» – хорошая клиника, в которой процент положительных ЭКО находится на уровне мировых центров экстракорпорального оплодотворения.
Популярные программы «Центр ЭКО»
ЭКО по ОМС
Наша клиника проводит лечение бесплодия бесплатно в рамках программ фонда ОМС.
«Центр ЭКО» Рязань предлагает будущим мамам программы ведения беременности, одноплодной и многоплодной: стандартные и после ЭКО, комплексные на три триместра и отдельно по триместрам.
Отзывы пациентов
Помощь пациенту
Спермограмма укажет на возможную причину бесплодия у мужчин.
Простая и эффективная процедура, позволяющая устранить проблему бесплодия.
Суррогатное материнство поможет стать родителями в случае тяжелых форм бесплодия.
Скачать базы доноров:
«Центр ЭКО» поможет победить бесплодие
Высочайший профессионализм врачебного состава, наличие современной аппаратуры, использование наиболее эффективных методов ВРТ позволяет каждой семье, которая обратилась в нашу клинику, стать счастливыми родителями. Если вы хотите записаться на индивидуальную консультацию, заполните соответствующую форму на сайте или позвоните нам по телефону.
г. Рязань, ул. Интернациональная, д. 18, тел. +7 (491) 243-40-31


пн-пт с 9.00 до 20.00
ПГД эмбриона при ЭКО. 5 простых шагов к рождению здорового ребенка
Современная генетика является основным помощником в репродукции человека. Цель которой — рождение генетически здорового ребенка без хромосомных патологий.
Преимплантационному генетическому тестированию (ПГТ) уделяется большое внимание на этапе переноса эмбриона в полость матки. Для полной оценки не ограничиваются только морфологическим отбором, а проводят полную диагностику.
Анализ ПГД эмбриона — как проходит
Преимплантационное генетическое тестирование проводится с целью определить наличие или отсутствие наследственных патологий и хромосомных аномалий у эмбриона. Существует три разновидности проведении исследования:
Аномальное число хромосом у анеуплоидной зиготы наблюдается в 70 % случаев. Чтобы шансы на успех ЭКО увеличились медицинские клиники рекомендуют проведение тестирования количественных хромосомных изменений ПГТ-А, как неотъемлемого этапа подготовки эмбриона перед имплантацией. Помимо основного генетического здоровья, это исследование позволяет установить пол будущего ребенка, резус-фактор.
Диагностика ПГТ-СП установит неправильные структурные соединения или разрывы одной или нескольких хромосом. Процедура позволяет снизить риск выкидыша в первом триместре. Процедура не приносит вреда эмбриону. До завершения процедуры исследований эмбрионы замораживают. Риск повреждения зародыша составляет менее 1%.
Проверка эмбриона на моногенные заболевания выявляет нарушения и мутации в последовательности ДНК одного гена. ПГТ-М устанавливает наличие амиотрофии, гемофилии, муковисцидоза и других опасных заболеваний. Исследования проводят до эстракорпорального оплодотворения на нескольких клетках эмбриона.
Для назначения проведения исследований учитываются такие показания:
ПГД эмбриона — где сделать?
Обычно при обращении в специализированную клинику родители проходят консультацию с лечащим врачом-репродуктологом. В процессе разговора обсуждается предыдущий опыт беременности, а также анамнез пациентов.
Перед началом программы ЭКО врач формирует список необходимых анализов по показаниям партнеров, в том числе и ПГТ. Перед исследованием партнеры сдают анализ крови на кариотип, определяющий геном партнеров и выявляет несоответствия в количественном составе и структуре хромосом.
После завершения интерпретации данных анализа специалисты подготавливают заключение для врача-репродуктолога и пациентов. Консультация генетика необходима для получения схемы проведения обследования и определения способа исследования. Необходимость сдачи дополнительных анализов выявляется на основании медицинских показаний.
После консультаций с врачами в клинике, можно сделать ПГТ своих эмбрионов непосредственно в самой лаборатории.
Если клиника, в которой вы наблюдаетесь не работает с генетической лабораторией Медикал Геномикс, вы можете провести исследование своих эмбрионов напрямую.
5 простых шагов взаимодействия с лабораторией:
Зачем делать ЭКО с ПГД эмбриона:
ЭКО методом NGS.
Плюсы метода Секвенирование следующего поколения является наиболее совершенным методом генетического тестирования на сегодняшний день. В процессе анализируются 23 пары хромосом. Исследование позволяет установить наличие хромосомных нарушений с большой точностью.
Использование лазера позволяет взять биопсию клеток на 5-м дне жизни эмбриона. В этот период зародыш наращивает общую массу и не имеет деление клеток по функции, что позволяет взять материал для анализа без повреждения. На сегодняшний день совершенно четко прослеживается зависимость между возрастными характеристиками пациентов и количеством генетических патологий.
Вероятность проявления отклонений у эмбриона составляет 75 % для женщин в возрасте 40 лет. Шанс наступления беременности без ПГТ составляет менее 50%. Для повышения этого показателя используют полную диагностику ПГТ.
При наличии здоровых эмбрионов клиника приступает ко второму этапу программы ЭКО и осуществляет перенос.
Если у вас остались вопросы по взаимодействию напрямую с генетической лабораторией, пожалуйста, свяжитесь с менеджером 8 800 35-05-145
ООО «Медикал Геномикс» Лицензия № ЛО-69-01-002086 от 06.10.2017
Юр. адрес: г. Тверь, ул. Желябова, 48
ООО «Лаб-Трейдинг», ИНН: 6950225035, ОГРН: 1186952017053, КПП:695001001
Юр. адрес: г. Тверь, ул. 1-Я За Линией Октябрьской Ж/Д, 2, оф. 22
Преимплантационный генетический анализ эмбрионов
Каждая из 100 триллионов клеток в организме человека (за исключением красных кровяных клеток) содержит весь человеческий геном. Хромосомы – это струноподобные элементы внутри ядра (в центре) каждой клетки вашего тела. Они содержат генетическую информацию, ДНК. Ген занимает определенное место на хромосоме. В норме, есть 23 идентичных пары хромосом (2 метра ДНК) в каждой клетке, в общей сложности 46 хромосом. Каждый партнер во время оплодотворения обычно предоставляет 23 хромосомы. Если яйцеклетка или сперматозоид имеют аномальную упаковку хромосом, эмбрион, который они создают, также будет иметь хромосомные аномалии. Иногда это связано с перестройкой хромосом, или недостатком части хромосомы. В некоторых случаях есть отсутствующие хромосомы, или дополнительная хромосома (анеуплоидии), ведущие к наследственным заболеваниям. Любой эмбрион, в котором отсутствует хромосома (моносомия) перестанет расти до имплантации (фатальная аномалия). Если анеуплоидии включают хромосомы 13, 18, 21, Х или Y, беременность может дойти до родов. Наиболее распространенной из этих несмертельных аномалий является трисомия 21, или синдром Дауна, при которой присутствует дополнительная 21-я хромосома. Другие включают синдром Тернера у женщин и синдром Клайнфельтера у мужчин.
История преимплантационной генетической диагностики (ПГД)
Первые живорождения после ПГД были зарегистрированы в Лондоне в 1989 году. Две двойни девочек-близнецов родились от пяти пар с риском передачи связанного с Х-хромосомой заболевания. В настоящее время с помощью методов генетического анализа или ПГД могут быть обнаружены около 90% аномальных эмбрионов. Не все хромосомные или генетические заболевания могут быть определены этими процедурами, так как в ходе одной процедуры может быть диагностировано только ограниченное число хромосом. Многочисленные исследования на животных и некоторые исследования на человеке показывают, что микрохирургия эмбриона (биопсия), необходимая для удаления клеток, не влияет на нормальное развитие ребенка. Эта процедура, однако, была выполнена относительно небольшому числу пациентов во всем мире, поэтому точные негативные последствия, если таковые имеются, неизвестны. Несмотря на то, что после генетического анализа для выявления анеуплоидии всем мире на сегодняшний день было рождено уже много детей, эта процедура все еще относительно нова. В исследованиях на животных не было обнаружено никаких очевидных проблем и предварительные данные с эмбрионами человека позволяют предположить справедливость этого вывода. В исследовании, проведенном в Университетском колледже Лондона, исследователи недавно рассмотрели 12 преимплантационных эмбрионов с новой техникой, которая сочетает в себе амплификацию всего генома (WGA) и сравнительную гибридизацию генома (CGH). В результате в 8 из 12 изученных эмбрионов были обнаружены значительные хромосомные аномалии. Это может объяснить, почему люди имеют в лучшем случае 25% шансов на достижение жизнеспособной беременности в месяц при естественном зачатии.
Как передаются по наследству генетические заболевания
В диаграммах ниже, D или d представляет дефектный ген, а N или n представляет нормальный ген. Мутации не всегда приводят к болезни.
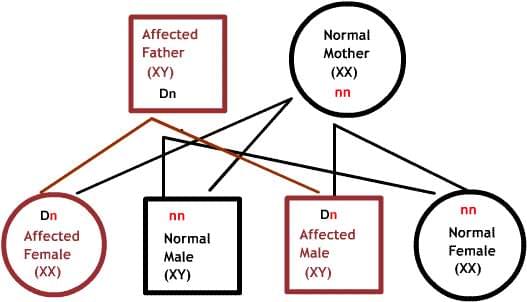
Доминантные заболевания:
Один из родителей имеет один дефектный ген, который доминирует над своей нормальной парой. Так как потомки наследуют половину своего генетического материала от каждого из родителей, есть 50% риск наследования дефектного гена, и, следовательно, заболевания.
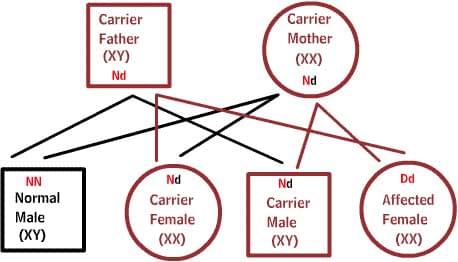
Рецессивные заболевания:
Оба родителя являются носителями одного дефектного гена, но при этом имеют нормальную пару гена. Для наследования заболевания необходимы две дефектных копии гена. Каждый потомок имеет 50% шанс быть носителем, и 25% шанс унаследовать заболевание.
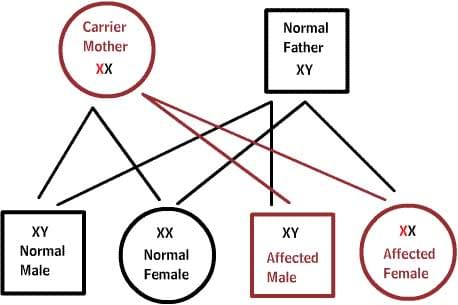
X-сцепленные заболевания:
Нормальные женщины имеют XX хромосомы, а нормальные мужчины XY. Женщины, которые имеют нормальный ген на одной из Х-хромосом, защищены от дефектного гена на их другой Х-хромосоме. Однако, у мужчины отсутствует такая защита в связи с наличием только одной Х-хромосомы. Каждый мужской потомок от матери, которая несет в себе дефект, имеет 50% шанс унаследовать дефектный ген и заболевание. Каждый женский потомок имеет 50% шанс быть носителем, как и ее мать. (на рисунке ниже X представляет нормальный ген а X представляет дефектный ген)
Возможные преимущества генетического анализа
Преимплантационная генетическая диагностика позволяет отобрать и перенести не измененные (хромосомно нормальные) эмбрионы, которые могут привести к большей частоте имплантации на эмбрион, сокращению потерь беременности и рождению большего числа здоровых детей. Генетическая диагностика предлагает парам альтернативу мучительному выбору по поводу того, чтобы прервать пострадавшую беременность после пренатальной диагностики, производимой путем амниоцентеза или биопсии ворсин хориона (CVS) на более поздних стадиях беременности. Почти все генетически связанные заболевания, которые могут быть диагностированы в перинатальном периоде либо амниоцентезом или CVS, могут быть обнаружены и ПГД. Процедура должна уменьшить психологическую травму для пар, которые несут повышенный риск генетических заболеваний для потомства.
Преимущества преимплантационной генетической диагностики (ПГД) могут включать в себя:
Возможные риски генетического анализа
Кандидаты для биопсии эмбриона и ПГД
Кандидаты для биопсии эмбриона и ПГД включают в себя:
Пары с повторными неудачами ЭКО.
Используемые методы
Для анализа на наличие генетических дефектов эмбриона, из него необходимо удалить либо первое полярное тельце из неоплодотворенной яйцеклетки и/или 1 или 2 клетки от каждого эмбриона. Это называется биопсией яйцеклетки или эмбриона и обычно делается перед тем, как происходит оплодотворение, или через 3 дня после оплодотворения. Биопсия на 6-10 клеточной стадии не оказывает отрицательного влияния на преимплантационное развитие. На этом этапе каждая клетка имеет полный набор хромосом. Обычно из эмбриона удаляется только одна клетка, так как ожидается, что будут одинаковыми со всеми другими клетками в эмбрионе. Иногда необходимо удалить вторую клетку из эмбриона, например, если сигнал в первой не обнаружен. Для диагноза предрасположенности с помощью первого и второго полярных телец, как показателей генетического статуса яйцеклетки, используется анализ методом FISH. Недостатком анализа полярных телец заключается в том, что он не принимает во внимание отцовские анеуплоидии.
Анализ биопсированной клетки использует один из двух методов:
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Предимплантационная диагностика
Содержание
ЭКО является не только высокоэффективным методом лечения бесплодия, но и вспомогательным методом диагностики многих наследственных заболеваний до наступления беременности.
ПГД — это проверка эмбриона, полученного с использованием экстракорпорального оплодотворения (ЭКО) на наличие генетических аномалий до его имплантации в полость матки. В этом случае возможно отобрать здоровые эмбрионы еще до стадии переноса.
Настоящая технология применяется почти 30 лет, и с каждым годом ее востребованность растет вместе с увеличением количества женщин, желающих родить после 35 лет. Манипуляция выполняется только при ЭКО, не предоставляет угрозы для женщины и не влияет на будущую беременность. Во время естественного зачатия провести такое исследование невозможно, но как альтернативный метод проводят пренатальную диагностику.
Процедуру проводят не всем, только, когда известно, что родители либо болеют, либо носители моногенного заболевания. Таким образом, можно определить, унаследует ли ребенок хромосомные патологии от родителей или нет. У пар, страдающих бесплодием, проводят не тестирование, а скрининг, поэтому потребность в таком исследовании небольшая.
Обследование выполняется для исключения мутаций или несбалансированной хромосомной перестройки. Перенос недиагностированных бластоцист не проводится.
В настоящее время известно более 40 моногенных генетических заболеваний. Самые распространенные:
Типы ПГД
ПГС – преимплантационный генетический скрининг.
ПГТ – преимплантационное генетическое тестирование – то же самое, что и диагностика. Под диагностикой понимают анализ методом FISH по определенному числу хромосом, а под тестированием – методом CGH/NGS с диагностикой всех хромосомных пар.
Несколько типов ПГТ исследований:
ПГТ-А – анализ анеуплоидий выявляет лишние или недостающие хромосомы в клеточном ядре, то есть направлен на выбор бластоцист с нормальным количеством хромосом. Он позволяет быстрее получить желаемую беременность (повышает шансы до 70-75%) и избежать переноса анеуплоидов, например, с синдромом Дауна.
ПГТ-М – тестирование на наличие наследственных болезней. Диагностика проводится только на выявление конкретной патологии, поэтому необходима дополнительная диагностика родителей для уточнения, в каком участке гена могла произойти мутация. Данный тип исследования гарантирует отсутствие конкретного дефекта, но не дает гарантии на отсутствие других нарушений в геноме.
ПГТ – SR – тестирование на наличие специфических перестроек в их ДНК, которые так же могут приводить к разным заболеваниям и передаваться по наследству.
Показания к проведению
Преимплантационное обследование рекомендуется парам с рисками передачи известных хромосомных аномалий своим детям. Наличие показаний для осуществления ПГД первоначально определяет репродуктолог, а решение о целесообразности такого исследования принимает врач-генетик. Оно может быть проведено в протоколе экстракорпорального оплодотворения за свой счет. Противопоказаний к проведению нет.
Примерами распространенных заболеваний могут служить:
Делать ли ПГД?
Преимплантационное тестирование может потребоваться в следующих случаях:
По желанию пар можно сделать ПГД эмбриона на:
Супружеские пары, которые не могут забеременеть естественным путем, получают консультацию генетика. Специалист при необходимости назначает анализы с целью определения кариотипа и дает индивидуальные рекомендации относительно необходимости проведения ПГД перед переносом.
ПГД эмбриона цена
Биопсия
Биопсия трофэктодермы 1 эмбриона17 000Биопсия трофэктодермы 2 эмбриона21 000Биопсия трофэктодермы 3 эмбриона25 000Биопсия трофэктодермы 4 эмбриона29 000Биопсия трофэктодермы 5-8 эмбрионов33 000Биопсия трофэктодермы 9-12 эмбрионов37 000Биопсия трофэктодермы 13 и более эмбрионов41 000Доплата за биопсию4000Криоконсервация, витрификация, хранение
Последующее хранение криоконсервированных эмбрионов (в год)10 000Криоконсервация (в т.ч. методом витрификации эмбрионов (бластоцист)) до 4 криотопов (хранение не включено, оплачивается отдельно)22 000Генетика
Техника проведения манипуляции
Предимплантационное обследование рекомендуется парам с рисками передачи известных хромосомных аномалий своим детям. Наличие показаний для осуществления ПГД первоначально определяет репродуктолог, а решение о целесообразности такого исследования принимает врач-генетик. Оно может быть проведено в протоколе экстракорпорального оплодотворения за свой счет. Противопоказаний к проведению нет.
С чего начинается ПГД?
Подготовка к лечебному циклу ЭКО с ПГД практически не отличается от обычного лечебного цикла ЭКО:
Сопутствующие риски и результаты исследования зависят от навыков и квалификации эмбриолога, проводящего биопсию. Такая процедура относится к высокотехнологичным и дорогим исследованиям. Поэтому предпочтительно сразу обращаться в крупные специализированные центры с возможностью проведения цитогенетического тестирования.
Результаты
По прошествии двух суток специалисты оценивают результаты и сопоставляют их с развитием соответствующего зародыша.
Если у него обнаружены отклонения, это означает обязательный отказ от переноса. В полость матки переносятся только те эмбрионы, у которых не было обнаружено патологий. Если исследование проводилось с цель рождения ребенка определенного пола (только по показаниям) или для предотвращения резус-конфликта, то подсаживаются соответствующие эмбрионы.
Схема ПГД применяется для конкретного случая своя. Если нарушение наследуется от женщины, то можно тестировать только полярные тельца. Можно также тестировать только бластомеры. Либо может проводиться последовательное изучение полярных телец, затем бластоцист. Какая именно схема будет применяться, определяется на консультации с врачом-генетиком.
Трофэктодерма: что это такое
В настоящее время предпочитают проводить биопсию трофэктодермы, а не забирать образцы еще не дифференцированной эмбриональной ткани. Такой подход позволяет увеличить жизнеспособность зародышей и минимизировать вред от манипуляции PGD.
Развитие эмбриона происходит по определенным закономерностям. После оплодотворения образуется зигота, которая начинает активно делиться, и количество зародышевых клеток растет в геометрической прогрессии. Продолжительность этого этапа до 3–4 суток. Затем происходит разделение клеток на 2 порции: наружную и внутреннюю. В толще эмбриональной клеточной массы формируется эксцентричная внутренняя полость – бластоцель, а достигшие этого этапа называются бластомерами. Трофэктодерма – наружный слой бластомера. Она является предшественником внезародышевых тканей, необходимых для нормальной имплантации эмбриона и последующего формирования плаценты. А внутренняя клеточная масса бластомера дает начало самому зародышу.
Внешний и внутренний листки бластоцисты имеют практически идентичный генный и хромосомный состав, поэтому информативность анализа трофэктодермы такая же высокая, как и при исследовании на более ранних этапах развития зародыша.
На какой день выполняют диагностику
На этапе подготовке к ЭКО у пар часто возникают вопросы: сколько делается ПГД и когда следует эмбриоперенос. Во многих клиниках, преимплантационная генетическая диагностика эмбрионов выполняется на 3 сутки. После оплодотворения яйцеклеток сперматозоидами в условиях эмбриологической лаборатории эмбрион развивается — клетки делятся. На третий день количество клеток достигает 6-8, что позволяет провести генетический анализ эмбриона без ущерба для дальнейшего развития зародыша.
В этот день происходит биопсия, то есть извлечение одного бластомера с помощью специальных микроинструментов. При стандартном протоколе без криоконсервации исследование выполняется за короткое время, так как эмбрион не может продолжать развиваться вне организма матери далее стадии бластоцисты (5-е сутки после оплодотворения). Пока выполняется генетическая диагностика, эмбрионы продолжают развиваться в соответствующей культуральной среде, после чего переносятся в полость матки на 5-е сутки развития. К этому времени эмбрион достигает стадии бластоцисты. Альтернативный подход – анализ ПГД в криоцикле. В этом случае биопсия производится на 5 день развития, а затем они подвергаются криоконсервации. Если в протоколе без верификации у эмбриологов остается не больше 48 часов для анализа, то в криоцикле специалист в течение месяца проводит генетическую диагностику.
Практика разобщённого цикла по сравнению со стандартным протоколом без криконсервации характеризуется: меньшим риском гиперстимуляции, большим количеством материала и временем для анализа, а также менее травматичной для эмбриона процедурой биопсии. В зависимости от вида протокола ЭКО специалисты индивидуально выбирают сроки проведения ПГС.
Используемые методы ПГД
У каждого метода свои преимущества и недостатки. Основные различия связаны с хромосомным числом, точностью результата и ценой процедуры.
При исследовании моногенных заболеваний применяются методы на основе ПЦР. Полимеразная цепная реакция многократно и избирательно копирует определенный геномный сегмент, который содержит ген для его дальнейшего исследования.
ПГД эмбриона: за и против
Преимущества
Сегодня такое обследование является альтернативным способом снижения вероятности беременности больным плодом и рождения ребёнка с генетическим заболеванием. Необходимо учитывать, что ПГД не может быть полной заменой пренатальной диагностики.
Преимущества тестирования:
Стоит подчеркнуть, что когда женщины, находящиеся в старшей возрастной группе (40+) принимают решение зачать ребенка с помощью ЭКО, то диагностика генетических нарушений является самым разумным подходом, позволяющим повысить шансы на здоровое потомство.
Риски
Основные недостатки методики:
— Возможность повреждения эмбриона при недостаточной квалификации врача (менее 1%).
— Получение ложноотрицательных и ложноположительных результатов при наличии у зародыша клеточного мозаицизма (состояние, при котором в организме присутствуют клетки с 2 и более вариантами кариотипа, при этом, чаще всего, один пул клеток содержит нормальный кариотип, а другие – «патологический»). При использовании современного цитогенетического теста такой риск существенно снижается (не более 10%).
— Длительность анализа ведет к откладыванию момента эмбриопереноса и использованию криоконсервации. Однако эмбриологи утверждают, что процедуру следует выполнять с последующей витрификацией. Это не только позволяет осуществить доскональное тестирование, но и осуществить перенос в естественном цикле, что значительно снизит нагрузку на женский организм и создает условия, максимально близкие к естественному оплодотворению.
— Высокая стоимость методики. Ее проведение ощутимо повышает стоимость протокола ЭКО.
— Необходимость прохождения лечебного цикла ЭКО при генетических заболеваниях родителей.
ПГД – это сложнейшая манипуляция по изъятию у бластомера нескольких клеток, которая должна быть проведена специалистом, прошедшим специальную подготовку и имеющим опыт осуществления таких исследований. Во всем мире возможность проведения такого обследования ограничивается стоимостью.
Цены в Санкт-Петербурге приблизительно одинаковы во всех клиниках, так как само тестирование выполняется ограниченным числом лабораторий, которые имеют необходимое оборудование и обученный персонал. Разница между клиниками в наличии эмбриологов, умеющих проводить биопсию бластомеров.