Что такое метаболический синдром? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чернышев А. В., кардиолога со стажем в 26 лет.
Определение болезни. Причины заболевания
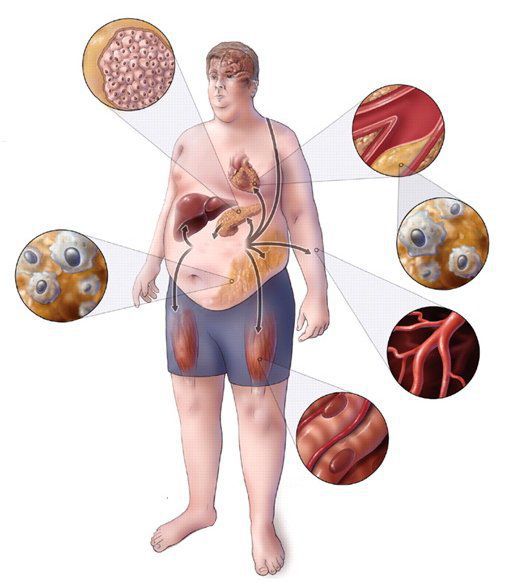
Метаболический синдром (синдром Reaven) представляет собой симптомокомплекс, сочетающий в себе абдоминальное ожирение, инсулинорезистентность, гипергликемию (повышенное содержание глюкозы в крови), дислипидемию и артериальную гипертензию. Все эти нарушения связаны в одну патогенетическую цепь. Кроме того, такой синдром часто сочетается с гиперурикемией (избытком мочевой кислоты в крови), нарушением гемостаза (свёртываемости крови), субклиническим воспалением, синдромом обструктивного апноэ-гипопноэ сна (остановкой дыхания во сне). [4]
Метаболический синдром – хроническое, распространённое (до 35% в российской популяции), полиэтиологическое заболевание (возникающее по многим причинам), в котором главная роль принадлежит поведенческим факторам (гиподинамия, нерациональное питание, стресс). Имеет значение также наследственная предрасположенность к артериальной гипертензии, атеросклероззависимым заболеваниям и сахарному диабету второго типа. [5]
Практикующим врачам важно выделять группу риска метаболического синдрома. К данной группе относятся пациенты с начальными признаками заболевания и его осложнениями: артериальная гипертензия, углеводные изменения, ожирение и повышенное питание, ишемическая болезнь сердца, атеросклеротические заболевания периферических и мозговых артерий, нарушение пуринового обмена, жировая болезнь печени; синдром поликистозных яичников; постменопаузальный период у женщин и эректильная дисфункция у мужчин; гиподинамия, злоупотребление алкоголем, табакокурение, наследственная отягощенность по сердечно-сосудистым и обменным заболеваниям. [3] [7]
Симптомы метаболического синдрома
Клинические проявления метаболического синдрома соответствуют симптомам его составляющих:
Если изменения составляющих синдрома Reaven носят субклинический характер (что встречается довольно часто), то и течение заболевания носит асимптомный характер.
Патогенез метаболического синдрома
Инсулинорезистентность — первопричина развития метаболического синдрома. Представляет собой нарушение утилизации глюкозы в органах-мишенях (поперечнополосатой мускулатуре, липоцитах и печени), связанное с дисфункцией инсулина. Инсулинорезистентность уменьшает усвоение и поступление в клетки скелетной мускулатуры глюкозы; стимулирует липолиз и гликогенолиз, что приводит к липидным и углеводным патологическим изменениям. Кроме того, инсулинорезистентность усиливает секрецию инсулина, в результате чего возникает компенсаторная гиперинсулинемия и активация эндокринных систем (симпатоадреналовой, ренин-ангиотензин-альдостероновой) с формированием артериальной гипертензии, дальнейшим нарушением метаболических процессов, гиперкоагуляции, субклинического воспаления, дисфункции эндотелия и атерогенеза. Эти изменения, в свою очередь, способствуют усилению инсулинорезистентности, стимулируя патогенетический «порочный круг».
Классификация и стадии развития метаболического синдрома
Чёткой классификации и стадийности метаболического синдрома не существует. Его деление некоторыми авторами на полный, включающий все составляющие синдрома, и неполный представляется необоснованным. Несмотря на это, выраженность симптомов, количество компонентов синдрома Reaven и наличие осложнений оказывают влияние на стратификацию риска и выбор тактики лечения у конкретного пациента. Для этого следует учитывать:
В зависимости от индекса массы тела (ИМТ), который рассчитывается делением веса (кг) на рост (м 2 ), классифицируются следующие типы массы тела (МТ):
Второй тип ожирения является более патогенным в плане риска возникновения сердечно-сосудистых заболеваний и сахарного диабета. Это связано с ожирением внутренних органов, в том числе печени (висцеральное ожирение, неалкогольная жировая болезнь печени), снижением сатурации крови кислородом из-за перехода дыхания на грудной, поверхностный тип и эндокринной активностью висцеральной жировой ткани с патологическим изменением выработки адипокинов (лептин, грелин, адипонектин). Выявлена чёткая корреляция между увеличением абдоминальной жировой ткани и индекса массы тела с риском сопутствующих заболеваний. Считается, что риски начинают нарастать при увеличении окружности талии (ОТ) >80 см у женщин и 94 см у мужчин, а при ОТ >88 см и 102 см соответственно риск возрастает значительно.
Центральным патологическим звеном метаболического синдрома является изменение углеводного обмена. Концентрацию глюкозы оценивают в капиллярной крови (норма 1
жен. >1,2
Осложнения метаболического синдрома
Диагностика метаболического синдрома
Для диагностики метаболического синдрома необходимо выявить у пациента основной признак — абдоминальное ожирение по измерению ОТ (>80 см у женщин и >94 см у мужчин) и хотя бы два дополнительных критерия, которые включают в себя:
В клинических условиях нужно дифференцировать метаболический синдром от механического сочетания факторов риска, например артериальной гипертензии, избыточной массы тела без признаков абдоминального ожирения и повышения уровня ОХ крови, что встречается довольно часто (до 30%). В сомнительных случаях рекомендовано дополнительное определение инсулинорезистентности по следующим методикам:
Лечение метаболического синдрома
Лечение метаболического синдрома следует разделить на немедикаментозное и медикаментозное.
Медикаментозное лечение метаболического синдрома, в зависимости от наличия тех или иных его компонентов, может включать гиполипидемические, антигипертензивные препараты, медикаменты для снижения инсулинорезистентности, постпрандиальной гипергликемии и веса.
Основными препаратами, которые используют при лечении артериальной гипертензии у больных синдромом Reaven и сахарным диабетом, являются ингибиторы ангиотензинпревращающего фермента, сартаны и агонисты имидазолиновых рецепторов. Однако для достижения целевого уровня артериального давления часто необходимо сочетание различных классов медикаментов, таких как пролонгированных блокаторов медленных кальциевых каналов, высокоселективных бета-адреноблокаторов и тиазидоподобных диуретиков (индапамид) в сочетании с медикаментами первой линии. [10]
При неэффективности монотерапии статинами целесообразно присоединение эзетрола в дозе 10 мг/сут, который препятствует всасыванию ОХ в кишечнике и может усиливать снижение ХС-ЛПНП на 15-20%.
Фибраты — ещё один класс липидснижающих препаратов. Они расщепляют богатые триглицеридами жировые частицы, снижают синтез свободных жирных кислот и повышают ХС-ЛПВП путём увеличения распада ЛНП. Это приводит к значительному уменьшению триглицеридов (до 50%), ХС-ЛПНП (до 20%) и увеличению ХС-ЛПВП (до 30%). Фибраты также имеют плейотропные эффекты: снижают концентрацию мочевой кислоты, фибриногена и улучшают инсулиночувствительность, однако их положительное влияние на прогноз пациентов не доказано. Наиболее эффективный и безопасный препарат этой группы — фенофибрат 145 мг/сут.
Для снижения инсулинорезистентности препаратом выбора является метформин, который обладает доказанным положительным эффектом на тканевую инсулинорезистентность через усиление поглощения глюкозы тканями-мишенями. Метформин уменьшает скорость всасывания углеводов в тонкой кишке, оказывает периферическое анорексигенное действие, уменьшает продукцию глюкозы печенью, улучшает транспорт глюкозы внутри клеток. Положительное воздействие метформина (1500-3000 мг/сутки) на конечные точки обусловлено снижением инсулинорезистентности, системными метаболическими эффектами (снижение веса, липидных нарушений, факторов свёртываемости крови и т.д.). [9]
При наличии у пациента с синдромом Reaven сахарного диабета второго типа могут применяться современные классы сахароснижающих препаратов, такие как аналог глюкагоноподобного пептида-1, ингибитор дипептидилпептидазы-4 и ингибитор натрийзависимого переносчика глюкозы второго типа. Представитель последнего класса эмпаглифлозин (Джардинс) в исследовании EMPA-REG OUTCOME (2016 год) снизил сердечно-сосудистую смертность у больных сахарным диабетом второго типа на 36%.
Медикаментозная коррекция морбидного ожирения показана, если немедикаментозное лечение не приводит к снижению массы тела более чем на 5% от исходного. Препараты для лечения ожирения делятся на аноретики центрального действия (сибутрамин), и средства, воздействующие на желудочно-кишечный тракт, например орлистат (Ксеникал).
Препарат для снижения аппетита сибутрамин в меньшей степени воздействует на дофаминовые и холинергические процессы, но уменьшает потребление жиров и углеводов, что приводит к похудению и улучшает жировой и углеводный метаболизм. Артериальное давление и частота сердечных сокращений при этом повышается только на 5%.
Орлистат является ингибитором желудочной и панкреатической липаз, вследствие чего треть пищевых триглицеридов не всасывается и снижается их концентрация в крови, что приводит к уменьшению калоража пищи и веса. Кроме того, снижается артериальное давление, уровень глюкозы и инсулинорезистентности.
В медицинской практике лечение метаболического синдрома зависит от наличия и выраженности его компонентов. В таблице ниже показана тактика подбора терапии при вариантах синдрома Reaven, которые встречаются наиболее часто.
Метаболический синдром: симптомы и диагностика нарушений обмена веществ
Метаболический синдром (МС) – это комплекс патологий, которые увеличивают риск возникновения сердечно-сосудистых заболеваний, инсульта и инфаркта.
Симптомы метаболического синдрома
По сути, метаболический синдром не является самостоятельным заболеванием. Это группа симптомов, которые часто встречаются вместе и увеличивают риск других – еще более тяжелых – нарушений.
Тревожные тенденции
Еще недавно метаболическим синдромом страдали преимущественно пожилые люди (старше 60 лет). Картина существенно изменилась за последние 20 лет. Динамика показала, что эта проблема молодеет и становится актуальной для более юного населения. В ряде стран доля взрослого населения, страдающая от этих симптомов, достигает 25%.
У метаболического синдрома есть еще одно название – «синдром нового мира». Дело в том, что преимущественно от ожирения и связанных с ним патологий страдают люди, ведущие малоподвижный образ жизни (а это касается преобладающего числа жителей больших городов), употребляющие большое количество быстрых углеводов и трансжиров. В результате во всем мире наблюдается всплеск сердечно-сосудистых заболеваний и диабета.
Метаболический синдром затрагивает как развитые страны (где высокотехнологичное производство избавило население от необходимости много двигаться), так и развивающиеся (большому проценту населения которых приходится экономить на продуктах питания и потреблять больше быстрых углеводов – макарон, хлеба, картофеля, кукурузы).
Есть и другая тенденция последних лет. От метаболического синдрома стали страдать женщины репродуктивного возраста. С чем это связано, до конца неясно. Предположительно, могут негативно влиять оральные контрацептивы.
Только представьте: за последние 20 лет число людей с метаболическим синдромом в мире выросло более чем на 100 млн – то есть на треть.
Особенно остро стоит проблема детского ожирения, а с ним и детского МС. Ученые связывают рост детского ожирения с частым отказом от грудного вскармливания. Грудное вскармливание исключает раннее введение прикорма, которое может привести к нездоровому увеличению веса. Потребление белка и общего количества энергии выше у детей, вскармливаемых смесями, что приводит к увеличению массы тела у младенцев. Также кормление смесью несколько увеличивает уровень инсулина, что в свою очередь способствует отложению жира и раннему развитию жировых клеток (адипоцитов).
Таким образом, быстрая прибавка в весе в младенческом возрасте связана с ожирением в детстве. Грудное вскармливание может помочь «запрограммировать» человека на поддержание здорового веса во взрослом возрасте.
В чем причины?
Метаболический синдром имеет наследственную предрасположенность, которая, однако, в большей степени тоже объясняется внешними факторами. Люди, выросшие в одной семье, с большей вероятностью будут иметь схожие пищевые привычки и одинаковое отношение к спорту. Если на родительском столе бывает огромное количество быстрых углеводов и жиров и мало – овощей, зелени и фруктов, у ребенка с детства закладываются нездоровые отношения с едой. Так же и со спортом: ребенок с большей вероятностью будет активным, если у него активные родители.
Факторы риска
Осложнения
Диагностика метаболического синдрома
Диагностика МС состоит из визуального осмотра у врача и лабораторных и инструментальных исследований. В первую очередь врач оценивает абдоминальное ожирение. Но одного лишнего веса для постановки диагноза недостаточно. Оцениваются и другие симптомы и результаты анализов. Также важно обнаружить причину ожирения. Лишний вес может быть следствием эндокринных нарушений, гормональных сбоев или иных патологий.
Другой важный критерий при постановке диагноза – артериальное давление. При метаболическом синдроме оно обычно повышено.
ЭКГ – требуется, чтобы проверить работу сердца и вовремя обнаружить патологии, если заболевание уже запущенно.
Ангиография. Сложное исследование, которое позволяет оценить состояние сосудов. Проводится только по назначению врача.
Диагностика метаболического синдрома – непростая комплексная задача, которая осложняется разнообразием форм заболевания, его причинами и способами коррекции. Также это состояние опасно тем, что долгие годы человек не ощущает себя больным. Самочувствие начинает страдать, когда появляются значительные отклонения в работе организма и развиваются осложнения. Ни один человек не может ощутить повышенный уровень глюкозы в крови или нарушение обмена холестерина. О себе дают знать только уже очень серьезные проблемы, вызванные этими нарушениями, – например, гнойное воспаление пальцев ног или сердечный приступ.
Международная классификация болезней не выделяет метаболический синдром как отдельное заболевание, это целый комплекс заболеваний.
Ни один диагноз нельзя поставить самостоятельно, но любое отклонение в результатах исследований – повод не откладывать поход к врачу.
Лечение
В более запущенных формах может потребоваться применение препаратов, снижающих инсулинорезистентность, и лечащих артериальную гипертонию.
Нарушение жирового обмена
Общие сведения
Жировой обмен является совокупностью процессов переваривания и всасывания нейтральных жиров, а также продуктов их распада в желудочно-кишечном тракте. Также отвечает за промежуточный обмен жиров и жирных кислот, их выведение из организма. Липиды, которые входят в состав растений и тканей животных являются важной составляющей липидного обмена в организме. Ежедневно в организм взрослого человека вместе с пищей поступает около 70 г жиров. Нарушения липидного обмена являются фактором развития многих заболеваний. Частичное расщепление жиров происходит в желудке, но основные процессы протекают в верхних отделах тонкой кишки при помощи панкреатической липазы. Регуляция жирового обмена осуществляется гипоталамусом, который вступает в действие уже на этапе расщепления жиров в желудке. Нейрогормональные влияния на жировой обмен связаны с процессом мобилизации жирных кислот из жировых депо. При эмоциональных стрессах в крови повышается уровень свободных жировых кислот, что приводит к увеличению выброса в кровь катехоламинов и активацией липолиза. Посредством активации или угнетения липолиза осуществляется действие на жировой обмен.
Причины нарушения жирового обмена
Возможные причины нарушения жирового обмена и неполного расщепления жиров:
недостаток панкреатической липазы;
пониженное выделение желчи;
нарушение функции кишечного эпителия;
В следствии нарушений всасывания в кале появляется большое количество жирных кислот, что приводит к стеаторее. Также организм перестает получать нужное количество жирорастворимых витаминов. Плазма крови имеет молочный цвет из-за высокого содержания хиломикронов. Лечение патологии предополагает замещение природных жиров синтетическими. Синтетические жирные кислоты всасываются из кишечника непосредственно в кровь. При пониженной активности липопротеинлипазы в крови накапливаются липопротеины низкой плотности. В этом случае больным вводиться гепарин внутривенно, а также назначается диета с низким содержанием жиров и углеводов.
Причины лишнего веса
У людей среднего и пожилого возраста в жировой ткани может происходить избыточное накопление жира. Причиной является высококалорийная пища в сочетании с низкими энергетическими затратами. Переедание приводит к ожирению.
Избыточное отложение жира может наблюдаться при переходе от активного образа жизни к малоподвижному. При этом сохраняется возмутительность пищевого центра на прежнем уровне. Проявляется прежний аппетит, но энергозатраты соответственно снижены.
Патологическое ожирение связано со следующими факторами:
пониженная активность жировой ткани;
усиленный переход углеводов в жиры;
повышенная возбудимость пищевого центра;
пониженная мышечная активность.
Пониженная мобилизация жира также происходит при ослаблении функций щитовидной железы и гипофиза, поскольку их гормоны активируют липолиз. Пониженная функция половых желез также приводит к избыточному отложению жира. Главным фактором развития наследственно-конституционного ожирения является гиперсекреция инсулина.
Ниболее заметный признак ожирения – увеличение объема подкожной жировой клатчатки. При высокой интенсивности этого процесса ожирение могут считать самостоятельным заболеванием. Важно знать, что люди с повышенным весом:
Также при ожирении возростает риск развития сахарного диабета. Также с увеличением содержания липидов в организме растет и их содержание в крови. Это приводит к гиперлидемии. «Ожирение крови» очень опасно, так как со времением формируются бляшки атеросклероза, которые закупоривают сосуды. В итоге больного ждет инфаркт или инсульт.
Истощение и кетоз
Истощение при недостаточном отложении жира в тканях развивается при угнетении возбудимости пищевого центра, при пониженной всасываемости жиров и углеводов (энтерит), при продолжительном голодании. Нарушения в образовании жира из углеводов может наблюдаться при поражениях вегетативных центров гипоталамо-гипофизарной системы, а также коры надпочечников. Такие нарушения лежат в основе прогрессирующего истощения при гипофизарной кахексии и аддисоновой болезни. Кахексия – крайнее истощение организма, которое характеризуется:
Симптомами кахексии являются резко выраженная слабость, утрата трудоспособности, резкая потеря веса, часто сопровождаемая признаками обезвоживания. Снижение массы тела до 50% при развитии заболевания.
Накопление жиров в клетках печени является реакцией на заболевания и повреждения органа. Также жировая инфильтрация печени наблюдается при сахарном диабете, белковой недостаточности, отравлении алкоголем, ожирением. Кетоз – повышенное образование и накопление в тканях и крови кетоновых тел. В состоянии кетоза организм может функционировать долгое время. Например, жители севера в течении жизни питаются животной пищей и рыбой без ущерба для здоровья. Но для дителей остальных тереторий земного шара преобладание животной пище в рациони не характерно исторически. Поэтому низкоуглеводная диета и введение организма в состояние кетоза может негативно сказаться на здоровье, вызвав патологические изменения обмена веществ.
Профилактика и лечение
Лечение нарушений жирового обмена предполагает полное устранение физических причин расстройства и настройка организма на правильный метаболизм. Также обязательным пунктом является диета. При ожирении нужно ограничивать себя в жирном и сладком, а при истощении следует постепенно вводить в организм продукты с высоким содержанием жиров и углеводов. Врач-диетолог сможет назначить адекватную диету, а также порекомендует дополнительную профилактику. При ожирении помагают спортивные тренировки, физические нагрузки восстанавливают баланс липидов в крови. Также спорт оказывает позитивное воздействие на обмен веществ.
Справиться с нарушениями обмена жиров возможно за три-четыре месяца. В случае серьезных расстройств лучше обратиться за помоцью к эндокринологу, который сможет подобрать длительную форму лечения. Лучшей профилактикой нарушения жирового обмена является диета и сортивные тренировки. Профилактический осмотр у диетолога поможет выявить возможные проблемы с обменом веществ в организме. Специалист назначит необходимые анализы и подберет индивидуальную диету для восстановления жирового обмена в организме. Пациенту остается лишь следить за исполнением диеты и прислушиваться ко всем рекомендациям врача.
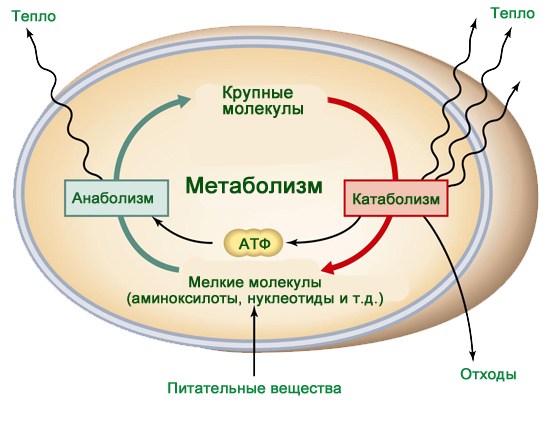
Метаболизм
Обменом веществ называют набор химических реакций, которые происходят в ходе роста и жизнедеятельности клетки. В обменных процессах принимает участие множество веществ: белки, жиры, углеводы, витамины, минералы.
Нарушения обмена веществ включают обширную группу заболеваний, многие из которых могут быть обусловлены генетическими факторами. Среди них выделяют:
Симптомы нарушения метаболизма
Мутации в отдельных клетках могут приводить к нарушениям в процессе синтеза/разрушения белков, жиров, углеводов и других сложных веществ. Большинство таких расстройств связаны с дефектами транспортных белков, ферментов, в результате чего блокируются метаболические пути. Это приводит к остановке биохимической реакции и накоплению в клетках субстратов таких реакций и их производных.
Нарушения метаболизма наследственного генеза имеют различные проявления. Поводами для прохождения диагностики считаются:
Виды расстройств обмена веществ
Среди генетически обусловленных метаболических расстройств выделяют следующие группы:
Диагностика метаболических нарушений
Наследственные болезни обмена веществ относятся к моногенно наследуемым заболеваниям. Они обусловлены мутациями в генах, отвечающих за синтез полипептидов (белков), выполняющих те или иные функции (транспортные, структурные, ферментного катализа, иммунной защиты).
Для обнаружения нарушений метаболизма проводятся генетические анализы. В ходе исследования изучается более 500 различных генов. Это позволяет не только обнаружить генетически обусловленные нарушениями метаболизм, но и болезни, которые схожи по симптоматике с метаболическими расстройствами. Это значительно облегчает дифференциальную диагностику.
Лечение расстройств метаболизма
Большинство таких нарушений неизлечимы. Современная медицина предлагает симптоматическое и патогенетическое лечение (диета, прием медикаментов, фермент-заместительная терапия).