Функциональный запор: рекомендации по диагностике и лечению
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В статье представлены современные взгляды на проблему хронических запоров, в основном функциональных. Приведены эпидемиологические данные (распространенности запоров в России, Европе, Азии, Америке), взгляды на патогенез (как хронических, так и «временных» запоров), диагностические критерии (в соответствии с международными критериями) и основные клинические ситуации и нозологии, между которыми следует проводить дифференциальную диагностику (эндокринные, неврологические, гастроэнтерологические нарушения, ситуации, связанные с образом жизни, воздействием внешних факторов, патологией органов аноректальной зоны). В статье приведены этапы диагностики и последующей дифференциальной диагностики в зависимости от полученных данных при тщательном расспросе и осмотре пациента, оценке образа жизни, сборе лекарственного анамнеза, пальцевом исследовании per rectum, исследовании общего и биохимического анализов крови, копрограммы. Изложены основные принципы лечения запоров, включающие общие мероприятия (коррекция диеты, образа жизни, устранение негативных медикаментозных влияний, лечение основного заболевания, физиотерапевтические процедуры) и медикаментозные методы. Дана современная классификация слабительных средств с характеристикой каждой группы: увеличивающие объем кишечного содержимого, стимулирующие, размягчающие фекалии. Представлены данные о пикосульфате натрия (показания к применению, его преимущества и режим дозирования).
Ключевые слова: хронический запор, функциональный запор, слабительные средства, пикосульфат натрия.
Для цитирования: Минушкин О.Н. Функциональный запор: рекомендации по диагностике и лечению // РМЖ. Гастроэнтерология. 2016. № 11. С. 703–707.
Для цитирования: Минушкин О.Н. Функциональный запор: рекомендации по диагностике и лечению. РМЖ. 2016;11:703-707.
Functional constipation: diagnostic and treatment recommendations
Minushkin O.N.
Central State Medical Academy of the Department of Presidential Affairs, Moscow, Russia
The paper summarizes current opinion of chronic (mainly functional) constipations. Epidemiological data, pathogenesis, diagnostic criteria, and major clinical situations and conditions which require differential diagnosis (endocrine, neurological, and gastroenterological disorders, situations related to lifestyle or exogenous factors, anorectal disorders) are discussed. Basic treatment approaches include general measures (balanced diet, healthy lifestyle, elimination of negative drug effects, treatment of causative diseases, physiotherapy) as well as medical therapy. Current classification system of laxatives recognizes several classes, i.e., bulk purgatives, stimulants, and fecal softeners. The data on sodium picosulfate, indications for its use, advantages, and dosing regimen are reviewed.
Key words: chronic constipation, functional constipation, laxatives, sodium picosulfate.
For citation: Minushkin O.N. Functional constipation: diagnostic and treatment recommendations // RMJ. Gastroenterology. 2016. № 11. P. 703–707.
В статье приведены рекомендации по диагностике и лечению функционального запора
КЛИНИКА И ДИАГНОСТИКА функциональных запоров
Каковы критерии диагноза «функциональный запор»? Каковы этиопатогенетические механизмы функциональных запоров? Каковы принципы медикаментозного лечения запоров? Определение Необходимо учитывать тот факт, что зачастую врач и пациент вкладывают в тер
Каковы критерии диагноза «функциональный запор»?
Каковы этиопатогенетические механизмы функциональных запоров?
Каковы принципы медикаментозного лечения запоров?
Определение
Необходимо учитывать тот факт, что зачастую врач и пациент вкладывают в термин «запор» разный смысл. Так, в ходе одного исследования молодым людям был задан вопрос, что они понимают под термином «запор». Ответы были получены самые разнообразные: натуживание при акте дефекации (52%); твердый стул (44%); ощущение позывов на дефекацию в совокупности с невозможностью ее осуществления (34%); редкий стул (32%); ощущение дискомфорта в животе (20%); ощущение неполной эвакуации кишечного содержимого (19%); необходимость проводить в туалете слишком много времени (11%).
Таким образом, ответ на этот вопрос является для пациента отнюдь не простым, что обязательно должно быть принято во внимание при опросе.
Запор характеризуется наличием затрудненной, редкой (два раза в неделю или реже) дефекации с ощущением неполного опорожнения кишечника.
Предварительный диагноз функционального запора предполагает отсутствие органической патологии и наличие следующих перечисленных ниже признаков.
Эпидемиология
Запор как симптом встречается более чем у 20% населения, у женщин несколько чаще, чем у мужчин. В США среди пациентов врачей общей практики больные, обратившиеся по поводу запора, составляют около 1,2%. Функциональный запор диагностируется в 3% случаев, преимущественно у женщин. Неожиданностью явилось то, что, последние исследования не обнаружили увеличения частоты функционального состояния запора с возрастом, в то время как ранее предполагалась, что это более характерно для пожилых людей.
Этиология
Причины возникновения запора как симптома:
Причины возникновения функционального запора:
У взрослых пациентов, имеющих признаки функционального запора, достаточно часто выявляется повышенный уровень тревожности.
Патогенез функционального запора
Нарушение пропульсивной активности толстой кишки. Некоторые авторы выделяют две основные причины нарушенной двигательной активности толстой кишки: ее инертность и замедление транзита.
Инертность толстой кишки определяется как ослабление моторики, характеризующееся снижением тонуса кишки и ее сократительной активности. Чаще встречается у женщин и лиц пожилого возраста.
Замедление транзита возникает вследствие усиления сегментарной сократимости ректосигмоидного отдела, что приводит к задержке каловых масс и возникновению их рефлюкса в проксимальном направлении.
При развитии этих изменений возникает задержка поступления содержимого в прямую кишку. Увеличение времени контакта слизистой оболочки с каловыми массами приводит к усилению абсорбции воды, в результате чего стул становится твердым, возникает ощущение неполной эвакуации кишечного содержимого.
Изменения аноректальной области. Одним из вариантов функциональных расстройств аноректальной зоны является дисшезия.
Дисшезия — затруднение акта дефекации, как отмечалось многими авторами, возникает в 25% случаев запоров. Акт дефекации, по словам самих больных, требует значительного напряжения, оставляет ощущение незавершенности или сопровождается необходимостью мануального опорожнения кишки. Причинами дисшезии, помимо описанной выше дисфункции толстой кишки, могут быть:
Диагноз и дифференциальный диагноз функционального запора
Если жалобы пациента подпадают под вышеназванные критерии, необходимо, во-первых, провести диагностические исследования, чтобы исключить наличие органической патологии толстой кишки. Во-вторых, следует исключить наличие факторов, способствующих развитию запора как симптома, таких, например, как особенности питания, прием медикаментов, сопутствующие заболевания.
В том случае если при проведении обследования не удалось выявить органического поражения кишки и запор не является симптомом другого заболевания или следствием приема лекарственных препаратов, можно считать, что пациент страдает функциональным запором.
Для уточнения механизма развития функционального запора необходимы специальные методы исследования.
Нарушение пропульсивной активности толстой кишки подтверждается при проведении рентгенологического исследования брюшной полости по следующей методике: на протяжении пяти дней после приема больным радиоактивной метки выполняется рентгеноскопия для определения времени транзита по кишке. Прохождение за это время по меньшей мере 80% радионуклида указывает на нормальное время транзита. Задержка маркера в проксимальных отделах толстой кишки предполагает наличие дисфункции толстой кишки (ее инертность или замедление транзита).
Для выявления аноректальной дисфункции требуются более сложные иследования, такие как манометрия и электромиография, подтверждающие нарушения сократимости и расслабления мышц во время акта дефекации.
Подходы к лечению
При лечении функционального запора учитываются причины, вызвавшие это воспаление (если таковые удалось установить), а также тяжесть симптомов. У многих пациентов с нарушением пропульсивной активности толстой кишки хороших результатов удается добиться в результате использования неспецифических методов лечения.
К неспецифическим методам лечения относятся прежде всего диетические рекомендации.
При отсутствии эффекта от изменения характера рациона возникает необходимость в приеме слабительных препаратов. В первую очередь применяются слабительные, увеличивающие объем каловых масс. К препаратам этой группы относится мукофальк. Гидрофильные волокна из наружной оболочки семян подорожника, входящие в состав препарата, способны удерживать вокруг себя воду в количестве, во много раз превосходящем собственный вес. За счет этого каловые массы приобретают более мягкую консистенцию и увеличивается их объем. Таким образом, мукофальк нормализует функцию кишечника, не оказывая раздражающего действия; кроме того, препарат не всасывается и не вызывает привыкания. Еще одним положительным свойством мукофалька является способность препарата снижать уровень холестерина и ЛПНП. Назначается он в дозе 5 мг два-шесть раз в сутки. Если при лечении препаратами этой группы эффект отсутствует, возможно назначение осмотических слабительных или слабоабсорбируемых ди- и олигосахаров.
Осмотические слабительные. Представляют собой вещества, способствующие замедлению всасывания воды и увеличению объема кишечного содержимого с последующим раздражением интрарецепторов. Наиболее известный на сегодняшний день препарат этой группы — форлакс (активное вещество — высокомолекулярный макроголь 4000). Препарат вызывает увеличение объема кишечного содержимого и его разжижение за счет образования водородных связей с молекулами воды, ее задержки и накопления в просвете кишки. Благодаря высокой молекулярной массе форлакс не всасывается и не метаболизируется в ЖКТ, а также не вызывает структурных изменений толстой кишки и привыкания. При регулярном приеме форлакс обладает важным для слабительных средств свойством — способствует восстановлению естественных позывов на дефекацию и сохраняет регулярный стул, не требуя увеличения дозировки. Препарат позволяет достичь стойкого терапевтического эффекта у больных различного возраста. Не взаимодействует с другими лекарственными средствами. Рекомендуемая доза составляет 4 пакетика в сутки, в два приема. В такой дозировке препарат применяется до возникновения первого самостоятельного удовлетворительного акта дефекации, затем доза может быть уменьшена вдвое (1 пакетик два раза в день).
Слабоабсорбируемые ди- и олигосахара.
К препаратам этой группы относится дюфалак, активным действующим веществом которого является лактулоза, синтетический дисахарид, синтезирующийся посредством химической изомеризации из лактозы. Препарат в неизмененном виде достигает толстой кишки, где становится субстратом для бактерий, которые гидролизуют дюфалак до короткоцепочечных жирных кислот. Такое превращение его вызывает в толстой кишке ряд физиологических эффектов: во-первых, снижается рН и, как следствие этого, усиливается перистальтика, во-вторых, повышается осмотическое давление в просвете кишки, приводящее к задержке воды, увеличению объема химуса и ускорению его продвижения. Сочетание двух умеренных по силе действия физиологических механизмов вызывает клинический эффект, сравнимый с действием других слабительных средств.
Поскольку дюфалак является неперевариваемым дисахаридом, он практически не всасывается и не оказывает побочного действия. Доза подбирается индивидуально для каждого больного и может колебаться от 15 до 60 мл/сут.
Слабительные, усиливающие моторику. К препаратам этой группы относятся бисакодил, препараты сенны, цизаприд.
Бисакодил. Препарат ускоряет и усиливает перистальтику путем прямой стимуляции нервных окончаний в слизистой оболочке толстой кишки, а также усиливает слизеобразование в толстой кишке. Серьезных побочных эффектов не вызывает. Может быть назначен в дозе 5-15 мг в сутки, при приеме рer os эффект наступает через 6-8 часов, при использовании ректальных суппозиториев — через 15 минут.
Препараты сенны. Под влиянием препаратов этой группы происходит торможение всасывания из просвета кишки ионов натрия и воды, что приводит к увеличению объема кишечного содержимого и усилению моторики кишки. Препараты не всасываются. Рекомендуется прием в дозе 1-3 таблетки на ночь. Эффект развивается через 8-10 часов, стул нормализуется через несколько дней регулярного приема.
Цизаприд. Агонист 5НТ4-рецепторов. Механизм действия связан с повышением освобождения ацетилхолина из окончаний холинергических нервов брыжеечных сплетений кишечника и повышением чувствительности к нему М-холинорецепторов гладкой мускулатуры кишки, препарат не оказывает допаминергического эффекта. Максимальная суточная доза 40 мг, распределенных на четыре приема. С осторожностью следует назначать пациентам с нарушениями сердечного ритма (может вызывать удлинение интервала Р-Q).
Следует учитывать, что при приеме препаратов этой группы возможно появление или усиление спастических болей в животе.
Препараты, размягчающие фекалии (докузат натрия, жидкий парафин) в связи с наличием выраженных побочных эффектов в настоящее время не рекомендуются для широкого применения.
Восстановление функции кишки
Для больных, злоупотребляющих слабительными, а также пациентов с выраженным подавлением рефлекса на дефекацию может быть рекомендован метод восстановления нормальной двигательной функции кишки. Основные положения его следующие:
Метод эффективен у детей в 50-75% случаев. У взрослых его эффективность несколько ниже.
К специфическим методам лечения относится субтотальная колэктомия с илеоректальным анастомозом. Проведение этой операции рекомендуется только пациентам с выраженным нарушением тонуса кишки и ее пропульсивной способности при нормальной функции аноректальной зоны. Клиническое улучшение наблюдается в 50-100% случаев. Однако этот метод имеет ряд осложнений, таких как тонкокишечная обструкция (более чем у 1/3 пациентов), диарея, продолжение запоров. В связи с этим при назначении операции должны быть тщательно взвешены все аргументы «за» и «против». Вмешательство оправданно только в том случае, когда все попытки консервативной терапии оказались неэффективными.
При подозрении на наличие у больного аноректальной дисфункции целесообразно направление его для подбора терапии в специализированное учреждение, так как методы, использующиеся в лечении таких пациентов, являются достаточно специфическими.
Например, при диссинергии мышц тазового дна с успехом применяется биофидбектерапия (техника, основанная на обучении больного осознанному сокращению-расслаблению мышц тазового дна); при дисфункции внутреннего анального сфинктера — аноректальная миотомия. Однако разные авторы по-разному оценивают эффективность этого метода лечения. По результатам некоторых исследований, на протяжении двух лет после биофидбектерапии отмечается постепенное возвращение больного к исходному состоянию.
Таким образом, успешное лечение больных с функциональным запором предполагает их тщательное обследование с целью выявления ведущего патогенетического механизма и определения тактики последующей дифференцированной терапии.
Литература
1. Gat vol. 45 suppl. II, vol 45, 1999: 1155-1160.
2. Devroede G. Mechanism of constipation. In: Read NW, ed. The irritable bowel syndrome. London Grune and Stratton, 1985: 127-139.
3. Drossman D. A. Functional Bowel Disorders and Functional Abdominal Pain // The Functional Gastrointestinal Disorders Little, Broun and Company Boston/New York/Toronto/ London, 1994: 138-148.
4. Klauser A. G. et al. Behavioral modification of colonic function: can constipation be learned? Dig Dis Sci, 1990; 35: 1271-1275.
5. Sandler R. S., Drossman D. A. Bowel habits in young adults not seeking health care. Dig Dis Sci, 1987; 32: 841-845.
Клиническая картина функционального запора. Диагностические критерии функционального запора (Рим, 1999)
Критерии включают в себя два или более из нижеперечисленных симптомов, проявляющихся на протяжении 12 недель за год
Предполагается отсутствие у больного жидкого стула, а также достаточного числа критериев, необходимых для постановки диагноза синдрома раздраженного кишечника. Критерии теряют свою диагностическую ценность при приеме пациентом слабительных.
Современное представление о функциональных запорах и подходы к лечению
Опубликовано в журнале:
«ФАРМАТЕКА», 2010, № 5, с. 94-100
О.Н. Минушкин, Г.А. Елизаветина, М.Д. Ардатская
ФГУ УНМЦ УД Президента РФ, кафедра гастроэнтерологии
Обсуждается проблема функциональных запоров, даны классификация заболевания, причины его развития, алгоритм диагностики и принципы лечения. Представлены результаты сравнительного исследования, включившего 110 пациентов с хроническими функциональными запорами, по изучению эффективности применения двух препаратов бисакодила – Дульколакса и Бисакодила – у данной категории больных. По результатам исследования препараты Дульколакс и Бисакодил рекомендованы как эффективные средства при функциональных запорах, особенно у пожилых пациентов. Преимущество Дульколакса перед Бисакодилом заключалось в более мягком изменении частоты и консистенции стула, достижении полноты опорожнения, более быстром и предсказуемом времени наступления эффекта, более значимом повышении электромоторной активности толстой кишки. Переносимость Дульколакса и Бисакодила была очень хорошей и хорошей в 80 и 72 % случаев соответственно.
Ключевые слова: функциональные запоры, моторная функция кишечника, слабительные средства, бисакодил, Дульколакс
Существует много подходов к классификации запоров. С практической точки зрения важно учитывать длительность запоров (острый – до 3 месяцев, хронический – больше 3 месяцев).
Различают следующие механизмы формирования запоров:
В данной статье мы рассматриваем функциональные запоры.
Функциональным называется хронический запор, патогенез которого не связан с известными генетическими, структурными, органическими изменениями кишечника, при этом, по критериям международных экспертов (Римские критерии III, 2006), присутствуют два или более из числа следующих признаков:
Запор считается функциональным в тех случаях, если его симптомы появились по меньшей мере за 6 месяцев до момента диагностики и сохраняются на протяжении по меньшей мере трех последних месяцев до момента диагностики, не обязательно непрерывных; отсутствуют достаточные критерии для диагностики синдрома раздраженного кишечника; самостоятельный стул редко возникает без использования слабительных средств.
Выделяют следующие причины развития функционального запора:
По типу моторных нарушений толстой кишки функциональные запоры разделяют на следующие типы:
Главными механизмами функционального запора следует считать нарушение синтеза регуляторных интестинальных пептидов, отвечающих за моторику желудочно-кишечногго тракта (ЖКТ), деградацию энтеральных нервных сплетений, снижение кровотока в малом тазу, прогрессирующую слабость мышц тазового дна, снижение чувствительности анального сфинктера, нарушение ВИПергической и серотонинеэргической регуляции.
Разнообразие причин развития запора порождает желание упростить подход к диагностике этого состояния. Алгоритм диагностики при первом появлении запора должен быть поэтапным:
1-й этап. Оценка клинических данных (соответствие жалоб пациента принятым критериям запора). Рентгенологическое исследование кишечника, позволяющее оценить анатомическое состояние толстой кишки (ее нормальное строение при функциональных расстройствах, аномалии положения, идиопатический мегаколон, опухоли, стриктуры, болезнь Гиршпрунга, спаечная болезнь).
2-й этап. Колоноскопия с биопсией слизистой оболочки кишки для исключения структурных нарушений. Оценка функций других органов и отделов ЖКТ, эндокринного аппарата, позволяющая установить первичный или вторичный характер запоров. Для женщин обязателен осмотр гинеколога с целью определения положения матки.
3-й этап. Специальные методы исследования, позволяющие оценить моторно-эвакуаторную функцию толстой кишки, состояние запирательного аппарата прямой кишки (электромиография, изотопные методы, дефекография, анальная манометрия, исследования микробного спектра, коротко-цепочечных жирных кислот в кале).
Выполненная программа обследования позволит ответить на основной вопрос: вызван ли запор заболеванием или является функциональным расстройством? Таким образом, диагноз функционального запора – диагноз исключения. И только после того, как диагностика осуществлена, определены формы, подлежащие хирургическому лечению, привлечены к лечению эндокринологи, гинекологи, психотерапевты, проводится длительное лечение у терапевта или гастроэнтеролога.
Основные принципы лечения запоров:
Диетические рекомендации пациенту с запорами строятся в зависимости от моторной функции толстой кишки. При гипомоторной дискинезии рацион формируется по типу шлаковой нагрузки. Освобождению кишечника способствуют овощи и фрукты, ягоды, преимущественно сырые, не менее 200 г/сут, чернослив или курага (8–12 ягод), бананы и яблоки, масло растительное (оливковое, кукурузное), 1–2 столовые ложки натощак (лучше размешать в кефире и принимать на ночь), гречневая, овсяная, ячневая, перловая каши, мед (1 столовая ложка 2–3 раза в сутки), пшеничные отруби 20–30 г в сутки (добавлять практически в любые блюда). Отруби включены в специальные сорта хлеба: “Здоровье”, “Барвихинский”, “Докторский”. Количество жидкости следует увеличить (не менее 1,5–2,0 литров в сутки). Целесообразно выпивать 1–2 стакана холодной воды (или фруктового сока) с утра натощак с добавлением 1 столовой ложки меда или ксилита. Из рациона исключают рисовую, манную каши, макароны и вермишель, картофельное пюре, кисели, поскольку эти продукты тормозят опорожнение кишечника. Следует также исключить репу, редьку, щавель, молоко, кофе, крепкий чай, шоколад.
В рационе питания используются пищевые волокна (отруби, микрокристаллическую целлюлозу, Мукофальк – подорожника семенную кожуру, псилиум – подорожник, морскую капусту, биологически активные добавки с высоким содержанием растворимых и нерастворимых волокон). Обязательным условием применения пищевых волокон является соблюдение водного баланса. Отруби адсорбируют воду, увеличивают число бактерий в толстой кишке, повышают массу фекалий и изменяют миоэлектрическую активность кишечника, приводят в равновесие пропульсивные и тонические сокращения мускулатуры толстой кишки.
Важную роль в регуляции энергетического метаболизма в слизистой оболочке играют жирные кислоты с короткой цепью (ацетат, пропионат, бутират), образующиеся при разрушении пищевых волокон. Пожилым пациентам и больным сердечнососудистыми заболеваниями пищевые волокна следует назначать с большой осторожностью в связи с невозможностью в ряде случаев соблюдения ими водного режима.
Диета при гипермоторной дискинезии толстой кишки более щадящая. Овощи дают в отварном виде, большое внимание уделяют растительным жирам. Пшеничные отруби назначают в постепенно повышающихся дозах (с 2 чайных до 3–6 столовых ложек) то уменьшая, то увеличивая их количество до установления оптимальной дозы, которая будет поддерживать терапевтический эффект.
В лечении запоров помимо диеты важное значение имеет образ жизни: отсутствие утренней спешки, прием “объемного” завтрака, комфортабельный удобный туалет в доме, удобная поза в туалете (с подтянутыми коленями, ноги на маленькой скамеечке), утренняя гимнастика (движение Вальсальвы, имитация езды на велосипеде, самомассаж живота).
Не менее важной задачей представляется воздействие на моторную функцию толстой кишки. При гипомоторной дискинезии может быть использован отечественный препарат Тримедат (тримебутин), действующий на опиоидные рецепторы и восстанавливающий физиологический контроль над моторикой. При гипермоторной дискинезии оправдано назначение селективных миотропных спазмолитиков: мебеверина (Дюспаталина) и пинаверия бромида (Дицетела).
Пунктуальное соблюдение рассмотренных рекомендаций часто оказывается достаточным для нормализации стула. Если же стул не нормализуется, то приходится прибегать к слабительным средствам, к которым предъявляются следующие требования: появление регулярного оформленного стула, отсутствие осложнений, привыкания, побочных эффектов, предсказуемое время дефекации. Большинство специалистов дифференцируют выбор слабительных средств в зависимости от характера запоров.
Все слабительные средства разделяют на три основные группы:
У каждой из указанных групп есть свои достоинства и недостатки, и для каждой группы препаратов должна быть своя ниша, определяемая характеристиками запора. К гидрофильным коллоидам относятся многоатомные спирты-макроголи, обладающие умеренно выраженным осмотическим действием и увеличивающим объем кишечного содержимого. Недостатком этих слабительных средств следует считать медленноразвивающийся эффект, и у лиц с выраженной гипотонией кишечника эти средства малоэффективны. Кроме того, слабительные этой подгруппы не показаны пациентам с проктогенными запорами.
Осмотические слабительные отличаются друг от друга зоной действия. Так, спирты с короткой углеродной цепью (сорбитол, маннитол, глицерин) и солевые слабительные действуют на уровне тонкой кишки способствуют выделению в ее просвет больших количеств жидкости. Существенным недостатком этой группы слабительных при систематическом приеме является неконтролируемая диарея с гиповолемией, что может привести к дегидратации и электролитным нарушениям. В настоящее время эти слабительные используются в комплексной подготовке кишечника к исследованиям.
Олигосахара (лактулоза) действуют только в толстой кишке. Обладают двойным механизмом действия – восстанавливают толстокишечный биоценоз, являясь бифидогенным и лактогенным пребиотиком, и увеличивают объем кишечного содержимого за счет осмотического действия и стимуляции бактериального роста.
Размягчающие фекалии средства – вазелиновое и другие масла действуют на всем протяжении кишечника. Их применяют в случаях, когда нужно достичь быстрого эффекта, например, при отравлениях и у больных в послеоперационном периоде.
У группы стимулирующих слабительных есть существенное достоинство – быстрое достижение послабляющего эффекта. Показания к применению именно стимулирующих слабительных имеют определенные группы пациентов, у которых необходимо получить быстрый результат и которым противопоказано повышение внутрибрюшного давления и натуживание. К ним относятся пациенты с сердечно-сосудистыми заболеваниями (инфаркт миокарда, тяжелая артериальная гипертензия, аневризма, тромбозы), отслойкой сетчатки, грыжами.
В порядке самолечения больными особенно широко используются препараты, содержащие антрагликозиды, которые действуют непосредственно на уровне энтеральных сплетений и вызывают выделение веществ, усиливающих пропульсивную активность кишечника. Препараты сены (анрагликозиды) имеют дозозависимый эффект. Доказано, что при длительном применении метаболиты этих препаратов накапливаются в слизистой оболочке кишечника, нейронах ганглионарных сплетений, что ведет к дегенеративным изменениям гладкой мускулатуры и нервных сплетений, а также развитию “инертной толстой кишки”. Метаболиты антрагликозидов гепато- и нефротоксичны, обладают мутагенным действием. В связи с этим они не предназначены для длительного, тем более постоянного, применения.
Среди стимулирующих слабительных с учетом недостатков и побочных эффектов антрагликозидов следует отдать предпочтение производным дифенилметана. Представителем этой группы является бисакодил (Дульколакс). Активное вещество бисакодил является контактным слабительным средством, увеличивающим секрецию слизи в толстой кишке. Взаимодействуя с эпителиальными структурами кишечника, это бифенольное соединение вызывает активную секрецию жидкости в его просвет, одновременно уменьшая всасывание воды. Вследствие прямой стимуляции нервных окончаний в слизистой оболочке толстой кишки активный дифенол повышает ее моторику, уменьшая время прохождения кала. Бисакодил подвергается гидролизу (а именно деацетилированию) тонкокишечными ферментами во время всасывания. После глюкоронизации в печени он секретируется обратно в тонкую кишку с желчью. Далее неабсорбируемый глюкоронид поступает в толстую кишку, где происходит его деконъюгация посредством бактериальных ферментов, и в толстой кишке препарат действует как дифеноловое слабительное.
Дульколакс (Берингер Ингельхайм, Германия) имеет кишечнорастворимую оболочку, растворяющуюся лишь при рН = 8,1. Благодаря этой оболочке действующее вещество препарата высвобождается и действует непосредственно в толстой кишке, не абсорбируясь в тонкой кишке. Поскольку отсутствует возврат в энтерогепатическую циркуляцию, Дульколакс действует более быстро по сравнению с ацетилобогащенным бисакодилом.
Бисакодил хорошо изучен, его эффективность подтверждена в рандомизированных клинических испытаниях. Проводились сравнительные исследования эффективности и безопасности Дульколакса и пикосульфата натрия (Гутталакс, Берингер Ингельхайм) при длительном сроке их использования большим числом пациентов, показавшие высокий профиль безопасности обоих препаратов при ежедневном 28-дневном применении. В имеющихся научных источниках даются рекомендации избегать длительного ежедневного приема бисакодилов из-за возможной секреторной диареи, которая может привести к излишней потере жидкости и электролитным нарушениям (прежде всего гипокалиемии). К тому же при ежедневном приеме не удается достичь должного объема кишечного содержимого. При неизбежности регулярного применения этих препаратов следует использовать их минимально короткими курсами по 5–7 дней или 1 раз в 3–4 дня в минимально эффективной дозе, что позволяет в течение длительного времени сохранить к ним чувствительность и избежать негативных последствий. Ректальные суппозитории, содержащие Дульколакс, эффективны при функциональных проктогенных запорах. Скорость развития эффекта Дульколакса в свечах составляет 15–60 минут.
Материал и методы
На кафедре гастроэнтерологии УНМЦ проведено сравнительное изучение эффективности Дульколакса (Берингер Ингельхайм) и Бисакодила (Хемофарм) у 110 пациентов с хроническими функциональными запорами, из которых 55 человек получали Дульколакс (1-я группа) и 55 – Бисакодил (2-я группа). Средний возраст больных в группе Дульколакса составил 64,0 ± 12,8, в группе Бисакодила – 62,5 ± 2,6 года. Длительность болезни составила от 1 года до 35 лет, продолжительность запоров – от 3 до 5–7 дней. До включения в исследование 98 пациентов регулярно пользовались слабительными средствами, чаще всего это были препараты сенны, пикосульфат натрия, лактулоза. Клинические симптомы запора полностью соответствовали Римским критериям III. Для исключения органических изменений в кишечнике у всех больных была выполнена колоно- или ирригоскопия в период от месяца до 3 лет до настоящего исследования.
Эффективность препаратов оценивали по следующим критериям:
Результаты
Все пациенты начинали прием сравниваемых препаратов с 2 таблеток, в процессе лечения 42 пациента уменьшили дозу до 1 таблетки (20 человек – на Дульколаксе, 22 – на Бисакодиле), что, соответственно, уменьшило частоту опорожнения в течение последующих дней лечения. Результаты лечения представлены в таблице.
Таблица. Динамика клинических симптомов до и после 10-дневного приема Дульколакса и Бисакодила
| Клинические симптомы | Дульколакс | Бисакодил | ||
| до лечения | после лечения | до лечения | после лечения | |
| Запор | 55 | 55 | ||
| 1 раз в сутки | 39 | 32 | ||
| 2–3 раза в сутки | 11 | 14 | ||
| > 3 раз в сутки | 5 | 9 | ||
| Твердая | 55 | 55 | ||
| Мягкая | 36 | 29 | ||
| Жидкая | 12 | 21 | ||
| Оформленная | 7 | 5 | ||
| Метеоризм | 38 | 9 | 36 | 16 |
| Чувство неполного опорожнения | 52 | 10 | 53 | 18 |
| Боли в животе до и после стула | 18 | 13 | 20 | 22 |
| Карболеновое время, часы | 74 | 24 | 72 | 26 |
| Эффект последействия | 15 | 7 | ||
За период лечения в обеих группах форма стула менялась с твердой до мягкой, нормально оформленной и жидкой.
Среднее число дефекаций в день и консистенция стула показали различия в пользу группы Дульколакса. Одновременно уменьшился метеоризм, исчезло ощущение неполного опорожнения кишечника (последнее было менее выражено на фоне Бисакодила). У 35 пациентов перед актом дефекации и непродолжительное время после него появлялись небольшие схваткообразные боли в животе, купирующиеся самостоятельно.
Время карболеновой пробы сократилось с 74 и 72 до 24 и 36 часов соответственно в 1-й и 2-й группах. Таким образом, общее время транзита на фоне приема исследуемых слабительных значительно (в 2–3 раза) сократилось. Время наступления эффекта составило в среднем 6–10 часов у Дульколакса и 10–12 часов у Бисакодила, что дает возможность индивидуализировать прием препаратов с предсказанием ожидаемого эффекта.
Появление неуправляемой выраженной диареи и усиление болей в животе, сопровождающих дефекацию, наблюдались у 4 пациентов (по 2 человека в каждой из групп), что заставило пациентов прекратить исследование на 4–7-е сутки.
Оценка переносимости препаратов в обеих группах соответствовала очень хорошей и хорошей в 80 % случаев на фоне Дульколакса и в 72 % случаев на фоне Бисакодила. В последующие 10 дней самостоятельное опорожнение кишечника наблюдалось в 20 % случаев (у 15 человек в группе Дульколакса и у 7 в группе Бисакодила).
Электрическая активность на частотах толстой кишки в двух группах пациентов до лечения была значительно ниже нормы. Коэффициент ритмических сокращений в 3–4 раза превышал нормальные показатели, что свидетельствовало о непропульсивных сокращениях толстой кишки. После 10-дневного приема препаратов моторная активность толстой кишки у больных улучшилась. Показатели электромоторной активности заметно возросли на фоне Дульколакса (41,4 ± 21,2 % исходно и 53,39 ± 17,6 % в динамике), в группе Бисакодила эти показатели составляли 55,16 ± 12,6 и 53,4 ± 18,6 % соответственно при норме 64,04 ± 32,01 %. Эти данные свидетельствовали о мягком стимулирующем эффекте Дульколакса на моторику кишечника. Таким образом, преимущество Дульколакса перед Бисакодилом заключалось в более мягком изменении частоты и консистенции стула, достижении полноты опорожнения, более быстром и предсказуемом времени наступления эффекта, более значимом повышении электромоторной активности толстой кишки.
Результаты изучения абсолютного содержания короткоцепочечных летучих жирных кислот (КЖК) в кале больных исходно демонстрировали снижение их абсолютной концентрации по сравнению с нормой, что может свидетельствовать как о нарушении утилизации данных кислот колоноцитами вследствие изменений моторно-эвакуационной функции кишечника, так и об изменении активности, а также численности различных популяций микроорганизмов эндогенной толстокишечной микрофлоры. Повышение абсолютной концентрации КЖК после приема препаратов говорило о тенденции к восстановлению функциональной активности и численности толстокишечной микрофлоры, причем данные изменения были более выражены у пациентов, принимавших Дульколакс. Результаты лечения представлены на рис. 1, 2.
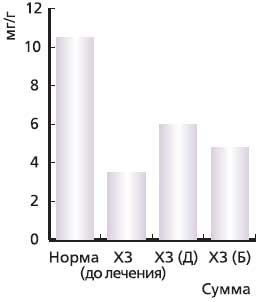
Рис. 1. Динамика суммарного содержания КЖК (С2-С6) в кале у больных. Хронический запор (ХЗ) на фоне лечения Дульколаксом и Бисакодилом
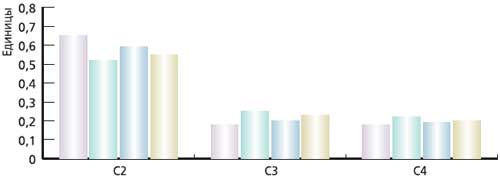
Рис. 2. Динамика относительного содержания КЖК (С2-С4) в кале у больных ХЗ на фоне лечения Дульколаксом и Бисакодилом
У больных хроническими запорами исходно отмечается достоверное повышение относительно содержания пропионовой и масляной кислот при снижении доли уксусной кислоты по сравнению с группой здоровых лиц, что свидетельствует о выраженном дисбалансе аэробных и анаэробных популяций микроорганизмов и активизации анаэробов, в частности родов бактероидов, пропиони-, фузобактерий, клостридий и др. После применения Дульколакса и Бисакодила выявилась тенденция к формированию нормального профиля кислот, свидетельствующая о восстановлении качественного состава микроорганизмов. Аналогичная, но менее выраженная динамика отмечена и у больных, получавших Бисакодил.
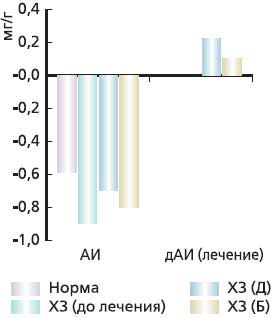
Исходно у пациентов с хроническими запорами наблюдается смещение значений аэробного индекса, отражающего окислительно-восстановительный потенциал внутрипросветной среды в область отрицательных значений, что способствует активизации анаэробных популяций микроорганизмов. После применения Дульколакса выявилась тенденция к смещению аэробного индекса в область нормальных значений, что обеспечивает условия для нормальной и эффективной жизнедеятельности облигатной микрофлоры. На фоне Бисакодила наблюдалась менее выраженная динамика изменения аэробного индекса. Результаты лечения представлены на рис. 3.
Рис. 3. Динамика значений АИ (аэробный индекс) у больных ХЗ на фоне лечения Дульколаксом и Бисакодилом
Выводы:
Таким образом, терапия хронического функционального запора требует индивидуального подхода, тщательной этапной диагностики его причин, обоснованного выбора слабительного препарата с учетом возраста больного и всех факторов развития запора.
ЛИТЕРАТУРА
1. Минушкин О.Н., Елизаветина Г.А. Запоры и некоторые принципы их лечения // Клиническая фармакология и терапия. 1997. № 6. С. 51–53.
2. Елизаветина Г.А., Минушкин О.Н., Ардатская М.Д., Балыкина В.В., Алиева С.М., Лощинина Ю.Н. Современные подходы к лечению функциональных запоров. Сборник: Диагностика и лечение болезней органов пищеварения с позиций доказательной медицины. 2008. С. 108–15.
3. Белоусова Е.А., Никулина И.В._ Принципы выбора слабительных средств у разных категорий больных запором // Фарматека. 2009. № 2. С. 48–53.
4. Елизаветина Г.А, Ардатская М.Д., Балыкина В.В. Лечение функциональных запоров в пожилом возрасте // Сборник: Диагностика и лечение болезней органов пищеварения с позиций доказательной медицины. 2009. С. 97–104.
5. Парфенов А.И. Современные представления о запорах. От симптома к болезни // Consilium Medicum. 2007. № 1. С. 40–44.
6. Самсонов А.А. Синдром хронического запора // РМЖ. 2009. Т. 17. № 4. С. 233–37.
7. Инго Фюсген, Кристиан Шуман. Клинические аспекты и лечение запора. 2001.
8. Шульпекова Ю.О. Алгоритм лечения запора различного происхождения // РМЖ. Гастроэнтерология. 2007. Т. 15. № 15. С. 1–7.