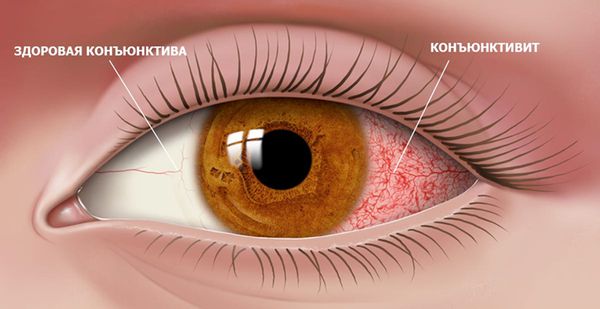
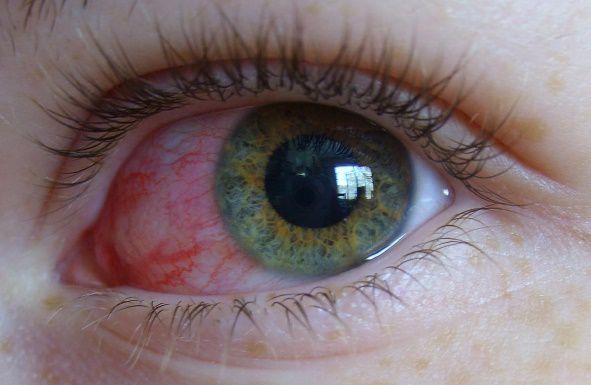
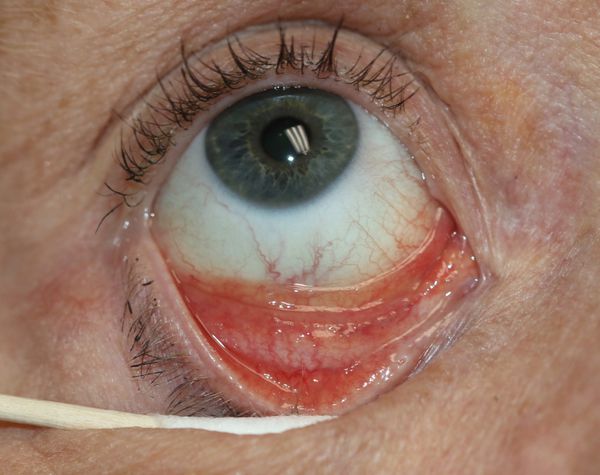
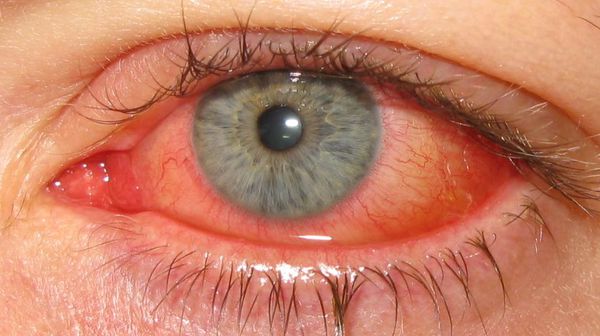
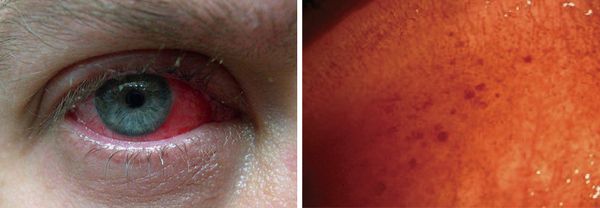
Что такое фолликулез глаз
Хронический фолликулярный конъюнктивит следует отличать от картины нормальной конъюнктивы у детей, на своде детской конъюнктивы могут наблюдаться выраженные фолликулы, но без субконъюнктивальной инфильтрации, закрывающей вертикальный рисунок сосудов тарзальной конъюнктивы.
Хроническая реинфекция Chlamydia trachomatis является причиной хронического фолликулярного конъюнктивита наряду с другими редкими хламидийными инфекциями (кошачьим пневмонитом, пситтакозом, и венерической лимфогранулемой). Хронический каналикулит и вторичный конъюнктивит, вызванный видами Actinomyces, у детей встречается редко. Гиперчувствительность к лекарствам (консервантам, особенно в глазных гипотензивных препаратах) может вызвать фолликулярную реакцию. Другие потенциальные причины описаны ниже.
а) Контагиозный моллюск как причина конънктивита. Контагиозный моллюск относится к поксвирусам с двухцепочечной молекулой ДНК. Передача происходит при прямом контакте или аутоинокуляции в область глаза.
Очаги моллюска имеют пупковидное вдавление в центре, в случае локализации на веке или вблизи линии ресниц их можно не заметить при осмотре. В этой локализации они могут стать причиной хронического фолликулярного конъюнктивита, обычно одностороннего, с пиком частоты в возрасте 2-4 лет. Множественные очаги могут развиться у пациентов с атопией и в случае иммуносупрессии.
Лечение проводят, выдавливая стержень очага вручную или методом кюретажа, процесс облегчается при выполнении небольшого разреза во внутренней границе очага кончиком иглы (каутеризация или криотерапия могут вызвать депигментацию края века и потерю ресниц); после чего быстро происходит разрешение. В хронических случаях может развиться точечная кератопатия с вторичной периферической васкуляризацией.
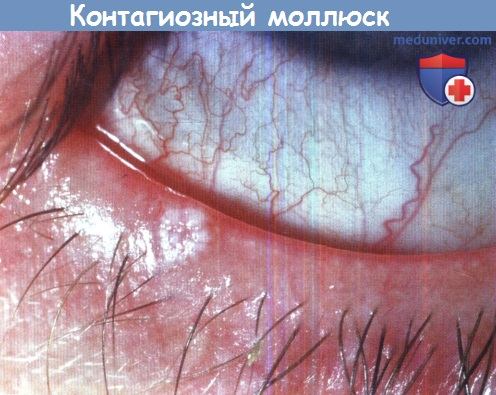
Возможны ассоциированный фолликулярный конъюнктивит и васкуляризация роговицы в запущенных случаях. 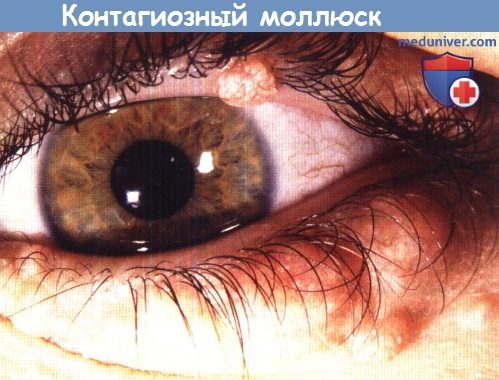
б) Окулогландулярный синдром Парино. При этом редком синдроме развивается односторонний гранулематозный конъюнктивит в окружении фолликул, который часто ассоциируется с подъемом температуры и ипсилатеральной региональной лимфаденопатией. Это вариант болезни кошачьих царапин, возбудителем которой обычно является грамотрицательная бактерия Bartonella henselae. Заболевание развивается после повреждения кожи в результате кошачьей царапины или инокуляции в конъюнктиву зараженных экскрементов кошачьих блох.
Диагноз подтверждается повышением титра IgG в серологических тестах, выявлением антител к Bartonella spp. методом непрямой иммунофлуоресценции или проведением ПЦР на материале пораженных тканей. Имеется тенденция к разрешению, но лечение проводят пероральным азитромицином, доксициклином или ципрофлоксацином. К другим редким этиологиям относятся туляремия (Francisella tularensis), споротрихоз, туберкулез и хламидиоз.
В случае угрозы тарантулы выпускают облачко волосков в качестве защитной уловки. Торчащие волоски можно удалить, физически удалить углубившиеся волоски невозможно. Топические стероиды невысокой фармакологической активности эффективно контролируют воспаление. Конъюнктивальные гранулемы можно удалять.

Наблюдался сопутствующий конъюнктивит легкой степени.
г) Фолликулез конъюнктивы. Термином фолликулез обозначают выраженную фолликулярную реакцию без других признаков воспаления, которая наблюдается в основном у подростков и молодых взрослых. Возможен лишь легкий дискомфорт; фолликулы иногда замечают случайно. Фолликулы могут присутствовать на конъюнктивах тарзальных пластинок, свода и глазного яблока.
Терапия или обследование обычно не требуется. Можно провести терапию местными стероидами или системным доксициклином, однако случается спонтанное разрешение, которое может занять несколько лет.
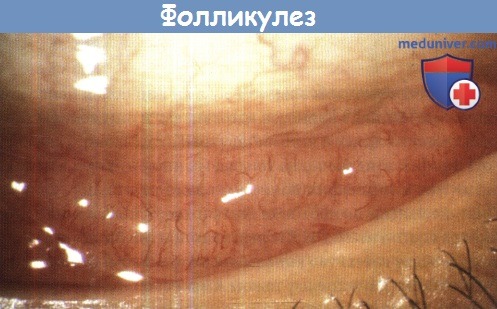
Симптомы у пациента отсутствовали.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое аденовирусный конъюнктивит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кривомазова Н. С., офтальмолога со стажем в 2 года.
Определение болезни. Причины заболевания
Аденовирусы очень заразны и способны поражать не только слизистые оболочки глаз, но и дыхательные пути и кишечник. При болезни они могут воздействовать на лимфатические узлы и миндалины, которые вырабатывает защитные клетки: лимфоциты и плазматические клетки. В таких случаях конъюнктивит сопровождается общей реакцией организма: повышением температуры тела, насморком, болью в горле и увеличением подчелюстных лимфатических узлов.
Распространённость
Источник инфекции и пути передачи
Источник инфекции — больной человек, выделяющий вирус в окружающую среду.
Чаще всего заражение происходит в следующих случаях:
Также аденовирусом можно заразиться в больнице — инфекция передаётся через поверхности медицинского оборудования и дверные ручки.
Факторы риска
Длительность заболевания составляет две недели, неосложнённые формы течения разрешаются самостоятельно.
Симптомы аденовирусного конъюнктивита
При аденовирусном конъюнктивите могут присутствовать следующие симптомы:
Общая воспалительная реакция организма может развиться за 1–2 дня до появления других симптомов конъюнктивита или протекать на его фоне.
Она проявляется следующими симптомами:
Патогенез аденовирусного конъюнктивита
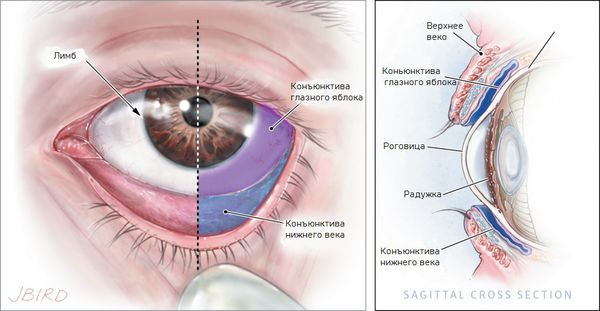
Основная функция конъюнктивы — барьерная. Она защищает глаз от механического воздействия различных частиц, переносимых по воздуху. При попадании на конъюнктиву они задерживаются на ней, а затем смываются слёзной жидкостью.
Попадая на слизистые оболочки кишечника, дыхательных путей и конъюнктивы, вирус внедряется в них. Затем он начинает создавать свои копии внутри клеток — этот процесс называется репликацией. Иммунная система распознаёт поражённые клетки как чужеродные, и запускается механизм их разрушения — апоптоз. Разрушаясь, клетки выбрасывают генетический материал вируса в межклеточное пространство, инфекция распространяется по организму, и возникает общая воспалительная реакция: поднимается температура, увеличиваются лимфоузлы, появляется озноб и насморк.
Циркулирующие в крови вирусы воздействуют на сосуды конъюнктивы. В результате стенка сосудов реагирует на воспаление и увеличивается — появляется покраснение глаз, которое выглядит как плотная капиллярная сетка.
Воспалённые стенки сосудов начинают пропускать жидкость (плазму) в окружающее пространство и возникает отёк век и конъюнктивы. Отёчные структуры визуально выглядят как бугорки под эпителием конъюнктивы. Если стенка сосуда становится слишком тонкой, в этом месте появляется точечное кровоизлияние.
Слезотечение, неприятные ощущения от яркого света, ощущение инородного тела в глазу возникают из-за раздражения нервных окончаний медиаторами воспаления.
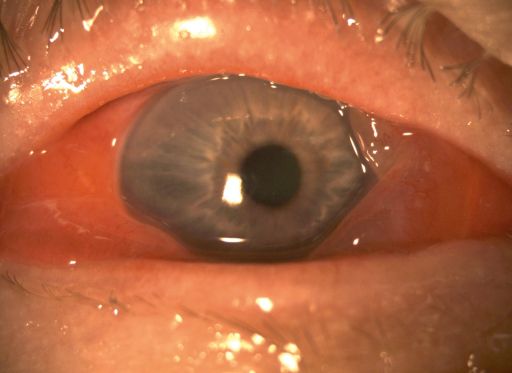
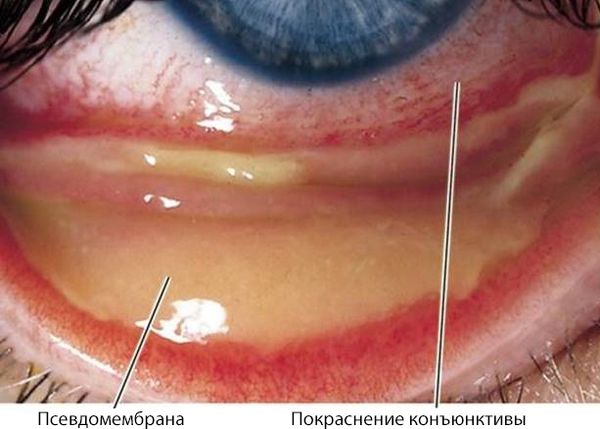
Атакованные вирусом клетки распознаются иммунной системой как чужеродные и разрушаются. Поскольку идёт активный воспалительный процесс, в эту область направляются защитные клетки организма (лимфоциты, макрофаги). Слияние защитных и поражённых вирусом клеток приводит к образованию псевдомембран — скоплению разрушенных клеток в виде плёнок на поверхности конъюнктивы.
Иммунная реакция роговицы проявляется появлением точечных лейкоцитарных инфильтратов (зон воспаления) — нежно-белых полупрозрачных точек размером 1–2 мм. Они появляются на поверхности роговицы, обнаружить эти изменения можно только при помощи биомикроскопа (щелевой лампы). Помутнения, как правило, не снижают остроту зрения и бесследно исчезают после выздоровления (и ногда это может вызывать оптические дефекты наподобие гало ). Однако инфильтраты, расположенные напротив зрачка, и большие инфильтраты могут вызывать зрительный дискомфорт.
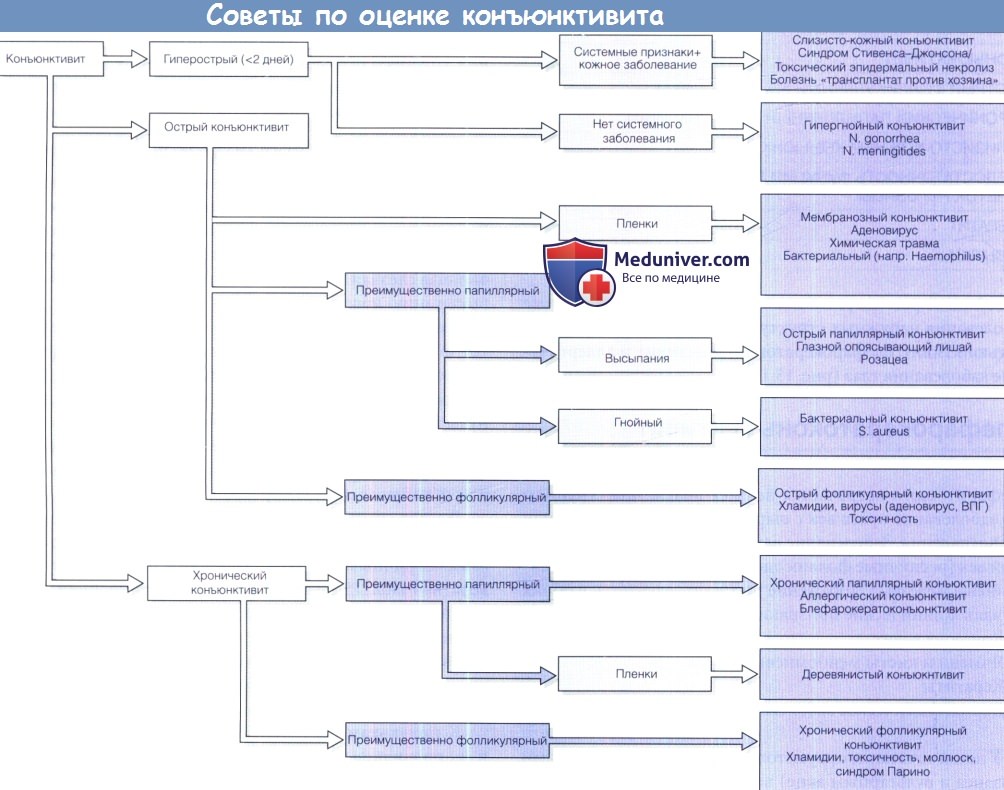
Классификация и стадии развития аденовирусного конъюнктивита
Выделяют пять больших групп конъюнктивитов:
Формы аденовирусного конъюнктивита
Выделяют четыре клинических варианта болезни:
Острый неспецифический фолликулярный конъюнктивит — это лёгкая форма аденовирусного конъюнктивита. Определение «неспецифический» указывает на схожесть симптомов с другими видами конъюнктивита — при болезни возникает покраснение глаз, появляется слезотечение и ощущение инородного тела в глазу. Покраснение может быть выражено не ярко, присутствует слизистое отделяемое, отекают веки. При воспалении внутренней поверхности век на ней появляются бугорки, или фолликулы. Заболевание разрешается самостоятельно в течение 10–14 дней.
Хронический кератоконъюнктивит проявляется эпизодическим покраснением глаз, слезотечением и светобоязнью после перенесённой аденовирусной инфекции. Заболевание встречается крайне редко, для постановки диагноза потребуется лабораторное обследование.
Эпидемический кератоконъюнктивит развивается в четыре стадии:
Осложнения аденовирусного конъюнктивита
Осложнения развиваются из-за чрезмерного иммунного ответа, отсутствия профилактики вторичной инфекции и отказа от лечения.
К основным осложнениям аденовирусного конъюнктивита относятся:
Диагностика аденовирусного конъюнктивита
Диагностика аденовирусного конъюнктивита основывается на данных анамнеза и осмотра, обычно этого достаточно для постановки диагноза. При тяжёлых формах могут применяться лабораторные методы, которые позволяют определить возбудитель и провести дифференциальную диагностику с другими инфекционными конъюнктивитами.
Сбор анамнеза
Опрашивая пациента, врач обращает внимание на следующие факторы:
Осмотр
Для аденовирусного конъюнктивита характерны:
Лабораторная диагностика
Дифференциальная диагностика
Дифференциальная диагностика проводится со следующими заболеваниями:
Лечение аденовирусного конъюнктивита
Специфической противовирусной терапии, подавляющей размножение аденовируса, пока не существует.
Все лечебные мероприятия имеют симптоматический характер:
Местная терапия:
Прогноз. Профилактика
Чтобы предупредить распространение инфекции, пациенты, в том числе школьники, должны оставаться дома весь острый период, т. е. 1–2 недели. Больничный лист при аденовирусном конъюнктивите открывают до конца периода активного воспаления.
Тяжёлые формы болезни требуют регулярного наблюдения врача (примерно каждые 3–4 дня) и при необходимости применения местной медикаментозной терапии. В этих случаях без своевременного лечения может необратимо снизиться острота зрения и появятся рубцовые изменения век, которые могут стать причиной их неполного смыкания и хронического синдрома сухого глаза.
Профилактика аденовирусного конъюнктивита
Наиболее важная профилактическая мера — это дезинфекция, например мытьё рук после посещения общественных мест и обеззараживание мобильных телефонов антисептиками.
Если в доме есть больной человек, необходимо ежедневно проводить влажную уборку, протирать мебель и дверные ручки, использовать индивидуальные полотенца, регулярно стирать постельное бельё.
К гигиеническим мерам в медицинских учреждениях относятся использование одноразовых насадок для глазных капель, обработка поверхностей оборудования и стерилизация многоразового инструментария.
Вирусный конъюнктивит у детей
Вирусный конъюнктивит – группа заболеваний, вызванных вирусами, попавшими на конъюнктиву глаз.
Виды вирусных конъюнктивитов:
Герпетический конъюнктивит в свою очередь делится на подвиды (формы):
Аденовирусный конъюнктивит известен также как фарингоконъюнктивальная лихорадка. Формы:
Что провоцирует / Причины Вирусного конъюнктивита у детей:
Возбудитель герпетического конъюнктивита — Herpes simplex.
Аденовирусный конъюнктивит у детей вызывают аденовирусы определенных сероваров: третьего, пятого и седьмого. Основные пути передачи: воздушно-капельный, контактный.
Эпидемический геморрагический конъюнктивит провоцирует энтеровирус-70, принадлежащий к группе пикорнавирусов. Болезнь передается контактным путем.
Конъюнктивит, вызванный контагиозным моллюском относится к дерматотропным поксвирусам. Возникает поражение разных отделов кожи, в том числе лица и век ребенка. Путь передачи – контактно-бытовой.
Конъюнктивиты иногда возникают при общих вирусных заболеваниях, к примеру, при ветряной оспе. В таком случае вирус оспы вляется возбудителем данного вида конъюнктивита. Путь передачи заболевания – воздушно-капельный.
Симптомы Вирусного конъюнктивита у детей:
Герпетический конъюнктивит
Эта форма болезни характерна в основном для детей. Течение вялое и длительное. Поражается в основном один глаз. Катаральная форма герпетического конъюнктивита у детей проявляется гиперемией и отеком конъюнктивы. Есть слизистое или слизисто-гнойное отделяемое из конъюнктивальной полости в небольшом количестве. Фолликулярная форма проявляется фолликулами плюс выше перечисленной симптоматикой. Везикулярно-язвенная форма проявляется появлением рецидивирующих язв или эрозий на конъюнктиве и крае века, прикрытых нежными пленками. В некоторых случаях могут образовываться узелки в склере в области лимба, которые напоминают фликтены. При всех формах герпетического конъюнктивита возможно появление характерных высыпаний на коже век и крыльев носа.
Аденовирусный конъюнктивит
Инкубация длится 7-8 суток. Болезнь начинается с выраженного назофарингита и повышения температуры тела. Потом температура спадает и поднимается снова, тогда наблюдают появление симптомов конъюнктивита сначала на одном глазу, а через 2—3 дня — на другом. Увеличиваются регионарные лимфатические узлы. Снижается чувствительность роговицы.
Катаральная форма аденовирусного конъюнктивита проявляется отеком и гиперемией конъюнктивы, век и переходных складок. Появляется слизистое или слизисто-гнойное отделяемое из конъюнктивальной полости (немного). Болезнь длится от 5 до7 суток. Поражения роговицы не наблюдается.
Фолликулярная форма аденовирусного конъюнктивита у детей проявляется в появлении фолликулов плюс выше названные симптомы. Большое количество фолликулов находится в области переходных складок. Их размер может быть небольшим или крупным (по виду напоминают студень). Пленчатая форма болезни характеризуется образованием нежных серовато-белых пленок на конъюнктиве. Их можно без усилий снять влажным ватным тампоном. Но в некоторых случаях, довольно редко, пленки могут быть более плотными, что утрудняет снятие их с конъюнктивы. Поверхность конъюнктивы под пленкой кровоточит.
Эпидемический кератоконъюнктивит
От заражения до проявления симптомов проходит от 4 до 8 дней, в зависимости от состояния иммунитета и других факторов. Болезнь может длиться от 2 недель до 2 месяцев. После выздоровления у ребенка остается сформированный иммунитет. Болезнь имеет острое начало, сначала симптомы выказывают одностороннее поражение, а затем касаются и второго глаза. Перед проявлением общих симптомов ребенок чувствует недомогание. С обеих сторон увеличиваются регионарные лимфатические узлы, при пальпации возникают болевые ощущения.
Врачи при осмотре выявляют отек и гиперемию конъюнктивы, век и переходных складок, отделяемое из конъюнктивальной полости слизистого или слизисто-гнойного характера – его небольшое количество. На конъюнктиве в основном нижних переходных складок наблюдают мелкие прозрачные фолликулы. Снижается чувствительность роговицы. Спустя 1 неделю субъективные ощущения болезни снижаются, и появляются симптомы кератита — множественные точечные субэпителиальные инфильтраты роговицы.
Эпидемический геморрагический конъюнктивит
Инкубационный период при данной форме болезни короткий – всего от 12 до 48 часов. Выздоровление наступает спустя 8-12 суток. Болезнь имеет острое начало, проявляются типичные для конъюнктивита симптомы, такие как резкая боль, светобоязнь, ощущение инородного тела в глазу. Сначала поражается один глаз, а стустя пару суток – второй.
Перед проявлением симптомов повляется общая слабость. Врачи фиксируют увеличение предушных лимфатических узлов. Осмотр показывает гиперемию, фолликулы и выраженный отек конъюнктивы нижней переходной складки, небольшое количество слизистого или слизисто-гнойного отделяемого из конъюнктивальной полости.
На вторые сутки от начала заболевания появляются субконъюнктивальные кровоизлияния – более или менее выраженные. Снижена чувствительность роговицы. Иногда появляются точечные субэпителиальные инфильтраты роговицы.
Конъюнктивит, вызванный контагиозным моллюском
Проявляются характерные изменения кожи век, наблюдают гиперемию, отек и фолликулез конъюнктивы век и переходных складок.
Конъюнктивиты при общих вирусных заболеваниях (ветряная оспа)
Инкубация длится долго – 21 сутки. Температура тела резко повышается, появляется пятнисто-везикулезная сыпь, светобоязнь, слезотечение. Наблюдается инъекция глазного яблока и везикулезные высыпания на конъюнктиве, коже век и межреберном пространстве век. После пузырьков остаются язвочки, которые образуют мелкие рубцы. Из конъюнктивальной полости выделяется жидкость слизистого характера. Редко может развиться кератит.
Лечение Вирусного конъюнктивита у детей:
Герпетический конъюнктивит
Для лечения данной формы вирусного конъюнктивита у детей применяют антиметаболиты в виде глазных капель или мазей местно, к примеру, раствор идоксиуридина 0,1% (от 6 до 8 раз в сутки) или мазь ацикловира 3% (2-3 раза в день). Также подходят мазь оксалиновая 0,25% (2-3 раза в день), мазь флореналевая 0,5% (2-3 раза в день), мазь теброфеновая 0,5% (также 2-3 раза в день).
Параллельно применяют интерферон и его индукторы:
Аденовирусный конъюнктивит
Как и описано выше, применяют глазные мази: оксалиновую, флореналевую, теброфеновую. Все эти мази применяют 2-3 раза в день.
Параллельно применяют интерферон и его индукторы, как описано выше.
Чтобы избежать присоединения вторичной инфекции, на протяжении 10-14 дней 2-3 раза в день нужно применять такие средства:
Эпидемический кератоконъюнктивит у детей лечат, как и аденовирусный конъюнктивит.
Эпидемический геморрагический конъюнктивит
Курсом 2-3 недели в конъюнктивальный мешок следует капать растворы интерферона и его индукторов – такие, как при герпетическом конъюнктивите. Профилактика вторичной инфекции – как при аденовирусном конъюнктивите (см. выше).
Симптомы конъюнктивита, вызванного контагиозным моллюском, исчезают после устранения поражения кожи век.
Конъюнктивиты при общих вирусных заболеваниях (ветряная оспа)
Курсом 2-3 недели в конъюнктивальный мешок рекомендуется закапывать растворы интерферона и его индукторов – как при герпетическом конъюнктивите. Профилактику вторичной инфекции проводят курсом 10-14 дней 2-3 раза в сутки такими препаратами:
Профилактика Вирусного конъюнктивита у детей:
1. Соблюдайте правила личной гигиены.
2. Не притрагивайтесь к лицу и глазами грязными руками.
3. Используйте только индивидуальные полотенца.
4. Носовые платки можно заменить одноразовыми бумажными салфетами.
5. Нельзя использовать чужую косметику, очки, контактные линзы.
Если произошло заражение вирусным конъюнктивитом у детей:
— не касаться зараженных глаз, не тереть их руками
— любые частички, что попали в глаз, нужно вынимать ватным тампоном и теплой водой
— следует выстирать постельное белье и полотенца в горячей воде
— не давайте никому свои очки и полотенца
— тщательно мойте руки после лечебных процедур с глазами.
К каким докторам следует обращаться если у Вас Вирусный конъюнктивит у детей:
Блефарит — симптомы, лечение блефарита глаз у детей и взрослых
Блефарит — воспалительный процесс, затрагивающий края век. Характерные симптомы заболевания включают отек, покраснение, зуд и болезненную чувствительность к свету. В большинстве случаев возникает хроническое воспаление, негативно влияющее на качество жизни пациента. Лечение преимущественно медикаментозное.
Распространенность и особенности
Хотя бы раз в жизни блефарит развивается примерно у 30% людей. В основной группе риска мужчины и женщины в возрасте от 35 до 70 лет, хотя воспаление нередко диагностируется и у детей. Врачи классифицируют это заболевание с учетом причин возникновения воспалительного процесса и особенностей клинической картины. Блефарит редко вызывает необратимые изменения в области век, но при этом тяжело поддается лечению. Опасность хронической формы болезни обусловлена риском формирования халязиона и других осложнений.
Главная причина возникновения воспаления в области ресничной кромки век — бактериальная инфекция, вызванная стафилококком. Также заболевание может быть обусловлено деятельностью вирусов, грибков и паразитов. Неинфекционные причины развития блефарита связаны с аллергией, патологией сальных желез и другими нарушениями.
Основные этиологические факторы:
К факторам риска развития болезни офтальмологи относят сахарный диабет, гельминтозы, воспалительные заболевания органов пищеварительного тракта, недостаток витаминов и микроэлементов, нарушение работы иммунитета.
Проявления блефарита зависят от причины возникновения воспаления. Характерный для всех форм заболевания симптом — покраснение краев век. Зуд и ощущение жжения обычно усиливаются в утреннее время. Возникает повышенная чувствительность к свету. Блефарит инфекционной природы сопровождается формированием пленки, снижающей остроту зрения. Пациенты жалуются на ощущение тяжести в области глаз, усталость и невозможность длительного ношения контактных линз.
Наблюдается периодическое усиление и ослабление симптомов. При аллергической форме блефарита неприятные ощущения возникают через короткий промежуток времени после попадания аллергена в область глаза.
Хронический воспалительный процесс часто вызывает негативные последствия при несвоевременном лечении. Наиболее распространенное осложнение — временное снижение остроты зрения. Выраженность повреждения глаза зависит от формы заболевания.
Раннее лечение снижает риск возникновения негативных последствий.
При обнаружении характерных признаков заболевания следует обратиться к офтальмологу. Врач собирает анамнестические данные и осматривает глаз для обнаружения симптомов воспалительного процесса. Лабораторные исследования помогают поставить окончательный диагноз. Забор мазка с конъюнктивы с последующим бактериологическим посевом материала дают врачу возможность уточнить возбудителя инфекции. Офтальмолог дополнительно оценивает остроту зрения и проводит биомикроскопию для определения характера повреждения век. Демодекоз исключают с помощью микроскопического исследования ресниц.
Схема диагностики зависит от совокупности обнаруженных офтальмологом симптомов. При необходимости пациента направляют на консультацию к другим специалистам. Например, при обнаружении признаков аллергии необходимо пройти обследование у аллерголога. При хроническом блефарите с разрастанием краев век требуется консультация онколога для исключения злокачественного новообразования.
Лечение блефарита у детей и взрослых
Схема терапии подбирается с учетом причины возникновения болезни и симптомов. Нередко требуется привлечение врачей другого профиля для проведения комплексного лечения, направленного на устранение различных этиологических факторов. Медикаментозная терапия должна сопровождаться нормализацией питания, усилением иммунитета и отказом от вредных привычек.
Перечисленные медикаменты обычно применяют в виде капель, мазей и растворов. При тяжелой форме заболевания может потребоваться системное воздействие антибиотиков и противовоспалительных средств. При сухости глаза офтальмолог назначит «искусственные слезы» в виде капель. Хорошие результаты показывает применение физиотерапевтических процедур, вроде электрофореза и УВЧ-терапии. Осложнения блефарита иногда требуют проведения оперативного вмешательства.