что такое фиброз молочной железы после операции
Локальный фиброз молочной железы
Локальный фиброз молочной железы
Маммологические заболевания

Молочная железа – это орган, который развивается и функционирует в тесной взаимосвязи с женскими половыми гормонами.
Изменение уровня гормонов в период полового созревания, беременности, лактации или менопаузы вызывает соответствующие изменения и в молочных железах, заставляя их развиваться, перестраиваться для лактации или постепенно атрофироваться.
Любой неадекватный «скачок» уровня гормонов (например, при нарушениях менструального цикла, прерывании беременности, заболеваниях половых или других эндокринных органов) вызывают изменения в тканях груди.
Главная причина необычайной распространенности мастопатии в последнее время – это изменение жизни людей в наиболее широком смысле: физическом, социальном, эмоциональном.
Многие гинекологи говорят о кардинальном изменении акушерского портрета современной женщины:
Все это приводит к более длительному периоду повышенного уровня эстрогенов в организме, вследствие чего значительно увеличивают риск возникновения мастопатии из-за нарушения обмена эстрогенов под воздействием
Мастопатия, одной из форм которой является локальный фиброз молочной железы, встречается у 60-80% женщин в возрасте от 20 до 50 лет. В настоящее время это заболевание не считается предраковым, однако рак груди развивается у женщин, страдающих различными формами мастопатии, в 5 раз чаще, чем у здоровых.
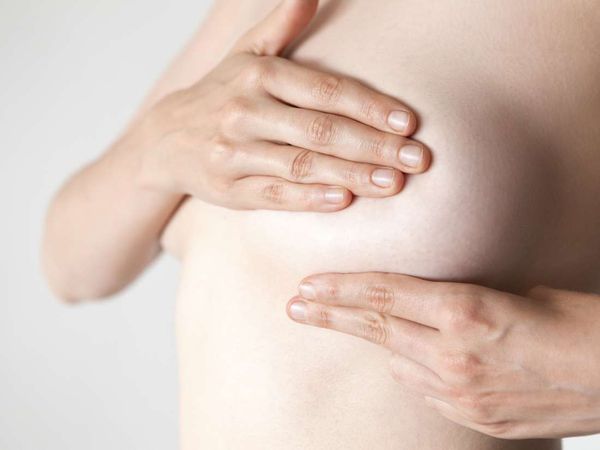
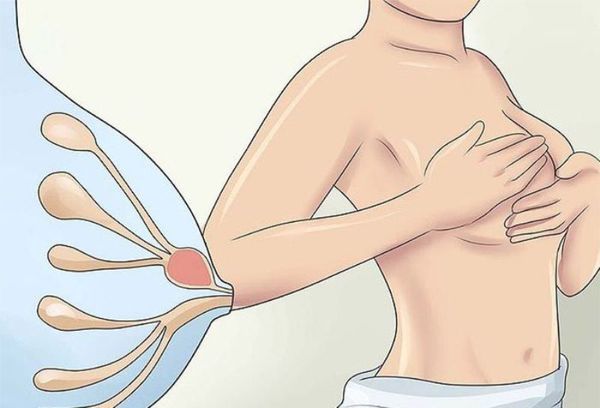
Выявить у себя фиброз молочной железы можно самостоятельно — для этого следует всего лишь регулярно осматривать грудь, но делать самообследование необходимо правильно и последовательно:
Если при осмотре обнаружилось
следует немедленно обратиться к маммологу. Посетить маммолога нужно и в том случае, если ничего не обнаружено, но при этом есть тяжесть в груди за несколько дней перед менструацией или более года принимались оральные контрацептивы.
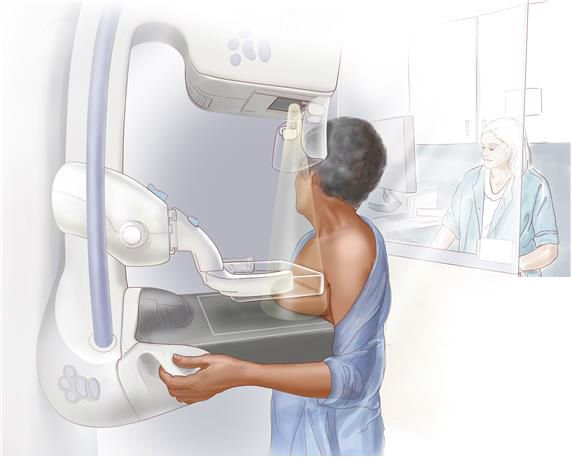
Маммография – это наиболее информативный рентгенологический метод. Он позволяет выявить даже самые мелкие, непальпируемые образования. Однако следует помнить, что маммография сопряжена с лучевыми нагрузками на организм, поэтому она не применяется при беременности, не рекомендуется женщинам до 35 лет, а также недостаточно информативна в молодом возрасте, когда ткань молочных желез еще плотная.
Сегодня в клиниках Германии широко используется цифровая маммография, которая переводит изображение не на пленку, а на экран компьютера. При этом изображение получается более четким и его легче обрабатывать.
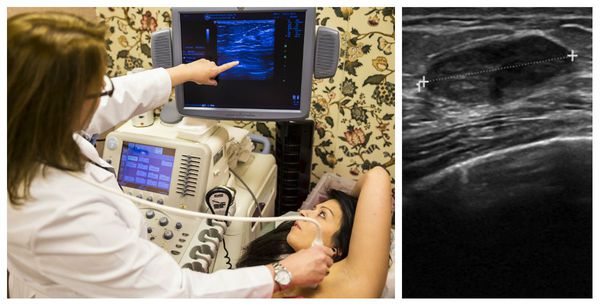
УЗИ – это наиболее современный диагностический метод.
Компьютерная томография (КТ) и магнито-резонансная томография (МРТ) применяются для диагностики локального фиброза редко, лишь в случае неинформативности основных методов.
Кроме операции необходимо также устранить
Все сертифицированные Немецким Обществом онкологии DKG центры рака груди в Берлине.
Фиброз молочной железы
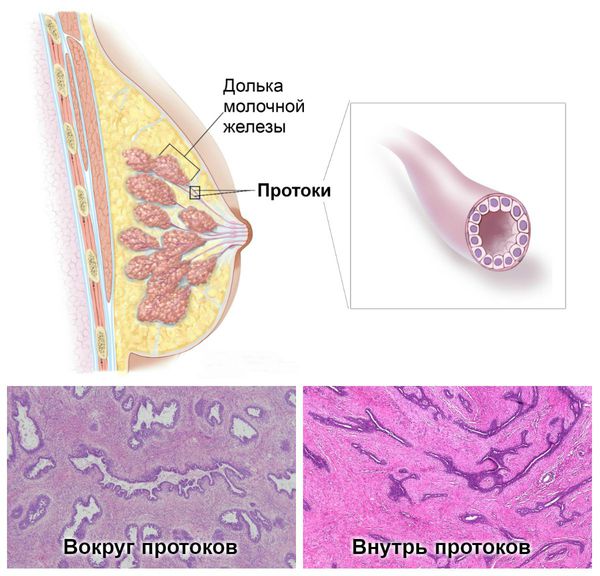
Фиброз молочной железы – замещение железистой ткани молочной железы плотной соединительной тканью в ходе физиологических или патологических процессов. Повышенное образование фиброзной ткани в молочной железе может возникать при патологических процессах и провоцировать образование кист и узлов. Фиброз является одним из составляющих элементов формирования такого патологического состояния, как фиброзно-кистозная мастопатия. В последние годы распространение данной болезни стало носить по-настоящему угрожающий характер. Изменение образа жизни, отказ от грудного вскармливания, развитие маститов, избыточный вес, раннее половое созревание и довольно поздний климакс, заболевания яичников и щитовидной железы — все это обуславливает значительную чувствительность организма к малейшему изменению гормонального фона. Гормональный дисбаланс ведет к изменению соотношения жировой, железистой и соединительной ( фиброзной) ткани в молочной железе и развитию фиброзно-кистозной мастопатии, составляющей частью которой является фиброз.
Фиброз молочных желез может быть составляющей различных патологических состояний в молочных железах:
1. Очаговый фиброз молочной железы или узловая фиброзная мастопатия – разновидность болезни, в ходе которой возникают фиброзные очаги, нередко в сочетании с кистами.
2. Послеоперационный или постлучевой фиброз, как следствие предшествующего лечения
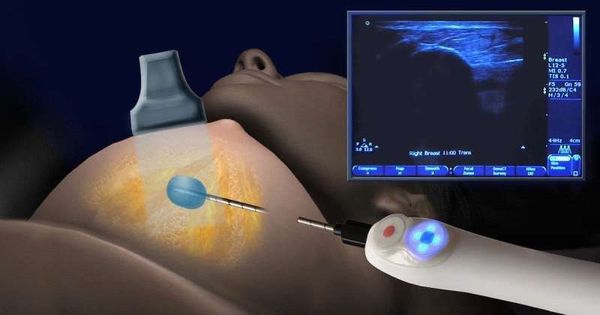
Локальный( очаговый) фиброз молочной железы является начальной стадией развития заболевания. На данном этапе болезнь обнаруживается при физикальнои осмотре или при УЗ-исследовании молочных желез ( после 40 лет – при маммографии).
3. Диффузный фиброз молочной железы – как составляющая диффузной фиброзно-кистозной, фиброзно-железистой мастопатии или диффузной фиброзно-жировой инволюции.
Симптомы фиброза
Лечение фиброза молочной железы
Поскольку фиброзно-кистозная или фиброзно-железистая мастопатия может быть неблагоприятным фоном для развития более серьезной патологии, в том числе и рака, лечение откладывать не стоит.
Проведение консервативной терапии при диффузных формах мастопатии подразумевает комплексное воздействие на организм с целью устранения причин, приведших к гормональному дисбалансу. Чтобы успешно вылечить фиброз, потребуется:
«Клиника профессора Карташевой»: эффективное лечение фиброза молочной железы
Хирургическое лечение узловой фиброзно-кистозной мастопатии, не подразумевает удаления молочной железы полностью, а лишь устранение кист или фиброзных узлов. Операция, как метод лечения фиброза, используется при наличии «узла» в молочной железе и при выявлении пролиферации или атипической гиперплазии при пункционной или трепан-биопсии опухолевого узла.
Независимо от того, какое именно лечение является необходимым, выполнение врачебных предписаний должно осуществляться только под медицинским контролем.
Очаговый фиброз
Существует большое количество разновидностей заболеваний женской груди. Очаговый фиброз принадлежит к числу доброкачественных образований. Вместе с тем данное заболевание требует внимательного отношения, потому что данная опухоль может перерасти в злокачественную.
Характеристика очагового фиброза
Очаговый фиброз груди являет собой развитие соединительной ткани, содержащей в себе мелкие клетки, а также атрофированные дольки и протоки. Наиболее подверженными развитию данного вида доброкачественной опухоли являются женщины, которые находятся в предменопаузном периоде, то есть в возрасте от сорока до пятидесяти лет. У женщин, которым тридцать-сорок лет, подобная патология встречается гораздо реже, а в более молодом возрасте практически и не встречается.
Очаговым фиброзом принято называть узел повышенной плотности, который имеет средние размеры. Чаще всего он располагается в верхнем квадрате грудных желез. Возможно формирование одиночных, а также множественных узлов. Фиброз очагового типа – это заболевание, которое хорошо поддается лечению.
Диагностика очагового фиброза
Такое заболевание молочных желез, как мастопатия фиброзного типа, разновидностью которой является очаговый фиброз, достаточно сложно определить на ранних стадиях. Невооруженным глазом и при самообследовании образования неощутимы и незаметны. Определить наличие новообразования методом пальпации возможно только по достижении опухоли средних размеров. При этом стоит отметить отсутствие болезненных ощущений, а также других симптомов клинического характера.
Только специальная диагностика позволяет с уверенностью говорить о наличии данного заболевания. Чтобы обеспечить точность диагноза, проводятся маммография и ультразвуковое обследование:
Чаще всего очаговый фиброз возникает на фоне развития такого заболевания, как фиброзно-кистозная мастопатия.
Причины формирования очагового фиброза
В основе нарушенного межклеточного сообщения, которое провоцирует развитие опухоли, лежит активный рост эндогенных молекул, принадлежащих к антигеноспецифическому пептидному типу. Так называют цитокины, передающие сигналы между клетками различных тканей. Так называемый бета-фактор вырабатывается лейкоцитами, эндотелием, макрофагами, фибробластами, клетками эндотелия и др. При нормальных условиях они участвуют в важнейших процессах организма, регулируя апоптоз и рост, а также межклеточный метаболизм. Если количество бета-факторов увеличивается, развивается опухоль.
Гормональные сбои в женском организме случаются достаточно часто: в период менструаций, при беременности, грудном вскармливании, с наступлением менопаузы, в случае абортов и др.
Болезнь также могут провоцировать стрессовые состояния, проблемы со щитовидной железой, переутомление, нехватка йода в организме, сахарный диабет, проблемы с работой поджелудочной железы, вредное воздействие токсических веществ, воспалительные процессы в матке либо яичниках, лучевая терапия. Существует также генетическая предрасположенность к развитию очагового фиброза.
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам лечения маммологических заболеваний. Мы готовы оказать вам услуги лечения олеогранулемы и лечения опухоли молочной железы.
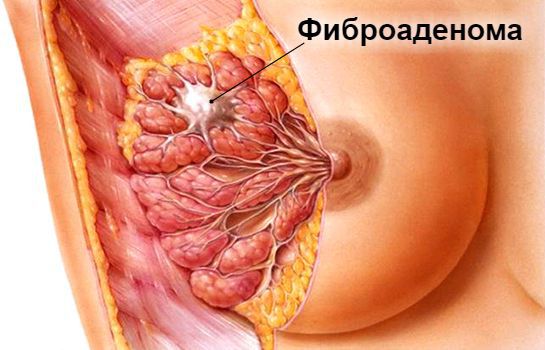
Что такое фиброаденома молочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Степыко С. Б., онколога со стажем в 16 лет.
Определение болезни. Причины заболевания
Ведущий фактор развития фиброаденомы — относительная или абсолютная гиперэстрогения (избыток эстрогенов) и дефицит прогестерона. При относительном повышении уровня эстрогена возрастная норма этого гормона сохраняется, но нарушается его пропорция с прогестероном. Абсолютное повышение означает, что количество эстрогенов выше нормы.
Также риск появления фиброаденомы увеличивается в следующих случаях:
Подростковый возраст, когда происходит становление менструального цикла, сам по себе является одним из факторов риска образования фиброаденомы молочной железы. В этот период гипоталамо-гипофизарная система работает несовершенно, из-за чего в организме может наблюдаться гиперэстрогения, которая сопровождается дисфункциональными маточными кровотечениями.
У женщин с эндометриозом и миомой матки частота развития фиброаденомы возрастает. При воспалительных заболеваниях яичников и доброкачественных опухолях изменяется нейроэндокринная регуляция, часто возникают нарушения менструального цикла и недостаточность лютеиновой фазы. Со временем это приводит к фиброаденоме.
При гиперпролактинемии изменяется нормальная продукция гормонов: высвобождение пролактина подавляет овуляцию, но повышает чувствительность клеток груди к эстрогенам. Таким образом возникает гиперэстрогения на фоне снижения концентрации прогестерона.
Симптомы фиброаденомы молочной железы
Заподозрить фиброаденому на ранней стадии тяжело, так как болезнь протекает без видимых симптомов. Поводом для обращения к врачу становится пальпируемое образование, которое достигает диаметра 2-3 см. Узел чаще располагается в верхне-боковой части молочной железы. В случае множественной фиброаденомы пальпируется сразу несколько узлов разного объёма, расположенных на расстоянии друг от друга.
Для фиброаденомы не характерны изменения кожи, покраснение или деформация. При небольшом объёме опухоли размер молочной железы остаётся прежним. В положении лёжа на спине опухоль не исчезает. Гигантские единичные узлы вызывают одностороннее увеличение груди, заметную асимметрию при визуальном осмотре.
Женщина может самостоятельно обнаружить фиброаденому, если после окончания менструации проведёт самообследование молочных желёз. Во время осмотра груди перед зеркалом заметного нарушения симметрии не будет. При пальпации можно прощупать плотное образование, которое легко смещается под пальцами.
Так как фиброаденома сопровождается гормональными нарушениями, во второй половине цикла у пациенток появляется мастодиния — боль и напряжённость в молочной железе. Болезненность иногда сопровождается изменением чувствительности сосков: даже контакт с одеждой становится неприятным. При этом сама опухоль при пальпации обычно безболезненна.
Во второй половине цикла фиброаденома может увеличиваться в размерах. У женщин с предменструальным синдромом это связано с задержкой жидкости и развитием отёка тканей груди. Иногда такое состояние ошибочно принимают за начало активного роста опухоли.
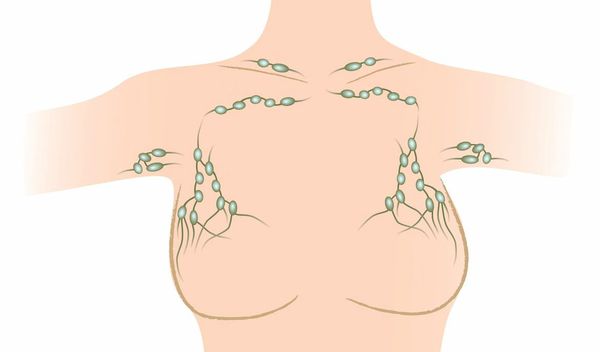
Для фиброаденомы не характерны изменения лимфоузлов, поэтому при пальпации подключичных, надключичных и подмышечных групп узлов не наблюдается увеличение в размерах или уплотнение тканей.
Патогенез фиброаденомы молочной железы
Основная роль в образовании узловой мастопатии принадлежит эстрогенам. Они вызывают следующие изменения в тканях груди:
Эстрогены влияют на рост фиброаденоматозных узлов не только напрямую, но и косвенно. Непрямой механизм связан с активацией выработки факторов роста, которые поступают в молочную железу с током крови или вырабатываются из расположенных рядом клеток. На ткани молочной железы влияют следующие вещества:
Итак, у женщин с недостатком прогестерона, а также абсолютным или относительным избытком эстрогенов на протяжении всего менструального цикла стимулируется рост эпителиальной и соединительной ткани. Но это проявляется в участках железы, наиболее чувствительных к влиянию гормонов, имеющих больше количество рецепторов к ним. В связи с этим постепенно формируется плотный узел.
В зрелом возрасте в тканях фиброаденомы развивается гиалиноз — участки соединительной ткани, напоминающие хрящ, при этом гибнут клетки, могут появляться кальцификаты — отложения солей кальция. Поэтому доброкачественные опухоли, выявляемые в период менопаузы, имеют обызвествление, которое говорит о длительном существовании образования.
Классификация и стадии развития фиброаденомы молочной железы
По гистологическому строению выделяют следующие типы фиброаденомы:
Периканаликулярная фиброаденома встречается в 51 % случаев. Она чётко отделяется от окружающих тканей и с возрастом подвергается дистрофическим изменениям. Этот тип опухолей чаще наблюдается у женщин после 45 лет.
Осложнения фиброаденомы молочной железы
Диагностика фиброаденомы молочной железы
На консультацию к врачу-маммологу лучше приходить после менструации на 5-9 день цикла, чтобы исключить влияние предменструальных изменений на грудные железы: нагрубание и отёк.
Врач выясняет анамнез жизни, чтобы установить факторы, которые могли привести к патологии. Осмотр проводится в положении стоя и лёжа с запрокинутой за голову рукой. При пальпации обнаруживается плотный узел, который легко смещается и не вызывает болезненности. Локализуется преимущественно в верхней части груди. Форма узла обычно овоидная (по типу яйца) или круглая, поверхность чаще бугристая, неровная.
Признаками доброкачественного новообразования на УЗИ являются:
Доброкачественная опухоль вписывается в соотношение по длине и ширине, которое должно быть менее 1:1. При надавливании на очаг наблюдается усиление гомогенности узла. Но при компрессии (сдавлении) внутренняя эхоструктура не изменяется, форма уплощается.
По показаниям проводится МРТ-диагностика. Но она не всегда позволяет отличить злокачественный процесс от доброкачественного. На МРТ-снимке опухоль выглядит, как овальное новообразование с ровными или дольчатыми краями. Картина усиления может быть разной: если его нет или происходит задержка — преобладает фиброз, при выраженном поглощении контраста — аденоматоз.
Точно дифференцировать злокачественное и доброкачественное новообразование можно при помощи цитологического или гистологического исследования. Для этого применяются следующие методы:
Лабораторная диагностика необходима только в плане подготовки к хирургическому удалению опухоли.
Исследование гормонального профиля не входит в перечень обязательных методов, но может проводиться при наличии сопутствующих гинекологических заболеваний.
Лечение фиброаденомы молочной железы
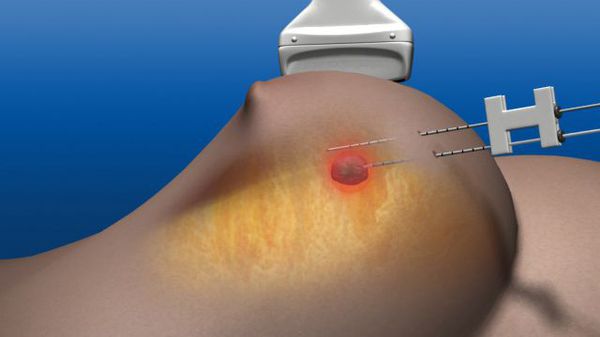
Разработаны абляционные методики удаления фиброаденомы, которые менее травматичны, чем операция на груди, и дают хороший результат. Используют следующие способы:
Криоабляция — это амбулаторная манипуляция, которая проводится под местной анестезией и не требует длительного стационарного лечения. Для женщин всех возрастов, особенно планирующих беременность, этот метод лечения является приоритетным. Рубец после процедуры не формируется, поэтому он не будет блокировать протоки и мешать кормлению грудью.
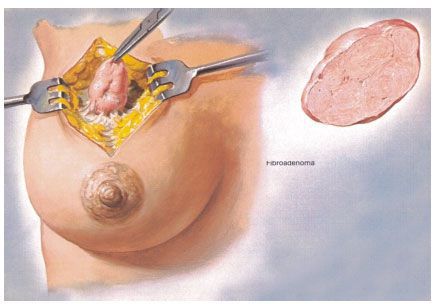
Показаниями для хирургического лечения являются:
В зависимости от размера новообразования, их количества и расположения могут использоваться два типа операции:
После удаления опухоли её отправляют на обязательное гистологическое исследование. При признаках злокачественного процесса, которые были выявлены во время операции, необходимо экстренное гистологическое исследование.
Прогноз. Профилактика
При фиброаденоме без признаков перерождения в рак прогноз благоприятный. Своевременное удаление доброкачественной опухоли даёт хороший косметический эффект. При крупных новообразованиях проводится маммопластика, которая позволяет восстановить привлекательную форму груди.
Что такое фиброз молочной железы после операции
Это определяет стратегию борьбы с данной патологией, которая ориентирована на сокращение смертности, увеличение безрецидивного периода и улучшения качества жизни пациенток. Основным этапом лечения РМЖ является хирургический метод, особенно при начальных стадиях заболевания [2].
Больные с онкологией всегда относились к группе повышенного риска развития осложнений. Это связано с исходной иммуносупрессией, обусловленной наличием самого опухолевого процесса, и проведением химиолучевого лечения.
Маят В.С. и соавт. (1975) считали, что послеоперационное осложнение – это новое патологическое состояние, которое не характерно для нормального течения послеоперационного периода и не является следствием прогрессирования основного заболевания. С тех пор лучшего определения осложнений не найдено. Частота их развития является ключевым параметром при оценке эффективности любой медицинской процедуры [4].
Именно поэтому «последствия» операций очень важно систематизировать, и такие попытки предпринимались издавна.
Уже давно разработаны различные шкалы и прогностические системы в ургентной хирургии: шкала Ренсона, SOFA, APACH и другие. Позднее появились шкалы и для онкологов: MPM forcancer patients, MPM (Mortality Probability Model), EUROSCORE (cardiac surgery), POSSUM (Physiologic and Operative Severity Score for the enumeration of Mortality and Morbidity), SAPS и другие. Главное в них – попытка точной оценки степени тяжести состояния больного, имеющая цифровой эквивалент. В дальнейшем накопленный опыт позволил исследователям переходить к индивидуальному прогнозу, потому что он точнее определяет стратегию и тактику ведения пациента. Он включал в себя и клинические, и биохимические, и цито-гистологические, и прочие особенности патологии и был напрямую зависим от факторов риска, только оценка их значимости оставалась непростой задачей.
P.A. Clavien и соавт. (1992) предложили общую классификацию периоперационных осложнений. Однако в ней оценка последствий хирургических вмешательств остается ограниченной в связи с отсутствием консенсуса об определении осложнений и распределении их по степени тяжести [5].
Данные больные всегда относились к группе повышенного риска в отношении развития осложнений, например послеоперационной инфекции в связи с исходной иммуно- и миелосупрессией, обусловленной наличием самого опухолевого процесса и проведением химиолучевого лечения [9; 10].
15-35% онкологических больных имеют клинически выраженные, часто очень тяжелые, последствия в виде тромбоэмболических осложнений. При этом пациенты с развившимися тромбоэмболиями имеют смертность в 2-3 раза выше по сравнению с такими же больными, но без тромбозов [11].
Среди них злокачественные новообразования молочной железы составляют самую сложную и значительную часть данной группы: они давно являются ведущей причиной смерти женщин в возрасте от 35 до 54 лет [12; 13].
Это заставило некоторых исследователей [14; 15] провести анализ последствий хирургических вмешательств с учетом возможных факторов риска, в том числе таких, как ожирение, сахарный диабет, курение, предоперационная лучевая терапия. Но вектор анализа постепенно сместился в сторону глубокого изучения самих онкологических изменений в молочной железе и их влияний на организм женщины. Одни [16; 17] обращали внимание на запущенность. Многие другие – на роль возрастных особенностей [18; 19].
Предпосылки развития осложнений после операций на молочной железе следует искать по нескольким направлениям: первое – это особенности самого заболевания, по поводу которого выполняется операция, второе – характер и объем хирургического вмешательства, а третье – общие изменения гомеостаза у данных пациенток.
Радикальная мастэктомия (РМЭ) по J.I. Madden (1965) считается классикой оперативных пособий при РМЖ. Технические особенности такой операции явно предрасполагают к местным осложнениям: их проводят исключительно с одномоментной подключично-подмышечно-подлопаточной лимфаденэктомией. При этом происходит значительное накопление жидкости при отслаивании кожных лоскутов от грудной клетки, что вызывает дискомфорт у пациенток и увеличивает продолжительность пребывания в стационаре в связи с необходимостью выполнять многократные пункции. Развитие рубцового процесса в области подмышечной вены в дальнейшем может привести еще и к развитию отека верхней конечности.
В последние годы все чаще говорят об органосохраняющей хирургии молочной железы. Это стало возможным благодаря развитию теоретических представлений о характере заболевания, совершенствованию методов адъювантного лечения. В настоящее время, помимо лечебных задач, большое значение приобретает достижение оптимального эстетического результата. Такой подход особенно эффективен при ранних стадиях болезни.
М. Gosset et al. (2016), V. Strnad et al. (2016) [22; 23] выполняли органосохраняющие операции в сочетании с лучевой терапией на ранних стадиях заболевания РМЖ и получили те же показатели общей и безрецидивной выживаемости, что и при выполнении просто РМЭ.
Современные требования к органосохраняющим операциям заключаются не только в сохранении органа, но еще и в получении хорошего косметического эффекта. А такие результаты получаются путем внедрения пластического компонента в стандартные технологии органосохраняющих операций. В настоящее время для восстановления молочной железы используются различные методы с использованием кожно-мышечных, кожно-подкожных, мышечных лоскутов, экспандеров/имплантатов и их комбинаций. Тем не менее реконструктивно-пластические операции аутотканями могут сопровождаться большим числом осложнений (капсулярные контрактуры, лимфорея, серомы, воспалительные процессы (20-29%)), требующих повторных оперативных вмешательств [24].
К.П. Лактионов и соавт. (2006) проанализировали результаты лечения у 271 больной РМЖ, которым были выполнены реконструктивно-пластические операции поперечным ректоабдоминальным лоскутом после радикального лечения. В структуре осложнений I этапа пластики молочной железы доля отторжений трансплантата составила 2,9%, краевой некроз перемещенного поперечного ректоабдоминального лоскута отмечался в 4,4% наблюдений, в 3,3% наблюдений произошло расхождение краев раны на передней брюшной стенке. Неблагоприятные исходы, вплоть до некроза кожи, смещения импланта, и капсулярной контрактуры, наблюдались до 14% пациентов [28].
Позднее обильная лимфорея приводит к грубому и хаотичному разрастанию рубцовой соединительной ткани в областях лимфаденэктомии и участках отсепарованных кожных лоскутов, что способствует развитию «постмастэктомического» синдрома [32].
Для профилактики местных послеоперационных осложнений: лимфореи и сером, широко использовали дренажи, стеганый шов. Некоторые авторы для этих целей вводили клей на раневую поверхность, считали, что гармонический скальпель может снизить число сером, интраоперационную кровопотерю и раневые осложнения. Однако все это не решило проблему, поскольку не было прогностических тестов, позволяющих заранее формировать тактические действия по предупреждению нежелательных последствий хирургического вмешательства [33].
Профилактика некроза кожи после тотальной мастэктомии и немедленной реконструкции молочной железы с экспандерами также имеет большое значение, так как может привести к инфицированию раны и повторному оперативному вмешательству [34].
Эти послеоперационные осложнения ведут к отсрочке адъювантной терапии. Проведенная в предоперационном периоде лучевая или полихимиотерапия еще более ухудшают течение раневого процесса, и процент осложнений увеличивается еще в 2-3 раза [35].
У 13-58% оперированных больных РМЖ наблюдались отеки верхних конечностей [36]. Причины их возникновения опять же связаны с обязательной широкой подмышечной лимфодиссекцией [37]. При этом у пациенток возникает боль в поврежденном плече и руке, ограничение движений, снижение мышечной силы и функциональных возможностей верхней конечности. Прогрессирование лимфатического отека усиливает эти симптомы [38].
Такие осложнения, как некроз краев раны, лимфэдема верхней конечности, длительное заживление раны, контрактура верхней конечности, инфекционные осложнения, развиваются, как правило, на фоне сером послеоперационной раны [39].
Общие осложнения иногда называют «трагическими или катастрофичными случайностями», как правило, возникают на неблагоприятном фоне сопутствующих заболеваний и возрастных изменений. Они связаны с тромбогеморрагическим синдромом не в молочной железе, а в других органах и системах.
Патогенетические механизмы, обусловливающие тромботическое осложнение у больных со злокачественными новообразованиями, включают комплекс взаимодействия опухоли, больного и системы гемостаза.
Тромбофилии, ведущие к инфаркту миокарда, тромбоэмболиям легочной артерии, инсультам и т.д., – очень серьезная, хотя и редко встречающаяся проблема при хирургическом лечении РМЖ. Нарушения в системе гемостаза у онкологических больных, в том числе и при РМЖ, усугубляются в условиях химиотерапии, что создает реальные предпосылки для развития тромботических и геморрагических осложнений на дальнейших этапах специального лечения [41].
У женщин с РМЖ в 3-4 раза увеличен риск венозной тромбоэмболии по сравнению с женщинами аналогичного возраста без рака. Частота возникновения венозных тромбозов при РМЖ составляет 2-8% [42].
Тромбоз, как правило, поражает нижние конечности, однако у пациентов, перенесших РМЭ с лимфодиссекцией, тромбоэмболические осложнения в верхних конечностях также являются частыми [43].
Таким образом, возникновение местных осложнений РМЭ в основном связывают с объемом операции и лимфодиссекции, которые сопровождаются выраженной диффузной кровоточивостью и лимфореей, а общих – с тромбофилией, возникающей на фоне возраста и сопутствующих заболеваний. Причины и механизмы их развития изучены недостаточно, не систематизированы и описаны фрагментарно.