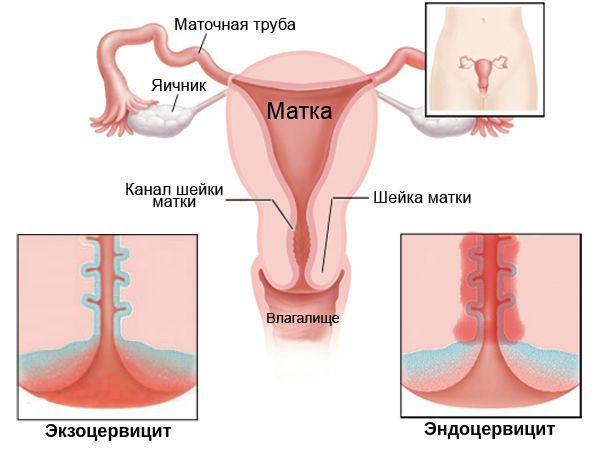
Эндоцервицит: симптомы, диагностика, лечение
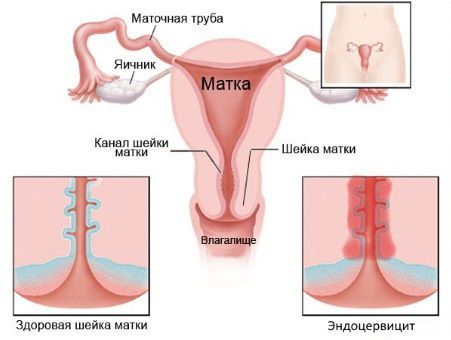
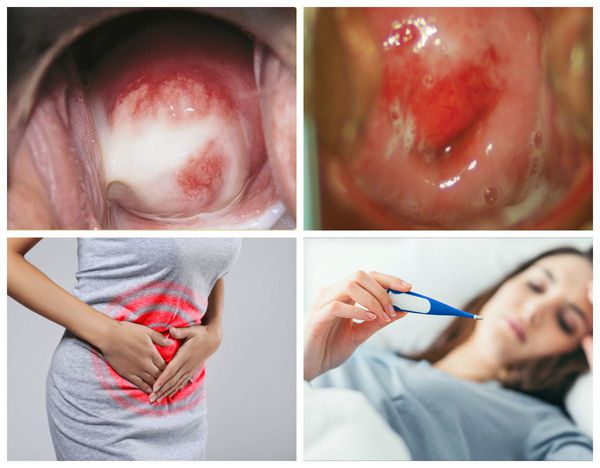
Очаг воспаления, спровоцированный патогенными микроорганизмами и расположенный в канале шейки матки, получил название эндоцервицит. Проблема опасна целым рядом возможных осложнений: бесплодие, онкология, генерализация воспалительного процесса. В клинике Dr.AkNer вы можете рассчитывать на квалифицированную медицинскую помощь. Наши врачи имеют большой опыт терапии женских заболеваний, обеспечивают эффективное комплексное лечение и полную конфиденциальность.
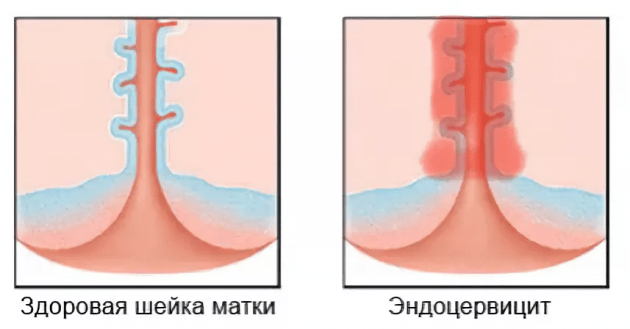
Этиология
Лечение эндоцервицита шейки матки всегда предполагает ликвидацию причины воспаления. В норме цервикальный канал защищен слизью, которую выделяют трубчатые железы. Распространение болезнетворных микроорганизмов снижает барьерную функцию, способствует развитию воспалительного процесса.
Чаще всего причиной патологии становятся заболевания, передающиеся половым путем. К возбудителям эндоцервицита относят:
вирусы герпеса, Эпштейна-Барра, цитомегаловирус;
бледную трепонему, гонококк, трихоманаду;
условно-патогенную микрофлору влагалища и дрожжевые грибки.
Еще одной причиной воспаления могут быть возрастные изменения слизистой. В результате нарушения гормонального баланса наблюдается ее истончение, которое влечет за собой потерю барьерных функций. Это в свою очередь приводит к разрывам шейки и формированию эрозий.
Виды заболевания
Выбор препарата при лечении эндоцервицита зависит от типа заболевания. Различают специфическую и неспецифическую форму.
Первая вызвана конкретным патогеном (наиболее часто встречается трихомонадный и гонорейный тип). Для патологии характерно острое начало с гнойными выделениями. Состояние может сопровождаться повышением температуры и симптомами интоксикации, характерны боли внизу живота.
Неспецифический эндоцервицит, чаще всего, становится результатом снижения иммунитета или стресса. Его вызывает нормальная микрофлора влагалища, которая преодолевает защитный барьер. Нередко причиной патологии является бактериальный вагиноз. Для неспецифического цервицита характерны боли в нижней части живота с иррадиацией в поясницу, мочеиспускание учащенное, болезненное. Многие пациентки жалуются на дискомфорт при сексуальном контакте.
По времени течения различают острую и хроническую форму. Первая манифестирует обильными выделениями и чувством дискомфорта во влагалище, также может сопровождаться нарушением менструального цикла, болезненностью при мочеиспускании и коитусе.
Хронический эндоцервицит клинически проявляется мягче, выделения умеренные по количеству, болевой синдром не ярко выражен. Кроме нарушения цикла к состоянию может добавиться снижение репродуктивной функции вплоть до бесплодия.
Патогенез
Симптомы, как и лечение эндоцервицита, зависят от конкретного возбудителя. Немаловажную роль играет иммунитет женщины. Как правило, патология долго протекает без специфических симптомов, может сопровождаться следующими признаками:
болевые ощущения внизу живота;
выделения из влагалища слизистого и гнойного характера.
При хроническом течении очаг воспаления способен полностью или частично перекрыть просвет цервикального канала. Это в свою очередь приводит к затруднению оттока менструальных выделений, формирует болевой синдром. Непроходимость является одной из причин бесплодия.
Диагностика
Как лечить эндоцервицит, зависит от возбудителя заболевания. Именно поэтому врач обязательно назначает анализы на инфекции, передающиеся половым путем. Кроме этого, диагностика включает в себя следующие исследования:
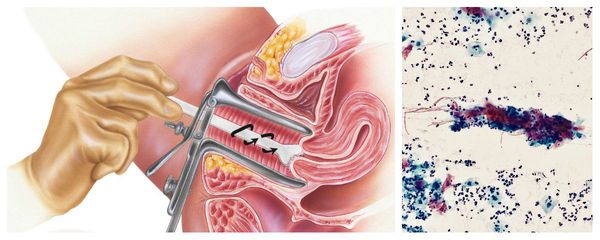
мазок из цервикального канала для идентификации инфекции и проверки ее чувствительности к антибиотикам;
цитологическое исследование пораженного эпителия;
Лечение для каждой пациентки разрабатывается индивидуально в зависимости от общего состояния здоровья, возраста женщины и возбудителя патологии.
Терапия
Лечение цервицита хронической и острой формы предполагает комплексный подход. Терапия направлена на локализацию воспаления, ликвидацию патогена, восстановление нормальной флоры влагалища. В курсе присутствуют следующие препараты системного и местного воздействия:
эубиотики для восстановления флоры и предупреждения рецидивов.
В качестве дополнительной терапии могут привлекаться иммунокоррекция и физиолечение.
Хронический эндоцервицит
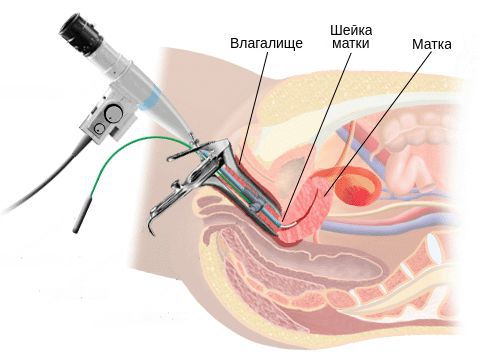
Хронический эндоцервицит — это инфекционное воспалительное заболевание слизистой цервикального канала, длящееся от двух месяцев и более. Отличается скудной клинической симптоматикой: увеличением количества слизистых влагалищных выделений с появлением в них примеси гноя и тянущими болями внизу живота. Для диагностики эндоцервицита применяют осмотр в зеркалах, расширенную кольпоскопию, трансвагинальное УЗИ, лабораторные исследования. При лечении назначают этиотропные противомикробные средства, эубиотики, иммунокорректоры, физиотерапию. По показаниям проводят малоинвазивные хирургические вмешательства, трахелопластику и радиоконизацию.
МКБ-10
Общие сведения
Хронические цервициты — одни из самых частых гинекологических заболеваний. Из-за бессимптомного течения их истинную распространенность установить крайне сложно. Обычно воспаление эндоцервикса выявляют при плановых профосмотрах или при обращении по поводу других болезней репродуктивной сферы.
Наиболее подвержены заболеванию женщины детородного возраста (до 70% пациенток с установленным диагнозом), несколько реже цервицит встречается в перименопаузе и в исключительных случаях — у девочек до наступления менархе. Важность своевременной диагностики и лечения хронической воспалительной болезни шейки матки обусловлена повышенным риском распространения воспаления на матку с придатками и злокачественного перерождения пораженного эндоцервикса.
Причины
Заболевание развивается на фоне недолеченного или недиагностированного острого воспалительного процесса и вызывается различными микроорганизмами или их ассоциациями. Воспаление в эндоцервиксе возникает при участии следующих инфекционных агентов:
Факторы риска
Важную роль в переходе заболевания из острой в хроническую фазу играют предрасполагающие факторы. Хронизацию процесса провоцирует:
Группу риска составляют женщины с опущением шейки матки и влагалища, а также пациентки, ведущие беспорядочную сексуальную жизнь без барьерной контрацепции.
Патогенез
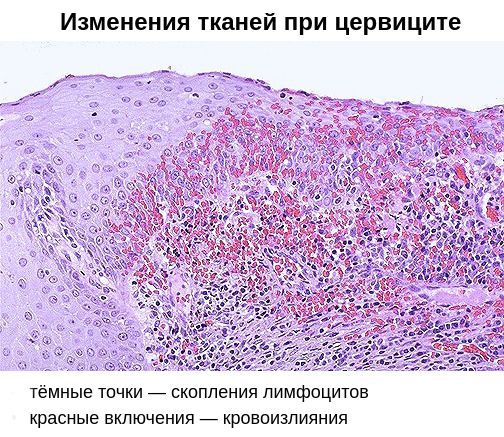
При хроническом течении эндоцервицита в очаге инфекции постоянно поддерживается вялотекущее воспаление, проникающее в парабазальный и базальный слой эпителия. При этом непосредственная повреждающая роль микроорганизмов уменьшается, а ведущими становятся снижение местного иммунитета и метапластические процессы. Это приводит к развитию сложной сосудисто-мезенхимальной реакции, замещению части цилиндрического эпителия плоским, инфильтрации и уплотнению мышечной и соединительной ткани.
Секреторная активность эпителиальных клеток остается повышенной, что при перекрытии устьев цервикальных желез способствует формированию наботовых кист. Отмечается ускоренное обновление эпителиоцитов с замедлением их дифференцировки, прогрессивным снижением апоптоза и нарастанием атипии. У некоторых пациенток процесс носит рецидивирующий характер с периодическим обострением.
Классификация
Формы хронического эндоцервицита являются такими же, как и при остром воспалительном процессе. Основными критериями классификации являются:
Симптомы хронического эндоцервицита
Клиническая картина заболевания отличается крайне скудной симптоматикой. В большинстве случаев хронически протекающий эндоцервицит становится случайной находкой при плановом или внеплановом гинекологическом обследовании. Обычно пациентки отмечают незначительное увеличение объема влагалищных выделений и изменение их характера. Бели становятся мутными, густыми, иногда они имеют неприятный запах или в них появляются прожилки крови.
При обострении воспаления женщину могут беспокоить тупые, тянущие, ноющие боли в нижней части живота, зуд и жжение в области наружных половых органов. Иногда единственным признаком длительно существующего воспаления в шеечном канале становится бесплодие или привычный выкидыш.
Осложнения
Из-за снижения защитных свойств слизистой пробки и наличия постоянного очага воспаления повышается риск развития эндометрита, сальпингита, аднексита с отдаленными последствиями в виде бесплодия и невынашивания беременности. В двух третях случаев хронический эндоцервицит сопровождается эктопией шейки матки. По мнению специалистов в сфере гинекологии, при этом заболевании существенно возрастает вероятность малигнизации тканей. Воспаление эндоцервикса играет роль в развитии акушерской патологии с внутриутробным инфицированием плода и его оболочек, преждевременным излитием околоплодных вод, послеродовыми гнойно-септическими осложнениями.
Диагностика
Из-за неспецифичности симптоматики при постановке диагноза основное значение имеют данные физикальных, инструментальных и лабораторных исследований. Пациентке с подозрением на хронический эндоцервицит проводится:
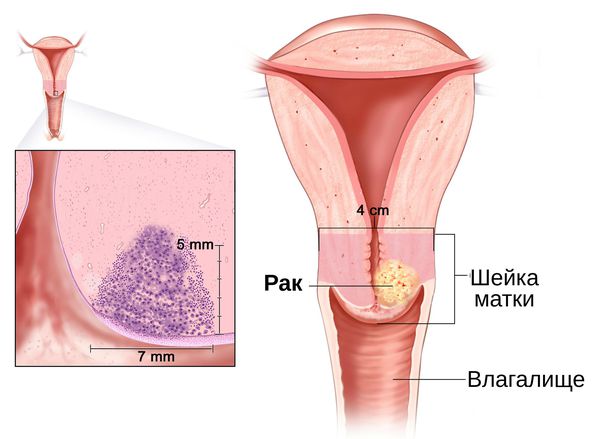
Дифференциальная диагностика производится с эктопией и раком шейки матки, туберкулезным поражением. В сложных случаях назначают консультации онкогинеколога, фтизиатра.
Лечение хронического эндоцервицита
Медикаментозная терапия
При подтвержденном диагнозе хронического воспаления эндоцервикса рекомендован комплексный этиопатогенетический подход. Предпочтительна консервативная терапия, основными задачами которой являются:
Физиотерапия
При лечении хронического эндоцервицита эффективно сочетание медикаментозной и физиотерапии. Физиотерапевтические методики усиливают противовоспалительный эффект антибактериальных средств и ускоряют процессы репарации. Пациенткам назначают:
Хирургическое лечение
В некоторых случаях консервативное лечение эндоцервицита дополняют хирургическими методами. При обнаружении большого количества наботовых кист, в которых может персистировать возбудитель, выполняют диатермопунктуру. При упорном течении показаны криодеструкция, лазерная вапоризация, радиокоагуляция. Если хроническое воспаление сочетается с деформацией шейки, дисплазией эпителия или элонгацией, возможно проведение радиоконизации и трахелопластики.
Прогноз и профилактика
Несмотря на необходимость длительного лечения, прогноз при хроническом эндоцервиците благоприятный. Рецидив заболевания возможен только при стойком снижении иммунитета и наличии воспаления в других отделах женской половой сферы. Для профилактики рекомендованы своевременное адекватное лечение острого эндоцервицита, регулярные осмотры у гинеколога, упорядоченная сексуальная жизнь, барьерные методы контрацепции (особенно при частой смене половых партнеров). Целями вторичной профилактики является предупреждение осложнений заболевания, в первую очередь — развития злокачественных неоплазий и бесплодия.
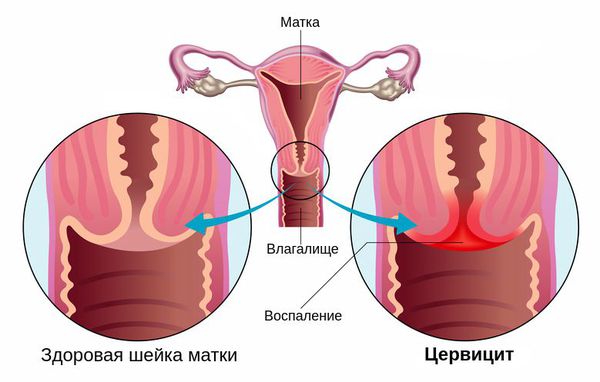
Что такое цервицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаршиной О. И., гинеколога со стажем в 17 лет.
Определение болезни. Причины заболевания
Длительный и вялотекущий дисбиоз влагалища (бактериальный вагиноз) также рассматривается как одна из возможных причин цервицита, поскольку на фоне изменения уровня кислотности влагалища меняется и соотношение видов влагалищной микрофлоры.
В зоне риска по возникновению цервицита находятся женщины, которые:
Также доказано, что фоном для развития воспаления шейки матки и его хронизации является местный иммунодефицит, связанный с нарушением защитной функции слизистой оболочки.
Симптомы цервицита
При бессимптомном процессе диагноз «цервицит» может быть поставлен:
При симптомном течении заболевания женщину могут беспокоить:
Патогенез цервицита
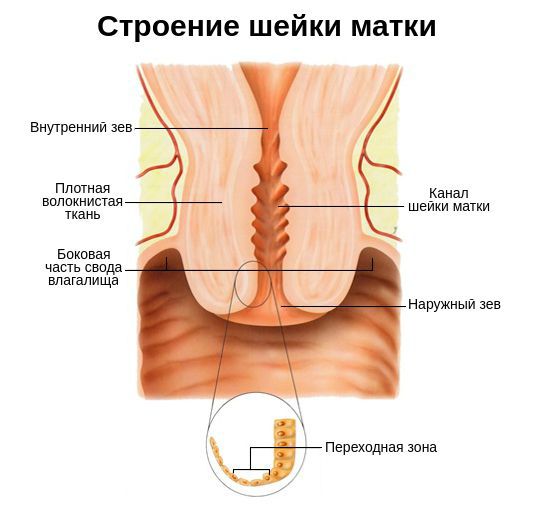
Когда речь идет о патогенезе цервицита, прежде всего необходимо обозначить понятия, о которых пойдёт речь.
Циклическое воздействие половых гормонов на женский организм позволяет сохранять микрофлору влагалища в норме, тем самым защищать шейку матки:
При снижении барьерных свойств микрофлоры влагалища и слизистой шейки матки в организм женщины проникают различные патогенные возбудители, которые приводят к развитию цервицита. Их активному проникновению и распространению в полости малого таза способствуют сперматозоиды в качестве клеток-переносчиков инфекционных агентов, а также трихомонады и установка внутриматочной спирали на фоне воспалительного процесса.
Острый цервицит
Чаще возникает при поражении шейки матки специфическими возбудителями (например, гонококком), а также после искусственного прерывания беременности, в осложнённом послеродовом периоде (возбудителями чаще становятся стафилококковая и стрептококковая инфекции) и при вирусном поражении шейки матки. На ранней стадии заболевания возникают:
В результате дистрофических изменений клеток на поверхности слизистой оболочки шейки матки появляется гнойный и серозно-гнойный экссудат — сероватые или бледно-жёлтые выделения.
Хронический цервицит
Помимо специфического возбудителя, немалую роль в возникновении хронического цервицита играет вторичный иммунодефицит. Он заключается в неполноценности клеточного и гуморального иммунитета. На клеточном уровне снижается количество Т- и В-лимфоцитов, а также нарушается фагоцитарная активности клеток, позволяющая им поглощать и переваривать патогенные микроорганизмы. В результате возбудители остаются в организме, снижается содержание антител IgG и IgM, увеличивается выработка антител IgA, что ведёт к изменению качества цервикальной слизи.
Послеродовой цервицит
Отдельно такую форму не выделяют, цервицит после родов ничем не отличается от обычного. Разница может быть лишь в лечении: не все антибиотики можно принимать при грудном вскармливании.
Классификация и стадии развития цервицита
Классификация цервицита зависит от типа возбудителей, локализации и давности патологических процессов. Так, в зависимости от типа возбудителя цервициты подразделяют на инфекционные и неинфекционные. Инфекционные цервициты бывают:
Кроме того, по локализации цервицит подразделяют на:
По длительности протекания процесса цервицит может быть:
Осложнения цервицита
Цервицит и беременность
Если беременность возникла на фоне цервицита, возбудитель заболевания может привести к преждевременному прерыванию беременности в связи с проникновением инфекции в водную оболочку, обращённую к плоду, затем в хорион (плаценту), околоплодные воды и сам плод.
При инфицировании ребёнка на ранних сроках беременности могут сформироваться врождённые пороки развития, возникает риск первичной плацентарной недостаточности и внутриутробной гибели плода. При позднем инфицировании наблюдаются следующие осложнения беременности:
Диагностика цервицита
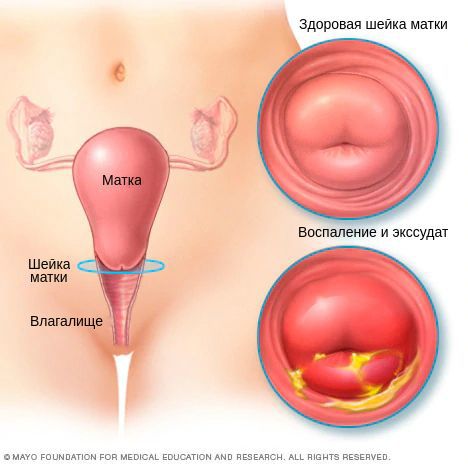
Диагностическими критериями цервицита при осмотре в зеркалах являются:
При микроскопическом исследовании наблюдается увеличение количества лейкоцитов, также можно обнаружить возбудителей трихомониаза и гонореи.
Однозначными признаками цервицита при вульвоцервикоскопии служат:
Бактериологическое исследование с поверхности шейки матки и заднего свода влагалища позволяет оценить не только соотношение лактофлоры, создающей нормальную кислотность влагалища, но и выявить рост условно-патогенных возбудител ей, таких как кишечные палочки, стрептококки, стафилококки, анаэробные кокки и др. Причём клинически значимым является рост микроорганизмов в колич естве более чем 10 4 КОЕ/мл.
Цитологическое исследование клеточного материала позволяет оценить структуру клеток, характер и уровень их повреждения, а также эффективность лечения в динамике. При длительно текущем воспалении шейки матки в цитограмме преобладают гистиоциты, плазмациты, фибробласты и лимфоидные элементы. При продуктивном воспалении (защитной реакции организма) преобладают клеточные инфильтраты — макрофагальные, г игантоклеточные, плазмоклеточные, лимфоцитарно-моноцитарные. В 40 % случаев цитологическая диагностика позволяет выявить возбудителя заболевания (хламидии, кандиды, трихомонады, цитомегаловирус), более чем в 50 % случаев диагностируется папилломавирус и вирус простого герпеса.
При ультразвуковом исследовании признаками эндоцервицита являются увеличение толщины М-эхо шейки матки более 4 мм и реактивный отёк подэпителиальных о тделов УЗИ. рекомендуется выполнять на 5-7 день менструального цикла.
Следует помнить, что обследование гинекологом и взятие мазков проводятся перед началом менструации или через несколько дней после её окончания: оптимальный срок — пятый день, когда нет мажущих кровянистых выделений. Накануне и в день процедуры не следует использовать вагинальные свечи, тампоны, мази, средства интимной гигиены, поскольку это может стать причиной получения недостоверных данных. Кроме того, необходимо отказаться от спринцевания и воздержаться от половых контактов в течение одного-двух дней до сдачи анализа.
Лечение цервицита
Препараты для лечения цервицита
Главной проблемой лечения цервицита шейки матки являются наличие нескольких возбудителей (микст-инфекции) и устойчивость возбудителей к антибактериальным препаратам. В таких случаях необходимо прибегнуть к приёму комбинации антибиотиков. Конкретные препараты назначает врач.
Помимо лечения пациентки параллельно в обязательном порядке проводится лечение её полового партнёра. Во время терапии необходимо пользоваться барьерной контрацепцией.
Физиотерапия
Кроме того, в ряде случаев назначается физиолечение:
Деструктивные методы лечения цервицита
Прогноз. Профилактика
С целью профилактики воспаления шейки матки рекомендуется:
За дополнение статьи благодарим Антона Ильина — онколога-гинеколога, научного редактора портала «ПроБолезни».
Эндоцервицит
Эндоцервицит – воспалительный процесс, возникающий в слизистой оболочке цервикального канала, который при отсутствии должного лечения может стать причиной развития эрозии и гипертрофии шейки матки, привести к распространению инфекции на верхние сегменты полового аппарата и к нарушению репродуктивной функции. В качестве возбудителей выступает условно-патогенная микрофлора и инфекции, передающиеся половым путём.
Особенности заболевания
Эндоцервицит считается одним из самых распространённых гинекологических заболеваний среди пациенток репродуктивного возраста: согласно статистике, воспаление диагностируется примерно у 70% женщин от 20 до 40 лет. Высокий уровень заболеваемости напрямую связан с ростом общего числа воспалительных патологий половых органов, а также с тенденцией к увеличению диагностированных иммунных и гормональных расстройств.
Самым неприятным осложнением эндоцервицита является переход болезни в хроническую форму, при которой клинические симптомы не столь ярко выражены, но из-за постоянного присутствия патогенной микрофлоры наблюдается глубокое поражение тканей. Несмотря на значительную распространённость, заболевание можно и нужно лечить. Главное, своевременно обратиться к специалисту. Тем более, что пациентки, перенесшие эндоцервицит, входят в группу риска по онкологическим заболеваниям и нуждаются в постоянном наблюдении у гинеколога.
Причины развития болезни
Основной причиной развития воспалительного процесса является поражение слизистой оболочки цервикального канала инфекционными микроорганизмами. В качестве возбудителей могут выступать коринебактерии, стафилококки, стрептококки, бактероиды, кишечная палочка, вирусы генитального герпеса, хламидии, трихомонады, уреа- и микоплазмы, гонококки.
Факторы, способствующие развитию эндоцервицита:
Существенно повышают вероятность развития воспалительного процесса интимные отношения с разными партнёрами без использования барьерных контрацептивов.
Симптомы эндоцервицита
Специфической симптоматики у заболевания нет, как и признаков общей интоксикации, проявляемой в виде слабости и повышения температуры тела. Основным проявлением болезни является изменение количества и характера выделений. В начале заболевания они обильные, потом постепенно мутнеют, приобретают желтовато-гнойный оттенок, становятся тягучими или, наоборот, жидкими. Иногда появляется неприятный запах.
Есть ещё ряд симптомов, указывающих на наличие эндоцервицита:
При хроническом эндоцервиците признаки заболевания постепенно сглаживаются, становятся менее выраженными или исчезают совсем. Но при этом воспаление распространяется глубже, поражая соединительную ткань и мышечные волокна. В результате шейка матки постепенно атрофируется и уплотняется, из-за постоянных выделений на влагалищной части образуется псевдоэрозия.
Формы эндоцервицита
Патология может протекать в разных формах. Эндоцервицит классифицируется по нескольким признакам:
Диагностика эндоцервицита в клинике
Так как симптомы эндоцервицита имеют неспецифический характер, диагностика направлена, в первую очередь, на выяснение спровоцировавших воспаление шейки матки причин. Пациенткам с подозрением на патологию назначается комплекс лабораторных и инструментальных исследований, включающий:
Визуальный осмотр и ультразвуковая диагностика проводятся в кабинете гинеколога. Для лабораторных исследований выполняется забор содержимого влагалища, так как в нём содержится отделяемое из цервикального канала.
Способы лечения патологии
При лечении эндоцервицита назначают иммуномодулирующие, антибактериальные и противогрибковые препараты в различных комбинациях. Терапевтическая схема подбирается индивидуально, с учётом течения заболевания, распространённости воспалительного процесса и типа возбудителя. Также важной задачей является восстановление нормальной микрофлоры влагалища. Для её решения назначаются эубиотики, снижающие вероятность рецидивов.
Помимо лекарственных препаратов, устраняющих непосредственную причину болезни, проводятся физиотерапевтические процедуры: магнитотерапия, диадинамические токи, лечение лазером, криодеструкция. Физиотерапевтическое лечение повышает эффективность медикаментозных препаратов и ускоряет процесс выздоровления.
Рекомендации по профилактике эндоцервицита
При условии своевременно назначенного лечения с эндоцервицитом обычно удаётся справиться за один терапевтический курс. Поэтому при появлении первых неприятных симптом не ждите, когда процесс перейдёт в хроническую стадию, а сразу же записывайтесь на приём к специалисту.
В целях профилактики эндоцервицита врачи рекомендуют:
Ну и конечно же, важно вести здоровый образ жизни, принимать витамины, заниматься физкультурой и правильно питаться. Постарайтесь не допускать искусственного прерывания беременности и откажитесь от частой смены половых партнёров.