что делают желудочки в сердце
Как устроено сердце
Венозная кровь из правых отделов сердца по легочным артериям направляется в легкие, где обогащается кислородом, и снова возвращается в сердце – это малый круг кровообращения.
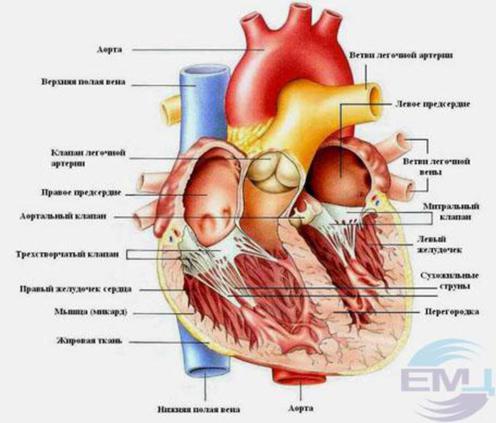
Внутри сердце разделено перегородками на четыре камеры. Два предсердия разделены межпредсердной перегородкой на левое и правое предсердия. Левый и правый желудочки сердца разделены межжелудочковой перегородкой. В норме левые и правые отделы сердца абсолютно раздельны. У предсердий и желудочков разные функции. В предсердиях накапливается кровь, поступающая в сердце. Когда объем этой крови достаточен, она проталкивается в желудочки. А желудочки проталкивают кровь в артерии, по которым она движется по всему организму. Желудочкам приходится выполнять более тяжелую работу, поэтому мышечный слой в желудочках значительно толще, чем в предсердиях. Предсердия и желудочки с каждой стороны сердца соединяются предсердно-желудочковым отверстием. Кровь через сердце движется только в одном направлении. По большому кругу кровообращения из левой части сердца (левого предсердия и левого желудочка) в правую, а по малому из правой в левую.
Правильное направление движения крови обеспечивает клапанный аппарат сердца:
Трехстворчатый клапан
Он расположен между правым предсердием и правым желудочком. Он состоит из трех створок. Если клапан открыт, кровь переходит из правого предсердия в правый желудочек. Когда желудочек наполняется, мышца его сокращается и под действием давления крови клапан закрывается, препятствуя обратному току крови в предсердие.
Легочный клапан
Двустворчатый или митральный клапан
Находится между левым предсердием и левым желудочком. Состоит из двух створок. Если он открыт, кровь поступает из левого предсердия в левый желудочек, при сокращении левого желудочка он закрывается, препятствуя обратному току крови.
Аортальный клапан
Закрывает вход в аорту. Тоже состоит из трех створок, которые имеют вид полулуний. Открывается при сокращении левого желудочка. При этом кровь поступает в аорту. При расслаблении левого желудочка, закрывается. Таким образом, венозная кровь (бедная кислородом) из верхней и нижней полой вен попадает в правое предсердие. При сокращении правого предсердия через трехстворчатый клапан она продвигается в правый желудочек. Сокращаясь, правый желудочек выбрасывает кровь через легочной клапан в легочные артерии (малый круг кровообращения). Обогащаясь кислородом в легких, кровь превращается в артериальную и по легочным венам продвигается в левое предсердие, затем в левый желудочек. При сокращении левого желудочка артериальная кровь через аортальный клапан под большим давлением попадает в аорту и разносится по всему организму (большой круг кровообращения).
Сердечная мышца называется миокардом
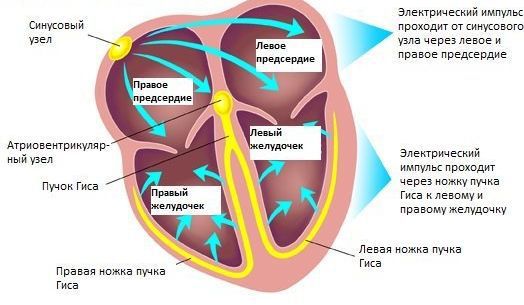
Выделяют сократительный и проводящий миокард. Сократительный миокард – это собственно мышца, которая сокращается и производит работу сердца. Для того, чтобы сердце могло сокращаться в определенном ритме, оно имеет уникальную проводящую систему. Электрический импульс для сокращения сердечной мышцы возникает в синоатриальном узле, который находится в верхней части правого предсердия и распространяется по проводящей системе сердца, достигая каждого мышечного волокна
Cначала сокращаются оба предсердия, затем оба желудочка, тем самым обеспечивая поступление крови ко всем органам и тканям организма.
Сердечная мышца имеет две оболочки (наружную и внутреннюю). Внутренняя оболочка сердца называется эндокардом. Наружная оболочка сердца называется перикардом.
Что такое желудочковая экстрасистолия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесниченко Ирины Вячеславовны, кардиолога со стажем в 24 года.
Определение болезни. Причины заболевания
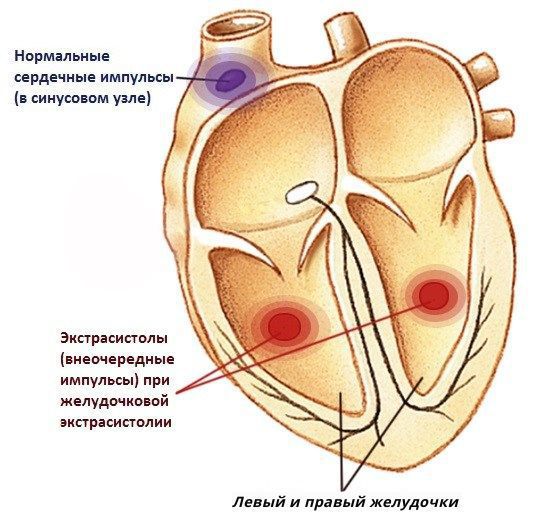
В норме сердце работает упорядоченно благодаря главному водителю ритма, который называется синусовым узлом. Иногда в сердце возникает неправильная (эктопическая) активность не из синусового узла, а из нижележащих отделов проводящей системы сердца, способных самостоятельно создавать электрические импульсы. Такая активность нарушает правильный сердечный ритм, именно это явление названо экстрасистолией.
В зависимости от того, откуда исходит неправильная электрическая активность, внеочередные импульсы (экстрасистолы) бывают наджелудочковыми и желудочковыми. Желудочковая экстрасистолия (ЖЭС) — нарушение сердечного ритма, при котором дополнительный очаг или очаги возбуждения расположены в левом или правом желудочках сердца (ствол пучка Гиса, его разветвление, правая и левая ножки пучка Гиса, волокна Пуркинье).
Причины ЖЭС можно разделись на четыре группы.
2. Некардиальные, связанные с внесердечными заболеваниями.
3. Функциональные, связанные с курением, стрессом, употреблением большого количества кофеина или спиртных напитков. Эти факторы повышают активность симпатико-адреналовой системы и приводят к накоплению катехоламинов (адреналина, норадреналина и др.), которые резко повышают возбудимость миокарда. В данном случае прослеживается чёткая связь с провоцирующим фактором, но органических изменений в сердечной мышце не выявляется.
4. Выделяют также идиопатическую ЖЭС, когда нет связи данной аритмии с заболеваниями или другими факторами.
Симптомы желудочковой экстрасистолии
При желудочковой экстрасистолии пациент обычно жалуется на замирание сердца, перебои в его работе, бултыхания и толчки в области сердца. Могут возникать боли в грудной клетке в атипичном месте, слабость, головокружения. Однако в ряде случаев человек не ощущает аритмию и не предъявляет жалоб.
В зависимости от течения ЖЭС, её причин и сопутствующих заболеваний симптомы могут быть различными.
Кроме этого, нарушение сердечного ритма может вызвать у пациента чувство тревоги, боязнь умереть, а в более тяжёлых случаях — панику.
Жалобы на перебои в работе сердца при экстрасистолии могут быть связаны с действием провоцирующих факторов (курение, алкоголь, чрезмерная физическая нагрузка и пр.) и/или обострением заболевания, ставшего причиной экстрасистолии. Однако симптомы аритмии могут появляться и вне связи с какими-либо провоцирующими факторами.
Патогенез желудочковой экстрасистолии
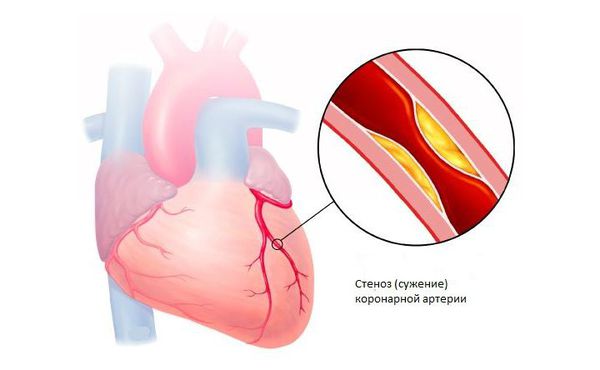
Формирование экстрасистол (а точнее раз витие активного эктопического очага, вырабатывающего экстрасистолы), происходит из-за разности потенциалов между соседними миокардиальными волокнами или их группами. Разность потенциалов в свою очередь вызвана разбалансированным соотношением симпатических и парасимпатических влияний на миокард (например, при ВСД, возникновении участков некроза сердечной мышцы при инфаркте миокарда, появлении электрической нестабильности в миокарде при его ишемии на фоне хронических форм ИБС).
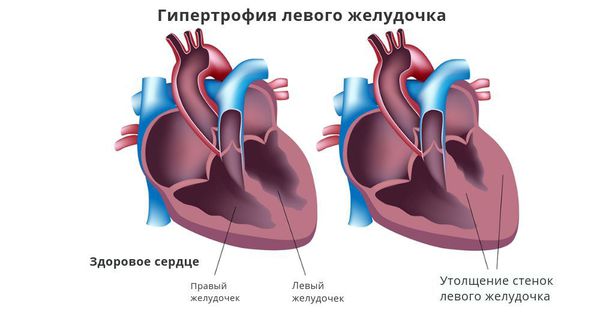
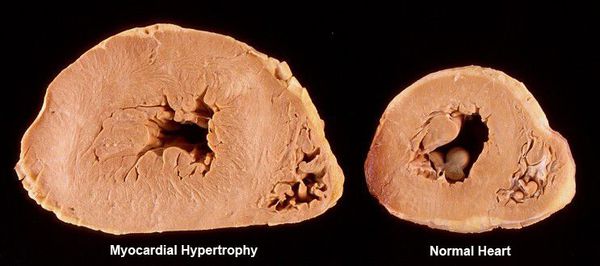
При артериальной гипертензии возникновение и тяжесть желудочковой экстрасистолии обычно чётко взаимосвязано со степенью гипертрофии (утолщением стенок) левого желудочка. Провоцирующим фактором при наличии гипертрофии может стать приём калийсберегающих диуретиков (мочегонных препаратов) без контроля уровня калия в крови.
Если у пациента хроническое лёгочное сердце, экстрасистолия преимущественно будет правожелудочковой. Она отражает хроническую перегрузку правых отделов сердца.
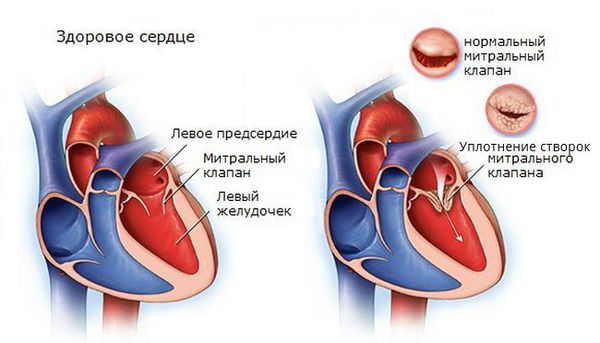
При пролапсе митрального клапана (обычно при наличии удлинённого интервала QT и/или дополнительных хорд) желудочковая экстрасистолия чаще встречается на фоне миксоматозной дегенерации клапана (уплотнения створок митрального клапана) и митральной регургитации (обратного тока крови из левого желудочка в левое предсердие).
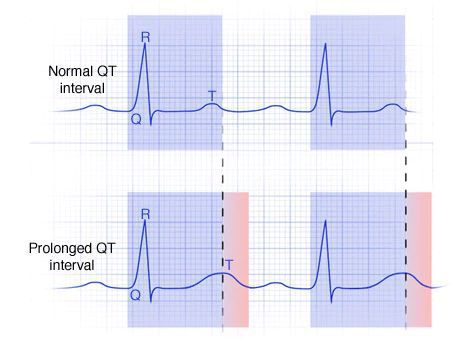
Аритмогенное действие лекарств (в первую очередь антиаритмиков IА, IC и III классов) и гипокалиемии реализуется в основном через удлинение интервала QT.
Генетически детерминированные заболевания относят к разряду каналопатий — болезней, обусловленных патологией белка ионных калиевых, реже натриевых каналов (врождённое удлинение интервала QT). Предполагается, что при аритмогенной дисплазии правого желудочка у гетерозиготных детей первичное поражение миокарда происходит в результате воздействия вирусов. В дальнейшем наблюдается прогрессирующее его замещение жировой и фиброзно-жировой тканью. В связи с неблагоприятным прогнозом, связанным с развитием резистентных к лечению аритмий и правожелудочковой недостаточности, таким больным показана трансплантация сердца.
Среди генетических заболеваний выделяют также катехоламининдуцированную триггерную полиморфную желудочковую тахикардию. Её относят к патологиям с первичной электрической нестабильностью миокарда у молодых пациентов без структурного нарушения сердца. Изучаются генетические маркеры заболевания.
Классификация и стадии развития желудочковой экстрасистолии
Классификация желудочковой экстрасистолии очень важна для выбора тактики лечения и определения прогноза заболевания. Экстрасистолы различают по следующим признакам:
По частоте возникновения:
По плотности:
По ритмичности появления одиночные экстрасистолы могут быть по типу бигеминии (каждое второе сокращение является экстрасистолой), тригеминии и квадригеминии (каждый третий и четвертый комплекс является внеочередным).
По расположению в желудочках:
По локализации эктопического очага возбуждения:
J.T. Bigger (1984) предложил прогностическую классификацию аритмий. По степени опасности и риску внезапной смерти он выделил три категории.
Классификация Лауна — Вольфа (она была создана для больных с инфарктом миокарда) построена по морфологическому принципу и отражает нарастание клинической значимости желудочковых экстрасистол:
0 — отсутствие желудочковых экстрасистол;
1 — редкие, монотопные (до 30 в час);
2 — частые, монотопные (более 30 в час);
4А — спаренные; 4Б — залповые (пробежки желудочковой тахикардии из трёх комплексов и более);
Осложнения желудочковой экстрасистолии
Желудочковая экстрасистолия может усугублять основное заболевание сердца, на фоне которого она возникла. Также встречаются и другие осложнения и последствия ЖЭС.
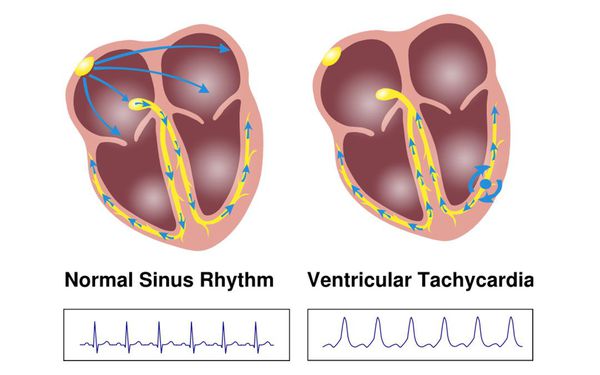
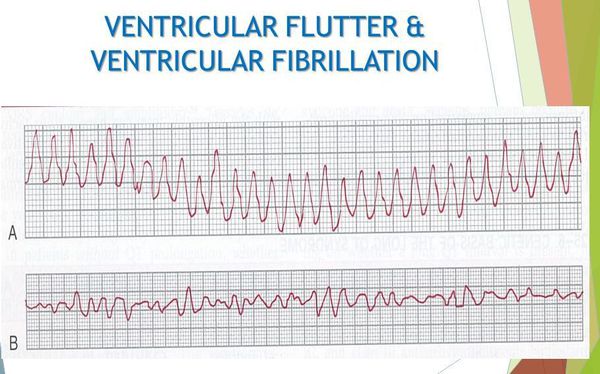
Важно отметить, что у пациентов с желудочковыми экстрасистолиями высоких градаций по классификации Лауна — Вольфа (преимущественно классов 4 и 5), с устойчивыми (более 30 секунд) пароксизмами желудочковой тахикардии возможны такие осложнения, как трепетание и фибрилляция желудочков, которые опасны высоким риском смертельного исхода.
При трепетании желудочки начинают сокращаться с частотой 230-310 ударов в минуту, при фибрилляции сокращение желудочков происходит с частотой 460 ударов в минуту в хаотичном порядке. В этот момент камеры сердца не способны перекачивать кровь, что приводит к недостатку кислорода в головном мозге.
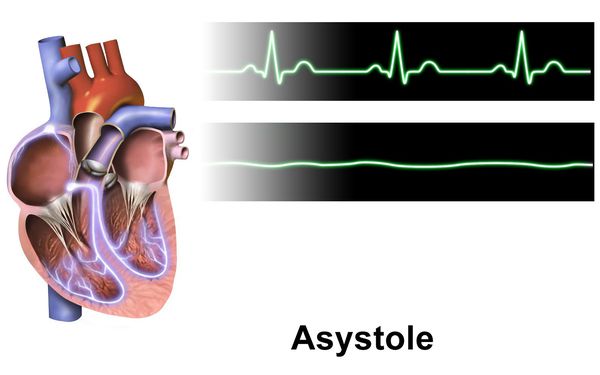
Есть вероятность развития асистолии (остановки сердца), которая может привести к смерти, если вовремя не провести реанимационные действия. Опасность заключается ещё и в том, что асистолия иногда возникает внезапно.
Прогноз жизни этих пациентов крайне неблагоприятен, а их лечение должно ставить своими целями не только устранение тяжёлых пароксизмов, но и продление жизни (вторичная профилактика).
Диагностика желудочковой экстрасистолии
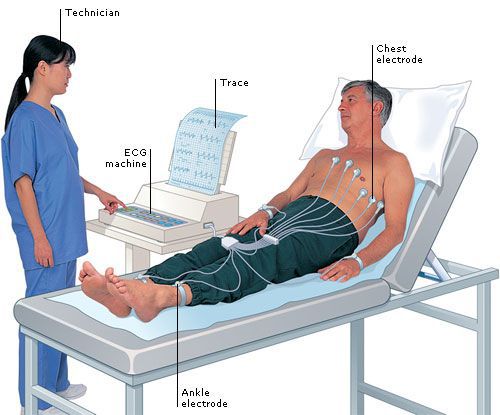
Диагноз желудочковой экстрасистолии подтверждается на основании объективного обследования, данных аускультации (выслушивания) сердца, проведения электрокардиографии (ЭКГ), суточного ЭКГ-мониторирования по Холтеру.
При объективном обследовании обращает на себя внимание выраженная пульсация вен шеи, возникающая при преждевременном сокращении желудочков. Характерной чертой является неравномерный пульс с длинной паузой после внеочередного сокращения сердца. При аускультации можно услышать аритмичные сердечные тоны с изменением звучности I тона (обусловлен звуком закрытия митрального и трикуспидального клапанов и появляется во время сокращения желудочков ), расщеплением II тона ( появляется через короткий промежуток времени после первого во время расслабления сердца, обусловлен закрытием клапанов аорты и лёгочной артерии ). Подтвердить диагноз желудочковой экстрасистолии можно только с помощью инструментальных исследований.
При подозрении на ЖЭС пациенту в первую очередь проводится ЭКГ-исследование, которое позволяет зафиксировать внеочередной комплекс QRS.
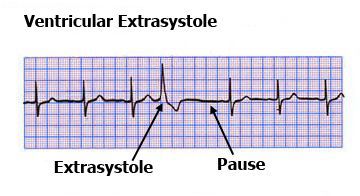
Характерные признаки желудочковой экстрасистолы: отсутствие предсердного зубца Р, расширение и деформация самого желудочкового комплекса, противоположное (дискордантное) направление зубца T по отношению к QRS-комплексу, а после него идёт полная компенсаторная пауза (изолиния).
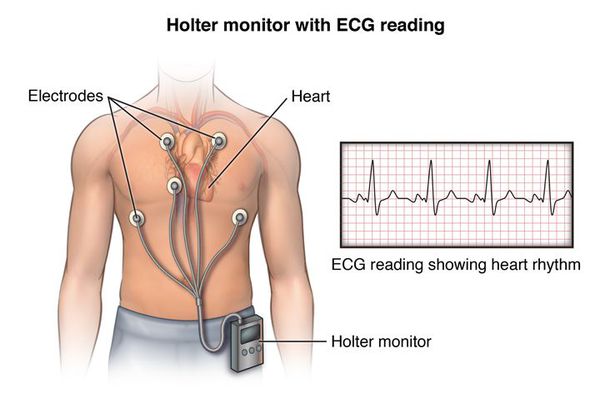
Нужно отметить, что ЭКГ проводится в короткий промежуток времени и не всегда в этот момент возникает внеочередное возбуждение, поэтому данный метод не позволяет выявить проблему в 100 % случаев. Для установления диагноза обязательно должно применяться суточное или более длительное (например, в течение двух суток) мониторирование ЭКГ, которое называется холтеровским (по фамилии автора Нормана Холтера, предложившего эту методику).
После записи и расшифровки специалистом данных ЭКГ-мониторирования становится возможным:
Показанием к проведению чреспищеводной стимуляции сердца (ЧПСС) или электрофизиологического исследования (ЭФИ) может стать необходимость установления механизма и места возникновения экстрастимула (при частой монотопной желудочковой экстрасистолии).
Лечение желудочковой экстрасистолии
После обнаружения у пациента желудочковой экстрасистолии лечение должно быть выбрано с учётом симптомов и наличия опасных видов экстрасистол.
Тактика ведения пациентов с желудочковой экстрасистолией залючается в следующем:
Выделяют несколько основных направлений лечения в зависимости от течения, формы и выраженности ЖЭС.
1. Если у человека нет жалоб, а при исследовании выявляются редкие одиночные мономорфные преждевременные желудочковые комплексы, не вызывающие нарушения гемодинамики, особой терапии не требуется. В этом случае пациенту стоит отказаться от кофеинсодержащих и спиртных напитков, исключить курение, наладить режим дня, обеспечить полноценный сон и отдых. Если есть какие-либо нарушения функций организма, связанные с недостаточной подвижностью, нужно увеличить физическую активность в соответствии с возможностями организма. В то же время необходимо исключить чрезмерные физические нагрузки (поднятие тяжестей, занятия тяжёлой атлетикой). В рацион питания необходимо включать продукты, богатые калием и магнием: они оказывают благоприятное влияние на сердечно-сосудистую систему.
2. При выявлении приступов экстрасистолии, которые со провождаются клинической симптоматикой, но не нарушают гемодинамику и имеют доброкачественное течение, в первую очередь назначают бета-адреноблокаторы («Бисопролол», «Метопролол»). Иногда, особенно при функциональной желудочковой аритмии на фоне вегето-сосудистой дистонии и стрессовых состояний, в комплексном лечении помогают препараты с седативным («Валемидин», «Валериана») и противотревожным действием («Стрезам», «Адаптол»), препараты магния («Магнерот», «Магне В6 форте»). Необходимо подчеркнуть, что количество ЖЭС учитывается при определении степени её злокачественности. Частая (до 1000 и более в сутки) желудочковая экстрасистолия сама по себе, даже при отсутствии очевидного заболевания сердца, является показанием к проведению антиаритмической терапии.
3. При ЖЭС злокачественного характера необходимо назначение высокоэффективных препаратов, таких как «Амиодарон» и «Соталол». Иногда их сочетают с поддерживающими дозами бета-адреноблокаторов. Лечение обычно проводится в условиях стационара, под контролем ЭКГ. В стационаре больше возможностей, чтобы скорректировать гемодинамику и значительно уменьшить риск летального исхода у больных с нарушениями ритма сердца.
Антиаритмики I класса не следует принимать, если у больного имеются следующие патологии:
Практически важным является вопрос о длительности антиаритмической терапии. У пациентов со злокачественными желудочковыми аритмиями терапия антиаритмиками должна проводится неопределённо долго, в большинстве случаев пожизненно. При менее злокачественных нарушениях ритма лечение должно продолжаться до нескольких месяцев с возможностью постепенной (ввиду опасности синдрома «рикошета») его отмены. После прекращения постоянной терапии больному даются рекомендации всегда носить с собой успешно использованный антиаритмик и принимать его в случае возобновления перебоев в работе сердца.
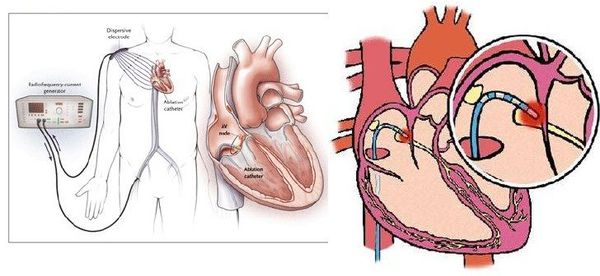
4. При желудочковой экстрасистолии возможно хирургическое лечение. Показанием к оперативному вмешательству являются:
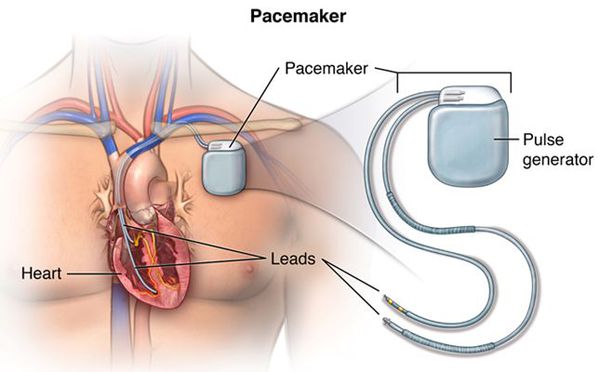
Возможна также установка элктрокардиостимулятора (ЭКС). ЭКС представляет собой устройство с электродами, которые в ходе операции крепятся к желудочку и предсердию. Электроды создают электронные импульсы, заставляющие миокард сокращаться. Кардиостимулятор, по сути, заменяет синусовый узел, отвечающий за ритмичность. Он избавляет человека от экстрасистолии и позволяет вернуться к полноценной жизни.
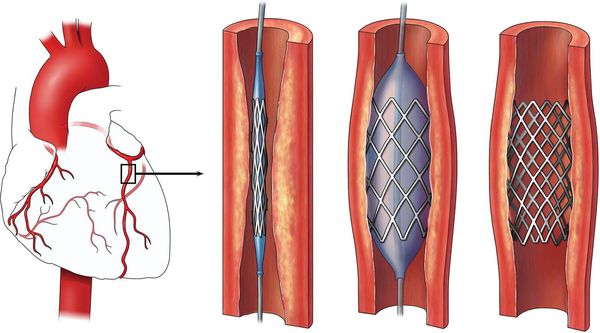
При острой и хронической ишемической болезни сердца развитие желудочковой аритмии напрямую связано с ишемией миокарда. В связи с этим хирургическая реваскуляризация миокарда (стентирование, аорто-коронарное шунтирование) может улучшить электрическую стабильность и снизить вероятность развития желудочковых нарушений ритма.
У больных с высокой вероятностью внезапной смерти и застойной сердечной недостаточностью главным методом лечения остается пересадка сердца.
Прогноз. Профилактика
На прогноз течения желудочковой экстрасистолии влияет её форма, наличие морфологической патологии тканей сердца и нарушений гемодинамики.
Функциональные и идиопатические единичные несвоевременные сокращения миокарда не угрожают здоровью и жизни человека. Как правило, больные с доброкачественным течением желудочковой экстрасистолии без органических патологий сердца живут долго.
Частая полиморфная ЖЭС, которая развивается на фоне органического поражения сердца, при отсутствии лечения может вызвать сердечную недостаточность и привести к внезапному летальному исходу. Этот вид желудочковой экстрасистолии представляет угрозу для жизни человека. Именно поэтому всем пациентам с признаками нарушения сердечного ритма необходимо вовремя прийти к специалисту. Также важно периодически проходить профилактический осмотр у кардиолога с целью выявления заболевания на ранней стадии.
Для профилактики желудочковой экстрасистолии рекомендуется проводить следующие мероприятия:
Что такое сердечная недостаточность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гринберг М. В., кардиолога со стажем в 32 года.
Определение болезни. Причины заболевания
Сердечная недостаточность — синдром, при котором нарушена способность сердца перекачивать кровь. Заболевание проявляется одышкой, повышенной утомляемостю, хрипами в лёгких, отёками голеней и стоп.
Выделяют острую и хроническую формы:
Распространённость
В России хроническая сердечная недостаточность чаще регистрируется у женщин. Возможно, это связано с более пристальным их вниманием к своему здоровью.
Причины хронической сердечной недостаточности
Сердечная недостаточность не является самостоятельным заболеванием, это результат развития многих сердечно-сосудистых болезней. Она возникает в основном из-за атеросклероза, ишемической болезни сердца и гипертонии.
Другие факторы риска:
Причины острой сердечной недостаточности
Острая сердечная недостаточность может возникнуть как обострение хронической формы заболевания, а также на фоне инфаркта миокарда, разрыва хорд митрального клапана и других тяжёлых состояний.
Симптомы сердечной недостаточности
В начале заболевания симптомы сердечной недостаточности отмечаются исключительно при физических нагрузках.
Реакция со стороны сердца. Из-за нарушения кровообращения появляется одышка — частое и глубокое дыхание, не соответствующее уровню нагрузки. При повышении давления в лёгочных сосудах возникает кашель, иногда с кровью. При физической активности и употреблении большого количества пищи может усилиться сердцебиение. Пациент жалуется на чрезмерную утомляемость и слабость. С течением времени симптомы нарастают и теперь беспокоят не только при физической активности, но и в состоянии покоя.
Реакции со стороны печени. Сердечную недостаточность сопровождает застой крови в сосудах печени, из-за чего возникает чувство тяжести и боли под правым ребром.
Патогенез сердечной недостаточности
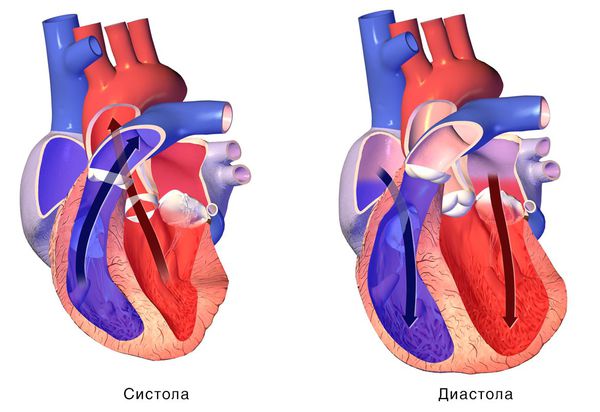
Сердце, подобно насосу, нагнетает кровь в сосуды и перекачивает её из одной части тела в другую:
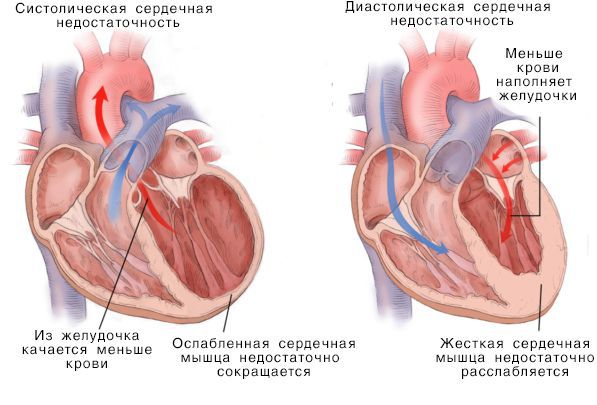
При сокращении сердечной мышцы, называемой систолой, кровь выталкивается из сердца. При расслаблении сердечной мышцы, или диастоле, она возвращается в сердце.
Если расслабляющая или сократительная способность сердца уменьшается, то развивается сердечная недостаточность. Это происходит, как правило, из-за слабости сердечной мышцы и/или потери её эластичности. В результате сердце качает недостаточно крови. Она может также накапливаться в тканях и вызывать застой.
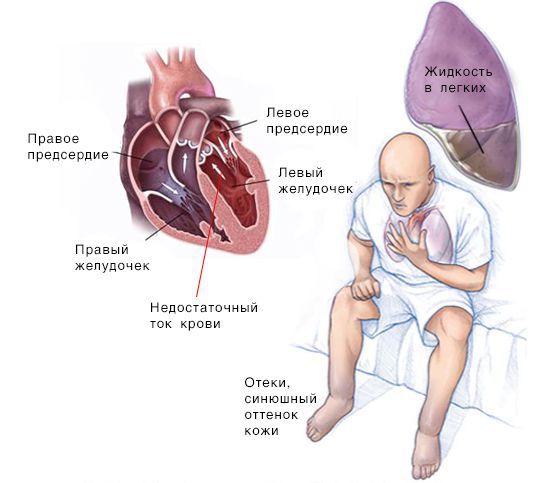
Скопление крови, поступающей в левую часть сердца, приводит к застою в лёгких и затруднению дыхания. Скопление крови, приходящей в правую половину сердца, вызывает застой жидкости в других частях тела, например в печени и ногах.
При сердечной недостаточности, как правило, поражены обе половины сердца. Но одна из них может страдать от заболевания сильнее, чем другая. В таких случаях выделяют правостороннюю и левостороннюю сердечную недостаточность.
Классификация и стадии развития сердечной недостаточности
Выделяют следующие формы сердечной недостаточности:
Недостаточность левого желудочка сердца
Левосторонняя сердечная недостаточность бывает левожелудочковой и левопредсердной. Для неё свойственно снижение выброса левого желудочка и/или застой крови на пути к левым отделам сердца, то есть в венах малого круга кровообращения.
Симптомы при левосторонней сердечной недостаточности (СН): слабость, головокружения, бледность кожи, одышка и быстрая утомляемость.
Недостаточность правого желудочка сердца
Симптомы при правосторонней СН: периферические отёки, цианоз и скопление жидкости в брюшной полости.
Изолированная сердечная недостаточность встречается редко и кратковременно. В последующем нарушение затрагивает все камеры сердца и развиваются типичные симптомы болезни.
Систолическая и дистолическая сердечная недостаточность
Нарушение насосной функции левого желудочка может быть вызвано систолической и диастолической дисфункцией. Систолическая дисфункция более распространена и связана со снижением сократимости миокарда — мышечной ткани сердца. В большинстве случаев причиной систолической хронической сердечной недостаточности становится ИБС, сочетаясь с артериальной гипертензией и сахарным диабетом.
Помимо привычных терминов “диастолическая сердечная недостаточность” и «систолическая сердечная недостаточность», используются названия “сердечная недостаточность с сохраненной фракцией выброса ЛЖ (СНСФВ)” и «сердечная недостаточность со сниженной фракцией выброса (СН СФВ)».
Острая и хроническая сердечная недостаточность
Симптомы при хронической и острой СН различаются лишь интенсивностью и сроками развития.
Стадии развития сердечной недостаточности
Современная классификация хронической сердечной недостаточности объединяет модифицированную классификацию Российской кардиологический школы по стадиям, которые могут только ухудшаться (В. Х. Василенко, М. Д. Стражеско, 1935 г.), и международную классификацию по функциональным классам, которые определяются способностью больного переносить физическую нагрузку (тест с 6-ти минутной ходьбой) и могут ухудшаться или улучшаться (Нью-Йоркская классификация кардиологов). [2]
Классификация ХСН Российского общества специалистов по сердечной недостаточности
| ФК | ФК ХСН (могут изменяться на фоне лечения) | НК | Стадии ХСН (не меняются на фоне лечения) |
|---|---|---|---|
| 1ФК | Ограничений физической активности нет; повышенная нагрузка сопровождается одышкой и/или медленным восстановлением | 1 ст | Скрытая сердечная недостаточность |
| 11ФК | Незначительное ограничение физической активности: утомляемость, одышка, сердцебиение | 11а ст | Умеренно выраженные нарушения гемодинамики в одном из кругов кровообращения |
| 111ФК | Заметное ограничение физической активности: по сравнению с привычными нагрузками сопровождается симптомами | 11б ст | Выраженные нарушения гемодинамики в обоих кругах кровообращения |
| 1У ФК | Симптомы СН присутствуют в покое и усиливаются при минимальной физической активности | 111 ст | Выраженные нарушения гемодинамики и необратимые структурные изменения в органах-мишенях. Финальная стадия поражения сердца и других органов |
Классификация сердечной недостаточности Нью-Йоркской кардиологической ассоциации
Класс I. Заболевание сердца не ограничивает физическую активность. Обычная нагрузка не вызывает усталость, сердцебиение и одышку.
Класс II. Болезнь незначительно ограничивает физическую активность. В покое симптомов нет. Обычная физическая нагрузка вызывает усталость, сердцебиение или одышку.
Класс III. Физическая активность значительно ограничена. В покое симптомов нет. Небольшая физическая активность вызывает усталость, сердцебиение или одышку.
Осложнения сердечной недостаточности
Осложнения хронической сердечной недостаточности:
Диагностика сердечной недостаточности
Лечение сердечной недостаточности
Этапы оказания помощи пациенту с острой сердечной недостаточностью
При сердечной недостаточности не стоит заниматься самолечением. Своевременное обращение к врачу поможет избежать негативных последствий.
Цели терапии
Правильно подобранная медикаментозная терапия способна улучшить качество жизни и значительно продлить её продолжительность у больных даже с тяжелыми формами хронической сердечной недостаточности (по данным литературы — до 10 лет). [4]
Стандарты диагностики и лечения сердечной недостаточности, которые утверждены Минздравом, предписывают определенные исследования и манипуляции для пациентов, обратившихся с симптомами, напоминающими сердечную недостаточность; там же есть список лекарственных средств, но без указания, кто и как должен это лечить. Терапевты в поликлиниках не имеют соответствующей подготовки и не могут грамотно оказывать помощь этим больным.
Нужна ли госпитализация при сердечной недостаточности
Причиной госпитализации является декомпенсация — выраженное нарастание отёков и одышки, тахикардия и нарушение сердечного ритма.
В России сегодня почти нет специализированных отделений, где принимали бы больных с этим заболеванием, проводили бы дифференциальную диагностику и подбирали лечение (в Западной Европе введена врачебная специальность «специалист по сердечной недостаточности»). Кто реально занимается индивидуальным подбором лекарственных препаратов для больного? Терапевт, который назначает преимущественно фуросемид (мочегонный препарат), выводящий калий, снижающий давление и ускоряющий наступление летального исхода?
Кардиологические отделения районных больниц, куда с огромным трудом можно госпитализировать тяжелого больного на очень короткий срок, где опять же назначат фуросемид и лишь выведут избыточно накопленную жидкость, а через 1-2 месяца опять наступит ухудшение (правило 4-х госпитализаций: время между каждой последующей госпитализацией сокращается, состояние ухудшается, после 4-й госпитализации больных не остается!) В то время как современные препараты в постепенно повышающихся дозах могут обеспечить гемодинамическую разгрузку сердца, улучшить состояние пациента, уменьшить потребность в госпитализациях, продлить жизнь больного.
При хронической сердечной недостаточности показано сохранять режим питания и нагрузок и непрерывно принимать лекарственные препараты. Одно-двухдневный пропуск может ухудшить состояние, симптомы могут вернуться, и станет неизбежной госпитализация. Хроническая сердечная недостаточность часто встречается у людей пожилого возраста и сочетается с энцефалопатией, и помощь близких может значительно повысить их приверженность к лечению. Нужно обучение правильному питанию, режиму дня, контролю за задержкой жидкости (за рубежом эти функции выполняет специально обученная медсестра, которая осуществляет патронаж больного).
Острая или тяжелая форма хронической сердечной недостаточности подразумевает постельный режим, полный психический и физический покой. В остальных случаях показаны умеренные нагрузки, которые не сказываются на самочувствии. Следует потреблять не более 500-600 мл жидкости в сутки, соли – 1-2 г. Назначается витаминизированное, легкоусвояемое диетическое питание, олигомерные питательные смеси.
Медикаментозное лечение
Если развивается приступ острой сердечной недостаточности левого желудочка (отёк легких), больной подлежит госпитализации, где ему оказывают неотложную помощь. Лечение заключается в введении диуретиков, нитроглицерина, препаратов, которые повышают сердечный выброс (добутамин, дофамин), проводятся ингаляции O2.
Если развивается асцит, показано проведение пункционного удаления жидкости из брюшной полости, при возникновении гидроторакса — плевральная пункция.
Поскольку сердечная недостаточность сопровождается выраженной гипоксией тканей, пациентам показана кислородная терапия. [10]
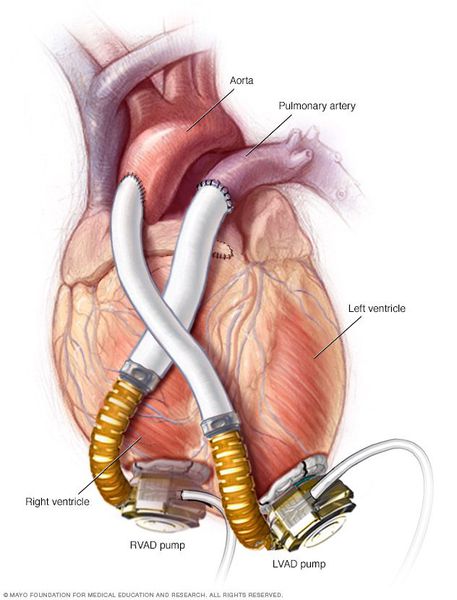
Хирургические и механические методы лечения
Питание и режим дня при сердечной недостаточности
Пациенту с сердечной недостаточностью следует уменьшить употребление жидкости до одного литра в сутки. Также следует исключить солёности, пряности и копчёности.
При заболевании нужно больше двигаться и выполнять посильные нагрузки: чаще ходить пешком и заниматься лёгкой гимнастикой.
Прогноз. Профилактика
До 1990-х годов 60 − 70 % пациентов с хронической сердечной недостаточностью умирали в течение пяти лет. Современная терапия позволила уменьшить смертность: сейчас в России при этой болезни она составляет 6 % в год, а среди пациентов с клинически выраженными формами — 12 % [16]
Отдалённый прогноз зависит от степени тяжести заболевания, образа жизни, эффективности подобранного лечения и приверженности ему, сопутствующих заболеваний и т. д.
Успешное лечение на ранних стадиях может полностью компенсировать состояние пациентов; при третьей стадии сердечной недостаточности прогноз самый печальный.
Чтобы сердечная недостаточность не прогрессировала, нужно соблюдать рекомендованный режим физической активности, регулярно и без пропусков принимать назначенные лекарства и регулярно наблюдаться у кардиолога.