что делать при оки температура
ОСТРЫЕ КИШЕЧНЫЕ ИНФЕКЦИИ в практике врача скорой медицинской помощи
В соответствии с рекомендациями ВОЗ термин «острые кишечные инфекции» (ОКИ) объединяет более 30 заболеваний бактериальной, вирусной или протозойной этиологии, основным симптомом которых является острая диарея (рис. 1). На практике
В соответствии с рекомендациями ВОЗ термин «острые кишечные инфекции» (ОКИ) объединяет более 30 заболеваний бактериальной, вирусной или протозойной этиологии, основным симптомом которых является острая диарея (рис. 1).
На практике все зарегистрированные ОКИ принято разделять на три основные группы:
Тот факт, что 70% случаев ОКИ приходится на заболевания с неустановленным возбудителем, можно считать следствием общепринятого для ОКИ «синдромального» принципа формирования диагноза, который полностью оправдывает себя при заболеваниях, не носящих эпидемического характера. В самом деле, при спорадических ОКИ (а их большинство) сходство клинической картины и течения заболеваний различной этиологии позволяет не тратить время на точное определение возбудителя, поскольку это существенно не влияет на выбор стратегии и тактики лечения. При эпидемических ОКИ как можно более раннее выделение и идентификация возбудителя болезни, напротив, становятся важнейшей задачей, требующей, к сожалению, значительных затрат времени и наличия хорошо оснащенной лаборатории.
Важно, что в наиболее обширную группу ОКИ неустановленной этиологии входят и большинство так называемых пищевых токсикоинфекций (ПТИ) — эту группу составляют приблизительно 20 этиологически разных, но патогенетически и клинически сходных заболеваний, не представляющих эпидемической опасности.
Более чем в половине случаев этиологию ОКИ не удается установить ни клинически, ни лабораторно. Эта задача, равно как и выбор патогенетического лечения, тем более не может быть решена (да и не ставится) на этапе догоспитальной помощи. Усилия врача скорой медицинской помощи (СМП) должны быть направлены на:
Клиническая картина ОКИ
ОКИ — заболевания различной этиологии и семиотики — объединяют общий для всех этих состояний, преимущественно фекально-оральный, способ передачи возбудителя и развитие вследствие этого характерного симптомокомплекса острой диареи (табл. 1).
В то же время выраженность диарейного синдрома, равно как и степень тяжести общего состояния, возможные исходы и стратегия лечения заболевания определяются возбудителем инфекции. При всей относительности синдромальной доклинической диагностики ОКИ можно выделить признаки, наиболее характерные для диареи различной этиологии. Так, бактериальную диарею (БД) отличают более тяжелое клиническое течение и более неблагоприятный прогноз по сравнению с вирусной диареей, поскольку патофизиологические механизмы БД заключаются в повреждении слизистой оболочки желудочно-кишечного тракта бактериальными энтеротоксинами или в результате инвазии микроорганизмов в клетки эпителия. Инкубационный период при БД может длиться от 6-8 часов до 7-10 суток, однако чаще всего он составляет около 3 дней. Самый короткий инкубационный период — у кокковых инфекций и сальмонеллеза. Дебют БД сопровождается выраженной интоксикацией, значительным ухудшением общего самочувствия, дегидратацией, головной болью, лихорадкой до 38-39°С, тошнотой и рвотой. При генерализации инфекции возможно появление симптомов раздражения мозговых оболочек, мышечных и костно-суставных болей. БД всегда сопровождается болезненными тенезмами и схваткообразной сильной болью в животе, а при дизентерии приводит к появлению кровавого стула. Нередко у мужчин при БД развивается синдром Рейтера (артрит, конъюнктивит, уретрит). В острой фазе болезни проявляются и специфические симптомы того или иного возбудителя БД. Прогноз БД всегда тревожный, и при клинически очерченном течении заболевание во всех случаях требует госпитализации и эпидемиологической оценки.
ПТИ также относятся к БД, так как вызываются условно-патогенными бактериями и в ряде случаев имеют групповой, эксплозивный характер. Однако в подавляющем большинстве случаев ПТИ протекают спорадически с развитием острого гастрита, гастроэнтерита или гастроэнтероколита, с той или иной степенью обезвоживания и интоксикации и имеют благоприятный прогноз.
При диарее вирусной этиологии (ВД) целостность слизистой оболочки желудочно-кишечного тракта в большинстве случаев не нарушается и в процесс редко вовлекается толстая кишка. Инкубационный период, как правило, более короткий, чем при эпидемической БД. Острый вирусный гастроэнтерит, хотя и сопровождается лихорадкой и нарушением общего состояния больного, редко приводит к тяжелой интоксикации, развитию выраженной воспалительной реакции и дегидратации организма больного. К числу значимых дифференциальных критериев ВД можно отнести отсутствие при этих заболеваниях выраженной боли в животе, водянистый, а не слизисто-гнойный и кровавый характер испражнений. ВД нередко сопровождается острым респираторным заболеванием, особенно у детей. Продолжительность ВД редко превышает 3 дня, и в целом заболевание имеет благоприятный прогноз. Пациенты с относительно легким течением ВД в госпитализации не нуждаются.
Из ОКИ паразитарного происхождения (ПД) наибольшее клиническое значение имеют амебиаз и лямблиоз. Известно, что клиническая картина амебной дизентерии развивается приблизительно у 10% инфицированных амебой больных. Амебный колит характеризуется сильнейшей болью в животе, лихорадкой и кровавой диареей, которая чревата перфорацией толстой кишки. Генерализация амебиаза сопровождается септикопиемией с образованием абсцессов печени, легких или головного мозга и крайне неблагоприятным прогнозом для жизни больного. Заболевание носит эндемичный характер. Лямблиоз на территории России распространен очень широко и в 25-50% случаев приводит к развитию острого или хронического энтерита, сопровождающегося диареей. Наибольшую помощь в постановке доклинического диагноза при ПД может оказать тщательный сбор анамнеза настоящего заболевания и анамнеза жизни пациента, поскольку особую группу риска образуют лица, практикующие анальные сексуальные контакты.
В современной классификации ОКИ выделяют так называемые особые формы заболевания:
Из особых форм ОКИ для практики врача СМП имеет значение лишь один из вариантов антибиотико-ассоциированной диареи — псевдомембранозный колит. Это заболевание развивается во время или значительно после приема антибактериальных препаратов и связано с колонизацией кишечника условно-патогенным микроорганизмом сlostridium difficile. Протекает псевдомембранозный колит с высокой лихорадкой, кровавой диареей, болью в животе и сопровождается существенной интоксикацией со всеми возможными осложнениями острой профузной диареи. При подозрении на псевдомембранозный колит больной должен быть госпитализирован в инфекционный стационар.
Доклиническая и дифференциальная диагностика ОД
Всестороннее изучение анамнеза настоящего заболевания является первым шагом в обследовании пациентов, имеющих характерные признаки ОКИ (табл. 1).
У больных необходимо выяснить:
В беседе с больным очень важно установить наличие и, что особенно существенно, развитие субъективных и объективных проявлений обезвоживания (жажды, тахикардии, ортостатических реакций, уменьшения диуреза, вялости и нарушений сознания, судорог, снижения тургора кожи) и интоксикации (головной боли, тошноты, рвоты, мышечных болей).
Кроме того, во всех случаях необходимо выявить возможные факторы риска ОКИ: поездки в страны с неблагополучной по инфекционным диареям эпидобстановкой; род занятий; недавнее употребление в пищу небезопасных продуктов (например, недостаточно термически обработанного мяса, сырых яиц или моллюсков, непастеризованного молока и соков); купание в загрязненных водоемах или использование для питья воды из них (например, воды из озера или реки); пребывание в сельской местности, посещение «детских» зоопарков, контакт с дикими или домашними животными; наличие в окружении больных, имеющих сходные симптомы; регулярный или недавний прием лекарств (антибиотиков, антацидных препаратов, противодиарейных средств); наличие медицинских факторов, предрасполагающих к развитию инфекционной диареи (ВИЧ, прием иммунодепрессантов, гастрэктомия в анамнезе, ранний детский или старческий возраст); пристрастие к анальному сексу; принадлежность к декретированным группам населения (работники питания, воспитатели детских учреждений).
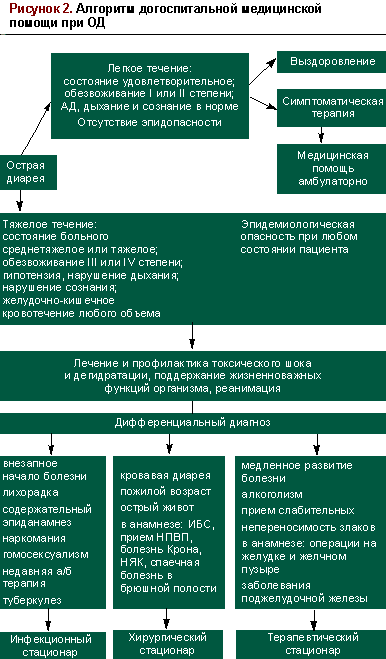
На догоспитальном этапе ОКИ необходимо дифференцировать с рядом острых неинфекционных заболеваний хирургического, терапевтического, гинекологического и иного профиля. Единственной целью дифференциального диагноза в данном случае является выбор направления госпитализации больного. Основные критерии для проведения дифференциального диагноза отражены в предлагаемом нами алгоритме догоспитальной медицинской помощи (рис. 2).
Распространенность ошибочной диагностики ОКИ иллюстрируют данные DuPont H. L. (1997). Предоставленные автором данные анализа более 50 тысяч случаев госпитализации больных с ОКИ констатируют, что в 7,4% случаев этот диагноз был установлен при таких заболеваниях, как острый аппендицит, острый холецистопанкреатит, странгуляционная кишечная непроходимость, тромбоз мезентериальных сосудов, инфаркт миокарда, крупозная пневмония, декомпенсация сахарного диабета, гипертонический криз. Напротив, указанные выше заболевания были ошибочно диагностированы у больных с ОКИ в 11,1% случаев.
Догоспитальная терапия ОД
Наибольшую угрозу для пациентов с ОКИ представляет развитие дегидратации и ассоциированной с ней артериальной гипотензии на фоне интоксикации, провоцирующей падение артериального давления и нарушение функции центральной нервной системы. Объем догоспитальной терапии при ОКИ базируется на мониторинге жизненно важных функций организма больного: состоянии сознания и функции внешнего дыхания, уровне АД и гидратации пациента. При наличии соответствующего оснащения бригады СМП терапия клинически значимой гиповолемической и инфекционно-токсической артериальной гипотензии должна осуществляться под контролем центрального венозного давления. В соответствии со стандартными рекомендациями терапия на этом этапе направлена:
Для устранения гипоксии больному назначают оксигенотерапию газовой смесью с 35%-ным содержанием кислорода.
Регидратацию больного начинают с диагностики обезвоживания, тяжесть которой может варьировать от I до IV степени (табл. 2).
При дегидратации I и II степеней (85-95% больных ОКИ) восполнение потери жидкости может и должно осуществляться оральным путем. ВОЗ рекомендует применять для оральной регидратации растворы следующей прописи: 3,5 г NaCl, 2,5 г NaHCO3 (или 2,9 г цитрата натрия), 1,5 г KCl и 20 г глюкозы или ее полимеров (например, 40 г сахарозы, или 4 столовые ложки сахара, или 50-60 г вареного риса, кукурузы, сорго, проса, пшеницы или картофеля) на 1 л воды. Это позволяет получить раствор, содержащий приблизительно 90 ммоль Na, 20 ммоль K, 80 ммоль Cl, 30 ммоль HCO3 и 111 ммоль глюкозы. Можно с успехом использовать любой из готовых растворов для оральной регидратации (цитроглюкосалан, регидрон, гастролит). Количество выпитой жидкости должно в 1,5 раза превышать ее потери с испражнениями и мочой. Компенсация обезвоживания сопровождается очевидным уменьшением жажды, нормализацией диуреза и улучшением общего состояния больного.
Дегидратация III и IV степеней, выраженная тошнота или рвота, а также бессознательное состояние больного требуют неотложной инфузионной терапии. Для внутривенной регидратации используют полиионные кристаллоидные растворы: трисоль, квартасоль, хлосоль, ацесоль. Менее эффективно введение моноионных растворов (физиологического раствора хлорида натрия, 5%-ного раствора глюкозы), а также несбалансированных полиионных растворов (раствора Рингера, мафусола, лактасола). Коллоидные растворы (гемодез, реополиглюкин, рефортан) вводят только в случаях упорной гипотонии, после восстановления объема циркулирующей крови в целом. В тяжелых случаях инфузия водно-электролитных смесей начинается с объемной скоростью 70-90 мл/мин, при средней тяжести состояния больного — с объемной скоростью 60-80 мл/мин. В ряде случаев необходимая скорость инфузии обеспечивается путем одновременного вливания в 2-3 вены. После стабилизации артериального давления скорость инфузии снижается до 10-20 мл/мин. Для предотвращения прогрессирования обезвоживания, развития гемодинамической недостаточности, отека легких, пневмонии, ДВС-синдрома и острой почечной недостаточности объем жидкости, вводимой после стабилизации состояния больного, может составлять 50-120 мл на 1 кг веса.
Назначение антибактериальной терапии среднетяжелых и тяжелых ОКИ на доклиническом этапе не только не входит в задачи врача СМП, но и категорически противопоказано, поскольку может существенно ухудшить состояние больного и затруднить лабораторную верификацию возбудителя заболевания. Возрастающая угроза инфекций, вызванных антибиотико-резистентными штаммами микроорганизмов, наличие нежелательных реакций при применении антимикробных препаратов, суперинфекция, связанная с эрадикацией нормальной микрофлоры антибактериальными средствами, и возможность индукции антибиотиками некоторых факторов вирулентности у энтеропатогенов (например, индукция фторхинолонами фага, ответственного за продукцию шигеллезного токсина), заставляют тщательно взвешивать все за и против при решении вопроса об антимикробной терапии и назначать ее только после точной диагностики возбудителя ОКИ. В связи с вышеизложенным антибактериальные препараты особенно не рекомендуются при гастроэнтеритическом варианте ОД любой степени тяжести, при легком, стертом течении колитического варианта и в период реконвалесценции при любой форме кишечного заболевания.
Эмпирическое назначение антибиотиков возможно в случае легкопротекающей и среднетяжелой ОКИ любой этиологии, а также при диарее путешественников, наиболее вероятным возбудителем которой являются энтеротоксигенные штаммы E.coli или другие бактериальные патогены. В этом случае взрослым назначают фторхинолоны, а детям — ко-тримоксазол, применение которых позволяет сократить длительность заболевания с 3-5 до 1-2 дней. Этой категории больных, как правило, не нуждающихся в госпитализации, можно рекомендовать амбулаторный прием антисептиков кишечного действия: эрцефурила, интетрикса или энтероседива в стандартных дозах в течение 5-7 дней, а также препаратов неантимикробного действия, облегчающих течение диареи (табл. 3).
Столь же опасным, как антибиотики, в отношении усугубления интоксикации является применение при ОКИ любого клинического течения сильных противодиарейных препаратов (имодиума) и противотошнотных средств (церукала, торекана).
Особое значение при ОКИ имеет коррекция микробиоценоза кишечника пробиотиками, проводимая на различных этапах лечения: в остром периоде — в целях конкурентного вытеснения патогенной микрофлоры, у реконвалесцентов — для обеспечения реабилитационных процессов. Весьма эффективно раннее, не позже второго дня болезни, назначение бифидумбактерина форте в ударных дозах (по 50 доз 3 раза каждые 2 часа в первый день лечения) с последующим приемом поддерживающих доз (30 доз в день, по показаниям — до 6 дней).
Пробиотик IV поколения бифидумбактерин форте обеспечивает высокую локальную колонизацию слизистой оболочки кишечника, элиминацию патогенной и условно-патогенной микрофлоры. Положительный клинический эффект при сальмонеллезе средней тяжести отмечен через 1-2 дня, при тяжелом течении сальмонеллеза и дизентерии — к окончанию курса. Из пробиотиков, приготовленных на основе микроорганизмов рода Bacillus, препаратом выбора является биоспорин, назначаемый по 2 дозы 2-3 раза в день в течение 5-7 дней. Препарат обладает выраженным антибактериальным, антитоксическим и иммуномодуляторным действием, индуцирует синтез эндогенного интерферона, стимулирует активность лейкоцитов крови, синтез иммуноглобулинов. При преобладании энтеритического синдрома рекомендуется энтерол, получаемый из сахаромицетов Буларди. Он назначается по 250 мг 2 раза в день в течение 5 дней. В периоде реконвалесценции наряду с традиционными патогенетическими средствами (стимуляторами репарации, общего и местного иммунного ответа) целесообразно применение препаратов облигатной флоры, оптимально — бифидумбактерина форте, оказывающего стабилизирующее влияние на микробиоценоз кишечника и гомеостатические процессы.
Несмотря на расширение возможностей по верификации возбудителя и большой выбор методов этиопатогенетической терапии, появившихся в арсенале врача за последние 20 лет, ОКИ и сегодня по-прежнему сопряжены с высокой летальностью. Так, по данным Н. Д. Ющука, при ПТИ и сальмонеллезе летальность составляет около 0,1%, а при дизентерии — 1,4%, при этом причиной 20% летальных исходов при бактериальной дизентерии и 44,4% летальных исходов при всех остальных ОКИ является инфекционно-токсический шок. Причины столь высокой летальности, вероятно, кроются в неадекватной оценке прогноза и тяжести состояния больного ОКИ и неоказании ему, в том числе по причинам недостаточного инструментального, медикаментозного и информационного обеспечения, неотложной помощи именно на догоспитальном этапе. Хочется надеяться, что предложенный нами простой алгоритм догоспитальной медицинской помощи при ОД (рис. 2) окажется небесполезным для практикующих врачей и их пациентов.
Алгоритм терапии острых кишечных инфекций у детей
Изложены алгоритмы клинической диагностики, клинико-лабораторного обследования, рекомендации по этиотропной, патогенетической и симптоматической терапии острых кишечных инфекций у детей. Проведен обзор основных групп препаратов, рекомендованных на каждом
The algorithms for clinical diagnostics, clinical and laboratory study were listed, as well as the recommendations on etiotropic, pathogenic and symptomatic therapy of acute intestinal infections in children. The main groups of preparations recommended at each stage of the treatment, were reviewed.
В общей структуре инфекционных заболеваний острые кишечные инфекции (ОКИ) составляют более 40% от всех госпитализированных больных, а в структуре инфекционной заболеваемости занимают второе место после острых респираторных вирусных инфекций (ОРВИ) и гриппа, представляя серьезную проблему педиатрической практики.
По данным периодических отчетов Роспотребнадзора об инфекционных и паразитарных заболеваниях, зарегистрированных в Российской Федерации, в первом полугодии 2015 г. показатель заболеваемости на 100 тыс. населения ОКИ установленной этиологии составил 98,3 человека, а для детского населения — 511,8. Для ОКИ неустановленной этиологии этот показатель за первые 6 месяцев 2015 г. был 170,0, а для детей — 556,6 на 100 тыс. населения. Высокие показатели заболеваемости (от 13,06 до 44,98 на 100 тыс. населения) зарегистрированы в Ненецком, Ханты-Мансийском, Ямало-Ненецком автономных округах, в Томской, Тамбовской, Липецкой, Иркутской, Новосибирской, Амурской, Оренбургской, Кемеровской, Калининградской областях, республиках Коми, Мордовия, Саха [1].
Алгоритм выбора терапевтической тактики при ОКИ начинается с установления этиопатогенетической группы диареи. Наиболее оптимальным является определение этиологии заболевания с использованием методов экспресс-диагностики (например, тесты для диагностики вирусных ОКИ SD BIOLINE Ротавирус, RIDA Quick Ротавирус R-Biopharm AG, Cito Test Rota и другие), позволяющих в кратчайшие сроки установить возбудителя и выбрать дальнейший алгоритм терапии.
К сожалению, в рутинной клинической практике этиология ОКИ в большинстве случаев остается не установленной и терапевтическая тактика определяется на основании этиопатогенетической группы диареи, диагностика которой осуществляется на основании клинических и эпидемиологических данных. Так, водянистые диареи в большинстве случаев обусловлены вирусными агентами и требуют назначения в качестве этиотропной терапии противовирусных препаратов, инвазивные — бактериальными, что подразумевает антибактериальную терапию при наличии соответствующих показаний.
Клиническая дифференциальная диагностика ОКИ основывается на клинических особенностях ведущих синдромов (табл. 1).
Эпидемиологические данные об этиологической структуре ОКИ в настоящее время характеризуются преобладанием вирусных агентов над бактериальными и наличием сочетанных форм у 26,0 ± 1,6% пациентов вирусно-бактериальной и вирусно-вирусной этиологии.
Среди вирусных агентов у детей при первичном инфицировании первое место занимает ротавирусная инфекция (87,6 ± 1,4% среди кишечных моноинфекций вирусной этиологии), среди бактериальных — сальмонеллы, и, как следствие, наиболее частой формой сочетанных форм является сочетанная форма ротавирусной инфекции и сальмонеллеза (9,2% ± 1,1% в общей структуре расшифрованных ОКИ). Среди вирусных ОКИ наиболее значимыми этиологическими факторами являются ротавирусная и норовирусная инфекции, что и определяет данное сочетание как наиболее частое не только при одновременном заражении двумя вирусными агентами, но и при заражении большим числом возбудителей (4,8 ± 0,8% в общей структуре расшифрованных ОКИ).
Оценка эпидемиологического анамнеза заболевания осуществляется по следующей схеме (табл. 2). Он необходим врачу для предположения об этиологии заболевания. Так, пищевой и водный пути передачи более характерны для бактериальных ОКИ, контактно-бытовой — для вирусных агентов. В осенне-зимний период отмечается подъем заболеваемости вирусными ОКИ, в летний — бактериальными.
Оценка формы обезвоживания по данной шкале подразумевает подсчет числа признаков, имеющихся у больного:
Однако значимость каждого из симптомов обезвоживания в клинической практике может быть не всегда достаточно высокой, особенно при эксикозе I степени (табл. 4).
Схема рекомендованного клинико-лабораторного обследования при ОКИ представлена в табл. 5.
Терапевтическая тактика при ОКИ у конкретного пациента базируется на знании или предположении (на основании клинических особенностей, данные эпидемиологического анамнеза) об этиологии заболевания: бактериальная или вирусная инфекция. Кроме того, необходимо учитывать возраст пациентов, особенности его преморбидного фона и период заболевания.
Схема терапевтической тактики при ОКИ в зависимости от типа диареи и периода заболевания приведена в табл. 6.
Этиотропная терапия является ключевым звеном и имеет три основных направления:
Всем пациентам вне зависимости от этиологии и формы тяжести заболевания в качестве одного из важных аспектов этиотропной терапии должны быть назначены сорбенты (угольные, синтетические, минеральные, волокнистые). В настоящее время на российской фармацевтическом рынке присутствует достаточно большое количество препаратов, обладающих сорбционными свойствами в различной степени [8]. Назначение энтеросорбентов показано в как можно более ранние сроки болезни — до идентификации возбудителя, что позволяет добиваться «обрывающего» действия на течение ОКИ. Применение энтеросорбентов в поздние сроки заболевания (после 5–7 дня), особенно при инвазивных ОКИ, меньше влияет на диарейный синдром, но оказывает выраженное дезинтоксикационное и энтеропротективное действие. К важным положительным моментам использования энтеросорбентов следует относить и отсутствие влияния этих препаратов на состав облигатной микробиоты кишечника. Курс лечения энтеросорбентами обычно составляет 5–7 дней. Критерий ранней отмены препаратов — стойкая нормализация стула или его задержка в течение 2 суток [7].
Противовирусные препараты рекомендованы при вирусных ОКИ. Противовирусные препараты, рекомендованные при ОКИ и доказавшие свою эффективность в клинических исследованиях: аффинно очищенные антитела к гамма-интерферону человека, интерферон альфа-2b в сочетании с таурином, умифеновир [9–12].
Вопросы антибактериальной терапии ОКИ для практикующего врача остаются одними из самых насущных. К сожалению, большая часть докторов подходит к вопросу назначения антибиотиков шаблонно, без учета этиологии заболевания, рекомендуя их даже при вирусных ОКИ, и без знания данных о чувствительности и резистентности основных бактериальных возбудителей.
Показания к назначению антибактериальных лекарственных средств подразделяются на абсолютные, основные и дополнительные (табл. 7) [7, 13].
Абсолютные показания к назначению антибактериальной терапии имеют абсолютную силу — антибактериальная терапия показана всем пациентам, у которых они установлены. Наличие основных показаний в сочетании с одним из пунктов дополнительных является показанием к назначению антибактериальной терапии. Наличие только дополнительных показаний не является показанием к назначению антибактериальной терапии.
Антибактериальные средства, рекомендованные при ОКИ, подразделяются на два типа: кишечные антисептики и препараты, предназначенные для системного действия. Первая группа может быть рекомендована для назначения в амбулаторно-поликлинической практике, где наиболее оправданной тактикой стартовой терапии ОКИ является использование нитрофуранов (нифуроксазид, нифурантел). Хинолоны (налидиксовая кислота, ципрофлоксацин) хорошо себя зарекомендовали в терапии сальмонеллезов. Цефалоспорины рекомендованы для системной антибактериальной терапии при среднетяжелых и тяжелых ОКИ в условиях стационара. Возможно назначение тетрациклинов, метронидазола, аминогликозидов, хлорамфеникола.
В случае установления диагноза кампилобактериоза наиболее оптимальными для стартовой этиотропной терапии являются макролиды (эритромицин, азитромицин, кларитромицин).
Длительность курса антибактериальной терапии в острой фазе локализованных ОКИ определяется клинической ситуацией и, как правило, составляет не менее 5–7 суток. Показания к смене препарата общепринятые — клиническая неэффективность лекарственного средства в течение 3 суток [7, 14].
Следует подчеркнуть, что в последние годы большинство возбудителей инвазивных ОКИ имеют резистентность к фуразолидону. Сальмонеллы сохраняют высокую чувствительность к фторхинолонам (например, ципрофлоксацин — 96,7% штаммов чувствительны, однако к пефлоксацину 23,3% умеренно устойчивы и 17,2% устойчивы), однако их применение в педиатрической практике ограничено; налидиксовой кислоте (53,1%), амикацину (61,1%), нетилмицину (63,9%), некоторым цефалоспоринам II (цефокситин, цефуроксим) — 86,7–57,9%, III (цефтриаксон, цефотаксим, цефтазидим) — 84,4%, 85,0%, 81,7% и IV поколения (цефепим) — 91,3% чувствительных штаммов.
Обязательным компонентом антибактериальной терапии с момента ее назначения и в периоде реконвалесценции является назначение пробиотиков.
Среди патогенетических методов терапии наиболее важными остаются средства регидратации (оральной, парентеральной), препараты, влияющие на процессы дегидратации (желатина танат), и пробиотики.
Оральная регидратация — необходимый компонент терапии, входящий в перечень терапевтических мероприятий, рекомендованных Всемирной организацией здравоохранения, и назначается всем пациентам с ОКИ. Для оральной регидратации наиболее оправдано использование готовых форм растворов, сбалансированных по электролитному составу и осмолярности (75 мэкв/л натрия и 75 мэкв/л глюкозы и осмолярностью 245 мосм/л).
Оральная регидратация проводится в два этапа.
1-й этап — первичная регидратация представляет собой восполнение потерь, произошедших до момента обращения за медицинской помощью, и рассчитывается на 6 ч. Назначается суммарное количество жидкости 50–80 мл/кг за 6 ч.
2-й этап — поддерживающая регидратация, задачей которой является восполнение текущих потерь жидкости при ОКИ. В сутки назначается 80–100 мл/кг жидкости. Длительность второго этапа оральной регидратации продолжается до момента выздоровления или появления показаний для парентеральной коррекции обезвоживания.
Необходимо учитывать, что коррекция обезвоживания невозможна без использования бессолевых растворов, среди которых предпочтение следует отдать питьевой воде (не минеральной!), возможно использование пектинсодержащих отваров (яблочный компот без сахара, морковно-рисовый отвар). Соотношение глюкозосолевых растворов и питьевой воды должно быть 1:1 при водянистой диарее, 2:1 при выраженной рвоте, 1:2 при инвазивных диареях [3, 15].
Тяжелые формы ОКИ, отсутствие эффекта от оральной регидратации или наличие обильной рвоты, отеков, развитие функциональной (острой) почечной недостаточности являются показаниями для проведения парентеральной регидратации, которая может быть осуществлена с использованием одного из современных отечественных растворов — 1,5% раствора меглюмина натрия сукцинат, доказавшего свою эффективность в интенсивной терапии данных состояний [16].
Использование противодиарейных средств (лоперамид) при ОКИ патогенетически не оправдано, т. к. механизм действия данных препаратов подразумевает снижение моторики ЖКТ (усиление моторики является защитной реакцией организма при остром инфекционном поражении кишечника) и может способствовать усугублению интоксикационного синдрома при ОКИ.
ОКИ любых форм тяжести являются причиной значительных изменений микробиоценоза ЖКТ — например, при дизентерии Зонне у 67,8–85,1% пациентов, при сальмонеллезе — у 95,1%, иерсиниозе — у 94,9%, ротавирусной инфекции — у 37,2–62,8% больных [17–20].
Пробиотики должны назначаться в составе комплексной стартовой терапии вне зависимости от этиологии заболевания в как можно более ранние сроки. Данные препараты показаны также всем пациентам в периоде реконвалесценции с целью восстановления параметров микробиоценоза. Их применение при ОКИ у детей является не только патогенетически обоснованным, но и относится к самому высокому уровню доказательности А — в соответствии с принципами доказательной медицины [21].
Современный взгляд на терапию пробиотиками подразумевает штамм-специфичный подход, который имеет в виду установление в клинических исследованиях терапевтических эффектов, характерных для определенных генетически сертифицированных штаммов и дальнейшее их использование с учетом штамм-специфичных свойств пробиотиков в различных клинических ситуациях [22].
Применительно к острым кишечным инфекциям у детей рабочая группа Европейского общества педиатров?гастроэнтерологов, гепатологов и нутрициологов (European Society for Paediatric Gastroenterology, Hepatology and Nutrition, ESPGHAN) в 2014 г. на основе анализа опубликованных систематических обзоров и результатов рандомизированных клинических исследований, в том числе плацебо-контролируемых, опубликовала меморандум, в котором рекомендовала (несмотря на низкий уровень доказательной базы по мнению экспертов) в терапии острых кишечных инфекций несколько пробиотических штаммов: Lactobacillus GG, Saccharomyces boulardii, Lactobacillus reuteri штамм DSM 17938 (исходный штамм ATCC 55730), а также к этой группе пробиотиков был отнесен термически инактивированный штамм Lactobacillus acidophilus LB, который формально к пробиотикам как живым микроорганизмам с заданными полезными свойствами отнесен быть не может, однако он показал свою эффективность при острых инфекционных гастроэнтеритах [23].
В настоящее время пробиотические штаммы Bifidobacterium lactis BB-12, Escherichia coli Nissle 1917, Lactobacillus acidophilus, Bacillus clausii относят к группе микроорганизмов, для которых данных об эффективности их применения в остром периоде ОКИ недостаточно. Однако уже проведенные ранее исследования показали наличие клинически значимых положительных свойств, эффективность и безопасность их применения при ОКИ, постинфекционном синдроме избыточного бактериального роста и профилактике нарушений микробиоценоза ЖКТ на фоне антибактериальной терапии. Таким образом, спектр штаммов, которые могут быть рекомендованы в терапии ОКИ, требует дальнейшего изучения.
В этой связи наиболее перспективными пробиотическими штаммами являются микроорганизмы, характеризующиеся высокой способностью к адгезии, устойчивостью к действию агрессивных сред ЖКТ человека (соляная кислота, желчь) и относящиеся к категории донорских.
Среди таких пробиотических штаммов можно выделить микроорганизмы рода Bifidobacterium. Бифидобактерии относятся к доминирующему виду в микробиоценозе ЖКТ человека — их удельный вес в составе микробиоценозов составляет от 85% до 98%. Для этого рода характерна высокая способность к адгезии, ведущая роль в обеспечении колонизационной резистентности организма, регуляции обмена жиров, белков и минералов, синтезе биологически активных веществ, в том числе витаминов. Наиболее изученными являются штаммы Bifidobacterium longum и Bifidobacterium animalis lactis.
Одной из линеек пробиотических препаратов, которые могут быть рекомендованы для комплексной терапии ОКИ у детей, являются пробиотические средства Бифиформ.
В состав Бифиформ Бэби входят Bifidobacterium BB-12 1 × 10 8 КОЕ и Streptococcus thermophilus TH-4 1 × 10 7 КОЕ.
Доклинические исследования Bifidobacterium lactis BB-12, который является компонентом естественной биопленки кишечника здоровых людей, продемонстрировали его способность к высокоуровневой адгезии к поверхностям с муцином (использовались поликарбонатные луночные планшеты), без муцина и пленкам клеточных культур (Caco-2, HT29?MTX) [14], в том числе на фоне ротавирусной инфекции и после нее [24, 25].
Для данного штамма показана антагонистическая активность к целому спектру патогенных возбудителей (Bacillus cereus, Clostridium difficile, Clostridium perfringens Type A, Escherichia coli, Listeria monocytogenes, Pseudomonas aeruginosa, Salmonella enterica subsp enterica serovar Typhimurium, Salmonella enterica subsp. enterica serovar Typhi, Shigella flexneri, Shigella sonnei, Campylobacter jejuni и Candida albicans) [26, 27], что делает его использование предпочтительным при ОКИ бактериальной этиологии.
Bifidobacterium lactis BB-12 устойчив к действию агрессивных сред организма человека — соляной кислоты и желчи, за счет синтеза рН-зависимой АТФ-азы, регулирующей кислотно-основной баланс внутри бактерии [28] и наличия гидролазы солей желчных кислот, позволяющей бактерии сохранять активность в присутствии желчи [29].
Особого внимания заслуживают пациенты, которые нуждаются в терапии антибактериальными лекарственными средствами. Вызванные течением инфекционного процесса изменения микробиоты ЖКТ могут усугубляться под действием антибиотиков. Поэтому данная категория пациентов нуждается во включении в состав комплексной терапии ОКИ пробиотических лекарственных средств, направленных на поддержание микробиоценоза. Bifidobacterium lactis BB-12 обладает резистентностью к таким антибиотикам, как гентамицин, стрептомицин, полимиксин В, налидиксовая кислота, канамицин, неомицин, циклосерин, тетрациклин, что делает его штаммом выбора при назначении пациентам данных антибактериальных средств, например при острых кишечных инфекциях (сальмонеллез, шигеллез) [30].
Проведенные плацебо-контролируемые исследования показали, что помимо терапевтических свойств, штамму Bifidobacterium lactis BB-12 присущи и профилактические. В частности, применение его снижает риск развития инфекций ЖКТ, в том числе ротавирусной, связанных с оказанием медицинской помощи [31, 32].
Следует отметить, что высокий профиль безопасности данного штамма был утвержден регуляторными органами в Европе — в 2008 г. Европейское агентство по безопасности продуктов питания (European Food Safety Authority, EFSA) присвоило ему статус Qualified Presumption of Safety (безусловной безопасности) — и в США, где признан Управлением по контролю за пищевыми продуктами и лекарственными средствами (Food and Drug Administration, FDA) безопасным (Generally Regarded As Safe (GRAS)).
Streptococcus thermophilus, входящий в состав Бифиформ Бэби, в исследованиях демонстрировал антагонистическое действие в отношении возбудителей ОКИ, в частности, была показана его эффективность в профилактике диареи путешественника.
Для данного штамма были показаны симбиотические отношения с Lactobacillus bulgariсus.
Бифиформ Бэби предназначен для детей с первых дней жизни и до 2 лет. Суточная доза (отметка на пипетке соответствует 1 дозе) составляет 0,5 г
0,5 мл. Применяется 1 раз в день во время приема пищи. Наиболее оптимальным является использование его при проведении антибактериальной терапии ОКИ, в периоде реконвалесценции, а также с профилактической целью (например, при выезде с ребенком на отдых, посещении общественных мероприятий, бассейна).
Капсулы Бифиформ включают в состав Bifidobacterium longum, также являющийся донорским штаммом и характеризующийся выраженной антагонистической активностью в отношении патогенных и условно-патогенных микроорганизмов. Включение в препарат апатогенного Enterococcus faecium, не относящегося к не рекомендованным для применения в педиатрической практике [23], а в норме колонизирующего тонкий кишечник, позволяет оказывать положительное воздействие на состояние и пищеварительные функции не только толстого, но и тонкого кишечника, особенно при наличии бродильной диспепсии и явлений метеоризма.
Препарат показан детям старше 2 лет. При острой диарее препарат принимают по 1 капсуле 4 раза в день до нормализации стула. Затем прием препарата необходимо продолжить в дозе 2–3 капсулы в сутки до полного исчезновения симптомов. Для нормализации микробиоты кишечника и поддержки иммунной системы препарат назначают в дозе 2–3 капсулы в сутки 10–21 день. Детям с 2 лет по 1 капсуле 2–3 раза в день.
Симптоматическая терапия включает терапию лихорадочных состояний. Жаропонижающие средства показаны не всем пациентам, т. к. повышение температуры является адаптационной реакцией организма на инфекцию, создающей оптимальные условия для иммунной перестройки организма. Назначение данной категории лекарственных средств показано всем больным при гипертермии, а при наличии тяжелой сопутствующей патологии — при лихорадке более 38,5 °С.
Развитие вторичной панкреатической недостаточности, обострения хронической патологии поджелудочной железы нередко наблюдается в периоде репарации и реконвалесценции ОКИ. Следует обратить внимание, что при норовирусной инфекции поражение поджелудочной железы отмечается чаще, чем при ОКИ другой этиологии. В таких случаях показано назначение ферментных препаратов, предпочтительно в минимикросферической форме. Следует учесть, что в остром периоде ОКИ ферментные препараты не показаны. Наиболее оптимальным сроком их назначения при наличии показаний является 5–6 сутки, критерием назначения является появление аппетита у пациента.
Для купирования упорной рвоты можно использовать прокинетики и противорвотные препараты: метоклопрамид, домперидон, прометазин, 0,25% новокаин — 1 ложку (чайную, десертную, столовую по возрасту) [3, 7].
Критерии оценки эффективности лечения:
В связи с тем, что санация от возбудителя, полная репарация кишечника и восстановление его нарушенных функций наступают значительно позже, чем исчезают клинические проявления болезни, целесообразно проводить динамическое наблюдение за пациентами, перенесшими ОКИ.
Таким образом, острые кишечные инфекции требуют от врача особых подходов к диагностике, тактике ведения и терапии. При курации пациентов с острыми кишечными инфекциями следует учесть, что даже легкие формы приводят к существенным изменениям микробиоты ЖКТ у детей, что требует использования пробиотических препаратов не только в остром периоде заболевания, но и в периоде реконвалесценции.
Литература
ФБУН ЦНИИ эпидемиологии Роспотребнадзора, Москва
_500.gif)
.gif)
_500.gif)
_500.gif)
_500.gif)