что делать при нестабильности коленного сустава
Нестабильность коленного сустава
Причиной разрыва мениска является непрямая или комбинированная травма, сопровождающаяся ротацией голени кнаружи (для медиального мениска), кнутри (для латерального мениска). Повреждение менисков возможно при резком чрезмерном разгибании сустава из согнутого положения, отведении и приведении голени, реже — при воздействии прямой травмы (удар суставом о край ступеньки или нанесение удара каким-либо движущимся предметом). Повторная прямая травма (ушибы) может привести к хронической травматизации менисков (менископатия) и в дальнейшем к разрыву его (после приседания или резкого поворота).
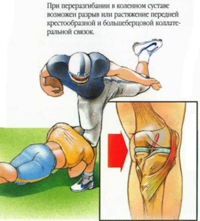
Дегенеративные изменения мениска могут развиться в результате хронической микротравмы, подагры, хронической интоксикации, особенно если последние имеются у лиц, которым приходится много ходить или работать стоя. При комбинированном механизме травмы, кроме менисков, обычно повреждаются капсула, связочный аппарат, передняя крестообразная связка, жировое тело, хрящ и другие внутренние компоненты сустава.
Разрывы медиального мениска часто сочетаются с повреждением бокового капсульно-связочного аппарата. При повторных блокадах со смещением оторванной части мениска травмируются передняя крестообразная связка и хрящ внутреннего мыщелка бедра с развитием хондромаляции.
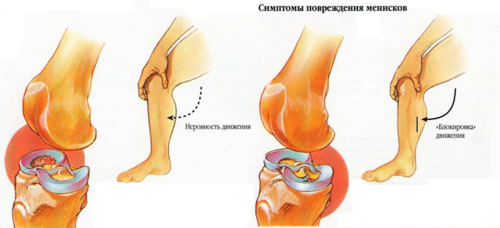
Диагностика повреждений менисков в остром периоде затруднена вследствие наличия симптомов реактивного неспецифического воспаления. Характерны локальная боль по ходу суставной щели соответственно зоне повреждения (тело, передний, задний рог), резкое ограничение движений, особенно разгибания, наличие гемартроза или выпота. При однократной травме чаще возникают ушибы, надрывы, ущемления и даже раздавливание мениска без отрыва и отделения его от капсулы. Предрасполагающими моментами для полного разрыва не поврежденного ранее мениска, являются дегенеративные явления и воспалительные процессы мениска. При правильном консервативном лечении подобного повреждения можно достичь полного выздоровления.
После стихания реактивных явлений через 2—3 недели выявляются: локальная боль и инфильтрация капсулы на уровне суставной щели, часто выпот и блокада сустава. Подтверждают повреждение различные характерные болевые тесты. Количество этих тестов велико. Наиболее информативны из них следующие: симптомы разгибания (Роше, Байкова, Ланды и др.); ротационные (Штейман — Брагарда); симптомы компрессии и медиолатеральный тест.
Наиболее типичным и простым для распознавания разрыва медиального мениска является истинная блокада сустава (разрыв мениска по типу «ручка лейки»). При этом сустав фиксируется под углом 150—170° в зависимости от величины смещенной части мениска. Истинную блокаду мениска необходимо дифференцировать от рефлекторной мышечной контрактуры, часто возникающей при ушибах, повреждениях капсульно-связочного аппарата и ущемлении внутрисуставных тел (хондромаляция, хондроматоз, болезнь Кенига, болезнь Гоффы и др.). Нельзя забывать о возможности ущемления гипертрофированной крыловидной складки. В отличие от блокады сустава мениском эти ущемления кратковременны, легко устраняются, безобидны, но часто сопровождаются выпотами.
Наиболее характерными симптомами повреждения латерального мениска являются локальная боль в наружном отделе суставной щели, усиливающаяся при внутренней ротации голени, припухлость и инфильтрация в этой зоне; симптом щелчка или переката и реже симптом блокады.
На обзорной рентгенограмме определяется сужение соответствующих отделов суставной щели с явлениями деформирующего артроза. В подобных случаях помогают параклинические методы.
Симптоматология при повреждениях обоих менисков складывается из суммы признаков, присущих каждому из них. Одномоментное повреждение обоих менисков возникает редко. Предрасполагающим фактором является разрыв межменисковой связки, что ведет к патологической подвижности менисков и способствует их повреждению. Диагностика разрыва обоих менисков затруднена, так как обычно преобладает клиническая картина повреждения внутреннего мениска. Ошибки в распознавании повреждений менисков составляют 10-21%.
Разрыв передней крестообразной связки
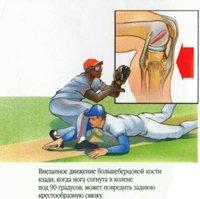
Травма передней крестообразной связки (ПКС) коленного сустава является одним из самых частых повреждений в спорте, по некоторым данным, повреждения ПКС даже опережают по частоте травмы менисков. В среднем за год на 100 ООО человек приходится по 30 случаев травмы передней крестообразной связки. Среди всех связок колена передняя крестообразная травмируется чаще всего, почти в 15-30 раз чаще, чем задняя. Наиболее часто травма ПКС встречается в футболе, гимнастике, баскетболе, горнолыжном спорте. В исследованиях отмечено, что женщины более подвержены травмам передней крестообразной связки, чем мужчины.
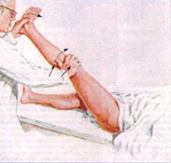
Тест Лахмана проводится в положении больного на спине.
Исследуемый сустав сгибают до угла 160°. Дистальную часть бедра охватывают левой рукой, правой рукой, заведенной на заднюю поверхность проксимальной части голени, осуществляют плавно и мягко тягу кпереди. Результаты теста складываются из ощущения смещения голени кпереди, величины этого смещения и по изменению конфигурации передней поверхности коленного сустава в проекции связки надколенника.
Тест переднего «выдвижного ящика»- голень избыточно смещается вперед.
Симптом переднего подвывиха голени относительно мыщелков бедренной кости в положении разгибания со спонтанным вправлением его при сгибании у пациентов с поврежденной передней крестообразной связкой известен в англоязычной литературе под названием pivot-shift (тест Макинтоша).
Прямой тест «соскальзывания» выполняют следующим образом: хирург придает исследуемой конечности положение ротации внутрь, удерживая ее за стопу одной рукой, и производит вальгусное отклонение голени, воздействуя другой рукой на верхнюю треть задней поверхности голени. Далее производят медленное сгибание в коленном суставе. Положительный тест характеризуется ощущением вправления проксимальной части голени при достижении 140—150° сгибания.
©2010-2013 Федеральный центр травматологии, ортопедии и эндопротезирования
Нестабильность связок коленного сустава
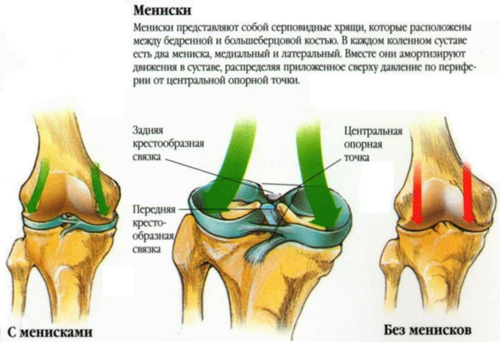
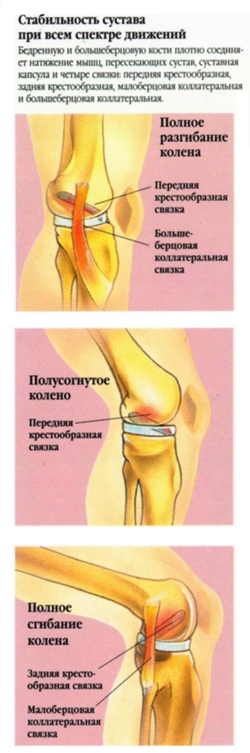
Связочный аппарат коленного сустава выполняет важнейшую функцию в опорно-двигательной системе человека. Связки колена соединяют кость голени с костью бедра, выполняют стабилизирующую функцию коленного сустава при различных движениях (ходьбе, повороте, приседаниях и др.).
Стабильность колена обеспечивается большим количеством связок, выполняющих разные функции. Самыми функционально значимыми связками являются:
Причиной нестабильности коленного сустава являются повреждения или разрывы связок колена.
Нестабильность колена характеризуется и нарушением трофики мышц, которая с начала проявляется гипотонией, а далее атрофией мышц. С учетом степени атрофии мышц определяются стадии процесса. У спортсменов при нестабильности суставов наблюдается наиболее быстрое развитие атрофии мышц.
Степени повреждения связок коленного сустава
Связки состоят из волокон, а от величины их повреждения определяется степень разрыва связок. В медицинской практике выделяют разрывы нескольких степеней:
В травматологии часто встречаются случаи одновременного повреждения крестообразной и боковой связок. При таких разрывах связок возможно кровоизлияние в коленный сустав с образованием гемартроза, поэтому восстановительный период функций сустава значительно увеличивается.
Причины разрыва связок колена
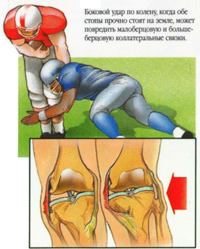
Повреждения коленных связок встречаются чаще всего среди молодых людей, занимающихся активно спортом. Разрывы связок колена возникают по причине чрезмерных нагрузок на сустав и активных движений в нем (например, скручивание конечности по оси, переразгибание и др.). А также повреждения связки могут появиться вследствие прямого удара в область колена, сильного давления на голень.
Определенные виды движений могут спровоцировать разрыв конкретной связки. Например, если голень находится в согнутом положении и направлена во внутреннюю сторону, а в этот момент задняя поверхность колена подвергается чрезмерной нагрузки, то возникает разрыв передней крестообразной связки. Для разрыва наружной боковой связки характерно положение голени, отклоняющейся во внутрь, и внезапные неловкие движения ноги, подворачивания или спотыкания.
Симптомы повреждения коленных связок
Признаками, сигнализирующими о повреждении связок колена, являются:
Диагностика связок колена
При подозрении разрыва коленных связок диагностика начинается с осмотра пациента врачом-травматологом, который проводит пальпацию коленных суставов. А также для выявления нарушений связочного аппарата применяются конкретные тесты на стабильность коленного сустава. Например, тесты Макинтоша и Хьюстона позволяют подтвердить диагноз разрыв передней крестообразной связки. Тест «заднего выдвижного ящика» является симптомом разрыва задней крестообразной связки и др.
Врачи-травматологи дополняют обследование пациента инструментальными методами диагностики для постановки диагноза и выбора тактики лечения. Очень часто специалисты прибегают к следующим диагностическим методам:
С помощью инструментальных исследований удается обнаружить изменения в структурах колена, подтвердить или опровергнуть наличие переломов костей и повреждений мягких тканей в случаях получения травмы колена.
Специалисты Клиники Новая медицина подбирают максимально оптимальное лечение для каждого случая с учетом результатов методов диагностики и функциональных тестов, степени нестабильности сустава и от наличия повреждений.
Лечение нестабильности связок колена
При лечении разрывов структур связочного аппарата колена применяют консервативные и операционные методы лечения в зависимости от тяжести повреждений. Если у пациента диагностируется 1 или 2 степень повреждения, то лечение возможно при помощи консервативных методов. В случаях разрыва связок степени применяется хирургическое лечение. При разрывах 1-2 степени возможно консервативное лечение, которое заключается в иммобилизации сустава с помощью гипса или ортеза, с последующим подключением ЛФК, массажа, физиотерапии. Кроме того, при наличии гемартроза возможна пункция сустава.
Консервативное лечение нестабильности связок колена включает следующие методы:
Оперативное лечение показано в ситуациях, когда одна или несколько связок коленного сустава полностью разорваны и в случаях безрезультативного консервативного лечения. В Клинике Новая Медицина проводятся малоинвазивные операции методом артроскопии. Артроскопия восстанавливает целостность связочного аппарата через 2 микроразреза при помощи специальных инструментов. Все действия внутри коленного сустава отображаются на мониторе благодаря чему врач осуществляет полный контроль за ходом операции.
После хирургического лечения пациенту необходимо пройти восстановительный курс, который включает ЛФК и массаж, внутритканевую электростимуляцию для предотвращения гипотрофии мышц. В полном объеме сустав начинает функционировать спустя 6-8 месяцев.
Следует знать, что нестабильность связок колена является серьезной патологией, которую необходимо лечить как можно раньше. При получении травмы колена и разрывах связок ранний визит к врачу позволит избежать осложнений, подобрать самую оптимальную тактику лечения и ускорить процесс восстановления функций коленного сустава.
Латеральная нестабильность (привычный вывих) надколенника: причины, типы вмешательств и реабилитация
Боль в коленях– один из самых распространенных поводов, с которым пациенты обращаются к травматологу. Чаще всего источником недуга является травмирование коленной чашечки. Но иногда причина дискомфорта может крыться в феморопателлярном отделе – месте скольжения надколенника по межмыщелковой борозде бедренной кости.
В норме движения надколенника при сгибании/разгибании в коленном суставе контролируют несколько анатомических структур:
Если анатомия феморопателлярного отдела не изменена, то коленный сустав работает нормально. Однако если в этом отделе имеется какая-либо врожденная аномалия, то вероятность развития латеральной нестабильности надколенника резко возрастает.
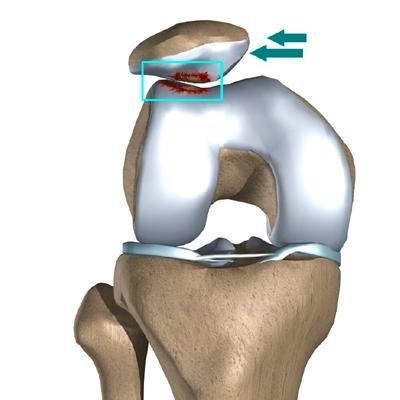
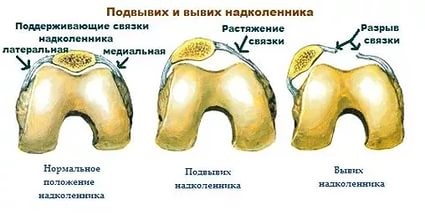
Привычный (рецидивирующий) вывих надколенника – это неестественное состояние, характеризующееся рецедивирующими латеральными (наружными) подвывихами и вывихами надколенника.
Латеральный вывих надколенника характеризуется разрывом медиального ретинакулюма (медиальной пателло-феморальной связки) коленного сустава. Повторный вывих у пациента — главный признак не выполнения медиальной пателло-феморальной связкой своих функций из-за перерастяжения после первичной травмы.
Вывих надколенника, как первичный, так и повторный, ведет к значимому повреждению хрящевого покрова. Как результат — появляется стойкий болевой синдром и снижение физической активности пациента.
Как образуется латеральная нестабильность надколенника?
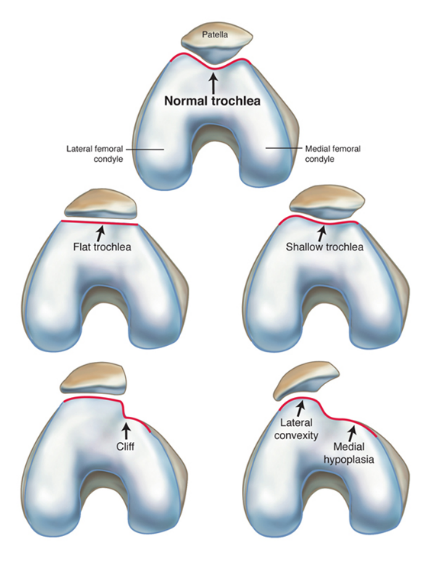
Часто предпосылкой к формированию латеральной нестабильности надколенника становится дисплазия феморопателлярного отдела — врожденного состояния, характеризующегося нарушениями соотношений между надколенником и недостаточно выраженной межмыщелковой бороздой бедренной кости (см. рис.).
Наличие дисплазии различной степени выраженности ведет к тому, что движения надколенника при сгибании и разгибании в коленном суставе происходят с тенденцией к его латеральному смещению. При дополнительном травматическом воздействии это приводит к возникновению полноценного вывиха.
Однако дисплазия не всегда вызывает смещение надколенника (рецидивирующего вывиха надколенника).
Современные подходы к диагностике и лечению рецидивирующего вывиха надколенника
Однократно возникший вывих надколенника не является показанием к операции. Как правило, он успешно устраняется с помощью консервативного лечения, которое проводится в три этапа:
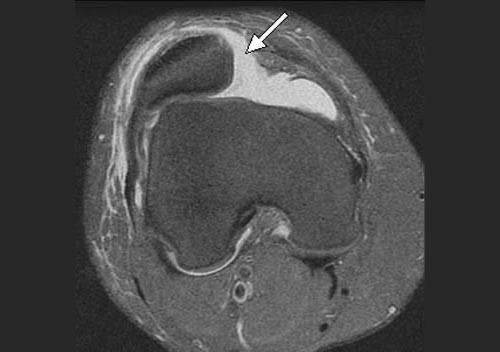
В большинстве случаев врач-травматолог легко диагностирует привычный вывих надколенника. Для этого проводится серия нагрузочных тестов, во время которых пациент демонстрирует страх получения повторного вывиха. Окончательный диагноз ставится после проведения магнитно-резонансной томографии (МРТ) коленного сустава. Как правило, исследование обнаруживает признаки повреждения медиальной пателло-феморальной связки, состояние подвывиха надколенника и признаки травматических повреждений хрящевого покрова.
Как уже упоминалось ранее, однократный травматический вывих надколенника не является показанием к операции — достаточно консервативного лечения. При возникновении повторных вывихов/подвывихов надколенника пациенту показано оперативное лечение — хирургическая стабилизация надколенника.
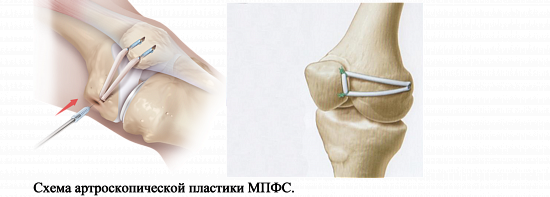
Современная медицина предлагает несколько способов проведения оперативных вмешательств при привычном вывихе надколенника. Оптимальная методика — артроскопическая реконструкция (пластика) медиальной пателлофеморальной связки (МПФС). С помощью данного метода операция при вывихе надколенника позволяет восстановить утраченную анатомическую структуру, стабилизирующую надколенник (МПФС), и одновременно зашлифовать и резецировать участки поврежденного хряща без больших кожных разрезов.
Как проводится артроскопическая реконструкция?
Сначала под контролем эновидеокамеры совершаются два прокола. Они позволяют провести визуальный осмотр всех отделов сустава, при необходимости хирургически обработать поврежденные участки хряща. Затем, через два новых прокола, проводится и фиксируется сухожильный трансплантат, заменяющий утраченную поддерживающую связку надколенника. Натяжение связки регулируется под контролем видеокамеры так, чтобы вывести надколенник из положения подвывиха, но оставить физиологически достаточную свободу его смещения.
Вне зависимости от выбора фиксирующих трансплантат фиксаторов (титановых, пластиковых, биорезорбируемых) в послеоперационном периоде требуется разгрузка сустава для создания условий биологической фиксации и перестройки трансплантата. Эти процессы, по данным МРТ исследований, занимают от 6 до 12 месяцев.
Основные этапы реабилитации после артроскопии:
Нестабильность коленного сустава
1. Общие сведения
Под нестабильностью сустава понимают аномальную его подвижность, неестественные степени свободы и привычные подвывихи, превышение или нарушение природных лимитов амплитуды и направления движений. Применительно к коленному суставу, – одному из важнейших в опорно-двигательном аппарате человека, – проблема была, безусловно, известна уже на заре цивилизации (собственно, проблемы такого рода как раз и породили практику оказания помощи травмированным и больным). Она упоминается во многих древнейших источниках, однако по сей день не утрачивает остроты и медико-социальной значимости, поскольку не только снижает качество жизни пациента, но зачастую приводит к временной или пожизненной инвалидизации.
На текущем историческом этапе частота встречаемости нестабильности коленных суставов не снижается, – как можно было бы ожидать в эпоху расцвета лечебно-профилактических технологий, – а возрастает. Причины, по-видимому, кроются в самом укладе жизни современного человека, особенно горожанина, и рассматриваются ниже.
2. Причины
Коленный сустав отличается сложным строением, он несет высокие нагрузки и потому должен функционировать в естественном, предусмотренном природой режиме, – чередование напряжений и периодов релаксации при полноценном питании.
Непосредственной причиной нестабильности коленного сустава чаще всего выступает повреждение крестообразных связок, что с течением времени приводит к деформациям и дегенеративно-дистрофическим изменениям всех прочих анатомических элементов сустава.
3. Симптомы и диагностика
Помимо сбора анамнеза, непосредственного клинического осмотра и пальпации, сегодня существует ряд информативных и достаточно надежных методов диагностики суставной патологии. Так, применяются рентгенография, МРТ или КТ, УЗИ, артроскопические исследования, лабораторные анализы для оценки степени и характера воспаления. В некоторых случаях в целях дифференциальной диагностики производится пункционная биопсия и гистологический анализ отобранного образца ткани.
4. Лечение
В зависимости от степени выраженности суставной нестабильности, наличия сопутствующих осложнений (наиболее типичным является мышечно-связочная дистрофия или атрофия) и других индивидуальных особенностей, лечение может быть консервативным, хирургическим или комбинированным.
При значительно выраженных патологических изменениях, интенсивном и прогрессирующем болевом синдроме, нарастающей угрозе полной утраты суставных функций и неэффективности всех принимаемых мер – решается вопрос о хирургическом вмешательстве. Предпочтительным способом сегодня является малоинвазивная артроскопическая реконструктивная операция на связках. Однако даже в этом случае реабилитационный период достаточно продолжителен (от полугода до года в наиболее тяжелых случаях) и подразумевает обязательное применение описанной выше консервативной стратегии. Главной задачей постоперационной поддерживающей терапии становится профилактика дистрофических осложнений и восстановление полной подвижности сустава в нормальных пределах.
Нестабильность коленного сустава
Главная / Нестабильность коленного сустава
Нестабильность коленного сустава
Нестабильность коленного сустава
Стабильность коленного сустава – необходимое условие его нормального функционирования. Он способен совершать движения определённой амплитуды в определённых направлениях, при этом все нагрузки распределяются правильно. Стабильность обеспечивается суставной сумкой, связочным аппаратом сустава, нормальным состоянием суставной полости. Нестабильность коленного сустава приводит к перераспределению нагрузок. В итоге страдает не только сам сустав, но и соседние структуры.
Причины нестабильности
Появление нестабильности колена обусловлено тяжелыми травмами, возникающими в результате дорожно-транспортного происшествия или профессиональных занятий следующими
Также к появлению нестабильности приводят следующие действия — резкие разгибания и сгибания, удары по коленному суставу, вывихи. Больше всего к развитию нестабильности коленного сустава склонны люди с генетической предрасположенностью вследствие слабого развития связочного аппарата.
Симптоматика
Нестабильность коленного сустава — это патологическое состояние, при котором происходит повреждение элементов капсулы и связок коленного сустава, что приводит к нарушению его опорной и двигательной функции. Чаще всего непосредственной причиной являются травматические разрывы крестообразных связок, отвечающих за стабильность суставного соединения. Часто повреждение крестообразных связок происходит во время травмы и сочетается с повреждением менисков, гемартрозом (скоплением крови в суставной полости).
При внешнем осмотре у пациента отмечается изменение суставной формы, возможны искривления ноги в суставе во внутреннюю либо в наружную сторону. Также признаком может быть уменьшение толщины мышц на стороне повреждённого сустава вследствие атрофических изменений.
Виды и степени патологии.
Существует 3 степени суставной нестабильности:
Различают следующие виды нестабильности в зависимости от того, какая связка повреждена:
Дополнительно используются подвиды патологии:
Диагностические методы.
Диагноз устанавливается на основе клинических изменений, после того, как пройдёт острый период с болью и отёком сустава. Решающий фактор в установке диагноза – результаты артроскопического исследования. Также играют роль данные рентгенографического исследования.
Методики терапии.
Если человек ведёт неактивный образ жизни, и суставная нестабильность не доставляет ему неудобств, то достаточно будет носить удерживатели с металлическими вставками, позволяющими поддерживать стабильность сустава и фиксировать его в продольной плоскости. Во всех остальных случаях, либо при невозможности вообще опираться на ногу необходимо хирургическое лечение. Существует несколько видов операций и пластик для укрепления капсульно-связочного аппарата сустава. В случаях, когда они оказываются неэффективны, производят протезирование коленного сустава.