что делать когда натер яйца
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Сильно потеет в паху
Если сильно потеет в паху
Многие, кто столкнулся с проблемой повышенного потоотделения и неприятного запаха в паху, не обращаются к врачу. Стеснение – вот одна из причин. Если с гигиеной все в порядке, то возможно имеет место гипергидроз (повышенное потоотделение). Зона промежности более интенсивно потеет у мужчин (страдает зона мошонки и яички). Женщин обычно беспокоит повышенная потливость в складках внешних половых органов.
- Что может доставлять физический и психологический дискомфорт:
Застенчивость, отказ от сексуальной жизни – вот возможные последствия отсутствия корректирующего ситуацию лечения. Однако все поправимо: главное следовать несложным рекомендациям и, при необходимости, обратиться к специалисту.
Причины
Все мы разные: абсолютно нормально, что у одного человека выделяется больше пота, а у другого меньше. Перед тем как идти к специалисту, подумайте, насколько сильно потеет область промежности. Нет ничего страшного, если это происходит в жару: это нормально. Симптомы, свидетельствующие о том, что есть проблема, требующая корректировки, это сильный неприятный запах и красная сыпь.
- Возможные причины гипергидроза в паху:
Степени гипергидроза в паху
Если кроме интенсивного потоотделения больше ничего не беспокоит, нужно сосредоточиться на решении этой проблемы.
- Степени гипергидроза:
Как диагностировать
Опрелость появляется в результате повышенного потоотделения. Для врача также информативны пятна на одежде, по которым будет понятна степень гипергидроза.
Врач может применять методику измерения количества пота – гравметрию. Сначала измеряется вес специального листа бумаги, далее прикладывается к проблемному месту пациента и снова взвешивается. Таким образом можно понять, какое количество жидкости выделяется за определенный промежуток времени.
Что такое эритразма?
Эритразма или опрелость может появляться по причине гипергидроза паховой области, является осложнением от отсутствия мер.
Опрелость у мужчин иногда появляется в зоне яичек: этому способствует трение складок в промежности. Красные пятна в форме овалов в первые дни почти не доставляют дискомфорта. При отсутствии лечения появляется зуд, жжение и болевые ощущения.
Профилактические меры
- Несколько простых правил позволят скорректировать проблемы гипергидроза:
Ботокс при лечении гипергидроза
Ботокс – одно из лучших средств для решения проблемы повышенного потоотделения в паху. Врач вводит препарат ботулотоксина в проблемные зоны, и потовые железы «блокируются». Забыть о проблеме можно на несколько месяцев, а иногда и более чем на год.
Воспользуйтесь кнопкой вверху страницы, чтобы записаться на приём к специалистам нашей клиники или запишитесь по телефонам: (812) 312-65-65 и 716-26-86
[richtext] => 1 [template] => 6 [menuindex] => 16 [searchable] => 1 [cacheable] => 1 [createdby] => 1 [createdon] => 1428666663 [editedby] => 1 [editedon] => 1571562520 [deleted] => 0 [deletedon] => 0 [deletedby] => 0 [publishedon] => 1387300260 [publishedby] => 1 [menutitle] => [donthit] => 0 [privateweb] => 0 [privatemgr] => 0 [content_dispo] => 0 [hidemenu] => 1 [class_key] => modDocument [context_key] => web [content_type] => 1 [uri] => samozapis [uri_override] => 0 [hide_children_in_tree] => 0 [show_in_tree] => 1 [properties] => [idx] => 3 => samozapis ) Array ( [id] => 4 [type] => document [contentType] => text/html [pagetitle] => Вопрос доктору [longtitle] => Задайте вопрос врачу! Клиника урологии, венерологии и гинекологии Доктора Филатова в Санкт-Петербурге [description] => Задайте вопрос специалистам-урологам и венерологам клиники Доктора Филатова [alias] => faq [link_attributes] => уролог [published] => 1 [pub_date] => 0 [unpub_date] => 0 [parent] => 0 [isfolder] => 0 [introtext] => [content] => [[!qa.listing? &limit=`5`]] [richtext] => 0 [template] => 6 [menuindex] => 7 [searchable] => 1 [cacheable] => 1 [createdby] => 1 [createdon] => 1387300572 [editedby] => 1 [editedon] => 1634978460 [deleted] => 0 [deletedon] => 0 [deletedby] => 0 [publishedon] => 1387300500 [publishedby] => 1 [menutitle] => [donthit] => 0 [privateweb] => 0 [privatemgr] => 0 [content_dispo] => 0 [hidemenu] => 0 [class_key] => modDocument [context_key] => web [content_type] => 1 [uri] => faq [uri_override] => 0 [hide_children_in_tree] => 0 [show_in_tree] => 1 [properties] => [idx] => 4 => faq ) Array ( [id] => 5 [type] => document [contentType] => text/html [pagetitle] => Прайс-лист [longtitle] => Цены на приём и услуги клиники урологии, венерологии и гинекологии доктора Филатова в Санкт-Петербурге [description] => [alias] => price-services [link_attributes] => [published] => 1 [pub_date] => 0 [unpub_date] => 0 [parent] => 0 [isfolder] => 0 [introtext] => [content] =>
Цены на услуги
| НАИМЕНОВАНИЕ УСЛУГИ | Стоимоcть в рублях |
| 1. Консультации специалистов | |
| Первичная консультация врача-уролога | 1 500 |
| Первичная консультация врача-дерматолога | 1 500 |
| Первичная консультация врача-венеролога | 1 500 |
| Первичная консультация врача-гинеколога | 2 000 |
| Первичная консультация врача-эндокринолога | 2 000 |
| Первичная консультация врача-невролога | 2 000 |
| Первичная консультация врача-терапевта | 1 500 |
| Повторная консультация врача-уролога | 2 000 |
| Повторная консультация врача-дерматолога | 1 500 |
| Повторная консультация врача-венеролога | 2 000 |
| Повторная консультация врача-гинеколога | 2 000 |
| Расширенная консультация врача-гинеколога Кулиберовой И.Л | 3 500 |
| Повторная консультация врача-эндокринолога | 1 700 |
| Повторная консультация врача-невролога | 2 000 |
| Повторная консультация врача-терапевта | 1 200 |
| Оформление документов (справки) | 1 000 |
Лечение и процедуры
| 2. Процедурный кабинет | |
| Забор крови из периферической вены | 250 |
| Внутримышечное введение лекарственных средств (без стоимости препарата) | 300 |
| Внутривенное введение лекарственных средств (без стоимости препарата) | 500 |
| Внутривенное капельное введение лекарственных средств (без стоимости препарата) | 1 000 |
| Внутривенное капельное введение лекарственных средств, 1 флакон (без стоимости препарата) | 1 500 |
| Внутривенное капельное введение лекарственных средств, каждый последующий флакон (без стоимости препарата) | 500 |
Гинекологическое обследование и лечение
Урологическое обследование и лечение
| 8. Ультразвуковая диагностика (УЗИ) | |
| УЗИ органов брюшной полости (печени, желчного пузыря, поджелудочной железы, селезенки) | 1 300 |
| УЗИ органов брюшной полости и забрюшинного пространства (почки) | 1 600 |
| УЗИ печени и желчного пузыря | 900 |
| УЗИ поджелудочной железы | 800 |
| УЗИ селезёнки | 600 |
| УЗИ почек | 1 000 |
| УЗИ почек и мочевого пузыря | 1 000 |
| УЗИ простаты, мочевого пузыря, с определением остаточной мочи | 1 200 |
| УЗИ мошонки | 1 000 |
| УЗИ щитовидной железы | 1 100 |
| УЗИ молочных желез | 1 000 |
| УЗИ органов малого таза одним датчиком (ТА) | 1 500 |
| УЗИ органов малого таза двумя датчиками (ТА+ТV) | 1 600 |
| УЗИ раннего срока беременности (до 11/12 недели, НЕ скрининг 1-го триместра!) | 1 500 |
| Ультразвуковое исследование фолликулогенеза (4 сеанса) | 3 500 |
Лабораторная диагностика (анализы)
Исследования на бактерии, вирусы, простейшие и гельминты
ООО «Клиника доктора Филатова»
Опрелости: советы родителям
Опрелости, или пеленочный дерматит, – частая проблема, сопровождающаяся детским плачем.
Раздражение кожи у новорожденных может появиться по разным причинам, например, из-за трения или постоянного контакта с влагой под подгузником. Чтобы малышу всегда было комфортно, родители должны следить за гигиеной малыша и за состоянием его кожи. Что делать, если вы заметили покраснение у ребенка?
Особенности детской кожи
Опрелости могут появиться и на коже взрослого человека, однако наиболее подвержена появлению воспалений кожа новорожденных. Причина проста – кожа малышей отличается от кожи взрослых, она намного нежнее, чувствительнее и пока еще не имеет необходимых защитных функций, поэтому легко впитывает влагу и повреждается. Кроме того, на теле новорожденного ребенка есть складочки, в которых скапливаются пот и загрязнения, что может запустить процесс воспаления.
Чаще всего раздражение появляется в области подгузника – в паху, на ножках, между ягодиц, но также нередки случаи, когда кожа краснеет на шее, в зоне подмышек. Если кожа сильно воспалилась или очаги раздражения присутствуют на всем теле и лице ребенка – срочно обратитесь за помощью к педиатру.
Причины появления опрелостей
Опрелости бывают практически у всех детей грудного возраста. Если вовремя обратить внимание на проблему, то можно с легкостью избежать развития осложнений. Основные причины появления опрелостей:
1. Долгий контакт с влагой. Воспаление может появиться, если кожа не успела высохнуть после купания, а также, если малыш вспотел. После купания позвольте коже обсохнуть самостоятельно или промокните влагу мягкой салфеткой, перед тем как надеть подгузник или одежду. Одевайте ребенка по погоде и следите, чтобы дома была комфортная температура.
2. Редкая смена подгузников. Длительный контакт с ферментами мочи и кала раздражает нежную кожу ребенка. Регулярно проверяйте подгузник и тщательно очищайте кожу. Если у малыша диарея, меняйте подгузник как можно чаще.
3. Ребенку натирает подгузник или одежда. Проблема может возникнуть из-за неправильно подобранного размера. Выбирайте вещи свободного кроя из мягких, натуральных тканей. Подгузник должен быть застегнут надежно, но не туго, чтобы воздух мог циркулировать.
Лечение и профилактика опрелостей
Даже у самых внимательных родителей не всегда получается предупредить появление опрелостей, ведь на начальном этапе ребенок может не заметить появления раздражения, и родители увидят проблему только при смене подгузника. Лечение опрелостей обычно зависит от степени тяжести:
1. При легкой степени видно только покраснение на коже, если начать лечение на данном этапе, то можно избежать усугубления ситуации.
2. Средняя степень характеризуется не только покраснением, но и наличием повреждений кожи: эрозий, микротрещин.
3. На третьем этапе на покрасневших участках появляются гнойнички и язвы, воспаленные зоны начинают мокнуть. Нередко присоединяется грибковая или бактериальная инфекция, что значительно усложняет процесс лечения. У ребенка может подняться температура, пропасть аппетит, ухудшиться сон. В такой ситуации родителям необходимо срочно обратиться к врачу.
В целях профилактики и лечения легкой степени пеленочного дерматита необходимо:
Если воспаление не проходит и ситуация усугубляется, незамедлительно обратитесь к педиатру. Врач установит причину появления опрелостей и назначит лечение, которое может включать лекарства для борьбы с инфекцией, подсушивающие и противовоспалительные средства для быстрого заживления повреждений, а также антигистаминные препараты.
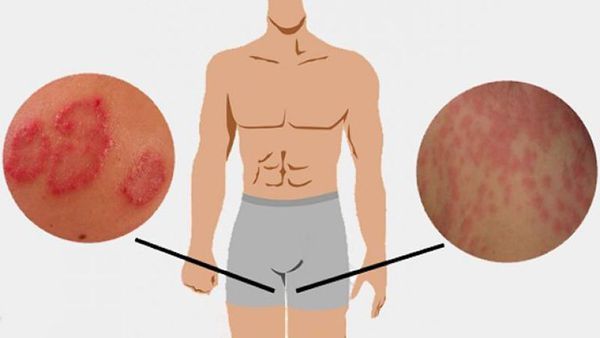
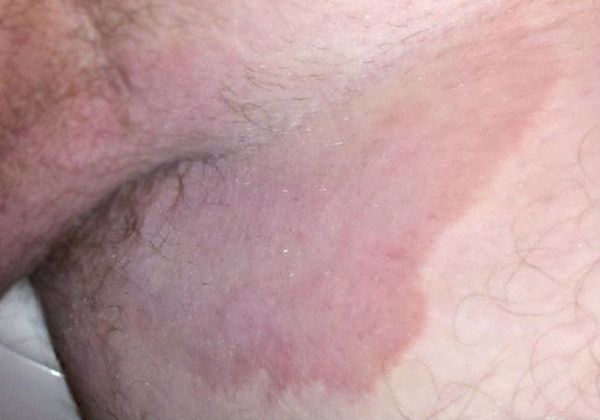
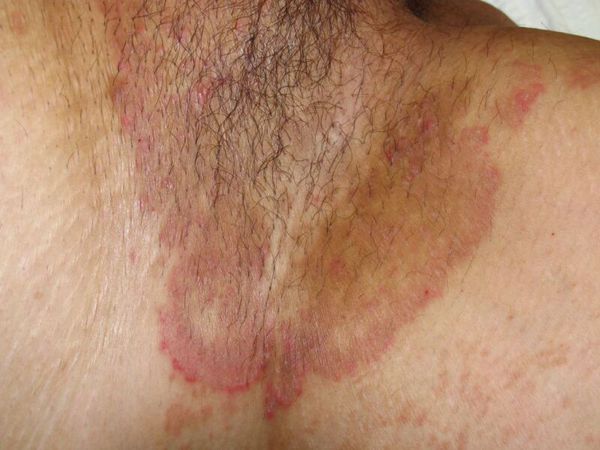
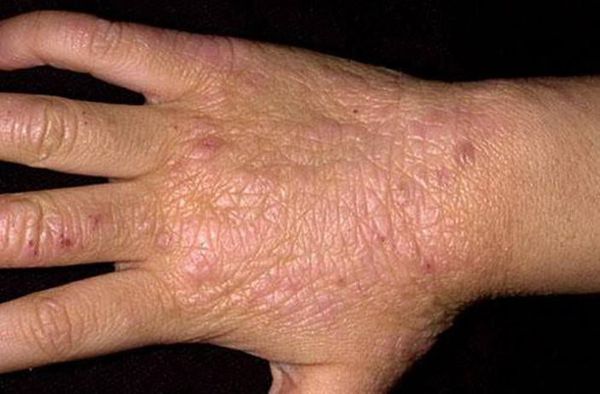
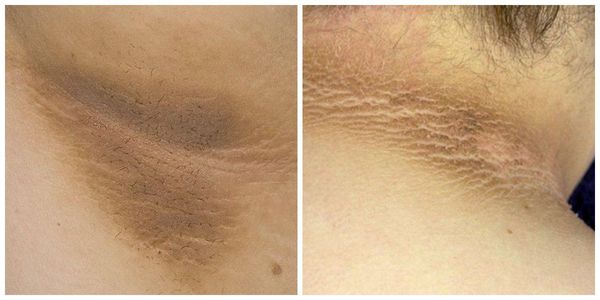
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 38 лет.
Определение болезни. Причины заболевания
Паховая эпидермофития — грибковое заболевание кожи, характеризующееся зудом и сыпью в области крупных складок кожи, преимущественно паховых.
Пути инфицирования:
Факторы риска:
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
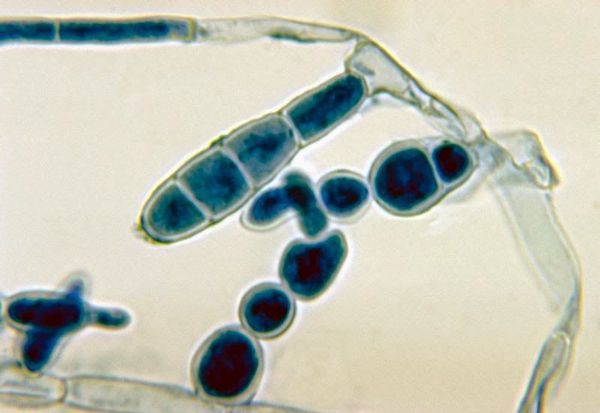
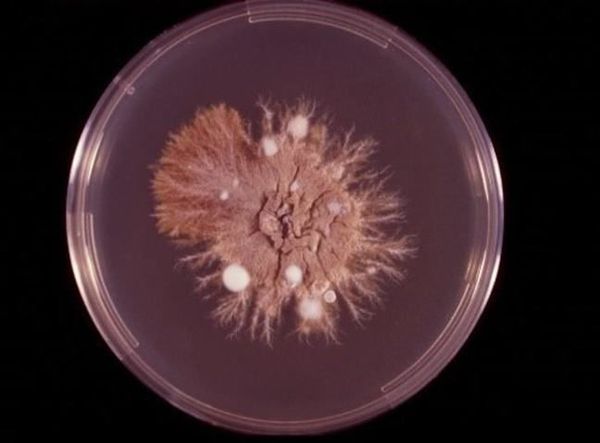
Патогенез паховой эпидермофитии
При наличии благоприятных условий патогенный гриб внедряется в кожу и начинает размножаться. Важное значение придаётся продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
Определённую роль имеют ненасыщенный трансферрин плазмы (подавляет дерматофиты, связывая их ветвящиеся тонкие трубочки ), комплемент, опсонизирующие антитела (распознают чужие молекулы) и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа. В результате образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной зоной, где кожа выглядит здоровой, так как здесь процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации заболевания не существует. Международная классификация болезней 10-го пересмотра (МКБ-10) в российской редакции определяет заболевание как «эпидермофития паховая», код — В35.6. В оригинальной редакции болезнь называется Tinea inguinalis (Tinea cruris) — микоз складок.
В развитии заболевания можно выделить несколько стадий:
В дальнейшем патологический процесс может развиваться по различным сценариям:
Без лечения заболевание может продолжаться годами, обостряясь летом или во время пребывания в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Диагностика паховой эпидермофитии
Во всех случаях диагноз заболевания должен быть подтверждён лабораторными методами исследования.
Паховую эпидермофитию следует отличать от следующих заболеваний:
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов. Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий более сильным фунгицидным действием против различных видов дерматофитов, чем тербинафин. Применяется в форме 1 % крема один раз в день в течение 1-2 недель. Одобрен US Food and Drug Administration ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки [14] :
В последующем назначают пасты и мази, содержащие противогрибковые и глюкокортикостероидные лекарственные средства:
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты [14] :
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения необходимо исключить все факторы риска и соблюдать профилактические меры: