Степени ожирения

В зависимости от толщины жировой прослойки и стадии развития патологии принято выделять несколько степеней ожирения:
Последняя степень ожирения представляет опасность для жизни человека. Больные часто теряют контроль над негативными эмоциями и без причины выходят из себя. С физиологической точки зрения патология дает о себе знать усилением чувства голода, пациента нередко мучает жажда. Обильное поглощение жидкости приводит к нагрузке на почки. Они перестают в полном объеме выполнять свою функцию, вследствие чего возникает отечность, которая сначала проявляется на лице, а потом и по всему телу. Большая масса тела, которая оказывает непосредственное давление на суставы, провоцирует развитие заболеваний опорно-двигательного аппарата. Со временем болевой синдром только усиливается.
Лечение ожирения также проводится с учетом его степени. На начальных стадиях бывает достаточно скорректировать питание, подобрать комплекс необходимых физических упражнений и провести медикаментозное лечение. При развитии заболевания порой требуется комплексная терапия, направленная на устранение осложнений. Бариатрическая хирургия, например, шунтирование или бандажирование желудка, также может применяться для лечения патологии.
Эндокринологический научный центр
Адрес: г. Москва, ул. Москворечье, д. 1 (метро «Каширская»)
Ожирение
Общая информация
Краткое описание
Название протокола: Ожирение
Код протокола:
Код(-ы) по МКБ-10:
Е66.0 – Ожирение, обусловленное избыточным поступлением энергетических ресурсов
Е66.1 – Ожирение, вызванное приемом лекарственных средств
Е66.2 – Крайняя степень ожирения, сопровождаемая альвеолярной гиповентиляцией (синдром Пиквика)
Е66.8 – Другие формы ожирения. Болезненное ожирение
Е66.9 – Ожирение неуточненное
Е67.0 – Другие виды избыточности питания
Дата разработки протокола: апрель 2012 года.
Сокращения, используемые в протоколе:
АГ – артериальная гипертензия
АД – артериальное давление
ГСПГ – глобулин, связывающий половые гормоны
ИМТ – индекс массы тела
КВР – кардиоваскулярные риски
КТ – компьютерная томография
ЛВП – липопротеиды высокой плотности
ЛГ – лютеинизирующий гормон
ЛНП – липопротеиды низкой плотности
МРТ – магнитно-резонансная томография
МТ – масса тела
ОТ – объем талии
ПЖК – подкожно-жировая клетчатка
СД – сахарный диабет
ССЗ – сердечно-сосудистые заболевания
УЗИ – ультразвуковое исследование
ФР – факторы риска
ФСГ – фолликулостимулирующий гормон
ЩЖ – щитовидная железа
ЭГДС – эзофагогастродуоденоскопия
Категория пациентов: пациенты с избыточной массой тела.
Пользователи протокола: терапевт, врач общей практики, эндокринолог, гинеколог, кардиолог, ревматолог, травматолог-ортопед.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация:
Этиопатогенетическая:
1. Экзогенно-конституциональное ожирение (первичное, алиментарно-конституциональное):
— гиноидное (ягодично-бедренное, нижний тип)
— андроидное (абдоминальное, висцеральное, верхний тип)
2. Симптоматическое (вторичное) ожирение:
— с установленным генетическим дефектом
— церебральное (опухоли головного мозга, диссеминация системных поражений, инфекционные заболевания, на фоне психических заболеваний)
— эндокринное (гипотиреоидное, гипоовариальное, заболевания гипоталамо – гипофизарной системы, заболевания надпочечников)
— ятрогенное (обусловленной приемом ряда ЛС)
По характеру течения:
— стабильное
— прогрессирующее
— резидуальное (остаточные явления после стойкого снижения массы тела)
Классификация ожирения по ИМТ (ВОЗ, 1997):
| Риск сопутствующих заболеваний | ||||
| Степень ожирения | ИМТ кг/м2 | ОТ (жен) 80-88 см ОТ (муж) 94-102 см | ОТ (жен) ³88 см ОТ (муж) ³102 см | |
| Избыточная масса тела | 25,0-29,9 | Повышенный | высокий | |
| Среднее | 30,0-34,9 | Ожирение I степени | Высокий | Очень высокий |
| умеренное | 35,0-39,9 | Ожирение II степени | Очень высокий | Очень высокий |
| Крайнее | ³ 40 | Ожирение III степени | Крайне высокий | Крайне высокий |
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Всем больным проводят биохимическое исследование крови: общий холестерин, ЛВП, ЛНП, триглицеридов, глюкозы, АЛТ, АСТ, мочевой кислоты. При повышении глюкозы натощак более 5,6 ммоль/л, отягощенном семейном анамнезе по СД, косвенных признаках инсулинорезистентности (acantosis nigritans, гирсутизме, абдоминальном типе ожирения и т.д.) показано проведение стандартного глюкозотолерантного теста. Проводят УЗИ органов брюшной полости, по показаниям – полисомнографию, УЗИ ЩЖ, надпочечников, МРТ/КТ надпочечников, гипофиза.
Диагностические критерии:
Жалобы и анамнез:
Первичный прием пациента. Основная жалоба – избыточная масса тела. Другие жалобы: повышение АД, одышка при физической нагрузке, храп во сне, повышенное потоотделение, нарушения менструального цикла – у женщин, снижение потенции у мужчин – обусловлены ассоциированными с ожирением заболеваниями. Оценка массы тела, направление к специалисту, решение вопроса о дальнейшей тактике ведения.
Анамнез: изменения массы тела за последние 2 года, прием медикаментов (данная информация необходима для ранней диагностики избыточной массы тела, подбора адекватной тактики лечения). При длительно существующем избытке массы тела, неэффективности диетических мероприятий – решение вопроса о медикаментозной и хирургической помощи.
Физикальное обследование:
Измерение веса, с учетом одежды и обуви, измерение роста, расчет ИМТ, измерение ОТ. При ИМТ ³ 25 кг/м2 оценка динамики массы тела: максимальную/ минимальную массу тела после 18 лет. Пищевые привычки, физическая активность, прием медикаментов (помощь в оценке этиологического фактора).
Оценка ОТ: у женщин ³80-88 см, у мужчин ³94-102 см (относительно национальных нормативов). Измерение ОТ необходимо проводить и при ИМТ 18,5-25 кг/м2, т.к. избыточное отложение жира в области живота повышает КВР и при нормальной массе тела. При ИМТ³35 кг/м2 – измерение ОТ нецелесообразно.
ИМТ³30 кг/м2 или ИМТ³25 кг/м2, но ОТ ³ 80 см у женщин, ОТ ³94 см у мужчин и наличие ³ 2 ФР. Для данной категории пациентов снижение массы тела – залог поддержания здоровья. На данном этапе необходимо выявить приоритеты для данного пациента – что является первоочередным в лечении, например, отказ от курения для определенных пациентов важнее, чем немедленное снижение массы тела. Оценка психологического состояния пациента, его мотивации и желание снизить вес.
Лабораторные исследования:
Наследственность, оценка риска развития СД 2 типа и ССЗ, что в дальнейшем будет отражаться в истории болезни. Всем больным проводят биохимическое исследование крови: общий холестерин, ЛВП, ЛНП, триглицеридов, глюкозы, АЛТ, АСТ, мочевой кислоты. При повышении глюкозы натощак более 5,6 ммоль/л, отягощенном семейном анамнезе по СД, косвенных признаках инсулинорезистентности (acantosis nigritans, гирсутизме, абдоминальном типе ожирения и т.д.) показано проведение стандартного глюкозотолерантного теста, исследование уровня инсулина, С-пептида. Проводят УЗИ органов брюшной полости, по показаниям – полисомнографию, УЗИ ЩЖ, надпочечников, МРТ/КТ надпочечников, гипофиза
Инструментальные исследования:
1. МРТ головного мозга (турецкое седло) при подозрении на патологию гипоталамо-гипофизарной системы
2. ЭГДС при наличии жалоб пациента
3. ЭКГ и ЭхоКГ
4. УЗИ органов брюшной полости
Показания для консультации специалистов:
1. Кардиолог
2. Гастроэнтеролог
3. Гинеколог по показаниям
4. Андролог по показаниям
Дифференциальный диагноз
| Жалобы | Осмотр | Эндокринопатии | Методы диагностики |
| Общая слабость, вялость, сонливость, зябкость, отеки, снижение аппетита, запоры, нарушение половой функции, брадикардия | Гиперстеническое телосложение, одутловатость лица, отечный язык с отпечатками зубов, глухие тоны сердца | Первичный гипотиреоз | ТТГ, свТ4, УЗИ ЩЖ |
| Перераспледеление ПЖК (большой живот, худые руки ноги), покраснение лица, багровые стрии, повышение АД, головные боли, подавленное настроение | Андроидное распределение жира, матронизм, гиперпигментация естественных складок кожи, бордовые стрии, гнойничковые поражения кожи, стойкое повышение АД, нарушения углеводного обмена | Синдром гиперкортицизма | АКТГ, кортизол в крови, экскреция кортизола в суточной моче, малая/ большая проба с дексаметазоном, УЗИ (КТ/МРТ) надпочечников, МРТ или КТ гипофиза |
| Нарушения менструального цикла, аменорея, выделения из сосков у женщин, снижение потенции, либидо, бесплодие, гинекомастия | Галакторея | Синдром гиперпролактинемии | Пролактин, КТ/МРТ с контрастированием гипофиза, УЗИ яичников матки у женщин, предстательной железы у мужчин |
| Снижение потенции, либидо, бесплодие, увеличение грудных желез, снижение мышечной массы у мужчин | Евнухоидный тип телосложения, снижение тургора кожи, дряблость мышц, гинекомастия, недоразвитие наружных половых органов | Синдром гипогонадизма (первичный/вторичный) | Тестостерон, ЛГ, ФСГ, эстрадиол, ГСПП, УЗИ грудных желез, рентгенография черепа (боковая проекция), консультация андролога |
| Нарушения менструального цикла, аменорея, избыточный рост волос на теле у женщин | Андроидный тип телосложения, гирсутизм, вирилизация | Синдром гиперандрогении | ЛГ, ФСГ, ГСПГ, тестостерон, 17-ОП, УЗИ малого таза, надпочечников, консультация гинеколога |
Лечение
Цели лечения: снижение и стабилизация массы тела.
Тактика лечения:
Немедикаментозное лечение:
Весь период лечения делят на 2 этапа: снижения (3-6 мес.) и стабилизации (6-12 мес.) массы тела. Совместная работа врача и пациента – залог успеха. На данном этапе необходимо выработать стратегию лечения: некоторые пациенты отказываются от снижения массы тела, для них методом выбора является предупреждение дальнейшего набора веса. Основными компонентами лечения являются: диета, физические нагрузки и поведенческая терапия.
1) Решение вопроса: В каком лечении нуждается пациент?
а) диетические рекомендации, физическая активность, поведенческая терапия
б) диета + медикаментозное лечение
в) диета + хирургическое лечение
2) Выяснить, насколько мотивирован пациент? Какой результат он хочет получить? Какие усилия готов приложить?
3) Подбор оптимальной диеты. Рекомендуемая ВОЗ система питания предполагает снижение общей калорийности и ограничение жира до 25-30% общей калорийности рациона. Изменения в питании вводят постепенно, учитывая пищевые привычки пациента (национальные особенности), рассчитывают суточную потребность в энергии (600 ккал дефицит/сут: 1000 – 1200ккал для женщин, 1000-1500 ккал для мужчин). При ощущении голода возможно + 100 ккал.
4) Совместный (врач + пациент) выбор режима аэробных физических нагрузок (вид, частота, интенсивность – подбираются индивидуально. Рекомендуемая норма 225-300 мин/неделю, что соответствует 45-60 мин 5 р/неделю).
Медикаментозное лечение:
При ИМТ ³ 30 кг/м2 и отсутствии сопутствующих заболеваний, а также при ИМТ ³ 28 кг/м2 и наличии ассоциированных с ожирением заболеваний, при неэффективности диеты, физических нагрузок и поведенческой терапии рекомендуется дополнительно медикаментозная терапия.
1) Орлистат 120 мг по 1 т. на каждый основной прием пищи не более 3 раз в день, продолжительность курса минимум 3 месяца (при снижении массы тела на 5 % от исходной). Доказана безопасность его применения в течение 4 лет.
2) Метформин эффективно снижает жировую массу тела по нескольким направлениям: препятствует всасыванию простых сахаридов из кишечника, снижает уровень «плохого» холестерина (ЛПНП), угнетает глюкогенез в печени и повышает утилизацию глюкозы непосредственно в тканях. Метформин (N,N-Диметилимиддикарбоимиддиамид) — изначально не предназначается для лечения ожирения у здоровых людей, метформин эффективен для лиц с диабетом типа 2. При правильном назначении метформин вызывает мало побочных эффектов (среди которых чаще возникают желудочно-кишечные расстройства) и связан с низким риском гипогликемии. У больных, страдающих сахарным диабетом второго типа препарат метформин (Глюкофаж) способен снизить вес
3) Аналоги глюкагоноподобного пептида (ГПП-1), который синтезируется кишечником в ответ на присутствие в нём пищи. Среди других производимых эффектов глюкагоноподобный пептид-1 задерживает опорожнение желудка и способствует возникновению чувства сытости. У ряда тучных людей недостаточна выработка гормона ГПП-1, поэтому соблюдение диеты лишь увеличивает его недостаток.
Применение растительных препаратов не рекомендуется.
Оценка эффективности терапии на протяжении 6 месяцев – 1 года. На данном этапе необходим контроль дневника питания, коррекция и постоянный мониторинг психологического состояния пациента. Если за этот период не достигнуты целевые значения массы тела (10% снижения от исходной МТ), вернуться к 1 пункту, пересмотреть тактику лечения, продолжить контроль каждые 3-6 мес. При использовании медикаментозной терапии – оценка эффективности, наличие побочных эффектов, а также рассмотрение вопроса об отмене терапии. При достижении целевого уровня массы тела – повторная оценка факторов риска развития сопутствующих заболеваний. Мониторинг пациентов длительное время.
Другие виды лечения:
Хирургическое вмешательство:
При неэффективности медикаментозной терапии пациенту показано хирургическое вмешательство:
— эндоскопическая установка внутрижелудочных баллонов
— шунтирующие операции на тонкой кишке (еюноилеошунтирование)
— рестриктивные операции, связанные с уменьшением объема желудочного резервуара (вертикальную, горизонтальную гастропластику, бандажирование желудка)
— комбинированные вмешательства (билиопанкреатическое и желудочное шунтирование,)
После оперативного лечения пациенты нуждаются в заместительной терапии препаратами железа, кальция, показан прием поливитаминов. Корригирующие операции – абдоминопластика, липосакция – возможны лишь после стабилизации массы тела.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
— снижение и стабилизация массы тела
— контроль общего холестерина, ЛВП, ЛНП, триглицеридов, глюкозы, АЛТ, АСТ, мочевой кислоты 1 раз в 6 мес.
Госпитализация
Профилактика
Информация
Источники и литература
Информация
Список разработчиков протокола:
1. Даньярова Л.Б. – руководитель отдела эндокринологии НИИ кардиологии и внутренних болезней, врач-эндокринолог высшей категории, к.м.н.
2. Курамысова А.С. – младший научный сотрудник отдела эндокринологии НИИ кардиологии и внутренних болезней, врач-эндокринолог.
Указание на отсутствие конфликта интересов: отсутствует.
Рецензенты:
Ердесова К.Е. – доктор медицинских наук, профессор кафедры интернатуры КазНМУ.
Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных по диагностике и лечению соответствующего заболевания, состояния или синдрома.
Степени ожирения. Типы ожирения
СТЕПЕНИ ОЖИРЕНИЯ. ТИПЫ ОЖИРЕНИЯ
виды, классификация и сценарии развития ожирения
В 1997 г. ВОЗ предложила классификацию ожирения, в которой присутствует 4 степени этого заболевания. Определение степени происходит на основе формулы Индекса массы тела (ИМТ): соотношение роста человека от 18 до 65 лет, к его росту в метрах квадратных. Основное отличие степеней ожирения – количество лишних килограммов и риск появления тех или иных сопутствующих заболеваний.
Степени ожирения
— ИМТ до 18,5 – недостаточный вес.
— ИМТ 18,5-25 – нормальный вес. Наименьший риск заболеваемости и смертности.
— ИМТ 25-30 – пред ожирение. Избыточная масса тела около 29%.
— ИМТ 30-35 – 1 степень ожирения. Избыточная масса тела 30-40%.
— ИМТ 35-40 – 2 степень ожирения. Избыточная масса тела 50-90%.
— ИМТ 40 и выше – 3 и 4 степень ожирения. Превышение нормы веса более чем в 2 раза.
ИМТ 30 и выше – требует немедленного обращения к врачу для разработки плана лечения, поскольку у человека появляется прямая угроза здоровью.
Люди с 1-2 степенью ожирения, то есть с ИМТ от 30 до 40 – обычно не сильно озабочены своим здоровьем. У них нет серьезных жалоб. В некоторых случаях речь идет о слабости, раздражительности, потливости, запорах, одышке, тошноте, болях в суставах и позвоночнике.
3 и 4 степени ожирения характеризуются более серьезными проблемами со здоровьем. Нарушается работа сердца, дыхательной и пищеварительных систем. Гипертония, тахикардия, дыхательная недостаточность. Жировая инфильтрация паренхимы печени, хронический панкреатит, хронический холецистит. Все больше беспокоят боли в позвоночнике и суставах, развивается артроз коленного и голеностопного суставов. Чрезмерная потливость приводит к проблемам с кожей (фурункулез, пиодермий, экземы, стрии, пигментация). Учащаются нарушения менструального цикла, появляются проблемы с потенцией. Активно развивается метаболический синдром во всех его проявлениях. Такому ожирению практически всегда сопутствуют проблемы с сахаром в крови, преддиабет, сахарный диабет 2 типа.
Типы ожирения по локализации жировых отложений на теле
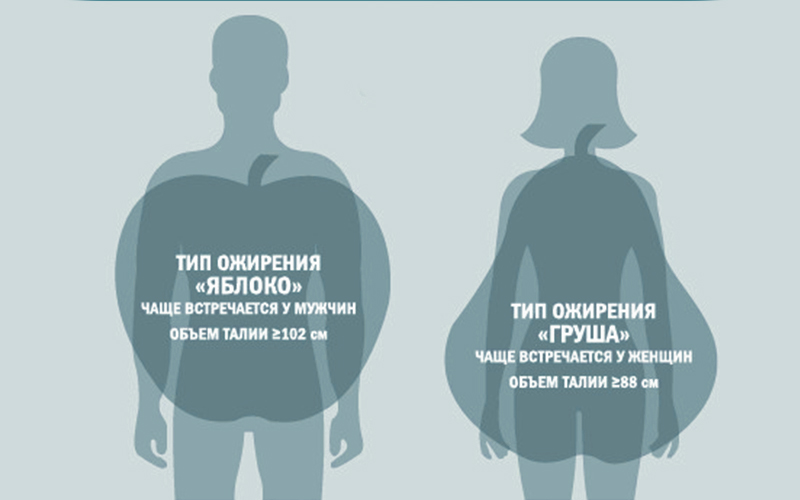
– абдоминальный тип ожирения (андроидный, верхний) – избыточные жировые ткани располагаются в верней части тела (особенно на животе). Фигура в форме яблока. Такому ожирению наиболее подвержены мужчины. Этот тип ожирения очень опасен для здоровья, так как таит в себе риски инсульта, инфаркта, сахарного диабета, гипертензии. Андроидный тип ожирения характерен большим количеством сопутствующих осложнений. Жировые ткани в области живота расположены не только в подкожном пространстве, но и обволакивают внутренние органы. Развивается висцеральное ожирение, нарушающее нормальную функцию печени, кишечника, желудка и других органов.
– бедренно-ягодичный тип ожирения (нижний) – избыточные жировые ткани располагаются в основном на бедрах и ягодицах. Фигура в форме груши. Такому типу ожирения наиболее подвержены женщины. Характерными рисками нижнего ожирения являются венозная недостаточность, варикоз, боли и нарушения в позвоночниках и суставах.
— смешанный тип ожирения (промежуточный) – избыточные жировые ткани располагаются равномерно по всему телу, сочетая в себе все риски и осложнения двух предыдущих типов. Наиболее распространённый вид ожирения в мире.
Ожирение развивается по 2 возможным сценариям
1 сценарий. Количество жировых клеток постоянное, жир накапливается в каждой из клеток, увеличивая ее объем. Нормальный объем жировой клетки равен 0,3 микролита, максимальный равен 1 микролиту. То есть, независимо от количества накопленного жира, жировые отложения на теле превысят норму максимум в 3-4 раза. Этот сценарий имеет научное название: гипертрофическое ожирение и обычно развивается с возрастом.
2 сценарий. Жировые клетки активно размножается. Постоянно увеличивается их число в организме. Каждая новая клетка работает на повышение аппетита. Вес растет до непомерных отметок и в принципе не имеет пределов увеличения. Научное название такого сценария – гиперпластическое ожирение. Оно чаще связано с плохой наследственностью, неправильным пищевым поведением, малой активностью. Такой сценарий запускается в любом, даже очеь раннем возрасте. Толчком может послужить половое созревание, беременность, климакс, прием лекарственных средств, вынужденная малоподвижность (например, длительное лечение по другому поводу).
Ожирение может находится на прогрессирующей стадии (жировые отложения увеличиваются, вес растет), на стадии плато (вес стоит на одном месте) или в резидуальной стадии (остаточный вес после похудения).
В зависимости от причины и механизма развития болезни, ожирение может быть первичным, вторичным или эндокринным.
Первичное ожирение вызвано алиментарными факторами (переизбыток калорий, низкие энергетические затраты организма, накопление жира). Неправильное пищевое поведение только способствует развитию такого ожирения: преобладание животных жиров и углеводов, обильные и редкие приемы пищи, потребление калорий перед сном или ночью).
Ожирение у взрослых
Общая информация
Краткое описание
Общественная организация «Общество бариатрических хирургов»
Год утверждения: 2020
Ожирение – это хроническое заболевание, характеризующееся избыточным накоплением жировой ткани в организме, представляющим угрозу здоровью, и являющееся основным фактором риска ряда других хронических заболеваний, включая сахарный диабет 2 типа (СД 2) и сердечно-сосудистые заболевания (ССЗ) [1].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
— ятрогенное ожирение на фоне приема лекарственных препаратов, способствующих увеличению массы тела
Таблица 1. Классификация ожирения по ИМТ, ВОЗ, 1997 г. [1]. 
Таблица 2 Классификация ожирения по стадиям [21].
Комментарии: наличие или отсутствие сопутствующих заболеваний, течение которых напрямую ассоциировано с ожирением (например, СД 2 типа, НАЖБП, СОАС и т.д.), и их тяжесть определяют стадию ожирения и, соответственно, выбор терапии. Целью лечения избыточной массы тела и ожирения 1 стадии является предотвращение дальнейшей прибавки массы тела и развития осложнений. Поэтому при избыточной массе тела акцент ставится на модификацию образа жизни (здоровое питание с ограничением калорийности суточного рациона и расширение физической активности). При ожирении 0 стадии к вышеперечисленным стратегиям возможно добавление интенсивной поведенческой терапии. При ожирении 1 стадии с целью снижения массы тела и улучшения течения сопряженных с ним заболеваний помимо вышеперечисленных рекомендаций возможно использование фармакотерапии (при ИМТ 27 кг/м2). При ожирении 2 стадии с целью более интенсивной потери массы тела и лечения имеющихся осложнений в том числе предлагается рассмотреть возможность проведения бариатрических операций.
Этиология и патогенез
Эпидемиология
Клиническая картина
Cимптомы, течение
Диагностика
Лечение
Комментарии: с учетом того, что ожирение является хроническим заболеванием, контроль над ним необходимо осуществлять на протяжении всей жизни под постоянным наблюдением для предотвращения восстановления потерянной массы тела, а также для мониторинга рисков коморбидных заболеваний или их лечения (например, СД 2 типа, ССЗ).
Комментарии: увеличение физической активности уменьшает количество висцерального жира и увеличивает мышечную массу, в то же время ослабляя вызванное потерей массы тела снижение расхода энергии в покое, снижает АД, повышает толерантность к глюкозе, чувствительность к инсулину, улучшает липидный профиль, положительно влияет на длительное поддержание массы тела. Увеличение уровня физической активности (преимущественно аэробной) ≥150 мин в неделю (что эквивалентно ≥30 мин в большинство из дней) рекомендованы на этапе снижения массы тела; более интенсивные физические нагрузки (от 200 до 300 мин в неделю) могут быть рекомендованы для удержания веса в долгосрочной перспективе. Комбинированное изменение образа жизни (изменение питания в дополнение к физическим упражнениям) приводит к более значимому снижению массы тела по сравнению с «монотерапией» (диетой или физическими нагрузками).
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)