Кожные высыпания у детей
Сыпь на коже у ребенка всегда вызывает сильное беспокойство у родителей. Не всегда этот симптом означает опасное заболевание, но появление любых подозрительных высыпаний – повод обратиться к педиатру.
Особенности детской кожи
Кожа, как и большинство других органов и систем, постепенно развивается до наступления половой зрелости. У ребенка она функционально и структурно отличается большей чувствительностью к внешним воздействиям и аллергическим реакциям. При этом потовые и сальные железы еще не работают надлежащим образом, что связано с недостаточным развитием иннервации кожи.
В то же время, кожные покровы с самого рождения принимают активное участие в метаболизме и дыхании за счет множества поверхностно расположенных сосудов. Из-за этого кожные заболевания часто сильно сказываются на общем состоянии ребенка.
Виды сыпи у детей
Кожная сыпь, вызванная тем или иным заболеванием, обычно имеет свои особенности. Наиболее распространенные виды сыпи включают:
Болезни, которые вызывают кожные высыпания у детей
Высыпания на коже малыша могут свидетельствовать о различных заболеваниях, чаще всего – инфекциях и аллергических реакциях.
Детская розеола
Детская розеола или внезапная экзантема – это детское инфекционное заболевание, возникающее при инфицировании вирусами герпеса человека 6 или 7 типа. Чаще всего наблюдается в возрасте от 6 месяцев до 2 лет.
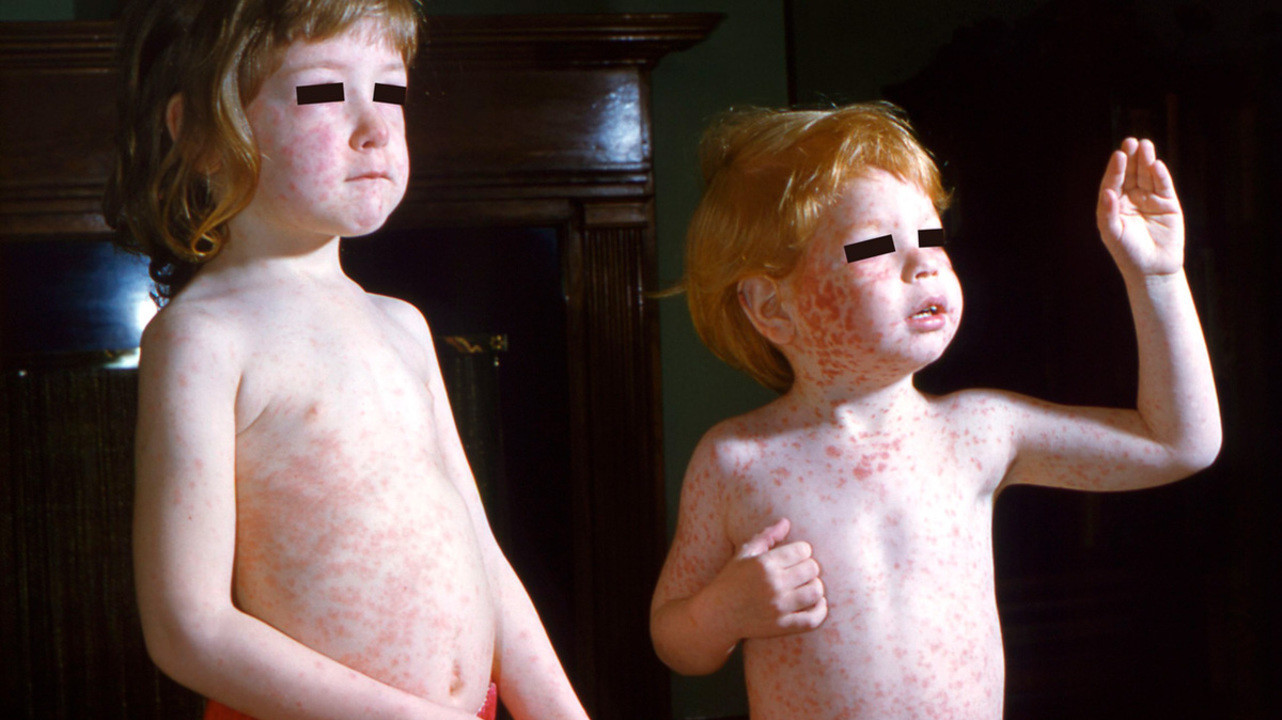
Внезапная экзантема сопровождается повышением температуры тела до 39-40°С, сохраняющимся на протяжении 3-5 дней, после чего на коже ребенка появляется яркая красная макулопапулезная сыпь. Она возникает на поверхности груди и живота, распространяясь по всему телу (рис. 1). Элементы сыпи, как правило, не ощущаются пальцами, но иногда могут быть и приподняты. Они пропадают при растягивании кожи или надавливании на них стеклом стакана.
При детской розеоле вокруг некоторых элементов сыпи могут быть белые кольца. Нередко сыпь ограничивается только туловищем и, не успев достичь лица и конечностей, пропадает. Сыпь не причиняет дискомфорта или зуда, однако дети на это время обычно становятся резко капризными и «несносными»; сыпь длится от нескольких часов до нескольких суток, а затем исчезает, не оставляя пигментации или шелушения. Отрывок из книги Сергея Бутрия «Здоровье ребенка: современный подход. как научиться справляться с болезнями и собственной паникой».
Детская розеола лечиться симптоматически, преимущественно – жаропонижающими средствами и обильным питьем. При иммунодефицитных состояниях (ВИЧ-инфекции, врожденных нарушениях работы иммунной системы) дополнительно назначаются противогерпетические препараты.
Как бы тяжело ни текла детская розеола, она совершенно безопасна. Осложнения крайне редки и, как правило, ограничиваются фебрильными судорогами. Отрывок из книги Сергея Бутрия «Здоровье ребенка: современный подход. как научиться справляться с болезнями и собственной паникой».
Энтеровирусные экзантемы: турецкая ветрянка и энтеровирусный фарингит
Вирусная пузырчатка, также известная как турецкая ветрянка, вызывается энтеровирусом 71 (EV-71). Энтеровирусный фарингит вызывается вирусами Коксаки А16, В2, В5. Встречаются они преимущественно среди детей возрастом до 10 лет, инфицирование часто происходит во время отдыха в южных странах.
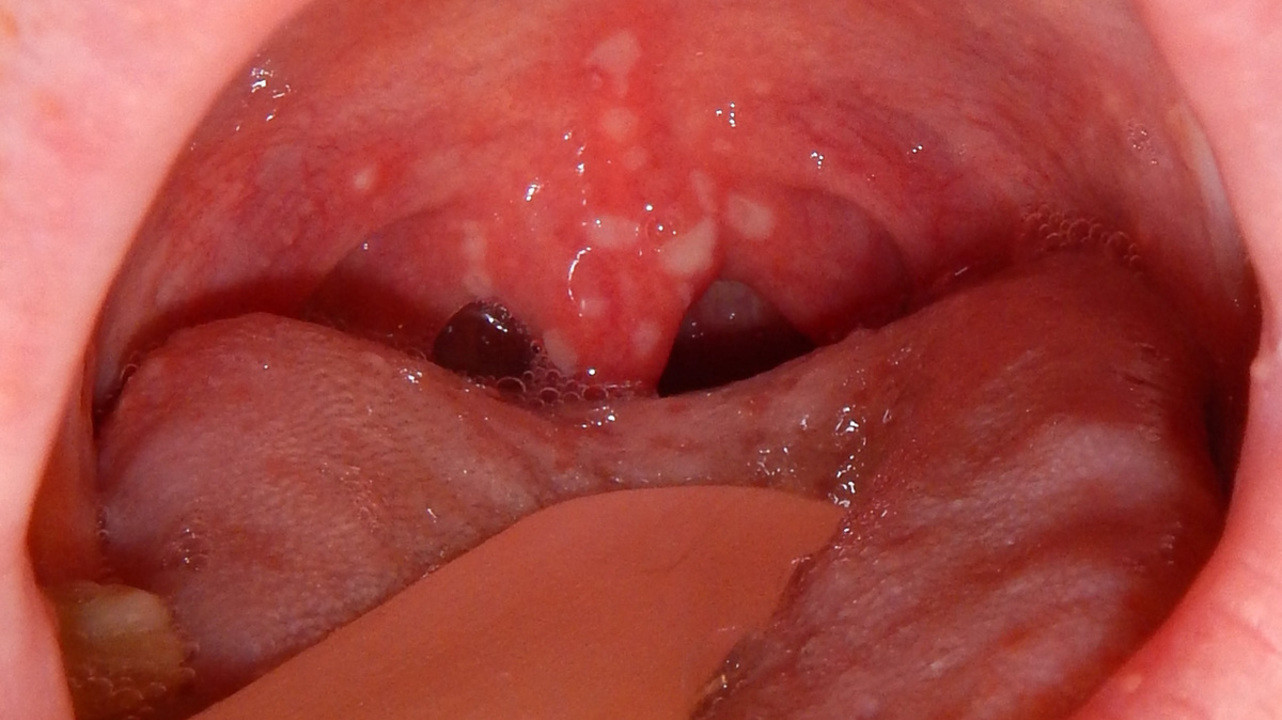
Первичными признаками патологий являются боль во рту и горле, из-за чего ребенок отказывается от еды и даже не глотает слюну, а сплевывает ее. Далее температура тела повышается до 39°С. Лихорадка сохраняется порядка 4 дней и сопровождается тошнотой и рвотой, утратой аппетита и чрезмерной раздражительностью. При энтеровирусном фарингите маленькие белые язвочки возникают обычно только на небных дужках (рис. 2), а вот турецкая ветрянка – это высыпания по всему рту, включая язык, вокруг рта, на ладонях и ступнях. Сыпь на коже может напоминать ветрянку – красные пятна или пузырьки.
Ветрянка
Ветряная оспа или ветрянка – инфекционное заболевание, вызываемое вирусом герпеса человека 3 типа (Varicella Zoster). Болеют ею люди любого возраста, но преимущественно это дети 5-9 лет.
Основной симптом – кожные высыпания, имеющие определенную очередность развития. Первыми появляются небольшие пятна розового цвета, быстро трансформирующиеся в папулы, а затем – в везикулы (рис. 3) с покраснением вокруг. Спустя пару дней они вскрываются или высыхают, образуя на своей поверхности корки темно-красного, бурого цвета. Характерная особенность – сильный зуд.
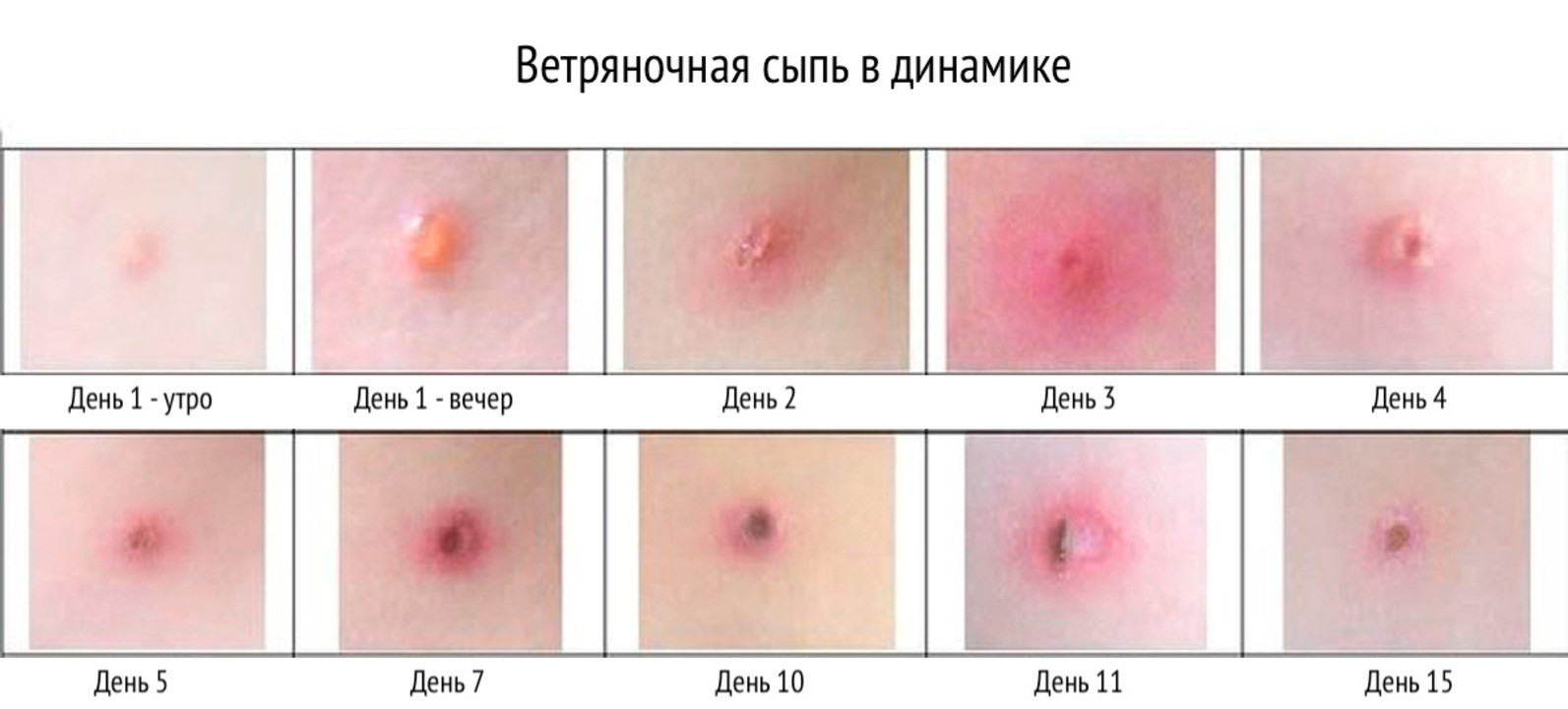
Суммарно период высыпаний длиться от 2 до 9 дней. Общее состояние при этом практически не страдает, но может возникать лихорадка.
Лекарств, которые позволяют полностью устранить вирус, не существует, поэтому тактика лечения направлена на устранение симптомов и нормализацию состояния ребенка:
Осложнения ветрянки возникают на фоне подавления иммунной системы организма. К ним относятся: воспаление легких (пневмония), поражения нервной системы (невралгии, менингиты, энцефалиты, поражение лицевого нерва), глаз (кератит, конъюнктивит, увеит) и др.
Важно! Для профилактики ветрянки, в особенности взрослым, на фоне ослабленного иммунитета и высокого риска осложнений, рекомендована вакцинация. Также она может проводиться в качестве экстренной профилактики в сроки до 2 дней с момента контакта с больным человеком.
Корь – вирусное инфекционное заболевание. Зачастую оно встречается невакцинированных детей от 2 до 5 лет и в более старшем возрасте.
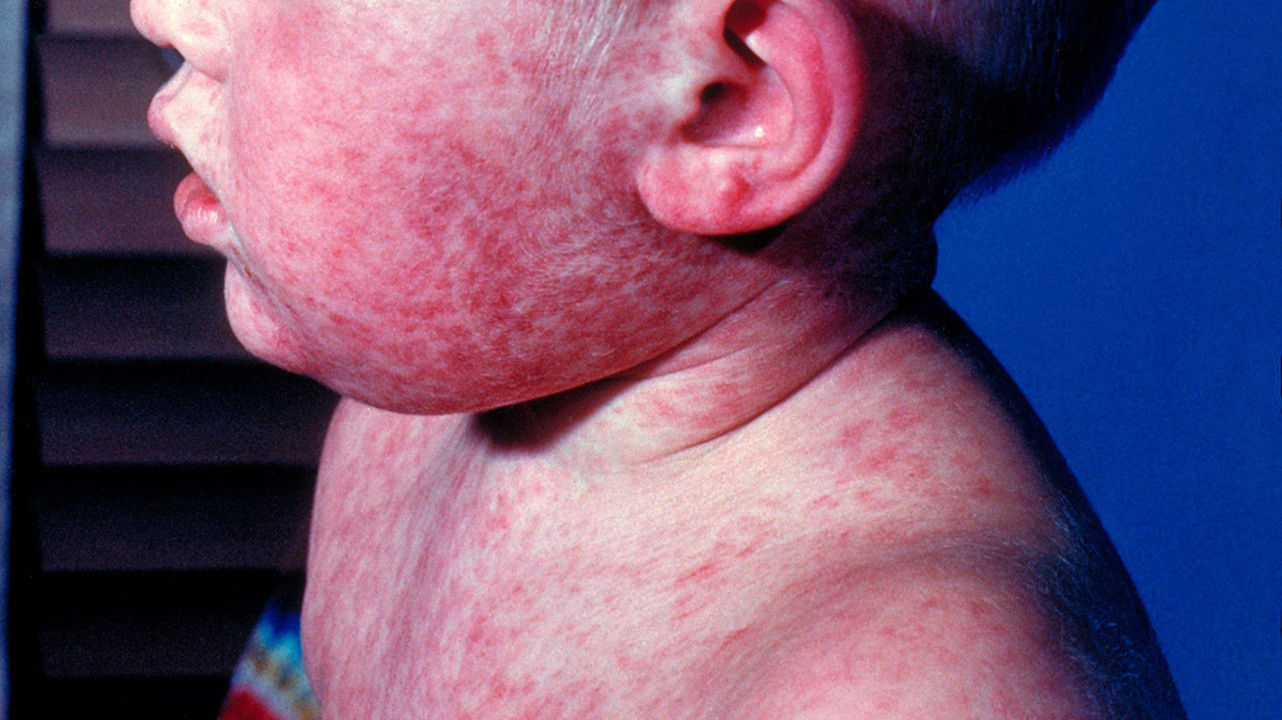
Дебютирует корь с резкого повышения температуры до 39-40°С, сухого кашля, насморка, головной боли, осиплости. Характерные особенности – отек и покраснение век, зева и красные пятна на небе. На 2-3 день развития возникает специфический для кори симптом – пятна Филатова-Бельского-Коплика. Это белые пятна с красным обрамлением, наблюдающиеся на внутренней поверхности щек возле коренных зубов. На 4-5 день от появления первых признаков заболевания эти пятна исчезают, а им на смену приходит кожная сыпь.
Первичная локализация коревой папулезной сыпи – внешняя поверхность локтя, колени, пальцы. Далее она распространяется по всему телу (рис. 4). Элементы сыпи окружаются красными пятнами и склонны сливаться друг с другом. Через 4 дня с момента их появления состояние ребенка нормализуется, а элементы сыпи становятся более темными и шелушатся. Остаточные явления и пигментация исчезают через 7-10 дней.
Специфического лечения кори не разработано, помощь ребенку подразумевает борьбу с отдельно взятыми симптомами:
Корь весьма опасна. Возможные осложнения кори:
Скарлатина
Скарлатина – это бактериальная инфекция, вызываемая бета-гемолитическим стрептококком группы А. В большинстве случаев заболевание возникает у детей от 3 до 7 лет.
Первым проявлением скарлатины является интоксикационный синдром – повышение температуры тела до 38-39°С, головная боль, общая слабость и утрата аппетита. На 2-4 сутки с момента появления первых признаков заболевания возникает один из характерных симптомов – «малиновый язык» (рис. 5). Он проявляется выраженной зернистостью и ярко-красными цветом поверхности. Также возникает ангина – воспаление небных миндалин.
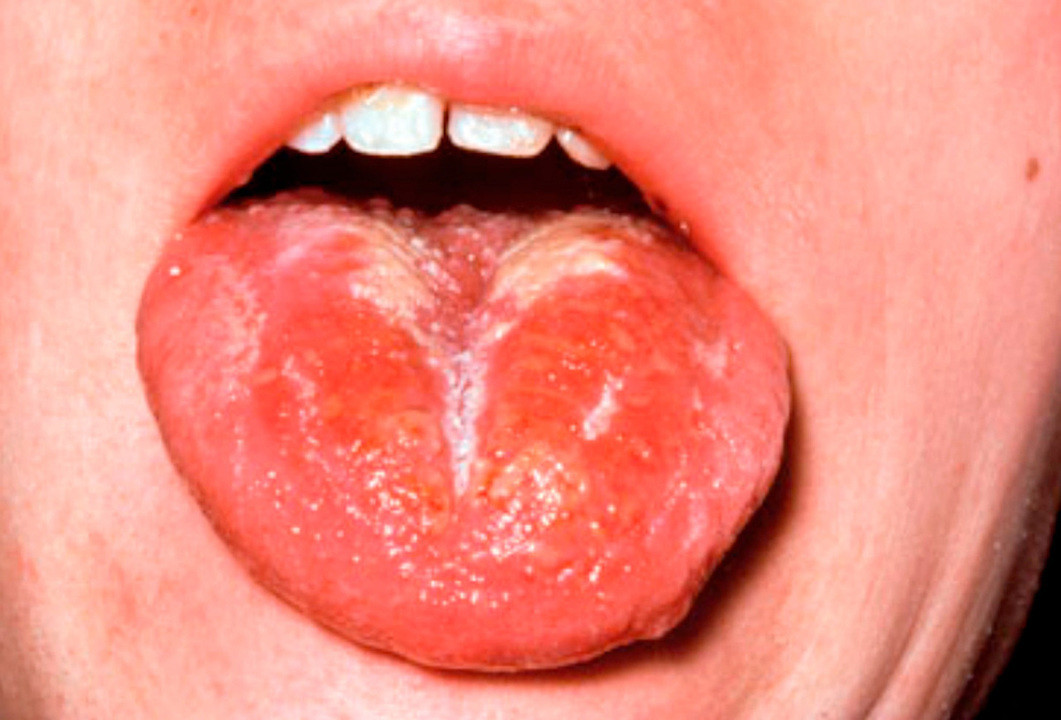
С первых дней развития скарлатины появляется характерная красная мелкоточечная сыпь, которая не исчезает при нажатии стеклом, а при прикладывании усилий становиться желтоватой. Она располагается на сгибательных поверхностях: внутренних частях локтей, под коленями, в паховых ямках, на щеках и боках туловища. Сохраняется до 1 недели, после чего исчезает, не оставляя за собою пигментаций. Специфический признак – бледность носогубного треугольника.
Еще одна характерная особенность скарлатины – шелушение кожи, происходящее после исчезновения сыпи. При этом кожа «отходит» целыми пластами в области ладоней и стоп, в то время как в других участках – небольшими фрагментами.
В основе лечения лежат антибиотики из группы пенициллинов. В качестве вспомогательных средств используются витамин С и витамины группы В, симптоматические препараты. Рекомендовано обильное теплое питье и постельный режим. При тяжелом течении используются глюкокортикостероиды и внутривенное капельное введение растворов глюкозы и плазмозаменителей.
Наиболее распространенные осложнения скарлатины: средний отит, гайморит и фронтит (воспаление верхнечелюстной и лобной придаточных пазух носа соответственно), шейный лимфаденит (воспаление лимфатических узлов шейной области).
Краснуха
Возбудитель краснухи – вирус Rubella virus. Основная масса больных – дети в возрасте от 3 до 9 лет.
Краснуха начинается с интоксикационного синдрома умеренной выраженности: лихорадки до 38-38,5°С, головной боли и повышенной утомляемости, признаков фарингита и конъюнктивита, выраженного увеличения лимфатических узлов шейной и затылочной области.
Спустя 1,5-2 дня с момента начала заболевания возникает кожная сыпь в виде пятен, которая распространяется нисходящим путем в течение нескольких часов – возникая на лице, постепенно переходит на туловище и конечности. Внешне высыпания изначально напоминают корь, затем – скарлатину. Зуд и шелушение при этом отсутствуют, а пятна, в отличие от кори, не сливаются между собой. Основная масса пятен располагается на ягодицах и пояснице, наружной поверхности локтей и коленях. Спустя 3-5 дней сыпь бесследно исчезает.
Специфическое лечение для краснухи отсутствует, а основные действия направлены на устранение отдельно взятых симптомов заболевания. Осложнения встречаются очень редко, как правило – на фоне нарушений работы иммунной системы. В таких случаях возможно развитие пневмонии, артритов, отитов.
Важно! Краснуха особенно опасна для беременных женщин, так как вызывает нарушения у плода, поэтому при планировании беременности всем непривитым следует вакцинироваться против этой инфекции.
Крапивница
Крапивница или уртикария – это вид дерматита, обусловленный аллергией. Заболевание очень распространено как среди детей, так и у взрослых. Суммарно от него страдает порядка 20% взрослого населения и 2-7% детей.
Спровоцировать развитие крапивницы могут медикаменты (чаще всего – антибиотики), различные продукты питания, вакцины и физическое воздействие: холод, солнечные лучи, механическое давление.
Ведущим симптомом патологии является кожная сыпь в виде плотных красных или розовых пузырьков или узелков в 2-10 мм в диаметре с четкими краями, которые становятся бледными при надавливании (рис. 6). Характерной особенностью является внезапное появление и столь же быстрое бесследное исчезновение элементов сыпи, а также сильный зуд.
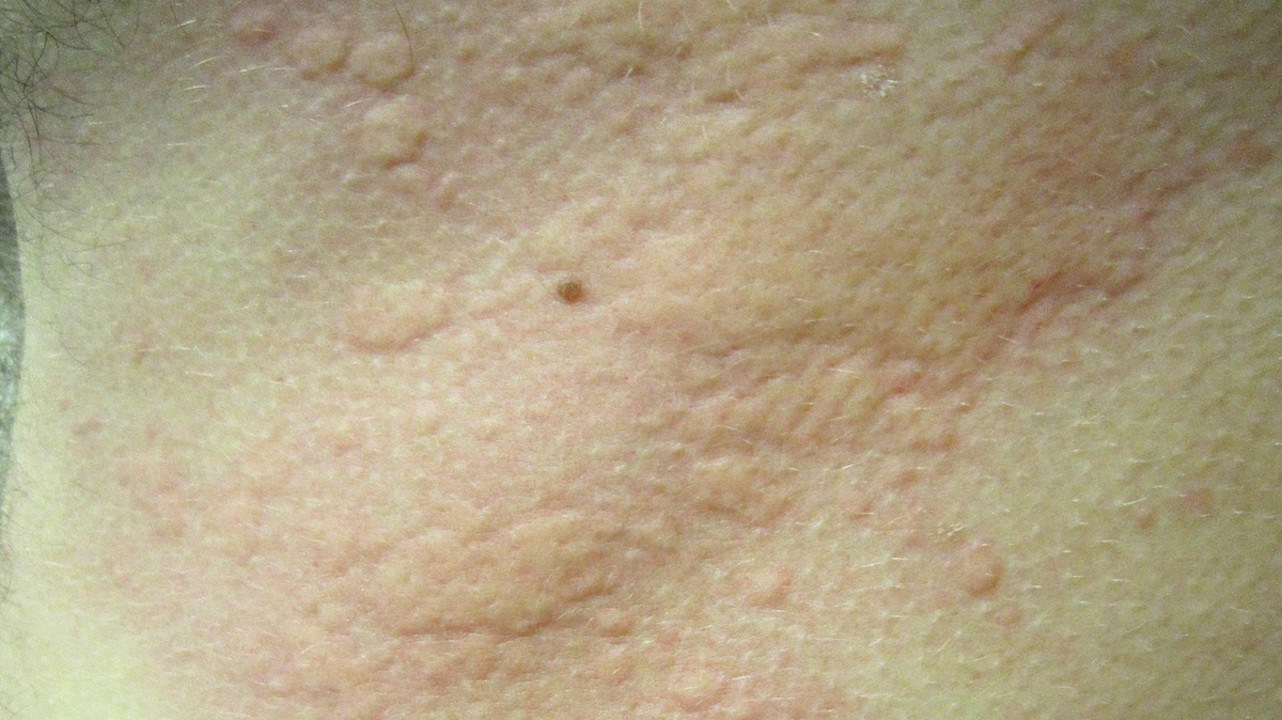
Лечение, в зависимости от формы заболевания, представлено антигистаминными препаратами, блокаторами гистаминовых рецепторов или глюкокортикостероидами.
Осложнения возникают на фоне отсутствующего лечения и включают ангионевротический отек Квинке, анафилактический шок, поражения сердца и почек в виде миокардита или гломерулонефрита соответственно.
Красный плоский лишай
Красный плоский лишай – это хронический дерматит неизвестного происхождения. Большая часть больных – это люди в возрасте от 30 до 60 лет. Однако порядка 5% от общего числа пациентов – дети.
Типичная форма заболевания сопровождается появлением серо-белых папул до 2 мм в диаметре на слизистой оболочке рта, а именно: внутренней поверхности щек за коренными зубами, на боковых частях языка и на небе. Иногда высыпания могут сливаться, образуя узоры.
У части больных сыпь появляется и на коже сгибательных поверхностей конечностей рук и ног, внутренней части бедер. Она имеет вид небольших папул разной формы и розовато-фиолетового цвета с блестящей поверхностью и углублением в центре.
Лечение включает диету с ограничением соли, копченых и жареных продуктов, грубой, раздражающей слизистые оболочки пищи. В качестве медикаментозной поддержки назначаются глюкокортикостероиды.
Розовый лишай
Розовый лишай или лишай Жибера – это вариант поражения кожи, причина которого точно не установлена. Обострения возникают на фоне подавления иммунитета – простуды, переохлаждения, хронического стресса и др. Больше всего случаев этой патологии отмечается у лиц в возрасте от 20 до 40 лет, а также у подростков.
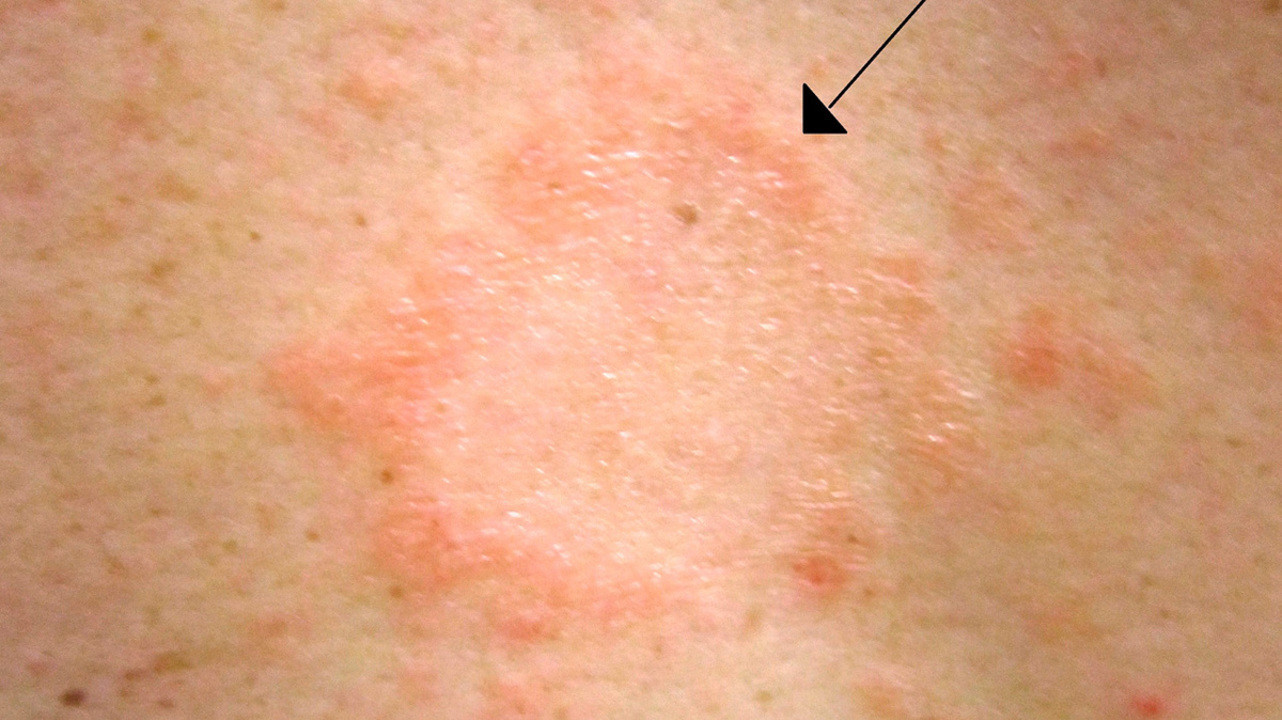
Заболевание начинается с образования первичного шелушащегося очага розоватого или желтоватого цвета от 1 до 10 см в диаметре с четким ободком. Спустя 1-2 недели на теле и конечностях возникают вторичные бляшки и папулы меньшего размера – до 2 см (рис. 7). Постепенно элементы сыпи бледнеют, а внешний край становится более шероховатым. Сопутствовать сыпи может зуд, лихорадка и другие проявления интоксикационного синдрома.
Заболевание склонно к самостоятельному излечению в течение 4-5 недель. Лечение преимущественно местное в виде мазей на основе глюкокортикостероидов, а для борьбы с зудом и лихорадкой назначаются антигистаминные препараты и НПВС.
Атопический дерматит
Атопический дерматит или экзема представляет собой генетически обусловленное воспалительное поражение кожи, имеющее аутоиммунную природу. Чаще всего болеют дети до 14 лет, проживающие в больших, индустриальных городах.
Атопический дерматит развивается с вероятностью в 80%, если у обоих родителей в анамнезе имеется эта патология, и с 50% вероятностью, если только у одного из них.
Первые симптомы возникают в возрасте до 2 лет на фоне воздействия аллергенов, которыми могут быть пищевые продукты, пыльца растений, пыль и плесень, косметические средства.
Типичные симптомы представлены кожными высыпаниями, которые варьируют в зависимости от стадии заболевания. При обострении возникают красные пятна, папулы и маленькие везикулы, сопровождающиеся сильным зудом. У младенцев типичной локализацией является лицо, волосистая часть головы и шеи. В более старшем возрасте поражаются сгибательные поверхности конечностей, шея. В стадии ремиссии они сменяются очагами повышенной сухости кожи, шелушения и лихенификациями. В течение года в среднем наблюдается 2-4 обострения.
При лечении используются мази и кремы на основе глюкокортикостероидов, ингибиторов кальциневрина, цинка. При тяжелом течении гормональные препараты применяются в виде таблеток или внутривенных инъекций. Для борьбы с зудом также применяются антигистаминные средства.
Инфекционный мононуклеоз
Инфекционный мононуклеоз – результат инфицирования вирусом герпеса человека 4 типа (вирусом Эпштейна-Барр). Считается, что уже до 5-летнего возраста порядка 50% детей инфицируется этим вирусом, а его распространенность среди взрослых достигает 95% населения. Чаще всего клинические признаки патологии возникают в возрасте 14-18 лет.
Типичные симптомы инфекционного мононуклеоза включают:
Кожные высыпания отмечаются менее чем у ¼ пациентов. Чаще всего они возникают на 5-10 день течения болезни на фоне ошибочно назначенного приема антибиотиков ампициллина или амоксициллина. Сыпь представлена пятнами и папулами и располагается в области лица, туловища, бедер и плеч. Ей сопутствует отечность кожи и зуд, иногда – шелушение. Сходят высыпания в течение 5-7 дней.
Так как мононуклеоз имеет вирусное происхождение, антибиотикотерапия против него не применяется. Лечение заболевания подразумевает устранение отдельно взятых симптомов. В тяжелых случаях и при сопутствующем иммунодефиците назначаются противогерпетические препараты: ганцикловир, валацикловир.
Профилактика образования сыпи
В случаях с инфекционными заболеваниями единственный способ избежать появления сыпи – предотвратить инфицирование, а именно ограничить контакт с больными людьми и соблюдать банальные правила личной гигиены.
При аллергических патологиях важно исключить контакт с триггерами, а если это невозможно – заблаговременно принимать ранее согласованные с лечащих врачом антигистаминные или кортикостероидные препараты.
Ряд рекомендаций, которые помогут избежать кожных высыпаний другого происхождения для людей с чувствительной кожей:
Заключение
Сыпь на коже – это важный симптом многих заболеваний. Она может подсказать, с каким именно заболеванием приходиться иметь дело. Это, в свою очередь, дает возможность оказать правильную помощь до обращения к врачу, избежав ошибок или вовсе справиться с проблемой своими силами.
Детские болезни с сыпью. Прививки и оценка иммунитета
Большинство детских инфекций сопровождается различными высыпаниями. Сыпь – это общая реакция организма на токсическое воздействие возбудителя и продуктов его жизнедеятельности, а у ребёнка ускорен обмен веществ, широкие сосуды и хорошая циркуляция крови.
Детскими болезнями лучше всего переболеть в детстве. Во-первых, так формируется иммунитет ребёнка и защита от перенесенных инфекций в дальнейшем. Во-вторых, во взрослом возрасте детские болезни протекают значительно тяжелее, а многие из них особенно опасны в период беременности.
Все инфекции отличаются высокой заразностью, течением с повышением температуры и признаками простуды. Зачастую отличить их друг от друга позволяют характерные признаки сыпи. Рассмотрим основные детские болезни и их отличительные черты:
Недавно считалось, что корь побеждена, но в последнее время всё чаще возникают её вспышки. Это связано с отказом от обязательных профилактических прививок. На самом деле корь – тяжелое заболевание, особенно в подростковом и взрослом возрасте. Протекает с осложнениями: воспаление легких, отит, нередки поражения почек, печени и головного мозга. Может привести к глухоте и слепоте. Сыпь при кори пятнисто-папулезная (папулы – небольшие возвышения на коже), появляется на 3-й день болезни, начинается за ушами и на лице и проявляется этапно сверху вниз, может иметь разные размеры (полиморфная). Перед появлением высыпаний можно заметить белые точки на слизистой ротоглотки, напоминающие манную крупу, с красным ободком, их называют пятна Филатова-Коплика.
Ветряная оспа
Вызывается вирусом герпеса III типа. Большинство детей заболевают в возрасте от 2 до 7 лет, в более старшем возрасте переносится тяжелее. Всем известно, что сыпь при ветрянке в виде пузырьков (везикулезная). Начинается она с волосистой части головы, распространяясь по всему телу. Сначала появляются пятна, которые последовательно превращаются в папулы и зудящие пузырьки с прозрачным содержимым, оставляя после себя корочки. Все эти элементы можно одновременно наблюдать на теле ребенка. У взрослых инфекция может протекать по типу опоясывающего лишая.
Краснуха
Очень заразна, часто протекает легко как у детей, так и у взрослых, поэтому может остаться незамеченной. Особую опасность имеет при беременности, так как может привести к формированию аномалий развития плода на сроке до 12 недель. Типичные проявления: увеличение затылочных и заднешейных лимфоузлов, сыпь мелкая пятнистая, без боли и зуда.
Скарлатина
Вызывается бета-гемолитическим стрептококком группы А. Проявляется ангиной и типичной мелкоточечной сыпью на фоне выраженного покраснения кожи. Больше всего элементов сыпи в области сгибательных поверхностей и они склонны к слиянию. Свободным от сыпи всегда остаётся носогубный треугольник. Ещё один признак – ярко-красный язык.
Инфекционная эритема
Вызывается парвовирусом В19. У детей широко распространена, протекает легко, с признаками простуды, возможна головная боль. Отличительный признак – яркое покраснение щёк, поэтому парвовирусная инфекция больше известна как «болезнь пощечины». Опасна в первом триместре беременности.
Розеола
Вызывается вирусом герпеса VI типа. В основном болеют дети до 5 лет. Заболевание редко распознается, т.к. в первые 3 дня резко поднимается температура до 39-40градусов, на 4-й день она снижается до нормальных цифр без признаков простуды, и появляется сыпь, напоминающая краснуху. Мало кто догадывается, что это проявления одного заболевания. У взрослых вызывает синдром хронической усталости.
Мы разобрали типичные проявления сыпи. Но в последнее время редко встречается классическое течение заболевания. Кроме того, высыпания могут быть при других инфекциях: вызванной вирусом Эпштейна-Барр, цитомегаловирусом, при иерсиниозе, вирусных гепатитах и так далее. Самая правильная позиция родителя в случае появления сыпи у ребёнка – вызвать врача на дом или скорую помощь для исключения тяжелых, жизнеугрожающих инфекций, например, менингококковой.
Для чего нужны прививки?
Прививка против кори является обязательной и входит в Национальный календарь прививок. Существуют вакцины от ветряной оспы и краснухи, в отношении последней обсуждается её обязательное применение для девочек.
Как узнать, есть ли иммунитет к детским инфекциям?
С этой целью определяются антитела – иммуноглобулины класса G (IgG). Это белки иммунной системы, которые появляются в организме при попадании возбудителя в организм и сохраняются очень долгое время или пожизненно. Их выявление свидетельствует о хорошем иммунитете и защите от повторного заражения.
Но следует помнить, что IgG могут определяться при текущем заболевании. Если есть клиника, тогда одновременно определяются IgM и IgA, а также выявление возбудителя методом ПЦР.
Лаборатория KDL предлагает определить иммунитет к следующим инфекциям:
Кому показано определение иммунитета к детским инфекциям в первую очередь?
Обследуйтесь с лабораторией KDL своевременно и будьте здоровы!
Наиболее часто встречающиеся дерматиты у детей: особенности диагностики и терапии
По данным зарубежных исследователей, примерно 25% всех обращений к врачам составляют жалобы на патологию кожи [1]. Среди них у детей наиболее часто встречаются дерматиты: себорейный, контактный (пеленочный) и атопический.
По данным зарубежных исследователей, примерно 25% всех обращений к врачам составляют жалобы на патологию кожи [1]. Среди них у детей наиболее часто встречаются дерматиты: себорейный, контактный (пеленочный) и атопический. В последние годы ученые отмечают увеличение частоты этих кожных заболеваний в общей практике. Так, в Нидерландах за период 1987–2001 годы у детей в возрасте 0–17 лет врачи наиболее часто диагностировали грибковые (дерматофитозы), атопические, бактериальные (импетиго) и контактные дерматиты, которые составили 57% от всех случаев кожных заболеваний [2].
Себорейный дерматит. Возможным этиологическим фактором себорейного дерматита рассматривают гриб Malassezia furfur. Эти микроорганизмы обычно колонизируют здоровую кожу, однако им отводят важную роль также в этиологии и/или обострении фолликулита, себорейного и атопического дерматитов.
Различают две клинические формы болезни: себорейный дерматит грудных детей и себорейный дерматит взрослых.
Себорейным дерматитом страдают 10% мальчиков и 9,5% девочек; чаще — дети в возрасте первых 3 мес жизни, затем заболеваемость слегка снижается (к 2 годам она обычно проходит или сохраняется до 4-летнего возраста). У взрослых себорейный дерматит диагностируют в любом возрасте: сыпь представлена красными зудящими папулами, покрытыми чешуйками, на волосистой части она напоминает перхоть.
У младенцев, страдающих себорейным дерматитом, уже на 2–3-й неделе жизни на коже волосистой части головы (в меньшей степени лба, щек, в заушных складках) появляются скопления жирных, сальных чешуек (гнейс), а при поражении крупных складок кожи туловища и конечностей — пятнисто-папулезная сыпь, также покрытая чешуйками на периферии. Сыпь может локализоваться также в области наружного слухового прохода и грудины, на шее, в подмышечной и паховых областях. Зуд умеренный или отсутствует [3]. При локализации сыпи в пеленочной области возможно присоединение бактериальной инфекции, что иногда сильно затрудняет лечение. В отсутствие лечения сыпь может распространиться на другие участки туловища, приобретая генерализованный характер. На фоне себорейного дерматита или после его исчезновения у некоторых детей возникает другой дерматит — атопический, в этиопатогенезе которого (особенно тяжелой формы заболевания) также весьма существенную роль отводят Malassezia furfur.
Важными отличительными признаками себорейного дерматита является отсутствие зуда кожи, а также преимущественное поражение волосистой части головы и пеленочной области у детей, страдающих себорейным дерматитом. Для атопического дерматита характерна экссудация кожи, тогда как для себорейного — более раннее начало и отсутствие наследственной отягощенности атопией (табл. 1).
Лечение себорейного дерматита не представляет особых сложностей. Проявления заболевания в волосистой части головы у новорожденных (молочные корочки) могут самопроизвольно пройти к 6–8-й неделе жизни (или же таким детям достаточно назначить ежедневное мытье головы специальным шампунем с последующим нанесением минерального или оливкового масел). Также проводят очищение раздраженной кожи с участками гиперсебореи, особенно в проблемных зонах. С этой целью показано использование очищающего геля «Биодерма Сенсибио D. S.», «Cафорель», также рекомендован «Топикрем», гель-пенка для душа — для кожи, склонной к микозам, «Фридерм цинк» (при шелушении кожи головы).
После предварительного очищения кожу подсушивают и на проблемные места (у новорожденных и детей — кожа головы, лоб, ягодицы; у взрослых — крылья носа, брови, подбородок) наносят дерматологический крем (например, «Биодерма Сенсибио D. S.»).
Из дерматологических шампуней, специально разработанных для лечения себорейного дерматита у детей и взрослых, широко используют шампунь «Низорал», содержащий 2%-ный кетоконазол. Однако такое же клиническое улучшение при сравнительном исследовании отмечено при применении шампуня «Келюаль D. S.», который обладает фунгицидным, фунгистатическим, противовоспалительным и кераторегулирующим действиями благодаря содержанию в нем противогрибкового препарата неимидазолового ряда циклопироксоламина (D. Shuttleworth et al., 1998). Циклопироксоламин имеет высокий коэффициент фунгистатического действия (подавление пролиферации грибков Malassezia); кроме того, он обладает уникальным противовоспалительным действием, сравнимым даже с действием кортикостероида легкой активности (K. Gupta, 1998). В состав шампуня «Келюаль D. S.» входит также другой противогрибковый препарат — пиритион цинка 1%-ный, который обладает фунгистатическим и кераторедуцирующим действием. Сочетание двух противогрибковых активных компонентов оказывает синергичное действие по подавлению пролиферации грибков Malassezia, что выражается в высоком коэффициенте фунгистатического действия у шампуня «Келюаль D. S.», превосходящем, как показало исследование, ингибирующую активность кетоконазола. Дополнительно в состав шампуня «Келюаль D. S.» входит келюамид, оказывающий механическое дисперсионное действие, обеспечивающий быстрое устранение сквамов (кератолитический эффект).
При образовании себорейных корок на голове и выраженном шелушении кожи можно также использовать шампунь «Фридерм деготь», «Мустела Стелакер крем» (его наносят на себорейные корочки у детей, оставляют на ночь и затем смывают «Мустела Бебе Пенка-шампунем» для новорожденных).
Обычно лечебные шампуни применяют 2 раза в неделю, курс лечения составляет 6 нед.
Для детей старшего возраста и подростков могут быть полезны также другие нефармакологические подходы (например, ограничение использования спреев и гелей для волос, воздействия солнечных лучей).
При себорейном дерматите следует избегать применения топических кортикостероидов в качестве препаратов первой линии [4]. Недавно появилось сообщение о высокой терапевтической активности сочетанного применения противогрибкового шампуня (кетоконазол) и топического ингибитора кальциневрина такролимуса (в настоящее время в России этот ряд нестероидных противовоспалительных средств представлен только кремом Элидел (пимекролимус 1%)) [5].
В последние годы Malassezia furfur рассматривают не только как триггерный фактор атопического дерматита у детей и взрослых, но и как одну из причин тяжелого рецидивирующего течения заболевания, рефрактерного к традиционной терапии. Также эти микроорганизмы чаще выявляются при таком варианте атопического дерматита, когда кожный процесс локализован на голове, шее и в области грудной клетки (в англоязычной литературе так называемый head and neck dermatitis — «дерматит шеи и головы»).
Атопический дерматит. Spergel и Paller приводят следующие клинические критерии атопического дерматита [6].
Обязательные критерии:
Важные особенности в пользу данного диагноза (встречаются не у всех пациентов):
Диагноз атопического дерматита может ставиться после исключения таких заболеваний, как чесотка, аллергический контактный дерматит, себорейный дерматит, псориаз и ихтиоз.
Как показывает практика, для атопического дерматита характерен клинический полиморфизм. Достаточно сказать, что в литературе описано более 26 отдельных мест локализации кожного процесса на участках тела и девять типичных признаков заболевания, главными из которых в сочетании с сухостью кожи являются три: зуд, эритема, папулы. Вместе с тем локализация кожных повреждений часто зависит от возраста. Так, в младенческом возрасте (возникновение заболевания до 2 лет) поражаются щеки, лицо, шея, наружная поверхность конечностей. В возрастном периоде от 2 до 10 лет высыпания обычно локализуются в локтевых и подколенных складках, на спине, задней поверхности шеи, боковых поверхностях туловища. Для подростков и взрослых характерно поражение лица (в основном периорбитально или по типу атопического хейлита), тыльных поверхностей кистей, в области локтевых и коленных сгибов. Зудящие папулы располагаются на фоне лихенизированной и сухой кожи, нередко с выраженным шелушением.
На сегодняшний день наиболее важной, патогенетически обоснованной и абсолютно необходимой для каждого пациента с атопическим дерматитом признается наружная терапия, которая включает правильный уход за кожей (очищение/увлажнение/смягчение) с последующим нанесением на нее противовоспалительных препаратов. По мнению американского проф. D. Leung, «увлажнение и смягчение кожи являются ключевым в терапии атопического дерматита» [7]. Причем из-за нарушения барьерной функции и сухости кожи увлажняющие/смягчающие средства следует использовать даже в те периоды заболевания, когда его симптомы отсутствуют [7, 8]. Такой подход основан на научных данных: в частности, у больных атопическим дерматитом в непораженных участках кожи находят те же воспалительные клетки, которые инфильтрируют очаги поражения; кроме того, ничем не отличаются проявления гиперреактивности кожи и ксероза в различных местах кожи [7, 8]. Из-за своей гиперреактивности атопическая кожа обладает способностью изменяться в зависимости от колебаний температуры воздуха, стрессовых ситуаций, после принятия определенной пищи или по другим неизвестным причинам. Состояние кожи меняется также после нанесения наружных лекарственных средств; иногда такие симптомы, как жжение, усиление зуда, гиперемии сами пациенты или врачи могут связать с применяемым наружным средством, что нередко влечет за собой отмену препарата. На самом деле причиной могут быть вышеперечисленные экзогенные факторы. В случае необходимости врач проводит пациенту тест на переносимость препарата. Описаны редкие случаи развития аллергического контактного дерматита даже на основные противовоспалительные средства терапии атопического дерматита (топические кортикостероиды или топические ингибиторы кальциневрина). Еще одна особенность атопической кожи в том, что ее сухость, сопровождаемая трансэпидермальной потерей воды, способствует повышению системной абсорбции наружных гормональных средств и, следовательно, их побочных действий [9].
Соответственно, эффективное воздействие на сухость и зуд кожи может способствовать повышению результатов терапии при атопическом дерматите. Однако повлиять на такие причины возникновения сухости кожи, как изменения в роговом слое, нарушения кератинизиации, состава баланса и количества внутриклеточных липидов, метаболизм трансэпидермальной воды, изменения рН кожи и т. п., невозможно простым нанесением на кожу увлажняющих и/или смягчающих средств. Это очень сложные физико-химические, биохимические и патофизиологические процессы, которые по-разному протекают при кожных заболеваниях. В последнее время сухую кожу при атопии ученые рассматривают с точки зрения единой патофизиологической концепции «atopy, dry skin and the environment» [10, 11]. С признанием важности такого подхода созданы дерматокосметические линии «А-Дерма», «Дарди Липо Лайн», а также новый уникальный эмолиент, с большим успехом использующийся при лечении атопического дерматита за рубежом — «MAS063D» (Atopiclair) [12, 13]. Так, по данным Abramovits et al., у 94% больных с легкой и средней степенью тяжести атопического дерматита полностью исчезла потребность в топических кортикостероидах уже через 50 дней после применения нестероидного гидролипидного крема «MAS063D» (Atopiclair) [13].
В уникальной линии средств «А-Дерма» («Эгзомега») использованы исключительные качества экстракта овса сорта Реальба: входящие в состав «Эгзомега» амилоза, амилопектин и β-гликаны, вступая в контакт с водой, образуют на поверхности эпидермиса увлажняющую и защитную пленку. Кроме того, они способствуют удержанию липидов, полифенолов и протеинов, образуя мицеллу-«резервуар», который высвобождает действующие вещества по мере необходимости и обеспечивает пролонгированное действие; протеины обладают противовоспалительным действием; фосфолипиды и гликолипиды питают и увлажняют кожу; полифенолы обладают антирадикальным и противовоспалительным действием; магний, железо, медь, цинк, марганец являются кофакторами протеинов. В состав средств «Эгзомега» также входят основные жирные кислоты омега-6 и витамин B3, что обеспечивает восстановление структуры и барьерной функции кожи.
Для ухода за кожей больных атопическим дерматитом широко используют также другие средства лечебно-косметической серии типа «Авен», «Мустела Стелатопия», «Урьяж», «Виши» и т.п.
Прежде чем использовать смягчающие/увлажняющие средства, пациенту с атопическим дерматитом следует соблюсти определенные условия ухода за кожей (очищение с применением специальных моющих средств гигиены, использование дехлорированной воды и т.п.). Увлажняющие/смягчающие средства наносят после предварительного очищения кожи с применением лечебных средств ухода за кожей — обычно той же линии лечебной косметики («Топикрем Бодижель», «БиоЭколией»; «Мустела Стелатопия», крем для мытья; «Эгзомега» — очищающее масло для душа для атопичной кожи и т.п.).
При упорно рецидивирующем течении, а также средней и тяжелой формах атопического дерматита больным показано использование средств лечебной косметики, имеющих в своем составе дополнительно противовоспалительные (например, альфабисаболол, аллантоин, декспантенол и т.п.) или противогрибковые вещества (например, «Топикрем» гель-пенка для кожи тела, склонной к микозам, в состав которого входит пироктон оламин 1%).
В частности, рекомендуется применение косметической линии «Топикрем» (табл. 2).
В состав лечебных средств линии «Дардиа Липо Лайн» включены природные гидрофильные вещества — лактат, мочевина и глицерин, а цетеарилэтилгексаноат и смесь среднецепочечных триглицеридов поддерживают липидный баланс кожи. Сочетание этих компонентов приводит к достижению наилучшего результата при поддерживающей терапии аллергодерматозов, профилактическом уходе за кожей после применения топических кортикостероидов, химиотерапии и облучения, а также при ежедневном уходе за кожей. Водно-жировые и безводные формы продуктов этой линии идеально подходят для сухой и очень сухой кожи, легко впитываются и равномерно распределяются по коже (табл. 3).
Доказано, что эффективность увлажняющих/смягчающих средств зависит от дозы (их следует применять регулярно в достаточном количестве), рН кожи, а также от комплаентности больных [7, 8, 12, 13]. Особенно важно их применение перед нанесением на кожу противовоспалительных препаратов (топические кортикостероиды, топические ингибиторы кальциневрина). В литературе описаны даже случаи эквивалентной эффективности увлажняющих средств и топических кортикостероидов у пациентов с атопическим дерматитом. В целом гидратация кожи и увлажняющие средства значительно повышают эффективность комплексной терапии атопического дерматита и качество жизни таких больных. Кроме того, увлажняющие препараты оказывают своеобразный превентивный эффект еще до появления выраженных симптомов обострения заболевания и позволяют заметно сократить объем медикаментозной терапии. В то же время они не заменяют топические препараты, обладающие противовоспалительным действием.
Современная практика показывает, что значимость использования увлажняющих средств в терапии атопического дерматита существенно занижена во всем мире. Так, недавно проведенный опрос показал, что из 77% детей, страдающих атопическим дерматитом, которым специалисты назначили смягчающие мази, лишь 21% использовали их сразу после мытья [14].
Задача лечащего врача и медсестер — инструктировать пациентов с атопическим дерматитом и ухаживающих за ними лиц по регулярному очищению и гидратации кожи с последующим нанесением в случае необходимости противовоспалительного препарата.
Иногда у детей до года диагностика атопического дерматита представляет определенные трудности, особенно если кожные проявления локализуются в пеленочной области. Пеленочный дерматит практически всегда возникает в области ягодиц. Заболевание связывают с такими факторами, как незрелость защитных механизмов кожи ребенка, ее механическое повреждение (трение о подгузники) и химическое раздражение мочой и калом. В зависимости от степени тяжести клинические проявления пеленочного дерматита могут варьировать от незначительно выраженной эритемы кожи различной распространенности до появления папул, эрозий и инфильтратов в кожных складках. Тяжелая степень пеленочного дерматита характеризуется возникновением фликтен, затем эрозий и корочек на поверхности папул.
У некоторых детей, страдающих пеленочным или себорейным дерматитом, одновременно можно обнаружить также признаки атопического дерматита.
В лечении пеленочного дерматита обосновано применение лечебных средств гигиены («Бепантен», «Топикрем» ультраувлажняющая эмульсия, «Мустела Стелактив крем под подгузник» и т. п.), которые наносят лишь после предварительного очищения кожи специальными средствами гигиены. Важное значение придают воздушным ваннам. Необоснованным является назначение топических кортикостероидов в лечении пеленочного дерматита. Кроме того, назначая топический комбинированный препарат, врач должен быть уверен в его необходимости, т. е. правильно определить показания к его применению. Так, по данным американских исследователей, в случае наличия у ребенка пеленочного дерматита большинство врачей считало более целесообразным применение комбинированного препарата, состоящего из топического кортикостероида сильного класса (Бетаметазона валерат) и антифунгицида (клотримазол), объясняя это тем, что основу пеленочного дерматита составляют кандидозный и воспалительный механизмы [15]. При этом врачи забывали о том, что данный топический кортикостероид противопоказан для применения у детей в возрасте до 12 лет. Более того, как показало другое исследование, каждый второй педиатр (56%) назначал подобный препарат детям в возрасте от 0 до 4 лет [16].
Международная группа экспертов по атопическому дерматиту (2006) напоминает о том, что у взрослых больных атопическим дерматитом может наблюдаться сочетание атопического, контактного и ирритативного дерматитов, а атопический дерматит с поражением кистей и стоп следует дифференцировать от псориаза ладоней и подошв и грибкового поражения кожи [8]. Необходимо помнить и о таких редких патологиях у детей, как генодерматоз — синдром Нефертона; у взрослых и детей — дефицит витаминов, злокачественные опухоли кожи. Так, грибовидный микоз по характеру поражения кожи и наличию интенсивного зуда может иметь сходство с распространенной формой атопического дерматита, однако грибовидный микоз появляется в юношеском и взрослом возрасте [7, 8].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва